Исследование остроты зрения обычно производят не сразу после того, как больной вошел в глазной кабинет.
До этого врач выслушивает жалобы, собирает анамнез и производит наружный осмотр больного и его глаз. Если нет на то показаний, желательно осмотр конъюнктивы век и переходных складок не производить до исследования остроты зрения. Выворачивание верхнего века иногда вызывает легкое слезотеченей и гиперемию конъюнктивы, что может затруднить последующее определение остроты зрения.
Осветитель с таблицами укрепляют на стене, противоположной окнам, на расстоянии 5 м, против них помещают больного. Для экономии времени офтальмолога, ведущего прием, желательно и другие исследования производить на этом же месте. Средина таблиц должна находиться несколько выше линии, проведенной от глаз больного параллельно полу. Поэтому следует нижний край осветителя помещать на расстоянии 120 см от пола. Во время определения остроты зрения больной должен держать голову прямо, веки обоих глаз должны быть открыты. Не следует разрешать больным наклонять голову и корпус, прищуриваться. Во время прищуривания вследствие уменьшения кругов светорассеяния близорукие показывают более высокую остроту зрения.
При массовых исследованиях остроты зрения целесообразно пользоваться подставкой для головы.
Обычно исследуют остроту зрения отдельно каждого глаза. В это время неисследуемый глаз не должен видеть знаков на таблице. Это не значит, что он должен быть закрыт и погружен в темноту. Погружение одного глаза в темноту вызывает в нем и другом глазу расширение зрачка. Это приводит к избыточному попаданию света внутрь глаза и к понижению остроты зрения.
Не рекомендуется неисследуемый глаз прикрывать рукой. Надавливание рукой на неисследуемый глаз ухудшает кровообращение в нем, а также рефлекторно и в исследуемом глазу. Следует учесть, что вслед за исследованием одного глаза обычно производят исследование остроты зрения другого.
При таком способе недостатки метода исследования переносятся с одного глаза на другой.
Рис. 108. Таблицы Головина—Сивцева в аппарате с люминесцентными лампами, создающими всюду на таблицах почти одинаковую освещенность.
Лучше исключать неисследуемый глаз из бинокулярного зрения при помощи непрозрачного щитка белого цвета. Для этой цели больной должен приложить щиток к спинке носа, а наружный край щитка отдалить от глаза.
Как сказано ранее, оба глаза во время исследования должны быть открыты. При таком способе исключаются недостатки, получающиеся при закрывании одного глаза рукой.
Для изготовления щитка рекомендуется применять материал, позволяющий его дезинфицирование. Применение щитка из матированного полупрозрачного материала дает возможность врачу следить за неисследуемым глазом больного.
После того как один глаз выключен описанным выше способом, больному говорят: «Называйте то, что я буду вам показывать!». Перед исследованием при помощи таблицы с кольцами Ландольта необходимо более подробное объяснение задачи, нередко с предварительной демонстрацией на близком расстоянии разных положений разрыва в кольце.
Проф. Н. А. Вишневский (1933) рекомендует в начале исследования показывать мелкие знаки, а затем переходить к более крупным. При этом, по его мнению, исключается возможность запоминания очертаний крупных знаков и повышения показаний остроты зрения вследствие угадывания мелких знаков. Показывать знаки указкой долго не следует. Если больной в течение секунд не может назвать знака, дальнейшее экспонирование этого знака следует прекратить.
При ведении больших приемов окулистам приходится прибегать для определения остроты зрения к помощи среднего медицинского персонала. Необходимо, чтобы эти определения производились под контролем врача и после тщательного инструктирования персонала. До сих пор при неправильном назывании или неузнавании одного или нескольких знаков в строке таблиц окулисты не пользовались какими-либо регламентациями. Для того чтобы уточнить положение и иметь возможность единообразно решать вопрос, особенно в тех случаях, когда разница в одну десятую определяет какое-либо заключение в отношении исследуемого, используются условные понятия о полной и неполной остроте зрения. Под полной остротой зрения понимается такая, при которой все знаки в соответствующей строке названы правильно. Если же в строках таблицы, соответствующих остроте зрения 0,3; 0,4; 0,5; 0,6, неправильно назван или неузнан один знак, а в строках 0,7; 0,8; 0,9; 1,0 — два знака, то такая острота зрения оценивается по соответствующей строке как неполная.
Если неправильно называется или не узнается большее количество знаков, то острота зрения оценивается по предыдущему ряду с более крупными знаками, в котором снова производится оценка того, имеется полная или неполная острота зрения.
При неправильном названии или неузнавании одного знака в строках соответствующих остроте зрения 0,7; 0,8; 0,9 и 1,0, остроту зрения следует считать полной. В строках 0,1 и 0,2 этого делать нельзя. Для определения остроты зрения, меньшей чем 0,1, надо на полу или стене нанести метки через каждые 0,5 м. Целесообразнее при этом исследовании приближать больного к таблицам через каждые 0,5 м, тогда освещение таблиц остается постоянным. При приближении таблиц к больному или счете пальцев врача, показываемых с разных расстояний на черном фоне, все время изменяются условия освещения. Кроме того, при показывании пальцев на черном фоне зрение определяется не при помощи черных знаков на белом фоне, как на таблицах, а при противоположных соотношениях, для которых имеются особые отношения между освещенностью и остротой зрения. Для определения остроты зрения меньшей 0,1 удобны оптотипы Б. Л. Поляка.
Если больной не может правильно назвать с 5 м самые большие знаки таблиц, то его острота зрения меньше 0,1. Если он правильно называет самые крупные знаки с 2,5 м, его острота зрения равна 0,05, если с 0,5 м, то она равна 0,01. Если исследуемый различает на расстоянии 30 см движение руки, то его зрение равно примерно 0,001.
Еще меньшей степенью зрения является способность отличать свет от тьмы. Для определения наличия светоощущения в глаз больного направляют в темной комнате пучок света (например, зеркалом офтальмоскопа). Если больной может отличить, когда глаз освещен и когда не освещен, то его зрение обозначается «1/бесконечность», т. е. как бесконечно малая величина. Если больной при этом не может сказать, откуда падает свет, то принято считать, что у него имеется лишь светоощущение с неправильной проекцией света — perceptio lucis certa — et projectio lucis incerta. В том случае, когда больной не только видит свет, но и может правильно указать, откуда он попадает в глаз, мы говорим, что больной не только ощущает, но и правильно проецирует свет — perceptio et projectio lucis certa.
Если больной неуверенно и неточно определяет, освещен ли его глаз или не освещен, то это состояние обозначается как неуверенное светоощущение— perceptio lucis incerta. Если больной не способен уловить различие между светом и темнотой, то его зрение равно 0. Такое состояние называется абсолютной, полной слепотой. Важно также определять остроту зрения на близком расстоянии. Для этого применяют таблицы, где величины букв и знаков уменьшены во столько раз, во сколько раз уменьшено расстояние от глаз до таблиц с сохранением величины угла в 1 минуту для остроты зрения в 1,0. Как пример могут быть приведены таблицы проф. С. С. Головина и Д. А. Сивцева для измерения зрения на близком расстоянии.
Острота зрения на близком расстоянии и при смотрении вдаль одного и того же глаза может быть разной из-за сужения зрачка при аккомодации, некоторого смещения зрачка и т. д.
В последние годы некоторое распространение получил контрольный метод определения остроты зрения при помощи наблюдения за появлением оптокинетического нистагма.
Определение остроты зрения – это определение способности глаза различать две светящиеся точки, расположенные на минимальном расстоянии друг от друга, выраженной числом. Т.е. острота зрения – это способность рассмотреть структуру объекта. Собственно, этот метод исследования позволяет определить уровень зрения пациента, но, к сожалению, данная методика неприменима у детей, не достигших 3-4 летнего возраста.
Любое обращение к офтальмологу является показанием к определению остроты зрения. Противопоказаний к проведению данной процедуры нет. Различают определение остроты зрения для дали и для близи.
Проверка зрения вдаль
Для определения остроты зрения используются специальные таблицы. Для дали — это таблицы Сивцева (с буквами русского алфавита) и Головина (с кольцами Ландольта), а для детей – Орловой (с картинками). Напротив каждой строки в этих таблицах написана острота зрения, которой эта строка соответствует.
Этот метод не является основным, но он является ориентировочным, т.е. он позволяет составить необходимый план дальнейшего обследования пациента, поэтому он входит в число обязательных и одних из первых методов исследования в офтальмологии.
Для проведения процедуры необходимо наличие таблицы с аппаратом Рота (деревянный ящик с электрической лампой), указки, щитка, набора пробных очковых линз, стула. Пациент садится на расположенный в 5 метрах от таблицы стул и прикрывает щитком левый глаз, при этом проводится исследование остроты зрения правого глаза; а затем прикрывает правый глаз и проводится исследование остроты зрения левого глаза. Необходимо чётко придерживаться этого порядка исследования глаз.
Во время исследования необходимо держать голову прямо, щиток должен располагаться вертикально, нельзя закрывать прикрытый глаз, т.е. оба глаза должны быть открытыми, нельзя также прищуриваться, нажимать щитком на прикрытый глаз. Пациент должен называть указанные врачом буквы, направление разрезов колец или картинки. Каждый элемент необходимо показывать в течение 2-3 секунд указкой, кончик которой должен быть хорошо виден. Необходимо следить, чтобы указка не закрывала объект. Врач начинает определение остроты зрения с показа вразбивку символов 10 ряда таблицы и постепенно переходит к рядам с наиболее крупными объектами. У пациентов с заведомо сниженной остротой зрения начинают проверку с верхней строчки, показывая сверху вниз по одному объекту в строке до того ряда, где пациент ошибается, после чего необходимо вернуться к предыдущему ряду. Острота зрения оценивается по строке, в которой пациент правильно назвал все объекты. Допускается одна ошибка в 3-6 рядах, и две ошибки в 7-10 рядах, но это врач помечает в карте.
Вначале остроту зрения исследуют без коррекции, а затем с коррекцией, что позволяет более детально оценить зрительную функцию. Если пациент пользуется очками, то зрение проверяется без них и в них.
Если пациент не видит первую строчку таблицы, то врач предлагает сосчитать раздвинутые пальцы руки и отмечает расстояние, с которого пациенту это удаётся сделать. Если больной видит только движение руки у лица и не может сосчитать пальцы, то врач так и записывает это в его карте. Если же пациент не видит и движения, то прибегают к определению светоощущения. Для этого в затемнённом помещении освещают глаз ярким световым пучком, при этом пациент должен отметить видит ли он свет и, если видит, то с какой стороны. Как правило, отсутствие светоощущения или неправильная проекция света связаны с поражением сетчатки или зрительного нерва. Если глаз пациента не способен отличить свет от тьмы, то он является полностью слепым.
Все результаты исследования врач заносит в карту пациента, где OD означает правый глаз, OS – левый глаз, OU – оба глаза. Результаты записываются в виде дроби, где сверху записываются результаты исследования правого глаза, а снизу – левого.
Длительность процедуры при хорошем зрении, когда нет необходимости в подборе коррекции составляет 1-2 мин., если же требуется коррекция зрения, то процедура может занять около 20 минут.
Осложнений данная процедура не имеет.
Проверка зрения вблизи
Наличие высокой остроты зрения вдаль вовсе не означает, что она будет высокой и вблизи. Для этого используют специальную таблицу, которая состоит из нескольких текстов с различной величиной букв.
Пациент должен держать таблицу на расстоянии 33-34 см от глаз. Остроту зрения проверяют в отдельности для каждого глаза, без коррекции (или очков) и с коррекцией, а для подбора очков остроту зрения для близи определяют одновременно для обоих глаз. Остроту зрения для близи характеризует самый мелкий текст, который может прочитать пациент без ошибок.
Методы исследования остроты зрения
Единообразие условий и методики исследования зрительных функций, и прежде всего остроты зрения, необходимо для получения соизмеримых результатов. Если во время лечения периодически исследовать у больного остроту зрения каждый раз при разном освещении и при помощи разных таблиц, то будет невозможно составить правильное представление о динамике ее изменений и судить об эффективности лечения. Единообразие с целью соизмеримости весьма важно при экспертизе трудоспособности, освидетельствовании военнообязанных, профессиональном отборе и т. д.
Введение единообразия (стандартизация) предполагает использование всеми офтальмологами наиболее рациональных и практически доступных для широкого применения в настоящее время:
- таблиц для определения остроты зрения;
- освещения при исследовании;
- методики определения остроты зрения по таблицам.
По мере углубления наших знаний и появления лучших технических возможностей единообразные условия, как и всякий стандарт, подлежат пересмотру для внесения обоснованных улучшений.
Таблицы для определения остроты зрения вдаль
Попытки выработать стандартную универсальную таблицу для определения остроты зрения делаются уже давно, но и до настоящего времени эту работу еще нельзя считать законченной.
Впервые Снеллен (Н. Snellen) в 1862 г. в Париже на II Международном конгрессе офтальмологов предложил таблицы, в которых в качестве исходного было взято предположение о том, что обладающие нормальной остротой зрения люди могут различать ширину штрихов букв, цифр и других знаков, если они их видят под углом в 1 минуту. Если исследуемый с того же расстояния не может узнать эти знаки, то его зрение ниже нормы. Тогда определяют знаки в таблице, которые на этом расстоянии исследуемый узнает. Зная, с какого расстояния штрихи этих знаков видны под углом в 1 минуту, можно вычислить остроту зрения исследуемого. Она будет во столько раз меньше нормы (единицы), во сколько раз угол зрения штрихов этой буквы больше 1 минуты или же во сколько раз расстояние, на котором эти буквы образуют угол зрения, равный 1 минуте, больше расстояния, на, котором исследуемый узнает эти буквы.
Остроту зрения тогда легко определить по формуле:
где: V (acies visus) — острота зрения; d — расстояние, с которого производится исследование; D — расстояние, на котором нормальный глаз видит данный ряд или знак.
В таблицах имеется несколько рядов знаков разной величины. Сбоку каждого ряда обозначены расстояния, на котором буквы данного ряда различаются нормальным глазом. Зная это расстояние и расстояние, на котором больной находится от таблицы, можно легко определить остроту зрения больного, пользуясь приведенной формулой.
Например, больной с расстояния 5 м узнает в таблице только те буквы, которые здоровый может узнать с расстояния 50 м. Следовательно, острота зрения больного равна 1 /10 нормальной
Ландольт (Е. Landolt) предложил использовать в качестве знака для определения остроты зрения кольца различной величины. Толщина кольца, так же как величина разрыва, видна с соответствующих расстояний под углом в 1 минуту, а сами кольца под углом 5 минут. Предложенные Ландольтом знаки входят в большинство таблиц, получивших распространение среди окулистов. В частности, они входят в состав наиболее широко распространенных таблиц, предложенных С. С. Головиным и Д. А. Сивцевым.
В Государственном научно-исследовательском институте глазных болезней имени Гельмгольца был произведен пересмотр таблиц, применяемых для определения остроты зрения. На основании произведенной работы следует считать нерациональным применение таблиц Снеллена и Крюкова. Опыт института позволил высказаться отрицательно в отношении таблиц разных авторов, нарисованных на стекле и освещаемых со стороны, противоположной больному. Воспроизводимость, точность знаков и возможность замены дают основания рекомендовать таблицы, напечатанные на бумаге.
В институте рассматривались следующие таблицы, напечатанные на бумаге:
1) С. С. Головина и Д. А. Сивцева;
2) И. М. Авербаха, С. В. Кравкова и С. Я. Фридмана;
Наибольшим распространением в настоящее время пользуются таблицы Головина — Сивцева. Они позволяют с расстояния 5 м определять остроту зрения от 0,1 до 2,0. Штрихи знаков, помещенные в ряду сверху, при этом видны под углом в 1 минуту. Человек, читающий их с этого расстояния, обладает остротой зрения 1,0; первую же строчку сверху он должен читать с дистанции 50 м. Если он может читать с дистанции 5 м только первый ряд сверху, то его острота зрения равна 0,1; второй ряд сверху — 0,2; третий — 0,3; четвертый — 0,4; пятый — 0,5; шестой — 0,6; седьмой — 0,7; восьмой — 0,8; девятый — 0,9.
Если исследуемый читает первый ряд сверху с меньшего расстояния, например с 3 м, то острота зрения его определяется по общей формуле:
Однако таблицы Головина — Сивцева не лишены некоторых недостатков. Во-первых, в них имеется большая разница в величине знаков в разных строках и неравномерность при переходе от одной строки к другой. Во-вторых, не все знаки узнаваемы в одинаковой степени.
В таблице В. Е. Шевалева имеется плавность переходов от строки к строке. Таблица приспособлена по размеру к имеющимся во многих офтальмологических учреждениях осветителям, модернизированным Институтом глазных болезней имени Гельмгольца. Однако и таблица В. Е. Шевалева также не лишена некоторых недостатков. Автор ее среди других знаков использовал знак в виде крючка, узнавание положения разрыва в этом знаке облегчено тем, что разрыв в 3 раза больше толщины штриха. Известно, что в рационально подобранных знаках величина штриха и промежутка должны быть одинаковыми. Украинский институт глазных болезней имени В. П. Филатова и автор таблицы В. Е. Шевалев признали указанный дефект таблиц.
До устранения указанных недочетов следует пользоваться хорошо изданными таблицами Головина-Сивцева.
Освещение при исследовании остроты зрения
Прежде чем рассматривать вопрос об освещении таблиц, остановимся сначала на том, каким оно должно быть в помещении, в котором больные ожидают приема, и в кабинете глазного врача.
Следует помнить, что в помещении, в котором больные ожидают приема, они одновременно адаптируются к имеющемуся там уровню яркости фона и, следовательно, подготавливаются к исследованию их зрительных функций.
Офтальмологу необходимо позаботиться о том, чтобы эта подготовка была целесообразной. Так как определение остроты зрения возможно лишь на свету, то во избежание переадаптации и происходящего при этом снижения зрительных функций нужно, чтобы как кабинет врача, так и помещение для ожидания были достаточно и равномерно освещены.
Яркость фона создается освещенностью стен и потолка и их способностью отражать свет. Чем выше освещенность и чем светлее стены, тем яркость фона больше и тем лучше условия для функционирования колбочкового аппарата зрительного анализатора, деятельностью которого в значительной мере осуществляется способность различать мелкие детали, т. е. то, что характеризуется остротой зрения.
Помещение для ожидания
Помещения для ожидания необходимо окрашивать светлой краской с высокой способностью отражать свет. Во избежание образования бликов краска должна быть матовой. Кроме окраски в белый цвет, можно применять окрашивание стен в цвета средней части спектра очень слабой насыщенности (светло-зеленый, светло-желтый).
Используются два вида освещения: естественное, или дневное, и искусственное — освещение при помощи электрических источников света. Хотя последними можно управлять по желанию, т. е. создавать необходимые величины и распределение освещенностей, поддерживать их постоянство, тем не менее из этого не следует делать вывода о том, что помещения без окон, освещаемые только искусственным светом, являются наилучшими.
Естественное освещение из-за его непостоянства принято нормировать не абсолютными значениями величин освещенности, как искусственное, а коэффициентом естественной освещенности (КЕО). Коэффициент естественной освещенности представляет собой отношение величины освещенности от естественного освещения в данной точке внутри помещения к одновременно измеренной величине освещенности от естественного освещения вне помещения в горизонтальной плоскости от рассеянного света небосвода.
Для получения коэффициента естественной освещенности нужно при помощи двух люксметров одновременно измерить величину освещенности внутри и вне помещения. Затем надо первую величину разделить на вторую. Так, например, если при измерении внутри помещения освещенность оказалась равной 75 лк, а при измерении вне его 10 000 лк, то коэффициент естественной освещенности (отношение этих величин) будет равен 0,0075, или 0,75%. Как раз такая величина и рекомендуется для помещений, в которых больные ожидают приема офтальмологом.
Чем больше коэффициент естественной освещенности, тем условия освещения естественным светом лучше и наоборот. Так как такие измерения в ряде офтальмологических учреждений не всегда могут быть произведены, то в приводимых ниже рекомендациях для упрощения пользования ими приводятся также данные для оценки естественного освещения при помощи определения отношения площади остекления к площади пола. При использовании этого способа не требуется никаких специальных приборов. Для того чтобы воспользоваться этим способом, надо измерить и суммировать площадь стекол в окнах помещения. Затем надо произвести измерение площади пола помещения и разделить величину площади остекления на величину площади пола.
При светлой окраске стен в небольшом помещении коэффициент естественной освещенности 0,75% будет соответствовать отношению площади остекления к площади пола, равному Следовательно, если площадь остекления составляет примерно V6 площади пола, то естественное освещение помещения для ожидания может быть сочтено удовлетворительным. При этом имеется в виду, что против окон нет высоких зданий и деревьев, закрывающих небосвод. Если естественное освещение не удовлетворяет приведенным требованиям и помещение для ожидания освещено недостаточно, то следует увеличивать освещенность в нем включением электрического освещения.
Величины освещенности искусственного освещения нормируют в абсолютных величинах — люксах.
Применительно к пункту X норм искусственного освещения вспомогательных помещений жилых, общественных зданий помещения для ожидания приема больных офтальмологом должны иметь освещенность на полу не ниже 75 лк при применении светильников; с лампами накаливания и 150 лк при применении светильников с люминесцентными лампами. Повышать указанные в нормах величины освещенности разрешается.
Глазные кабинеты
Условия для функционирования зрительного анализатора в глазных кабинетах должны быть вполне комфортабельными. Поэтому глазные кабинеты должны быть хорошо освещены, а стены и потолок их окрашены белой матовой краской. Коэффициент естественной освещенности для глазных кабинетов должен быть не ниже 1,25%. Площадь остекления в них должна составлять от 1 /4 до 1 /3 площади пола. Большая равномерность освещения естественным светом получается в том случае, если окна кабинета обращены на север. Общее освещение при помощи светильников с лампами накаливания должно создавать в глазных кабинетах освещенность не ниже 100 лк на высоте 0,8 м от пола или 200 лк на той же высоте при помощи светильников с люминесцентными лампами [СНиП — 1959 г. 1 . Нормы освещения лечебно-профилактических учреждений, пункт IV]. Для того чтобы на уровне 0,8 м от пола получить освещенность 100 лк, в кабинете, имеющем площадь, например, 24 м 2 , надо повесить на расстоянии 0,5 м от потолка четыре светильника — шары из молочного стекла с лампами накаливания по 200 вт в каждом.
При переходе больных из помещения для ожидания в глазной кабинет будет происходить переадаптация их зрительного анализатора к свету. Как известно, адаптация к свету протекает значительно быстрее адаптации к темноте и для рассмотренных условий завершится в короткое время (врач обычно в это время выслушивает жалобы больного и собирает анамнез).
Освещение таблиц для определения остроты зрения
Как известно, острота зрения определяется тем наименьшим углом, под которым две черные точки на белом фоне еще видны раздельно. Возможность видеть эти точки раздельно в значительной степени зависит от величины освещенности их.
На Международном конгрессе офтальмологов в Неаполе (1909) Гесс, докладывая о работе Комиссии по стандартизации исследования остроты зрения, не привел величины рекомендуемой освещенности таблиц, ограничившись расплывчатым указанием на то, что острота зрения должна определяться при «средних обычных условиях освещения дневным светом». В отношении искусственного света он высказывался, что последним следует пользоваться лишь тогда, когда дневной свет становится недостаточным.
Более определенными следует признать высказывания по этому вопросу А. П. Владыченского на I съезде офтальмологов (Ленинград, 1928). Он предлагал производить исследование остроты зрения по таблицам Головина — Сивцева, помещенным в аппарат Рота и освещенным электрической лампой в 25 свечей или керосиновой лампой с горелкой. После этого съезда наша страна так далеко шагнула вперед, что теперь об освещении таблиц при помощи керосиновых ламп как о рекомендуемом способе можно не говорить. Вопрос о единообразии при исследовании остроты зрения рассматривался и на II Всесоюзном съезде глазных врачей (1936), который поручил Всесоюзному обществу офтальмологов заняться стандартизацией методов исследования остроты зрения.
Рис. 106. Таблицы для определения остроты зрения в старом аппарате Рота.
М. И. Авербах, указывая на целесообразность применения для освещения таблиц аппарата Рота (рис. 106), говорил, что в этом аппарате можно установить любой источник света и освещенность таблиц не должна быть меньше 60 лк. В последнее время, когда получают распространение новые, более совершенные источники света, имеются данные, говорящие б том, что при увеличении освещенности сверх 60 лк существенно улучшается функционирование зрительного анализатора. Установлено, что оптимум для лежащей в основе остроты зрения контрастной чувствительности находится между освещенностями белого фона 250 и 2500 лк (С. В. Кравков, 1950). Это дает основание считать оптимальной для интересующего нас исследования освещенность не 60 лк, а значительно большую.
Для достижения единообразия целесообразно остановиться на какой-либо одной определенной величине освещенности.
После лабораторных исследований и проверки в практике абмулаторного приема Институт глазных болезней имени Гельмгольца предложил создавать на таблицах освещенность в 700 лк.
В соответствии с изложенным Институтом глазных болезней имени Гельмгольца разработана улучшенная конструкция осветителя таблиц (рис. 107).
Рис. 107. Таблицы для определения остроты зрения Головина—Сивцева в аппарате для их освещения, сконструированном в Институте глазных болезней имени Гельмгольца.
Такие осветители с 1952 г. изготовляются заводом «Медицинский набор».
В настоящее время Институтом глазных болезней имени Гельмгольца разработана более совершенная конструкция осветителя таблиц. В этом осветителе применены люминесцентные лампы (рис. 108), благодаря чему создается почти совершенно равномерная освещенность таблицы в 700 лк (А. В. Рославцев,
Встает вопрос о том, не будет ли рекомендуемая освещенность таблиц (700 лк) чрезмерной, не будет ли яркость белого фона таблиц, помещенный в аппарат для их освещения, слепить, т. е. вызывать неприятное ощущение, сопровождающееся понижением ряда зрительных функций. В отношении лиц с глазными заболеваниями нет литературных данных, позволяющих количественно оценить яркость в интересующем нас смысле. Для того чтобы проверить это, мы осветили таблицы в глазных кабинетах амбулатории института электрическими лампами в 60 вт, создав этим яркость таблиц в 300 нит.
В течение длительного времени офтальмологи, ведущие прием глазных больных, не отметили ни одного случая «ослепления»; можно считать, что при меньших освещенностях, создаваемых лампой 40 вт, ощущения дискомфорта у глазных больных заведомо не будет. Естественно, мы не имели в виду острых случаев с резко выраженным блефароспазмом, например вследствие скрофулезного кератита или электрической офтальмии, когда открывание глаз затруднительно даже в темноте и когда обычно не исследуется острота зрения.
Весьма желательно также, чтобы осветительные установки в глазных кабинетах и приемных были рационально устроены. Необходимо, чтобы в поле зрения больных не находились блесткие источники света и блики от них. Имеются наблюдения (В. В. Мешков, А. В. Рославцев), по которым появление в поле зрения таких источников света снижает зрительные функции. Для того чтобы хорошо освещенные таблицы не выделялись в виде яркого пятна на стене, на которой они висят, рекомендуется эту стену освещать несколько сильнее, чем другие. На вопрос о том, нужно ли производить исследование остроты зрения только при искусственном освещении или его можно производить и при естественном освещении, следует ответить, что исследование нужно производить в хорошо (не ниже указанных норм) освещенных помещениях; таблицы должны быть освещены рекомендованным искусственным источником света.
Визометрия – основной метод исследования остроты зрения
Четкое зрение – это одна из основных функций глаза. Безупречностью зрения могут похвастаться немногие люди. С возрастом острота зрения снижается по разным причинам. Не всегда проблемы со зрением легко решаемы, а функции, отвечающие за остроту и четкость, поддаются полному восстановлению. Поэтому заботиться о глазах нужно всю жизнь. Одним из лучших профилактических методов, направленных на раннее выявление снижение остроты зрения является визометрия. Это достаточно не новая и прочно укрепившаяся методика, позволяющая наиболее эффективно и быстро определить наличие означенных проблем. Визометрия может проводиться пациентам любой возрастной категории. Для каждого отдельного случая существуют отдельные правила проведения такого исследования.
Описание метода
При проведении визометрии используются специальные объекты, представленные в таблицах – оптотипы, имеющие определенное соотношение ширины к основе.
Самым популярным вариантом (в России) является таблица (Сивцева-Головина) русского алфавита. Эта таблица состоит из 12 рядов букв. Верхний ряд – буквы самого большого размера и далее по убыванию.
Стопроцентное зрение предполагает возможность распознавания букв из 10 строки на расстоянии 5 метров. Такое качество остроты зрения определяют параметром в 1 единицу. Если пациент видит лишь 9-ю строку, то такое зрение обозначают величиной 0,9 и так далее. Чем ниже острота зрения, тем ниже показатель основной показатель. Некоторые обследуемые имеют возможность читать с 5-метрового расстояния 11 и 12 строки. Такая острота зрения определяется, как 150-200%. Люди, которые не видят даже верхние строки, имеют очень низкое качество остроты зрения. Для проведения визометрии у таких пациентов используется приближение на 1-2-3 шага к таблице. Если пациент не способен различать оптотипы, визометрия может проводиться при помощи световых лучей. При помощи светоощущения обследование проводится в крайних самых тяжелых случаях, когда результаты стандартного обследования указывают на полную или частичную потерю зрения.
Оценка результатов визометрии
Острота зрения определяется на каждый глаз отдельно. После проведения исследования можно увидеть запись офтальмолога следующего вида:
Такая запись означает, что острота правого глаза без коррекции составляет 90%, острота левого глаза =100%.
После проведения обследования без коррекции при определенных ситуациях может понадобиться исследование с коррекцией. Для проведения визометрии с коррекцией к глазам пациента подставляют специальную оправу, предполагающую смену разных линз.
Подобное исследование необходимо для определения степени близорукости и назначения эффективной коррекции остроты зрения. Стоит отметить, что визометрия является самым важным первым этапом проверки качества зрения на приеме у офтальмолога. На основании результатов визометрии человеку могут быть назначены дополнительные обследования и тесты, а также коррекционная терапия.
Проведение визометрии у детей
Исследование остроты зрения у малышей достаточно затруднено. Во-первых, маленькие дети еще не способны отличать буквы алфавита. Во-вторых, когда речь идет о совсем маленьких детях, стоит учитывать тот момент, что придется расшифровывать результаты, опираясь на реакцию ребенка.
Для обследования малышей применяется поведенческая методика определения остроты зрения.
Детям раннего возраста (от 0 до 2-3 месяцев) проверяется качество зрения при помощи определения реакции на свет. В более позднем возрасте в качестве оптотипа используется небольшой (около 4 см в диаметре) ярко красный шарик, подвешенный на нитку на фоне светлого окна. Для начала шарик подносят к глазам малыша, а потом медленно начинают удаляться. В этот период необходимо заметить на каком расстоянии глазки малыша начнут фиксировать предмет. Для обследования детей старше полугода применяются предметы большего размера.
Дети дошкольного возраста (от 3 до 7 лет) могут обследоваться с применением таблиц с простыми для распознавания (оптотипами) символами и рисунками. Например, часто используются таблицы с животными, фруктами или простыми геометрическими фигурами. Чаще всего для проведения визометрии у детей возраста от 3-х лет используются таблицы Алейниковой или Орловой.
В связи с тем, что детские глаза подвержены различным заболеваниям и острота зрения ребенка особенно хрупка, профилактические обследования на предмет качества остроты зрения необходимо регулярно проводить детям с рождения. Если у малыша имеются предпосылки для нарушения остроты зрения (плохие результаты обследования, хронические заболевания глаз и других органов и т.д.), то такой ребенок должен проходить означенное обследование чаще других. Некоторые дети с раннего возраста берутся на особый контроль офтальмолога.
Объективные методы визометрии
Объективные методики визометрии применяются в случаях, когда обследование детей стандартными способами невозможно.
Обычно использование подобного направления в исследовании применяется в случаях, когда есть подозрение на аггравацию и симуляцию.
Существуют следующие объективные методы:
- Метод оптокинетического нистагма.
- Детальное исследование зрительных вызванных потенциалов.
- Метод формированного избирательного зрения.
Для проведения анализа остроты зрения при помощи метода оптокинетического нистагма используются особые объекты, с периодической структурой. Например, в качестве такого объекта может быть представлена геометрическая решетка или шахматная доска. Перед обследуемым пациентом представляется такой предмет в движении. Специалист следит за реакцией пациента на движущийся объект и определяет изменения в движении глаз. Как правило, при распознавании движения предмета глаза пациента невольно начинают двигаться. За основу для определения качества остроты зрения берется минимальный размер объекта.
При помощи исследования зрительных вызванных потенциалов острота зрения определяется без учета движения глаз. Однако стоит отметить, что определенное внимание пациента при использовании этой методики требуется. Этот метод основан на фиксировании электрических потенциалов в затылочной области в качестве ответа на зрительные стимулы. Пациенту показывают объект в виде шамотного поля, клетки, которого меняются местами и уменьшаются. Динамика указанных изменений происходит с заданной определенной частотой. Минимальным размером фиксации считается тот, который вызывает синхронные колебания (на ЭЭГ) с изменениями в области транслируемого объекта.
.При методике избирательного зрения отталкиваются от того, что ребенок предпочитает разглядывать не однородные объекты, а структурированные. Тест предпочтительного взора провидится следующим образом. Перед обследуемым пациентом фиксируются два объекта. Первый объект представляет собой равномерно окрашенный серый предмет, второй представляется в виде объекта с вертикальными полосами разных цветов. Если пациент видит объекты, то чаще он выбирает для фиксации глаза яркий полосатый предмет. Для оценки остроты зрения при помощи такого теста во внимание берется не только движение глаз, но обращается внимание на повороты шеи и головы.
Невозможность выполнения данного теста может говорить о нарушениях двигательной функции глаз, но часто может подозреваться нарушение первичной сенсорной системы (не всегда оправдано).
Острота зрения
Острота зрения – одна из самых важных характеристик, указывающих на общее качество зрительной функции глаз и здоровья этой области в целом. Этот показатель говорит о возможности глаз различать предметы, разделять их и определять любые детали на видимых участках. В норме глаза должны отличать две удаленных друг от друга точки, угол разрешения которых равен 1 минуте (1/60 градусов). Например, для расстояния 5 метров такой показатель будет равен 1,45 миллиметров. Острота зрения считается качественным показателем зрительной функции глаз, которую можно представить в цифрах. Нормой является 100% зрения. Но, к сожалению, сегодня далеко не все способны надолго сохранить такие показатели. Для эффективного контроля над качеством остроты зрения применяются различные исследовательские методики. Среди прочих самой простой и высокоэффективной считается вышеописанная методика визометрии.
Примеры таблицы для измерения
Как уже говорилось выше, для измерения остроты зрения при помощи визометрии используются специальные таблицы.
Ниже приведены примеры самых распространенных вариантов таблиц для проведения визометрического исследования:
- Сивцева-Головина. В качестве оптотипов в такой таблице представлен русский алфавит. Это самая популярная таблица, используемая для проведения означенного исследования в России.
Таблица Орловой. Оптотипами на этой таблице являются черно-белые фигурки – гриб, звезда, автомобиль, самолет и др. Такая таблица применяется для обследования детей малого возраста (от 3 до 7 лет).
Таблица Ландольта. Оптотипы на этой таблице представлены полукольцами с разрывами в различных местах (справа, слева, снизу, сверху). Элементы Ландольта могут входить во многие таблицы для проведения визометрии. Считается, что эти оптотипы позволяют провести более точную оценку остроты зрения, так как исключают узнаваемость объектов и не дают возможность заучивания последовательности расположения объектов.
Таблица Снеллена. Оптотипы в этой таблице изображены в виде латинского алфавита. Такая таблица тоже считается весьма распространенной вариацией вспомогательных средств для проверки остроты зрения у взрослых пациентов.
Существуют и другие вариант таблиц для визметрии. В каждом конкретном случае выбирается наиболее подходящая таблица, при помощи которой оценивать остроту зрения пациента будет удобно и эффективно.
123458, г. Москва, ул. Твардовского, 8
Телефон: +7 (495) 780-92-55
Факс: +7 (495) 780-92-57
Методы исследования зрительных функций
Содержание:
↑ ОПРЕДЕЛЕНИЕ ОСТРОТЫ ЦЕНТРАЛЬНОГО ЗРЕНИЯ (ВИЗОМЕТРИЯ)
Производится в 2-х вариантах — для дали и для близи. Исследование остроты зрения вдаль производится с помощью таблицы Сивцева, которую для удобства работы в квартирных условиях целесообразно предварительно разрезать на две части (V = 0,1 — 0,4 и 0,5 — 1,0) и наклеить их на картонные листы. Последние можно временно подвешивать к стене кусочком липкой ленты или устанавливать на какую-либо подставку, освещая направленным светом настольной лампы. Нижний ряд таблицы должен находиться на уровне глаз пациента, сидящего на стуле.
Необходимо также измерить расстояние между ним и визометрической таблицей, т. к. расчет остроты зрения, если дистанция больше или меньше 5,0 м, должен производиться по формуле Снеллена:
где d — расстояние, с которого табличные буквы или оптотипы уверенно распознаются пациентом; D — расстояние, с которого они видны при нормальной остроте зрения (обозначено с левой стороны у каждого визометрического ряда).
Рекомендуется сначала определять остроту зрения правого глаза, а затем — левого. Не исследуемый глаз надо прикрыть непрозрачной заслонкой. Нельзя его зажмуривать или плотно прикрывать рукой, т. к. это приводит к гемо — и гидродинамическим расстройствам и, в итоге, к ухудшению зрения. При остроте зрения ниже 0,1 пациента нужно приближать к таблице до момента, когда он увидит первую ее строчку. Если ему ходить трудно, то врач может заменить это исследование показом с различных расстояний пальцев своей руки (угловая их величина примерно соответствует величине деталей объектов из первого ряда таблицы Сивцева). Определяется максимальное расстояние, на котором исследуемый правильно определяет число показываемых пальцев. Последующее вычисление также производится по формуле Снеллена. Оно может быть упрощено, если иметь в виду, что при таком способе измерения 1 метр дистанции эквивалентен остроте зрения в 0,02. Отсюда, например, следует, что при правильном счете пальцев на 1,5 м — острота зрения равна 0,03; на 2 м —0,04; на 2,5 м — 0,05; на 3,5 м — 0,07 и т. д.
Определение остроты зрения для близи производится с помощью уже другой таблицы Сивцева, рассчитанной для показа с 33 см. Ее также целесообразно наклеить на картонную основу размером 12 X 23 см. Исследуемый должен взять ее в руку и, удерживая на заданном расстоянии (33 см), найти и прочитать вслух (раздельно каждым глазом) тот текст, который он еще свободно различает. Значения остроты зрения в таблице этого типа указаны в начале каждого текстового блока. Источник света (окно днем, настольная лампа в вечернее время) должен равномерно освещать поверхность таблицы.
↑ ИССЛЕДОВАНИЕ ЦВЕТООЩУЩЕНИЯ (ЦВЕТОМЕТРИЯ)
Пациента усаживают спиной к окну и просят держать голову прямо. Врач берет в руку полихроматическую таблицу Рабкина (изд. VIII или IX) и располагает ее строго вертикально на уровне глаз испытуемого в 0,5 — 1,0 м от него. Каждый табличный текст демонстрируют в течение 5 — 10 секунд. При обнаружении ошибок в чтении предъявляемых тестов, записывают их номера, а затем составляют протокольную карту по имеющемуся в таблице образцу
В соответствии с классификацией Криса—Нагеля—Рабкина, различают следующие виды цветовосприятия: нормальную и аномальную трихромазию, дихромазию (в форме протанопии, дейтеранопии или тританопии) и монохромазию (ахромазию). Этими положениями и следует руководствоваться при оценке результатов произведенного исследования.
В последние годы полихроматические таблицы Рабкина, снятые с производства, начали вытесняться новыми спектральными цветометрическими таблицами Юстовой—Алексеевой. Они служат для определения порогов цветоразличения по трем основным цветам (красный, зеленый и синий) и состоят из 12 карт размерами 140 X 140 мм. В центре каждой карты правильными рядами с небольшим разделительным интервалом расположены двухцветные квадратики. Часть из них, имеющие одинаковый цвет, образуют фигуру в виде буквы «П». Остальные квадратики, имеющие другой цвет, создают окружающий фон. Результаты исследования выражают максимальным числом не воспринятых порогов по каждому цветоприемнику.
↑ ИССЛЕДОВАНИЕ ПОЛЯ ЗРЕНИЯ (ПЕРИМЕТРИЯ)
В домашних условиях приемлемы лишь некоторые, наиболее простые методы периметрии. Описание их приводится ниже.
Контрольный метод определения периферических границ поля зрения. Врач и пациент располагаются в метре друг от друга таким образом, чтобы их глаза находились на одном уровне. Далее врач правой рукой прикрывает свой правый глаз, а пациент — соответствующей рукой свой левый глаз. После этого врач устанавливает левую руку приблизительно в 0,5 м от исследуемого (за границей видимости с височной стороны) и начинает, слегка двигая пальцами, смещать ее внутри. Фиксируется момент, когда испытуемый улавливает контуры перемещающегося объекта. Подобным же образом получают представление о положении наружной границы поля зрения пациента и в других интересующих врача меридианах. Следует иметь в виду, что при исследовании в горизонтальном меридиане ладонь врача должна быть расположена вертикально, а в противоположном ему меридиане — горизонтально.
Таким же образом определяют и поле зрения левого глаза пациента. Контролем как в первом, так и во втором случае служит поле зрения врача, если оно, конечно, нормальное. Результаты исследования фиксируют текстуально, т. е. записывают «в соответствующий документ заключение, например: наружные границы поля зрения в норме пли сужены (концентрично, секторообразно).
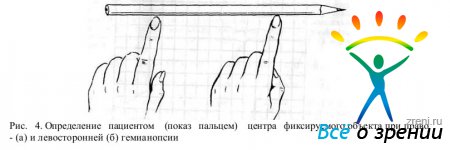
Ориентировочное определение гемианопсий. Пациента просят указательным пальцем какой-либо руки разделить на две части предъявляемый объект (карандаш, линейка и т. д.). При наличии ограничений в полях зрения гемианопического типа, видимая больному длина его как бы урезается с какой-либо стороны. В результате при правосторонней гемианопсий больной сместит палец влево от реального центра объекта, а при левосторонней — вправо.
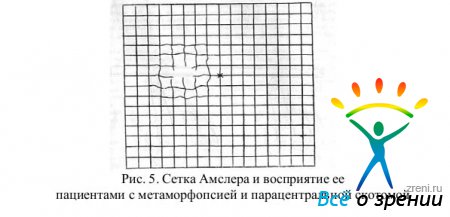
Определение центральных скотом и метаморфопсий. Для проведения этого исследования на листе бумаги нужно нарисовать сетку (45 X 45 мм), состоящую из квадратиков, образованных перекрещивающимися вертикальными и горизонтальными линиями (20 X 20). Пациента просят одним глазом (второй надо закрыть) фиксировать с 30 см центральную метку (маленький крестик) сетки и сказать, как он ее воспринимает: четко и без деформаций или с искажениями, что характерно для метаморфопсий. Следует также иметь в виду, что сходимость линий свидетельствует о микропсии, расхождение — о макропсии. Если в поле зрения имеется скотома, то она проявит себя пятном, в пределах которого сетка может отсутствовать (как бы обрыв линий) или выглядеть завуалированной.
↑ ИССЛЕДОВАНИЕ ТЕМНОВОЙ АДАПТАЦИИ (АДАПТОМЕТРИЯ)
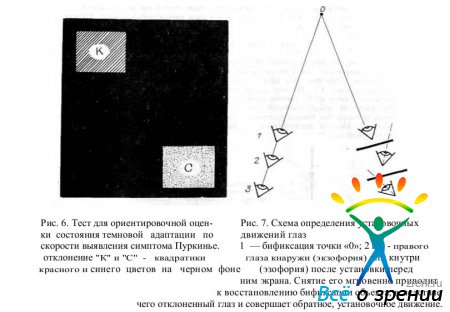
Производится с помощью самодельного приспособления в виде картонного квадрата (140 X 140 мм) с поверхностью черного цвета, к двум диагонально противоположным углам которого приклеены тестовые квадратики (35 X 35 мм) красного и голубого цветов.
При сумеречном освещении пациент должен сначала увидеть голубой квадратик (он кажется ему светлым), а несколько позже — красный (кажется более темным). Правильность ответов испытуемого можно легко контролировать, поворачивая картон то в одну, то в другую сторону, т. е. меняя положение в пространстве тестовых квадратиков. О состоянии темновой адаптации судят по времени различения голубого объекта (в норме до 30 с).
↑ ОЦЕНКА ХАРАКТЕРА ЗРЕНИЯ (БИНОКУЛОМЕТРИЯ)
Метод определения установочного движения глаза. Исследуемому закрывают рукой один глаз (на 5—10 с) и просят вторым глазом фиксировать какой-либо объект — сперва удаленный, а затем — близко расположенный. И в первом и во втором случае после снятия руки, прикрывающей глаз, необходимо определить, остался ли он в первичном положении или вследствие отклонения в какую-либо сторону совершает установочное движение для восстановления «утерянной» бификсации.
Его наличие всегда свидетельствует о том, что у пациента имеется бинокулярное зрение. В то же время при ортофории такой вывод сделать еще нельзя.
Тест с вызванным двоением. Пациенту предлагают фиксировать двумя глазами какой-либо тест, например по Грефе, в виде вертикальной линии с точкой в центре. Эту фигуру врач легко может воспроизвести на листе бумаги (рис. 8). Далее исследуемого просят осторожно нажать через верхнее или нижнее веко на правое или левое глазное яблоко. Раздвоение изображения тестовой фигуры будет свидетельствовать о наличии бинокулярного зрения. При монокулярном зрении тест останется одиночным и лишь изменит свое положение в пространстве.
Тест с «маркировкой» поля зрительного восприятия. Исследуемого просят фиксировать двумя глазами какой-либо светящийся источник света и к одному его глазу приставляют 2 или 3 стеклянные палочки для закладывания глазных мазей, скрепленные по концам полосками липкой ленты, осью горизонтально (самодельный цилиндр Маддокса). Если зрение бинокулярное, то пациент увидит два объекта — лампочку и вертикальную светящуюся линию. Последняя может проходить через центр этой лампочки (ортофория) или в стороне от нее (гетерофория).
- http://medicalj.ru/diacrisis/oftalmologiya/873-proverka-zreniya
- http://sisibol.ru/glazbol/43.php
- http://r-optics.ru/information/vizometriya_osnovnoy_metod_issledovaniya_ostroty_zreniya-329
- http://zreni.ru/articles/oftalmologiya/1690-metody-issledovaniya-zritelnyh-funkciy.html