Нервная система подразделяется на центральную нервную систему – головной и спинной мозг – и периферическую нервную систему — отходящие от головного и спинного мозга черепно-мозговые нервы и нервные узлы.
Единая нервная система условно подразделяется на соматическую и вегетативную. Соматическая нервная система («сома» — тело) преимущественно осуществляет связь организма с окружающей средой , обусловливая чувствительность (с помощью нервных окончаний и органов чувств) и движение тела , управляя скелетной мускулатурой. Передвижение и чувствительность свойственны животным организмам , поэтому соматическая часть нервной системы получила также название анимальной («анималь» — животное).Вегетативная нервная система оказывает влияние на обмен веществ, кровообращение, выделение, размножение, на внутреннюю среду организма, т.е. на процессы так называемой растительной жизни («вегетатио» – растительность)
Вегетативная нервная система обладает определенной самостоятельностью, в силу чего ее называют также автономной нервной системой. Вегетативная нервная система делится на симпатическую и парасимпатическую нервные системы. Раздражение симпатической нервной системы усиливает и учащает сокращения сердца, повышает артериальное давление, расширяет бронхи, зрачки, усиливает секрецию надпочечников, понижает тонус желудочно- кишечного тракта. Раздражение парасимпатической нервной системы оказывает влияние на функции внутренних органов противоположное действие.
Центральная нервная система играет огромную роль в поддержании жизнедеятельности организма.
ЦНС регулирует и обеспечивает функциональное единство всех органов и систем человека и осуществляет двустороннюю связь организма с окружающей средой. Деятельность ЦНС происходит поэтапно.
Двигательная активность человека имеет очень широкий диапазон — от мышечных координаций, требуемых для грубой ручной работы или перемещения всего тела в пространстве, до тонких движений пальцев при операциях, которые выполняются под микроскопом. Обеспечение всех видов двигательной активности осуществляется на основе движения двух потоков информации. Один поток берет начало на периферии: в чувствительных элементах (рецепторах), которые находятся в мышцах, суставных сумках, сухожильных органах. Через задние рога спинного мозга эти сигналы поступают вверх по спинному мозгу и далее в разные отделы головного мозга.
Взятые в совокупности сигналы от перечисленных структур образуют особый вид чувствительности — проприорецепцию. Хотя в сознании человека эта информация не отражается, благодаря ей мозг в каждый текущий момент времени имеет полное представление о том, в каком состоянии находятся все его многочисленные мышцы и суставы. Эта информация формируют схему, или образ, тела. Не имея такого интегрального образования, человек не мог бы планировать и осуществлять ни одно движение. Схема тела — исходное основание для реализации любой двигательной программы. Ее планирование, построение и исполнение связано с деятельностью двигательной системы.
В двигательной системе основной поток информации направлен от двигательной зоны коры больших полушарий — главного центра произвольного управления движениями — к периферии, т.е. к мышцам и другими органам опорно-двигательного аппарата, которые и осуществляют движение.
Структуры, отвечающие за нервную регуляцию положения тела в пространстве и движений, находятся в разных отделах ЦНС — от спинного мозга до коры больших полушарий. В их расположении прослеживается четкая иерархия, отражающая постепенное совершенствование двигательных функций в процессе эволюции.
В соответствии с теорией сенсорных коррекций для выполнения какого-либо движения мозг не только посылает определенную команду мышцам, но и получает от периферийных органов чувств сигналы о достигнутых результатах и на их основании дает новые корректирующие команды. Таким образом, происходит процесс построения движений, в котором между мозгом и исполнительными органами существует не только прямая, но и непрерывная обратная связь.
Основные процессы, происходящие в нервной системе во время интенсивной физической нагрузки:
1 Формирование в головном мозге модели конечного результата деятельности.
2 Формирование в головном мозге программы предстоящего поведения.
3 Генерация в головном мозге нервных импульсов, запускающих мышечное сокращение, и передача их мышцам.
4 Управление изменениями в системах, обеспечивающих мышечную деятельность и не принимающих участие в мышечной работе.
5 Восприятие информации о том, каким образом происходит сокращение мышц, работа других органов, как изменяется окружающая обстановка.
6 Анализ информации, поступающей от структур организма и окружающей обстановки.
7 Внесение при необходимости коррекций в программу поведения, генерация и посылка новых исполнительных команд мышцам.
14. Перечислите и кратко охарактеризуйте специфические принципы физического воспитания. Укажите требования к реализации данных принципов.
СП позволяют учитывать особенности (специфические закономерности) того или иного направления ФВ. Специфические принципы ФВ:1. непрерывности – предусматривает преемственность эффектов занятий, не допуская перерывов, снижающих их суммарных эффект; 2. чередование нагрузки и отдыха – вытекает из необходимости чередовать повышенную активность с отдыхом, способствуя кумуляции эффекта занятий; 3. прогрессирования тренирующих воздействий – предусматривает повышения развивающе-тренирующих воздействий (по параметрам объема и интенсивности) в процессе адаптации индивида к физической нагрузке; 4. цикличности – определяет структурную упорядоченность учебно-воспитательного процесса; 5. возрастной адекватности нагрузок – обуславливает целенаправленное регулирование меры воспитательного воздействия на различных этапах онтогенеза.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 9397 — 

ЗАБОЛЕВАНИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
Нейроофтальмологические симптомы часто возникают при заболеваниях сосудов головного мозга. При ишемических состояниях головного мозга повреждаются зрительная и глазодвигательная системы, которые проходят через полушария, глубокие подкорковые структуры, ствол мозга и мозжечок.
Симптомы глазной ишемии возникают при окклюзии внутренней сонной артерии и ветвей глазной артерии. Система глазной артерии поражается часто, так как это первая ветвь внутренней сонной артерии.
При прохождении эмболов в глазной кровоток может возникнуть внезапная потеря зрения с последующим его восстановлением или стойкой утратой зрения. Если достаточное количество крови может обойти эмбол, то инфаркт сетчатки не развивается. В сетчатке встречаются холестериновые эмболы, чаще исходящие из атеросклеротической каротидной артерии, кальцинированные эмболы, исходящие из аортальных или мем-бральных клапанов, и тромбоцитарные фибриновые эмболы. Последние редко закрывают артерию и приводят к инфаркту сетчатки. Эти эмболы мягкие, принимают форму сосуда, но они могут вызвать кратковременную потерю зрения. Транзи-торная микроэмболия в ретинальных артериях бывает у больных после кардиопульмонального шунтирования и других операций на сердце.
При спазме сосудов при мигрени, стенозе внутренней сонной артерии может наблюдаться преходящая монокулярная потеря зрения.
При длительной ишемии сетчатки или хориоидеи отмечается стойкая потеря зрения или понижение его в одном глазу.
Возникновению окклюзии центральной артерии сетчатки или ее ветвей способствуют гипертоническая болезнь, сахарный диабет, атеросклероз. Это одна из самых тяжелых форм глазной патологии. Пик заболевания приходится на седьмую декаду жизни. Причинами его могут быть эмболы из сердца и каротидной артерии, возникающие из-за поражения сосудистой стенки при воспалении, инфаркте миокарда, массивной кровопотере и даже от горячей ванны. На глазном дне виден диффузный отек внутренних слоев сетчатки. Этот отек вызывает гибель нервных волокон, из которых формируется зрительный нерв. Развивается атрофия зрительного нерва.
При окклюзии вен сетчатки отмечается периодическое снижение зрения. Окклюзия центральной вены сетчатки встречается у 15 % больных, у остальных окклюзируются ее ветви. На глазном дне видны расширенные извитые вены и множественные кровоизлияния. Если ишемические фокусы в сетчатке (ватоподобные экссудаты) сохраняются длительно, развиваются неоваскуляризация и ее осложнения: вторичная глаукома или гемофтальм. Если лечение тромбоза ветвей центральной вены сетчатки начато своевременно, у больного может сохраниться зрение, равное нескольким десятым. Через 3–4 месяца после окклюзии проводится лазерная коагуляция сетчатки.
При ишемии зрительного нерва, связанной с нарушением кровообращения в сосудах, питающих зрительный нерв, происходит потеря зрения. Ишемии способствуют гипертоническая болезнь, атеросклероз сосудов, системная гипотензия, сахарный диабет и др.
При опухолях мозга отмечаются изменения в поле зрения, нарушение функций глазодвигательных нервов, зрительные расстройства, на глазном дне видны застойные диски зрительных нервов.
При рассеянном склерозе происходит демиелинизация зрительного нерва, которая приводит к снижению зрения и изменениям в поле зрения. Все воспалительные заболевания центральной нервной системы могут сопровождаться невритами зрительного нерва, парезами и параличами глазодвигательных нервов.
При менингитах и энцефалитах отмечаются очаговые воспалительные и опухолевые процессы в головном мозге, вызывающие глазные симптомы: изменение реакции зрачков, характерное выпадение полей зрения, застойные диски зрительного нерва, неврит зрительного нерва, парезы и параличи глазодвигательных нервов и др.
Симптомы поражения глаза и его придатков при специфических инфекциях (туберкулезе, сифилисе, токсоплазмозе, лепре) и многих вирусных заболеваниях были описаны выше в соответствующих главах.
АНАТОМИЯ И ФИЗИОЛОГИЯ ОРГАНА ЗРЕНИЯ СВЯЗЬ ОРГАНА ЗРЕНИЯ С ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМОЙ И ОРГАНИЗМОМ В ЦЕЛОМ
Читайте также:
- II.) Взаимосвязь между энергией и деньгами
- IV. система педагогических исследований с методологической точки зрения
- IV. Требования к органам по сертификации
- VIII. Документация органа по сертификации и ее актуализация
- А. Связь. Порядок пользования. Регламент переговоров с ДЦХ
- АГ, обусловленные нарушением высшей нервной деятельности (неврозом).
- Агрегатные индексы цен, физического объема, товарооборота, их взаимосвязь
- Админ-ая и организ-ая структура органа по серт-ии, система упр-ия докум-ей и система обесп-я кач-ва работ по серт-ии.
- Административная ответственность за неисполнение предписания антимонопольного органа
- Актуальность проблематики с точки зрения изменения роли ИТ в бизнесе и обществе
- Акустические волны. Связь между давлением, плотностью, скоростью и смещением частиц воздуха в волне. Интенсивность акустической волны.
- Анализ безубыточности. Взаимосвязь выручки, расходов и прибыли от реализации продукции
ЧАСТЬ I
ГЛАВА 1
АНАТОМО‑ФИЗИОЛОГИЧЕСКИЙ ОЧЕРК ОРГАНА ЗРЕНИЯ О ЗРИТЕЛЬНОМ АНАЛИЗАТОРЕ
Зрительный анализатор состоит из трех отделов:
1) периферического, рецепторного;
2) проводящих путей;
3) подкорковых и корковых центров. Периферический отдел зрительного анализатора представлен сетчаткой, в которой световая энергия преобразуется в нервное возбуждение и далее передается по нервным путям в центральный отдел зрительного анализатора – к затылочной доле коры головного мозга, где и воспринимается как зрительный образ.
Глазное яблоко относится к числу дистантных рецепторов, позволяющих организму воспринимать воздействие окружающего мира на расстоянии. К дистантным рецепторам принадлежат также орган слуха и орган обоняния.
Орган зрения состоит из глазного яблока и окружающих его вспомогательных органов. Глазное яблоко, являясь периферической частью зрительного анализатора, обеспечивает восприятие формы, величины, направления движения, удаленности, пространственного соотношения и свойств предметов; анализ светового изменения окружающей среды и формирует зрительные ощущения и образы.
Большая часть информации о внешней среде поступает через орган зрения. Зрительное восприятие позволяет сохранять и поддерживать позы и другие сложные координированные процессы.
Таким образом, весь окружающий мир познается человеком с помощью органов чувств, одним из которых является орган зрения. Глаз дает возможность полноценно познавать мир. Посредством зрения мы получаем о внешнем мире больше знаний, чем с помощью остальных органов чувств, вместе взятых. От 4/5 до 9/10 информации поступает человеку через органы зрения.
Орган зрения важен для визуального изучения не только земных явлений, но и космоса. В отличие от других органов чувств, глаз формировался как под влиянием жизни на Земле, так и под воздействием космических лучей. Поэтому глаз человека – единственный из органов чувств, позволяющий космонавту ориентироваться в космосе.
Неудивительно, что всякое заболевание глаз, ведущее к снижению зрения и тем более к слепоте – огромное несчастье для человека. Более того, оно приобретает определенную общественную значимость, так как выключает порой еще достаточно молодого, здорового и работоспособного человека из трудовой деятельности.
Помимо этого, глаз нередко отражает состояние всего организма и в указанном смысле является не только зеркалом души, но и зеркалом патологии, болезней. Именно глаз служит одним из наиболее ярких доказательств павловского положения о целостности организма.
Большинство глазных заболеваний представляют собой проявления разнообразных общих патологических процессов, а некоторые изменения органа зрения позволяют судить о состоянии организма в целом и его отдельных органов и систем. Орган зрения тесно связан с головным мозгом. Зрительный нерв – единственный из нервов, доступный прижизненному визуальному наблюдению, а сетчатая оболочка – по сути дела часть мозга, вынесенная на периферию. Отсюда по состоянию зрительного нерва, сетчатки, ее сосудов можно в определенной степени судить о состоянии оболочек, вещества мозга и его сосудистой системы.
Орган зрения играет важную роль не только в познании внешнего мира, но и в развитии организма в целом, начиная с периода новорожденности.
Дело в том, что глаз – важнейшая составная часть так называемой оптико‑вегетативной (ОВС) или фотоэнергетической системы (ФЭС) организма: глаз – гипоталамус – гипофиз. Глаз необходим не только для зрения, но и для восприятия световой энергии как возбудителя нейрогуморальной активности гипоталамуса и гипофиза, поскольку световое раздражение возбуждает не одни лишь зрительные центры, но центры межуточного мозга – его гипоталамо‑гипофизарный аппарат.
Благодаря стимулирующему действию света через глаз на гипофиз во внутренней среде организма появляются гормоны ряда эндокринных желез: гипофиза, надпочечников, щитовидной, половых и других желез. Доказана возможность развития ряда вегетативных симптомов и синдромов, с одной стороны, в связи с патологией исходного пункта ФЭС – глаза, а с другой – вследствие поражения ее центрального отдела. Окулове‑гетативная система (ОВС, ФЭС) является самым коротким из всех известных путей, связывающих центральный регулятор‑ный аппарат вегетативной нервной системы с внешней средой, воспринимающих ее воздействия в виде лучистой энергии.
Новорожденный нуждается в совершенной и быстрой адаптации к внешним условиям для правильного развития и роста, что в большей мере обусловлено безупречным функционированием ФЭС. Необходимость в быстрой адаптации ведет, прежде всего, к наиболее быстрому формированию зрительного анализатора. Рост и развитие глаза у ребенка в основном завершается к 2–3 годам, а в последующие 15–20 лет глаз изменяется меньше, чем за первые 1–2 года.
Главным условием развития глаза является свет. Известно, что поверхности Земли достигают лучи света с длиной волны 799,4‑393,4 нм. Глаз чувствителен именно к указанному диапазону длин волн. Максимум ясного видения глаза находится в желто‑зеленой части спектра с длиной волны 556 нм. Ультрафиолетовые лучи можно видеть, если они интенсивны. Ограничено восприятие глазом и инфракрасных лучей с длиной волны более 800 нм, поскольку лучи с большей длиной волны также поглощаются средами глаза.
Дата добавления: 2015-03-29 ; Просмотров: 563 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Поражение органа зрения при патологии вегетативной нервной системы
Вегетативная нервная система обеспечивает поддержание постоянства всех функциональных параметров деятельности различных систем и адаптацию к различным условиям жизнедеятельности. Кроме того, она оказывает вегетативное обеспечение различных форм умственной и физической деятельности.
Выделяют два уровня вегетативной нервной системы: сегментарный и надсегментарный.
Надсегментарный уровень вегетативной нервной системы расположен в головном мозгу. Имеет представительство в коре головного мозга, лимбико-ретикулярном комплексе и гипоталамусе.
Сегментарный аппарат вегетативной нервной системы находится в стволе мозга и в спином мозге. От него берут начало преганглионарные эффекторные волокна.
Следует отметить, что при раздражении надсегментарного аппарата возникают сочетанные психические соматические и вегетативные изменения. При этом поражение этих структур, как правило, не сопровождается появлением специфических нарушений, за исключением случаев повреждения специализированных центров.
Выделяют симпатический и парасимпатический отделы вегетативной нервной системы. Импульсы, идущие из нервной системы к органам по симпатическим и парасимпатическим волокнам, оказывают на функцию органа, как правило, противоположное влияние. Симпатическая система обеспечивает трофические функции тканей, подготавливает их к деятельности. Парасимпатическая нервная система тормозит работающие органы и участвует в поддержании гомеостаза.
В симпатическом отделе выделяют спинномозговые сегментарные центры, которые расположены в боковых рогах спинного мозга в зоне от 8-го шейного до 3-го поясничного сегментов. Сегментарные центры соединены с паравертебральными симпатическими узлами преганглионарными соединительными веточками. От паравертебральных узлов отходят постганглионарные соединительные веточки, идущие к периферическим нервам. К симпатическому также относят превертебральные узлы, терминальные узлы, расположенные в органах, симпатические сплетения вокруг кровеносных сосудов и симпатические волокна, идущие в составе смешанных периферических нервов.
Парасимпатическая система состоит из гипоталамического (включает супраоптические ядра и регулирует эффекты задней доли гипофиза), мезэнцефалического (образован парасимпатическими волокнами п. oculo-motorius), бульбарного (представлен клетками, входящими в ядра пп. facialis, glossopharyngei, vagi и волокнами, идущими в составе названных нервов), сакрального (образован узлами, расположенными в области 2—4-го крестцовых сегментов и отходящими от них волокнами) отделов.
В отличие от соматической нервной системы эфферентный путь автономной нервной системы имеет двухнейронное строение. Из центров вегетативной нервной системы к ганглиям подходят преганглионарные волокна. В парасимпатической и симпатической нервной системе преганглионарные волокна выделяют из своих окончаний ацетилхолин. Постганглионарные волокна поступают в соответствующие органы. Из окончаний постганглионарных нервных волокон парасимпатической нервной системы выделяется ацетилхолин, который действует на холинорецепторы (м-холинорецепторы). Из окончаний постганглионарных нервных волокон симпатической нервной системы выделяется норадреналин и в небольших количествах адреналин, которые воздействуют на адренорецепторы (α и β). Функции α- и β-адренорецепторов в одном и том же органе, как правило, противоположны. Возбуждающее действие оказывается через α-адренорецепторы, а тормозящее — через β-адренорецепторы.
Оба типа адренорецепторов подразделяются на два подтипа. Постсинаптические α-адренорецепторы, расположенные в эффекторных органах, называют α1-адренорецепторами. Пресинаптические а-адренорецепторы, расположенные в эфферентных нейронах и нейронах головного мозга, называют α2-адренорецепторами. Они обеспечивают механизм отрицательной обратной связи, регулирующий высвобождение норадреналина.
Подтипы β-адренорецепторов (β1 и β2) расположены в различных эфферентных органах. Регулирующее влияние адренорецепторов осуществляется через Ц-АМФ, концентрация которого увеличивается в клетках-мишенях.
Какие заболевания нервной системы наиболее распространены и как происходит лечение?
Заболевания нервной системы — обширная группа самостоятельных патологий, каждая из которых отличается определенной симптоматикой и этиологией. Объясняется это чрезвычайной разветвленностью структуры, каждая подсистема которой уникальна. Нервная система пронизывает весь организм , обеспечивает его жизнедеятельность и нормальное функционирование всех органов и систем. Это очень сложная и вместе тем хрупкая и уязвимая структура.
Малейший сбой в ее работе чреват серьезными последствиями, а тяжелые патологии могут привести к инвалидности и даже летальному исходу. К сожалению, неврологические патологии широко распространены среди населения, они возникают независимо от пола и возраста и самым отрицательным образом отражаются на состоянии здоровья. Сегодня рассмотрим причины, симптомы и методы лечения самых распространенных болезней.
Заболевания нервной системы — разновидности
Любой живой организм не может существовать без нервной системы. Именно благодаря этой структуре работают зрение, слух, обоняние, осязание, вкус, мышцы, и все органы человека. Нервная система состоит из трех основных элементов, в соответствии с которыми все патологии можно условно разделить на следующие подгруппы:
- заболевания центральной нервной системы;
- заболевания периферической нервной системы;
- заболевания вегетативной системы.
- Центральная нервная система (ЦНС) состоит из головного и спинного мозга. Оболочки мозга и спинномозговая жидкость выполняют защитные функции и играют роль своеобразных амортизаторов, которые смягчают всевозможные внешние воздействия, способные привести к повреждению жизненно важных органов.
- Периферическая нервная система (ПНС) обеспечивает двустороннюю связь ЦНС со всеми органами и системами человеческого организма. Анатомически ПНС состоит нервных узлов (ганглиев), спинномозговых и черепно- мозговых нервов, а также прочих нервных сплетений, расположенных вне спинного и головного мозга.
- Вегетативная система отвечает за функционирование мышц, которыми мы не способны управлять по своей воле (сердечная мышца, различные железы). Ее структуры расположены как в центральных, так и в периферических отделах нервной системы, а основная деятельность направлена на поддержание стабильности внутренней среды организма (температуры тела, давления).
Виды заболеваний
Список заболеваний нервной системы обширен, условно их можно разделить на несколько основных видов:
- Сосудистые заболевания нервной системы. Это опасные патологии, которые, тем не менее, относятся к самым распространенным недугам. Заболевания этой группы связаны с нарушением мозгового кровообращения (инсульт, ишемический инсульт, недостаточность мозгового кровообращения, гипертонические кризы и пр.). Сосудистые нарушения грозят тяжелыми осложнениями и часто становятся причиной инвалидности или летального исхода. По количеству смертей они занимают третье место в общей структуре смертности населения.
- Инфекционные заболевания нервной системы. Развиваются на фоне инфицирования патогенными микроорганизмами (вирусами, бактериями, паразитами, грибами). От нейроинфекций страдает чаще всего головной мозг. Спинной мозг и периферическая нервная система в этот процесс вовлекаются значительно реже. Самые распространенные заболевания- энцефалиты, менингиты, полиневриты, детский церебральный паралич. Они приводят к стойким нарушениям слуха, зрения, интеллекта, двигательной активности.
- Наследственные заболевания. Их подразделяют на хромосомные и геномные. Самым известным представителем хромосомной патологии является болезнь Дауна. Геномные заболевания оказывают влияние на нервно-мышечную систему и могут стать причиной слабоумия, поражения эндокринной системы или опорно-двигательного аппарата.
- Травматические поражения. Это повреждения головного или спинного мозга вследствие травм и ушибов. К этой группе относят сотрясения и ушибы головного мозга, черепно- мозговые травмы разной степени тяжести.
- Хронические заболевания. В эту категорию можно отнести демиелинизирующие заболевания нервной системы, связанные с повреждением миелиновых оболочек нервов. Этот процесс ведет к таким заболеваниям, как рассеянный склероз, лейкоэнцефалит, энцефалит и часто приводит человека к инвалидности. В эту же группу можно отнести дегенеративные заболевания нервной системы, которые характеризуются постепенным прогрессирующим отмиранием нейронов. Самые известные заболевания — болезнь Паркинсона, болезнь Альцгеймера и прочие тяжелейшие патологии, которые ведут к необратимым органическим нарушениям и полной деградации личности.
Какие причины влияют на состояние нервной системы и дают толчок к развитию заболевания? Появлению каждой патологии предшествуют свои факторы и особенности развития. Мы можем назвать лишь общие причины, способные запустить механизм болезни.
Причины неврологических патологий весьма разнообразны, в числе основных провоцирующих факторов можно выделить:
- сосудистые нарушения и связанные с ними заболевания (гипертония, остеохондроз, атеросклероз и пр.);
- наследственность;
- перенесенные инфекционные заболевания;
- опухолевые процессы;
- недостаточное питание, авитаминоз;
- хронические болезни (эндокринные, сердечные, почечные);
- воздействие ядов и токсинов;
- бесконтрольный прием медицинских препаратов;
- отравление солями тяжелых металлов (таллием, свинцом, ртутью);
- физическое и умственное переутомление;
- хронические стрессы.
Любая их этих причин может привести к выраженным изменениям в функционировании нервной системы и стать причиной болезни.
Симптомы заболеваний нервной системы
Клиническая картина заболевания зависит от многих факторов, и каждая из патологий имеет свои особенности и проявления. Практически все неврологические нарушения сопровождаются болевым синдромом разной интенсивности (мигренью, болью в шее, спине, мышцах), головокружениями или нарушениями со стороны опорно- двигательной системы. Двигательные расстройства проявляются парезами (ослаблением мышечной силы), тремором (дрожанием конечностей или туловища), параличом (полной неподвижностью) или хореей (непроизвольными быстрыми движениями).
Тяжелые поражения нервной системы сопровождаются нарушением интеллекта, речи, умственной деятельности, могут проявляться эпилептическими припадками, истериками, расстройством поведения и психики. Самые опасные последствия имеют сосудистые заболевания, когда в результате нарушения мозгового кровообращения развивается инсульт. Подобные состояния сопровождаются характерными симптомами — нарушением координации движений, отсутствием тактильной чувствительности, затруднением речи, потерей памяти. Если вовремя не распознать признаки инсульта и не оказать медицинскую помощь, велика вероятность смертельного исхода.
Многие неврологические заболевания негативно влияют на зрение, слух, обоняние и прочие органы чувств, меняют характер и поведение. Милый и дружелюбный человек может стать резким и раздражительным, негативно воспринимать любые изменения, с трудом понимать и усваивать новую информацию.
Симптомы нервного заболевания могут проявиться внезапно и ярко, либо развиваться постепенно, в течение нескольких лет. Все зависит от характера патологии, тяжести симптомов и индивидуальных особенностей организма. Но в любом случае конкретное заболевание нервной системы вызывает дисфункции тех органов, с которыми имеет непосредственную связь.
Наследственность и врожденный характер
Среди патологий нервной системы достаточно большой процент заболеваний, связанных с наследственностью. Это такие недуги, как синдром Дауна или болезнь Вильсона. Самыми страшными симптомами проявляет себя болезнь Хантингтона — заболевание начинается внезапно, сопровождается появлением толчкообразных непроизвольных движений, психическими расстройствами, неподдающимися лечению (вплоть до полной деградации личности).
Заболевания нервной системы у детей чаще всего носят врожденный характер. Они возникают вследствие хромосомных или генетических аномалий или в результате воздействия на плод инфекционных агентов во время беременности. В качестве примера можно назвать детский церебральный паралич (ДЦП), когда нервная система страдает еще на этапе внутриутробного развития.
В последние годы дети школьного возраста все чаще страдают от неврозов, которые развиваются вследствие стрессов, высоких учебных нагрузок, физического и умственного переутомления.
Важно: Лечение таких неврологических расстройств у детей следует начинать при первых симптомах. Как только будет поставлен точный диагноз, родители должны бросить все силы на борьбу с недугом, который препятствует росту и развитию ребенка.
Методы диагностики
Диагностика заболеваний нервной системы начинается с визита к врачу- неврологу. Во время беседы специалист анализирует сознание и интеллект пациента, проверяет рефлексы, чувствительность, ориентацию во времени и пространстве и выявляет отклонения, свидетельствующие о возможном заболевании. Постановка правильного диагноза требует ряда лабораторных и аппаратных исследований, которые укладываются в понятие топическая диагностика заболеваний нервной системы.
Для того, чтобы выявить причины болезни, пациента направляют на МРТ или КТ головного мозга. Эти методы эффективны при диагностике черепно- мозговых травм, опухолей головного мозга, инсультов.
Четкую картину, позволяющую судить о сосудистых нарушениях, дают такие методы исследования, как ультразвуковая допплерография сосудов головного мозга, реоэнцефалография.
Электроэнцефалографию применяют для выявления опухолей, ушибов мозга, эпилепсии. Такой метод, как электромиографию задействуют при подозрении на поражение периферических нервов и развитие нервно- мышечных заболеваний.
Лабораторными методами выявляют хромосомные или генетические аномалии, исследуют кровь или мочу. Анализ цереброспинальной жидкости на прозрачность, клеточный состав, содержание электролитов и белка позволяет определить причину недуга и поставить правильный диагноз.
Схема лечения неврологических патологий зависит от их вида, клинической картины заболевания, тяжести симптомов, индивидуальных особенностей пациента, наличия сопутствующих болезней, возможных противопоказаний и прочих нюансов. Многие тяжелые заболевания нервной системы требуют проведения интенсивной терапии в условиях стационара, при необходимости проводят хирургические операции. Прочие недуги поддаются лечению в домашних условиях.
Основу лечебных мероприятий составляет прием медицинских препаратов, физиотерапевтическое лечение, лечебная физкультура, массажи, корректировка образа жизни и питания. Такая симптоматическая терапия направлена на устранение болевого синдрома и прочих неприятных проявлений болезни и проводится с целью улучшения общего состояния больного. Остановимся подробнее на принципах лечения наиболее распространенных патологий:
Неврит (нейропатия) — заболевание, связанное с воспалением периферических нервов. Поражению могут подвергнуться нервы конечностей, лицевые, затылочные или межреберные нервы. Неврит развивается вследствие переохлаждения, инфекций, травм, сосудистых нарушений, интоксикации организма.
Основные симптомы — утрата чувствительности в области поражения, двигательные расстройства, параличи. Тяжелое множественное воспаление нервов (полинейропатия) может развиваться на фоне сахарного диабета, отравления токсическими веществами или алкоголем.
Лечение невритов начинают после установления причины, провоцирующей воспалительный процесс. Терапия строится на приеме противовоспалительных, обезболивающих, противовирусных, успокоительных препаратов, поливитаминных комплексов. Широко применяют физиотерапевтические процедуры: электрофорез и ультрафонофорез, УВЧ, импульсные токи. Для восстановления мышечных функций показаны массажи и лечебная физкультура.
Невралгия — заболевание, сопровождающееся возникновением острых, резких болей по ходу пораженного нерва. Основное отличие от неврита в том, что при невралгии не происходит блокировки основных функций нерва. Причиной недуга становятся переохлаждения, простудные заболевания, опухоли, травмы, интоксикация организма. Заболевание часто развивается на фоне пневмонии, стенокардии, инфаркта миокарда.
Различают невралгию черепных, бедренных и межреберных нервов. Межреберная невралгия сопровождается стойким болевым синдромом в области позвоночника, при этом боли усиливаются при глубоком вдохе и малейшем физическом напряжении.
Комплексное лечение заболевания строится на применении противосудорожных средств, миорелаксантов, обезболивающих и успокоительных препаратов. Методы физиотерапии включают лечение инфракрасными лучами, иглоукалывание, лечебные массажи.
Мигрень — распространенное неврологическое заболевание, при котором сильная головная боль не отпускает на протяжении нескольких суток. Болевой синдром возникает на фоне нарушения функций нервной системы, вызванных сильным эмоциональным потрясением, стрессом, перенапряжением. Заболевание может передаваться по наследству, в основном по материнской линии.
Больного мучает резкая, пульсирующая боль в височной области, непереносимость резких звуков, запахов, яркого света. К этим симптомам присоединяется слабость, тошнота, полиурия. В процессе лечения пациенту назначают противовоспалительные средства, агонисты серотонина, спазмолитики, сильные противомигренозные анальгетики, рекомендуют корректировку образа жизни и питания.
Внутричерепная гипертензия
Заболевание, характеризующееся повышением внутричерепного давления. Механизм его возникновения связан с нарушением выработки ликвора, избыток которого начинает давить на головной мозг, и вызывает характерные симптомы. Толчком к развитию патологии могут послужить вирусные инфекции, аномалии развития, опухоли, черепно- мозговые травмы. Нередко проявления внутричерепной гипертензии сопровождают человека с рождения. При этом появляются сильные распирающие головные боли, тошнота, одышка, озноб или чрезмерная потливость, эмоциональная нестабильность, депрессивные состояния.
Лечение подбирает врач — невропатолог с учетом тяжести симптомов. Традиционное медикаментозное лечение включает прием препаратов, действие которых направлено на уменьшение выработки спинномозговой жидкости. В комплексе с мочегонными средствами такое лечение позволяет нормализовать внутричерепное давление. Если традиционная терапия не помогает, прибегают к хирургическим методам и выполняют люмбальные пункции.
Вегето-сосудистая дистония
Это патологическое состояние связано с нарушением функций вегетативной и сердечно- сосудистой системы. Симптомы заболевания проявляются в связи со стрессовым фактором, гормональной перестройкой организма или по причине повышенной нервной возбудимости, нарушения режима сна и отдыха, вредных привычек, неблагоприятной экологической обстановкой. Нередко появление вегето- сосудистой дистонии связано с наследственной предрасположенностью.
Заболевание проявляется общей слабостью, сонливостью, головными болями, головокружением, шумом в ушах. Течение болезни сопровождается скачками артериального давления, повышением температуры, обморочными состояниями, перепадами настроения, паническими атаками.
Терапия строится на приеме седативных препаратов, в тяжелых случаях выписывают транквилизаторы. Основной упор в лечении вегето- сосудистой дистонии делается на соблюдении режима дня и определенной диеты, увеличении двигательной активности, отказе от вредных привычек, корректировке всего образа жизни в целом. Полезно употреблять продукты, богатые магнием и калием, делать массаж, физиотерапевтические процедуры, посещать бассейн, тренажерный зал. Хороший эффект дают занятия йогой, фитнессом, дыхательными практиками.
Ишемический инсульт
Тяжелое цереброваскулярное заболевание, грозящее инвалидностью или смертельным исходом. К сожалению, этот недуг в последние годы все чаще поражает вполне молодых и работоспособных людей. Возникает на фоне острого нарушения кровообращения в головном мозге и сопровождается повреждением тканей и инфарктом мозга вследствие прекращения поступления крови к его отделам.
Спровоцировать инсульт могут сосудистые нарушения, атеросклероз, гипертония, заболевания крови. Характерные симптомы развивающегося инсульта — сильная головная боль, тошнота, рвота, нарушение координации движений, речи, потеря чувствительности. Человек не может назвать свое имя, улыбнуться, сохранить равновесие, поднять и удержать руки в определенном положении. При появлении подобной симптоматики необходима срочная госпитализация. Если оказать квалифицированную медицинскую помощь в течение первых 2-х часов, шансы спасти больного увеличиваются.
Профилактика заболеваний нервной системы
Фото: увеличение физической активности
Избежать болезней нервной системы поможет ряд профилактических мер:
- здоровый образ жизни;
- занятия физкультурой и спортом;
- полноценное питание;
- отказ от вредных привычек;
- своевременное лечение инфекционных и прочих сопутствующих заболеваний;
- исключение стрессового фактора и высоких психологических нагрузок.
Относитесь внимательно к своему здоровью, не игнорируйте тревожные симптомы. При появлении первых признаков неблагополучия, обращайтесь к врачу и своевременно начинайте лечение.
Изменения органа зрения при заболеваниях центральной нервной системы | Часть 2.
Содержание:
↑ Нарушения функций экстраокулярных мышц
Сведения о частоте глазодвигательных расстройств при опухолях головного мозга немногочисленны. Считают, что встречаются они в 10—15% случаев [Трон Е. Ж., 1966; Huber Д., 1976]. Наиболее часто возникают признаки нарушения иннервации отводящего нерва, парезы и параличи глазодвигательного нерва редки и крайне редко наблюдаются поражения блокового нерва.
Параличи обычно приводят к нарушению бинокулярного зрения, особенно если страдают верхние прямые мышцы и развивается вертикальная диплопия. У больных с тяжелым парезом, особенно с горизонтальным, бинокулярное зрение отсутствует во всех частях поля зрения.
Парезы и параличи III, IV, VI пар черепных нервов, возникая в результате повышения внутричерепного давления, не имеют самостоятельного значения в топической диагностике новообразований головного мозга.
Наибольшая ранимость отводящего нерва при повышенном внутричерепном давлении находит себе объяснение в анатомо-топографических связях его с отдельными структурами головного мозга, сосудистой системой и костями основания черепа. Дело в том, что по выходе из моста отводящей нерв располагается между твердой мозговой оболочкой и ветвями базилярной артерии. Иногда на коротком протяжении он лежит между ветвями базилярной артерии и варолиевым мостом. В этих случаях повышение внутричерепного давления может привести к ущемлению нерва между мостом и задней мозжечковой артерией. Развивается частичное нарушение проводимости отводящего нерва и как результат этого ослабление наружной прямой мышцы на одноименной стороне. Если парез незначительный, четко выраженная горизонтальная диплопия появляется при крайнем отведении глаза в сторону ослабленной мышцы. Таким образом, диплопия носит горизонтальный гомонимный характер. В литературе есть сведения о преобладании билатериального поражения отводящего нерва у больных с опухолями головного моэга [Трон Е. Ж., 1966; Kirkham Т. et al., 1972].
Представляют интерес суточные колебания выраженности пареза отводящего нерва [Van Allen М., 1961]. У больных с опухолями головного мозга наблюдались суточные вариации внутричерепного давления, и в момент снижения его отмечено резкое рслабление пареза отводящего нерва. Последнее наблюдается и при дегцдратационной терапии.
Второй участок наименьшей сопротивляемости отводящего нерва повышенному внутричерепному давлению — место прохождения его над верхним краем пирамиды височной кости. Растущая опухоль и повышенное внутричерепное давление могут дислоцировать головной мозг, и ствол отводящего нерва придавливается к острому краю пирамиды.
Парезы отводящего нерва наблюдаются у больных с опухолями субтенториальной локализации и супратенториального их расположения. Описывая парезы отводящего нерва при повышении внутричерепного давления, Н. Cusching подчеркнул, что этот симптом при опухолях головного мозга следует расценивать как ложный локализационный признак. Мнение его было подтверждено в более поздних работах [Трон Е. Ж., 1966; Gassel М., 1961; Ни Ьег А., 1976].
Глазодвигательный нерв, отходя от ножек мозга, также проходит между двумя сосудами (задней мозговой и верхней мозжечковой артериями). Поэтому повышение внутричерепного давления может привести к ущемлению нерва между сосудами. Кроме того, нерв может оказаться придавленным к блюменбахову окату. Поскольку более ранимыми являются зрачковые волокна, идущие в составе глазодвигательного нерва, ранним симптомом может быть односторонний мидриаз с полной арефлексией.
При парезах и параличах для уточнения диагноза важно выяснить, на каком уровне произошло поражение: 1) в мышце, 2) в стволе нерва или 3) на уровне ядер или корешков.
В последние годы топическая диагностика облегчилась благодаря использованию электромиографии [Blodi F., Van Allenn, 1957; Tamler E., Jampolsky A., 1959; Sachsenweger R., 1975; Huber A., Meyer М., 1967].
Накопленный опыт показывает, что с помощью этого метода оказалось возможным дифференцировать различные виды миопатий (миозиты, эндокринные офтальмопатии), миастении, периферические и центральные мышечные параличи.
Поражение отводящего нерва на уровне ствола характеризуется горизонтальной диплопией, особенно при максимальном отведении глаз кнаружи. Если имеется слабый парез, возможны легкие конвергирующие движения. Как уже говорилось выше, отводящий нерв наиболее раним при повышении внутричерепного давления. Оценка только одного стволового паралича не имеет самостоятельного диагностического значения. Важна его комбинация с другими неврологическими симптомами (поражение III, IV, V, VII, VIII пар черепных нервов).
Ядерный паралич обычно сочетается с параличом взгляда в ту же сторону, так как рядом с ядром глазодвигательного нерва расположен центр взгляда для горизонтальных движений.
Фасцикулярный паралич характеризуется двумя синдромами. Синдром Милларда—Гублера состоит из следующих признаков: парез латеральной мышцы, гомолатеральный периферический фациальный паралич, перекрестная гемиплегия. Все признаки поражения фациальных пучков VI и V пар черепных нервов могут возникать не только при локализации патологического процесса в мосту, но и как дислокационный признак при поражении четверохолмия или мозжечка.
Синдром Фовиле характеризуется парезом латеральной прямой мышцы, гомолатеральным периферическим фациальным параличом, гомолатеральным горизонтальным параличом взора. Возможна комбинация с горнеровским синдромом.
Стволовой паралич глазодвигательного нерва характеризуется нарушением функций всех глазных мышц, иннервируемых этим нервом. Е. Ж. Трон (1966) отмечает, что для прогрессирующего стволового паралича глазодвительного нерва характерно первоначальное появление птоза с последующим поражением всех остальных мышц.
Клиническая картина ядерных параличей зависит от топографии ядер глазодвигательного нерва (рис. 80).
Они представлены парными крупноклеточными латеральными ядрами, которые иннервируют прямые мышцы глаза и леватор, парными мелкоклеточными ядрами Якубовича—Вестфаля—Эдингера, иннервирующими сфинктер зрачка, и одиночным ядром Перлиа, посылающим волокна к цилиарной мышце. Крупноклеточные ядра имеют большую протяженность подо дном сильвиева водопровода, так как представлены пятью клеточными образованиями, посылающими представительство для каждой мышцы. При этом верхняя прямая мышца и леватор получают волокна клеточных образований одноименной стороны, нижняя прямая мышца — от клеточных образований противоположной стороны, а волокна, иннервирующие внутреннюю прямую и нижнюю косую мышцы, имеют билатеральное представительство. В связи с этим ядерные параличи характеризуются нарушением функции одиночных или нескольких мышц на обоих глазах. Могут быть зрачковые нарушения (мидриаз, ослабление зрачковых реакций, парез аккомодации).
Фасцикулярные параличи характеризуются возможностью появления двух синдромов.
Синдром Вебера — односторонний полный паралич глазодвигательного нерва с перекрестной гемиплегией, возможны перекрестные параличи лица и языка.
Синдром Бенедикта — односторонний парез глазодвигательного нерва с перекрестным гемитремором. Иногда он сочетается с перекрестной гемианестезией.
Стволовой паралич блокового нерва не имеет самостоятельного диагностического значения при опухолях головного мозга. Изолированные параличи и парезы его крайне редки.
Ядерные параличи в сочетании с парезом глазодвигательного нерва и вертикальным параличом взора, спазмом конвергенции или ее параличом характерны для опухолей шишковидной железы.
Парезы и параличи взора при опухолях головного мозга, по данным литературы, встречаются крайне редко (около 1,5%). В отличие от парезов и параличей экстраокулярных мышц парезы и параличи взора характеризуются равностепенным ограничением подвижности обоих глаз. При них не бывает ни косоглазия, ни диплопии. Функции заинтересованных мышц ограничены лишь частично. Развиваются они в результате локализации патологического процесса в супрануклеарных или нуклеарных центрах. Параличи взора могут быть вертикальными и горизонтальными.
Вертикальные параличи взора наблюдаются при выключении центра взора в четверохолмии. Чаще встречаются параличи взора кверху. При парезах взора кверху движения глаз в этом направлении не ограничены, но при попытке посмотреть кверху возникает вертикальный нистагм. Е. Ж. Трон (1966) подчеркивает, что при заболеваниях четверохолмия вертикальный нистагм может предшествовать появлению паралича взора кверху.
Горизонтальные параличи взора возникают или в результате выключения кортикального центра взора в лобной извилине, или при выключении центра взора в мосту. Существует определенная зависимость характера паралича взора в стороны от уровня поражения.
Нарушение лобного центра и фронто-понтийного пути приводит к выключению волевых движений глаз, вестибулярные и оптические движения глаз сохранены.
Поражение в зоне центра в варолиевом мосту приводит к отсутствию движений как волевых, так вестибулярных и оптических в сторону паралича взора. Параличи взора резко выражены, стабильные. Содружественные отклонения глаз наблюдаются редко и слабо выражены. Р. Бинг и Р. Брюкнер (1959) считают, что потеря вестибулярной возбудимости экстраокулярных мышц при параличах взора характеризует поражение ствола. Отсутствие произвольных движений при сохранении оптических и вестибулярных свидетельствует о поражении лобного центра или фронто-понтийного пути. A. Huber (1976) следующим образом формулирует возможность дифференциации: двусторонние поражения фронто-понтийного пути вызывают полный двусторонний паралич, часто с появлением двусторонних вертикальных параличей. Двустороннее поражение в мосту обычно сопровождается только параличом, горизонтальным в обоих направлениях. При этом сохраняются вертикальные движения.
Нистагм — непроизвольные ритмичные движения одного или обоих глаз при определенном или любом направлении взора. Нистагм может быть маятникообразным, когда движения глаза в обе стороны совершаются с одинаковой скоростью и в одинаковом объеме и толчкообразным, при котором имеются две фазы ритма: в одну сторону глаз движется быстро (быстрая фаза нистагма), в противоположную — медленно (медленная фаза нистагма). Направление движения нистагма определяют по направлению движения его быстрой фазы. По направлению движения различают также горизонтальный, вертикальный, ротаторный и смешанный нистагм. Последний характеризуется присутствием нескольких компонентов.
По интенсивности движений выделяют три стадии нистагма:
I стадия — нистагм появляется только при повороте глаза в сторону быстрой фазы, II стадия — активный нистагм при повороте глаза в сторону быстрой фазы и при направлении взора прямо и, наконец, III стадия — выраженный нистагм при взгляде прямо, выражен при направлении взора в сторону быстрой фазы и слабый нистагм при движении глаза в сторону медленной фазы.
По размаху движений выделяют мелкий нистагм, при котором амплитуда движений глаза не превышает 3°; средний нистагм, при котором амплитуда движений колеблется от 5 до 10°, и грубый нистагм, колебания глаза при нем составляют более 15°.
Нистагм может быть физиологическим и патологическим. Последний возникает при заболеваниях лабиринта или при действии патологического процесса на ядра вестибулярного нерва или отходящие от него пути к ядрам нервов глазодвигательного аппарата. Вестибулярный нистагм почти всегда толчкообразный, а по направлению движения — горизонтальный, вертикальный или ротаторный. Лабиринтный, или периферический, нистагм всегда имеет одно направление при всех направлениях взора и не зависит от положения тела. Кроме того, он не отличается особой длительностью и имеет тенденцию убывать по мере увеличения сроков его существования. Нередко сочетается с головокружением и глухотой.
Ядерный, или центральный, нистагм может менять свое направление при изменении взора, что никогда не наблюдается при периферических нистагмах. Он существует длительно, месяцы и даже годы, если не устранена причина, его вызвавшая. Обычно центральный нистагм не сопровождается снижением слуха и по мере удлинения сроков его существования имеет тенденцию к нарастанию. В отличие от периферического нистагма он исчезает при исследовании иациента в темноте (электронистагмография в темноте).
Центральный нистагм, как правило, встречается при опухолях субтенториальной локализации, особенно в области мосто-мозжечкового угла. При опухолях ствола центральный патологический нистагм — почти всегда постоянный симптом. Возможен вестибулярный центральный нистагм и при супратенториальных опухолях (опухолях лобной, височной долей), но в этих случаях он обусловлен смещением головного мозга растущей опухолью.
В последние годы внимание исследователей привлекает состояние саккадических движений глаз при различных заболеваниях, центральной нервной системы. Микродвижения глаз, или физиологический нистагм, — это непроизвольные микродвижения глаз возникающие при фиксации неподвижной точки. Функция саккадических движений глаз заключается в перемещении изображения объектов в область центральной ямки сетчатки. По характеру появляющихся движений различают дрейф, тремор и скачки.
Дрейфом называют плавные, медленные смещения глаз в пределах 5—6 угл. мин. Колебательные движения с амплитудой в 20—40 угл. мин и с высокой частотой называют тремором. Микроскачки, или микросаккады, — это быстрые движения глаз в пределах от 1 угл. мин до 50 угл. мин. Скачки обоих глаз в норме всегда синхронны, имеют одинаковое направление и амплитуду.
С. А. Охоцимская и В. А. Филин (1976, 1977) показали, что саккадичеокие движения глаз при базальных парезах и параличах находятся в прямой зависимости от степени поражения глазодвигательного нерва. Так, при парезах легкой степени микроскачки практически не отличаются от нормы. По мере нарастания тяжести паралича увеличивается интервал между скачками, количество скачков уменьшается. Увеличение степени паралича в конечном итоге приводит к резкому уменьшению амплитуды всех видов микродвижений глаз вплоть до их полного исчезновения. Эти изменения соответствуют стороне поражения и не зависят от того, какой глаз является фиксирующим. Авторы обнаружили, что при парезах амплитуда дрейфа увеличвается, а при параличах — уменьшается.
Поражение ствола мозга сопровождается нарушением центральных механизмов управления фиксационными движениями. Изменяется частота направление и амплитуда микродвижений, возникает патологический спонтанный нистагм. Как уже отмечалось ранее, спонтанный нистагм нередко предшествует парезам и параличам глазодвигательных нервов. Тесные топографические взаимоотношения ядер и супрануклеарных стволовых центров взора в стволе мозга приводят, как правило, к смешанным поражениям. Обследуя 15 больных со стволовыми параличами, С. А. Охоцимская (1979) нашла, что изменения саккадических движений глаз могут быть обнаружены и в тех случаях, когда клинически парезы взора еще отсутствуют. Таким образом, эти изменения можно расценить как ранний симптом развивающихся парезов взора при внутристволовых поражениях. Характерным признаком одностороннего ядерного паралича, по мнению С. А. Охоцимской, можно считать асимметрию в распределении «скачков, выпадение всех видов скачков в сторону поражения для обоих глаз. Более четко этот симптом наблюдали у больных с односторонними опухолями моста. При двустороннем поражении ствола скачки отсутствовали даже в случаях неполной офтальмоплегии.
↑ Нарушения зрачковых реакций
В литературе описано много синдромов, связанных с растройством зрачковых реакций при заболеваниях центральной нервной системы. Практическое значение имеют те зрачковые расстройства, которые возникают при опухолях головного мозга. Наибольшее значение из них приобретает реакция зрачков на свет.
Прежде чем перейти к описанию изменения формы зрачков и их реакции у больных с опухолями головного мозга, целесообразно остановиться на анатомических особенностях пути зрачкового рефлекса (рис. 81).
Афферентные волокна зрачкового рефлекса по выходе из оптических канатиков образуют синапс в переднем четверохолмии (regio pretectalis), откуда они направляются к ядрам глазодвигательного нерва (ядра Якубовича—Вестфаля—Эдингера), причем часть волокон направляется к ядру гомолатеральной стороны, часть волокон образует перекрест в задней комиссуре, после чего достигает контралатерального ядра Якубовича—Вестфаля—Эдингера. Таким образом, каждое ядро Якубовича — Вестфаля — Эдингера, иннервирующее сфинктер радужной оболочки, имеет представительство волокон афферентной зрачковой дуги как одноименной, так и противоположной стороны. Этим и объясняется механизм прямой и содружественной реакции зрачков на свет.
При нормальном зрении имеет место синкинетическое сужение зрачка с конвергенцией глазных яблок или сокращением цилиарной мышцы при аккомодации. В литературе нет четкого представления о механизме возникновения миоза в связи с конвергенцией и аккомодацией. О. Н. Соколова (1963), ссылаясь на S. Duke Elder, описывает этот механизм следующим образом: проприоцептивные импульсы, возникающие при сокращении внутренних прямых мышц, через глазодвигательный нерв, а возможно, и через тройничный, достигают ядер V нерва и ядер Якубовича—Вестфаля—Эдингера. Возбуждение этих ядер и приводит к сокращению сфинкера зрачка. Аккомодацию стимулируют зрительные импульсы, возникающие в сетчатке и направляющиеся к коре затылочной доли, а оттуда — к ядрам Якубовича—Вестфаля—Эдингера. Эфферентный путь для конвергенции и аккомодации общий и проходит он в составе глазодвигательного нерва к цилиарной мышце и к сфинктеру зрачка.
Наиболее тонкие и деликатные нарушения зрачковых реакций оказалось возможным выявить только с помощью метода локальной пупиллографии или локального засвета исследуемого.
По данным Е. Ж. Трона (1966), нарушение зрачковых реакций—весьма редкий признак при опухолях головного мозга (он встречается не более чем в 1% случаев). Симптом зрачковых расстройств появляется, как правило, при опухолях четверохолмия эпифиза, III желудочка и сильвиева водопровода. Окклюзия последнего сопровождается появлением раннего симптома нарушения зрачковых реакций в ответ на локальный засвет макулярной области при сохранении реакции на аккомодацию и конвергенцию [Соколова О. Н., 1963]. Сочетание зрачковых расстройств с нарушением актов аккомодации и конвергенции является более поздним признаком, свидетельствующим о значительном распространении опухолевого процесса, включая и область четверохолмия. Опухоли четверохолмия и шишковидной железы, кроме того могут сопровождаться также парезами и параличами взора кверху.
Форме и величине зрачков также следует придавать значение, так как изменение величины зрачков иногда может быть одним из симптомов наступившей слепоты, о которой пациент не знает.
Ширина нормального зрачка варьирует в достаточно широких, пределах — от 3 до 8 мм. Следует учитывать, что в норме допустимы колебния в диаметре зрачков: анизокория может достигать. 0,9 мм [Самойлов А. Я. и др., 1963]. У детей зрачки всегда шире, чем у взрослых. На величину зрачков оказывает влияние и цвет радужки. Замечено, что у голубоглазых и сероглазых зрачки шире, чем у кареглазых. Офтальмологам известен факт расширении зрачков у близоруких людей, так что и характер рефракции при оценке зрачков следует принимать во внимание. Односторонняя миопия может быть причиной анизокерии. Последнюю наблюдают при заболеваниях желчного пузыря, поражении верхушек легких.
При опухолях головного мозга анизокория встречается приблизительно у 11% больных [Трон Е. Ж., 1966]. Паралитический мидриаз, особенно сочетающийся с парезом аккомодации — типичный признак поражения окуломоторного ядра в среднем мозге. A. Huber (1966) описывает односторонний мидриаз при опухолях височной доли. При этом анизокория сочеталась с легким гомолатеральным птозом, который появился раньше мидриаза и был обусловлен сдавлением периферической части глазодвигательного нерва у кливуса смещенным головным мозгом или растущей опухолью. По мере прогрессирования опухолевого процесса могут присоединяться параличи наружных прямых мышц глаза.
Опухоли орбиты, локализующиеся параневрально и сдавливающие цилиарный узел, иногда вызывают мидриаз на стороне поражения при слабо выраженном экзофтальме или даже до его появления [Бровкина А. Ф., 1974]. Следует также учитывать, что после орбитотомии и удаления опухоли может развиться односторонний мидриаз с правильной формой зрачка, отсутствием реакции его на свет и конвергенцию в результате нарушения эфферентной зрачковой душ. Мы наблюдали у таких больных парез аккомодации и незначительное нарушение чувствительности роговицы. Если учесть, что послеоперационный мидриаз сохраняется в течение 8—12 мес, этот симптом следует принимать во внимание при дифференциальной диагностике опухолей головного мозга.
Односторонний мидриаз в сочетании с парезом прямых мышц глаза возникает при расположении патологического процесса у вершины орбиты, в области верхней глазничной щели. Опухоли гипофиза при экстраселлярном их распространении в темпоральную сторону, вызывая парез глазодвигательного нерва, также могут приводить к появлению одностороннего мидриаза и птоза.
В 1909 г. С. Бэр описал односторонний мидриаз у больных с трактусовой гемианопсией. Широкий зрачок и заметное расширение глазной щели были обнаружены на стороне гемианопсии. Описанный С. Бэром синдром как будто облегчает топическую диагностику опухоли, сопровождающейся гемианопсией. Однако Е. Ж. Трон, анализируя случаи ранения в затылочную долю, обнаружил гемианопсию с анизокорией в 1/3 случаев. По мнению И. И. Меркулова (1971), это не умаляет достоинств синдрома Бэра в топической диагностике трактусовой гемианопсии.
↑ Изменения поля зрения
Опухоли головного мозга почти в половине случаев сочетаются с изменениями поля зрения. Нередко эти изменения позволяют поставить топический диагноз опухолевого поражения.
Оптимальным следует признать применение кинетической и статической периметрии, как надпороговой, так и квантитативной. При этом исследуют границы поля зрения от 1 до 3 изоптер. Следует, однако, отметить, что в большинстве случаев у неврологических больных крайне затруднительно исследовать изоптеры так же, как и провести профильную статическую периметрию. Это связано с быстрым утомлением больного, недостаточным вниманием и нередко с отсутствием достаточного контакта между пациентом и врачом. В подобных случаях может оказаться полезным исследование центрального поля зрения (до 25° от точки фиксации) множественными объектами на так называемых анализаторах поля зрения [Астраленко Г. Г., 1978; Friedman, 1976]. При исследовании на анализаторе поля зрения больному предъявляют от 2 до 4 надпороговых объектов одновременно, всего от 50 до 100 объектов. Исследование одного глаза занимает 2—3 мин.
У больных с низкой остротой зрения или с отсутствием должного впимания целесообразно использовать простой, так называемый контрольный метод (тест конфронтации), при котором поле зрения исследуемого сопоставляется с полем зрения исследующего. Техника контрольного метода исследования поля зрения описана во всех руководствах. Менее известен тест, предложенный A. Kestenbaum (1947). Он неоправданно мало используется при контрольном исследовании неврологических больных.
Суть теста Кестенбаума или «контурной» периметрии заключается в том, что поле зрения в плоскости лица приблизительно совпадает с очертаниями лица обследуемого. Поэтому контуры лица больного могут служить контрольным ориентиром. Тест проводится следующим образом. Больной смотрит прямо вперед. Исследователь, находясь сзади, передвигает объект (палец или карандаш) от периферии к центру по 12 меридианам в плоскости лица пациента, но не далее 2 см (!) от него. Больной должен сообщить, когда он начнет различать объект. В норме поле зрения должно совпадать с очертаниями лица: назальная граница проходит по линии носа, темпоральная — по костному краю наружной стенки орбиты. A. Kestenbaum считает, что ошибка метода в руках опытного исследователя не превышает 10°.
К упрощенным методам исследования поля зрения можно отнести и тест рефлекторного закрытия глазной щели. Перед глазом больного с четырех сторон проводят рукой, рефлекторно веки смыкаются. При гемианопсии в зоне отсутствия зрения смыкания век не произойдет. Тест этот может быть рекомендован при обследовании больных со ступором, афазией или при снижении остроты зрения до движения руки у лица.
Контрольное исследование на относительную гемианопсию проводят при открытых обоих глазах больного. Врач перемещает обе руки (или два пальца) симметрично от виска к центру по четырем меридианам. Основным условием следует считать хорошее освещение. Больной должен сказать, когда он увидит одну или две руки или когда он узнает их контуры (при плохой остроте зрения). При наличии разницы в восприятии с двух сторон можно говорить об относительной гемианопсии в противоположность абсолютной гемианопсии, которую удается выявить только при изолированном исследовании каждого глаза. Однако ранняя топическая диагностика при поражении зрительно-нервного пути требует квалифицированного исследования с использованием кинетической периметрии с достаточным количеством объектов и кампиметрии.
A. Huber (1976) полагает, что в настоящее время нет смысла производить периметрию на цвета. Для выявления скотомы на красный цвет, которая является одним из ранних признаков развивающейся атрофии зрительного нерва или тракта, вполне достаточно провести периметрию красным объектом в 5 мм с расстояния 33 см (5/330).
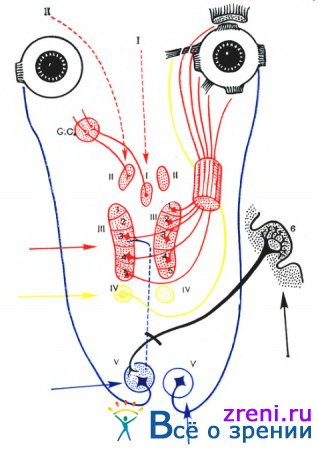
В основе топической диагностики поражения зрительно-нервного пути при опухолях головного мозга лежит четкое представление о ходе его волокон. Схематическое изображение зрительного пути представлено на рис. 82.
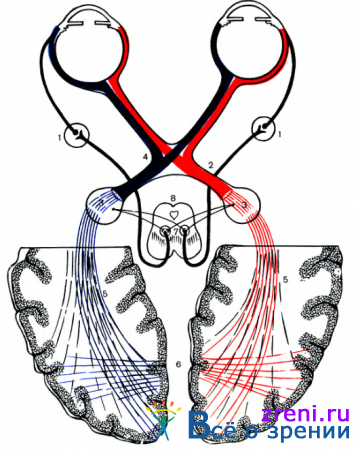
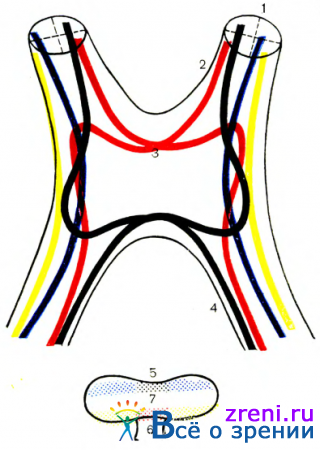
Считаем целесообразным остановиться на некоторых особенностях перекреста нервных волокон в хиазме. Неперекрещивающиеся нервные волокна, начинаясь от наружных половин сетчатой оболочки, проходят в наружной части зрительного нерва. В хиазме и зрительных трактах они также занимают латеральное положение. Волокна от носовых половин сетчатой оболочки в хиазме имеют перекрест. Уровень перекреста зависит от уровня расположения нервных волокон в сетчатой оболочке и зрительном нерве. Волокна, начинающиеся от нижненосовых отделов сетчатой оболочки, располагаются в нижних отделах зрительного нерва. В хиазме они переходят на противоположную сторону у переднего ее края ближе к нижней поверхности. После пересечения хиазмы эти волокна заходят на некотором протяжении в противоположный зрительный нерв, где образуют переднее колено хиазмы. Только после этого они, располагаясь медиально, проходят в зрительный тракт. От верхне-носовых отделов сетчатой оболочки нервные волокна, располагаясь в верхней половине зрительного нерва, переходят на другую сторону у заднего края хиазмы ближе к ее верхней поверхности. Перед перекрестом они заходят в зрительный тракт одноименной стороны, где образуют заднее колено хиазмы. Основная масса перекрещенных волокон располагается в медиальных отделах хиазмы. Следует помнить, что перекрест осуществляют и ©олокна папилло-макулярного пучка.
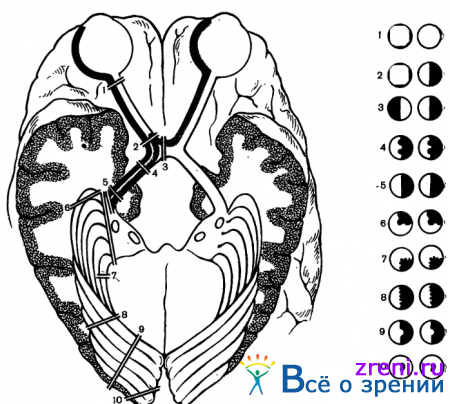
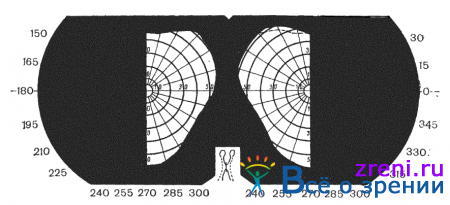
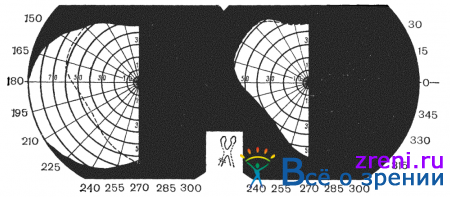
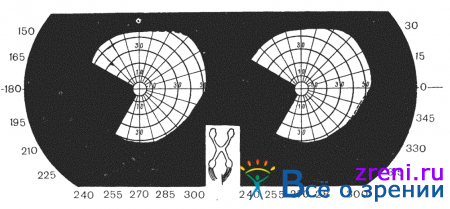
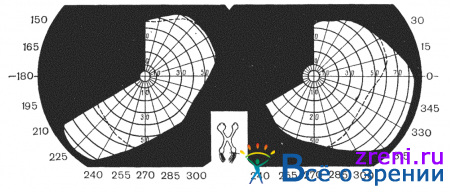
Основные виды изменений поля зрения, встречающиеся при опухолях головного мозга, следующие: 1) концентрическое сужение поля зрения (симметричное или эксцентричное); 2) односторонние сектороабразные дефекты поля зрения; 3) абсолютные или относительные скотомы (центральные, парацентральные, цекоцентральные); 4) гетеронимные битемпоральные и биназальные гемианопсии; 5) гомонимные гемианопсии. Перечисленные дефекты поля зрения в зависимости от уровня поражения зрительно-нервного пути представлены на рис. 83.
Основное значение для топической диагностики поражения зрительно-нервного пути имеют гемианопические дефекты поля зрения [Троя Е. Ж., 1968]. Они могут быть одно- или двусторонними, полными, частичными, квадрантными (квадрантопаии) и, наконец, могут быть представлены в виде гемианопических скотом (центральных или парацентральных).
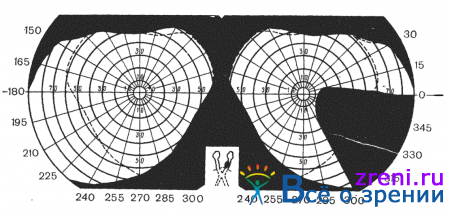
Односторонние гемианопические изменения развиваются при поражении интракраниальной порции зрительного нерва. Двусторонние гемианопические дефекты возникают при поражении нервных волокон в хиазме, оптических трактах или центральном зрительном невроне. Они могут быть гетеронимными, когда выпадают разноименные стороны полей зрения (биназальные или битемпоральные, рис. 84)
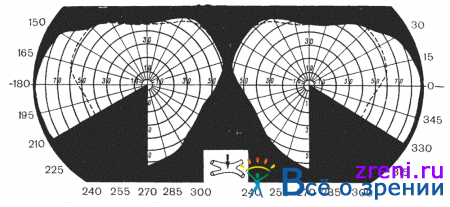
и гомонимными, когда выпадают одноименные стороны полей зрения (рис. 85).
Гемианопсии делят также на конгруентные (поля зрения обоих глаз четко соответствуют друг другу) и неконгруентеые, когда поле зрения одного глаза при накладывании не соответствует полю зрения другого глаза (рис. 86, 87).
Нервный тип гемианопсий встречается при поражениях в области задней части radiatio optica или в коре головного мозга. Второй тип гемианопсий выявляется у больных с поражением зрительных трактов.
Концентрическое сужение поля зрения у больных с опухолью головного мозга обычно обусловлено развивающейся вторичной постзастойной атрофией зрительного нерва. Двустороннее трубчатое сужение поля зрения иногда оказывается результатом двусторонней гомонимной гемианопсии с сохранением макулярной области у больных с опухолью, локализующейся в области шпорной борозды. Одностороннее концентрическое сужение поля зрения наблюдается в случаях вовлечения в патологический процесс внутричерепной части зрительного нерва между оптическим отверстием и хиазмой. Это может наблюдаться при опухолях самого зрительного нерва, менингиомах бугорка турецкого седла, гребешка основной кости или ольфакторной ямки. Описываемые изменения поля зрения наблюдали и при краниофарингиомах, аденомах гипофиза с экстраселлярным распространением.
Не останавливаясь на других причинах, вызывающих одностороннее концентрическое сужение поля зрения (заболевания сетчатой оболочки, орбитального участка зрительного нерва), считаем необходимым подчеркнуть трудность дифференциальной диагностики его причин. В ряде случаев установить истинный генез атрофии зрительного нерва и периметрической симптоматики позволяет только анализ целого комплекса дополнительных методов исследования, а, может быть, и динамическое наблюдение на протяжении какого-то срока.
Односторонние дефекты поля зрения чаще возникают в сочетании со скотомами. A. Huber (1976) наблюдал квадрантные односторонние дефекты поля зрения, сливающиеся с областью слепого пятна, при компрессии зрительного нерва опухолью. Аналогичные изменения наблюдали мы [Бровкина А. Ф., 1974] в случае эксцентричного роста менингиомы орбитальной части зрительного нерва. При достаточно высокой остроте зрения (0,5 на стороне поражения) в поле зрения определялся нижневисочный дефект поля зрения, сливающийся с областью слепого пятна (рис. 88).
Большое значение в ранней диагностике опухолевого поражения зрительно-нервных путей приобретает выявление абсолютных или относительных скотом. В начале заболевания они могут определяться только при исследовании на цветные объекты или при исследовании маленькими объектами на белый цвет (не более 1 мм на периметре Ферстера или 0,25 мм на полусферических периметрах). По расположению эти скотомы классифицируются на центральные, парацентральные, цекоцентральные и периферические.
Односторонние центральные или парацентральные скотомы возникают при вовлечении в патологический процесс зрительного нерва в его орбитальной (Бровкина А. Ф., 1974] или интракраниальной части [Трон Е. Ж., 1968; Huber А., 1976].
Скотомы при опухолях хиазмы могут быть одно- или двусторонними, формируя при этом типичные темпоральные гемианопические дефекты.
Гомонимные гемианопичеекие центральные скотомы развиваются только в случаях поражения папилло-макулярного пучка выше хиазмы. Анатомическим обоснованием появления указанных симптомов служит изолированное положение папилло-макулярного пучка и его частичный перекрест в хиазме. Однако гомонимные гемианопичеекие скотомы редко бывают при опухолях, вовлекающих в процесс оптический тракт. Чаще они свяваны с поражением radiatio optica и имеют отрицательный характер, т. е. не ощущаются больным. Эти скотомы следует расценивать как признак медленного прогрессирующего поражения зрительнонервного пути в постхиазмальной области.
Гетеронимные битемпоральные дефекты поля зрения почти патогномоничны для поражения центральной части хиазмы.
Известно, что хиазма сверху граничит с дном III желудочка, снизу — с диафрагмой турецкого седла, сзади к хиазме примыкает infundibulum, спускающаяся от серого бугра к гипофизу. Спереди хиазма иногда вплотную прилегает к основной кости в области хиазмальной борозды. С боков хиазму окружают артерии виллизиева круга. Таким образом, опухоли, растущие в области хиазмы, способны вызывать поражение волокон в любой части хиазмы, но главным образом в ее центральном отделе. Так, нацример, опухоли области турецкого седла приводят к появлению типичных битемпоральных гемианопсий или гемиапопических битемпоральных дефектов в поле зрения. Симметричные битемпоральные квадрантопсии или гемианопсии наиболее часто встречаются при опухолях гипофиза, в то время как асимметричные битемпоральные гемианопсии или квадрантопсии более характерны для параселлярных или супраселлярных опухолей (рис. 89).
Нередко опухоли имеют асимметричный характер роста. В таких случаях непосредственно в опухолевый процесс может оказаться вовлеченным один из зрительных нервов (при росте опухоли кпереди) или же зрительный тракт (при росте опухоли кзади). В результате развивается типичная симптоматика, приведенная на рис. 82.
Гомонимные гемианопические дефекты поля зрения свидетельствуют о поражении оптического тракта или центрального неврона зрительного пути на противоположной стороне. Гомонимные гемианопические дефекты в виде квадрантопсии свидетельствуют о неполном перерыве оптического тракта или оптической радиации. При классических гомонимных гемианопсиях не возникает сомнения в поражении зрительно-нервного пути на каком-то участке на протяжении всего поперечника. Дифференцировать трактусовую гемианопсию от гемианопсии, вызванной поражением radiatio optica и выше, можно по признакам конгруентности. Инконгруентное начало с прогрессирующим изменением полей зрения, проходящим через точку фиксации (без сохранения макулярной области), побледнение височной половины диска зрительного нерва характерно для поражения оптического тракта (опухоли височной доли, средней ямки, таламуса, четверохолмия). Опухоли височной доли нередко сопровождаются появлением верхней квадрантной гемианопсии; напротив, нижняя квадрантная гемианопсия встречается у больных с опухолями теменной области. При опухолях затылочной доли развивается полная гомонимная гемианопсия. Конгруентные гомонимные гемианопсии без сохранения макулярной области, по мнению A. Huber, свидетельствуют чаще всего о полном поражении radiatio optica.
Продолжение в следующей статье: Изменения органа зрения при заболеваниях центральной нервной системы | Часть 3.
- http://med.wikireading.ru/26138
- http://studopedia.su/15_6737_anatomiya-i-fiziologiya-organa-zreniya-svyaz-organa-zreniya-s-tsentralnoy-nervnoy-sistemoy-i-organizmom-v-tselom.html
- http://www.sweli.ru/zdorove/meditsina/oftalmologiya/porazhenie-organa-zreniya-pri-patologii-vegetativnoy-nervnoy-sistemy.html
- http://glavvrach.com/zabolevaniya-nervnoy-sistemy/
- http://zreni.ru/articles/disease/1445-izmeneniya-organa-zreniya-pri-zabolevaniyah-centralnoy-nervnoy-sistemy-chast-2.html