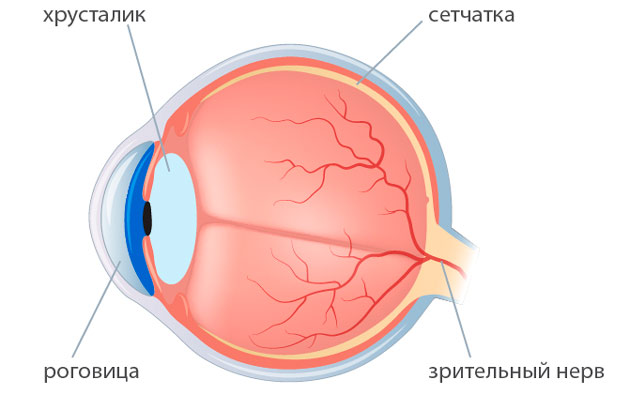
Эффективный и деликатный метод факоэмульсификации не исключает риска осложнения после замены хрусталика глаза при катаракте. Преклонный возраст пациентов, сопутствующие заболевания, нарушение требований к стерильности со стороны медперсонала провоцируют нежелательные последствия операции.
Катаракта глаз неизлечима консервативными методами: нет средств, способных сделать помутневший хрусталик опять прозрачным. Факоэмульсификация – операция с заменой отслужившей свой срок «биологической линзы» на искусственную – способна восстановить утраченное зрение с минимальным процентом осложнений. Для размельчения потерявшего свои качества хрусталика используется сверхтонкая игла – факонаконечник, который работает под действием ультразвука. Для иглы-наконечника делаются микроскопические проколы (1,8-2 мм), они не требуют последующего наложения швов, т.к. заживают сами. Через эти отверстия удаляются раздробленные хрусталиковые массы, на их место имплантируется эластичная линза – искусственный заменитель хрусталика. Интраокулярная линза (ИОЛ) расправляется внутри хрусталиковой капсулы и обеспечивает пациенту качественное зрение на всю оставшуюся жизнь. Однако даже в ходе такой высокотехнологичной операции бывают осложнения:
- Разрыв стенки капсулы и выпадение частей раздробленного хрусталика в область стекловидного тела. Такая патология провоцирует глаукому, поражение сетчатки. Через 2-3 недели проводится вторичное операционное вмешательство, удаляется засоренное стекловидное тело.
- Смещение имплантированной линзы в сторону сетчатки. Неправильное положение ИОЛ вызывает отек макулы (центральной части сетчатки). В этом случае необходима новая операция с заменой искусственного хрусталика.
- Супрахориоидальное кровоизлияние – накопление крови в пространстве между сосудистой оболочкой и склерой. Такое осложнение возможно из-за преклонного возраста пациента, при глаукоме и гипертонии. Кровоизлияние способно привести к потере глаза и считается редким, но опасным моментом операции по замене хрусталика.
Интраоперационные проблемы при факоэмульсификации не исключены, но возникают редко – в 0,5% случаев. Послеоперационные осложнения происходят в 2-3 раза чаще (1-1,5% случаев).
Первые две недели после операции необходимо беречь проопериванный глаз от яркого света, инфекций и травм, использовать противовоспалительные капли для регенерации тканей.
Несмотря на профилактические меры, в первую и вторую недели возможны осложнения после удаления катаракты.
-
Воспалительные процессы. Они при операциях неизбежны – это ответ организма на травму, поэтому при завершении операционного вмешательства под конъюнктиву вводят антибиотики и гормональные противовоспалительные препараты, в течение 2-3 недель глаз орошается бактерицидными каплями. При ослабленном иммунитете к обычным признакам воспаления (покраснение, зуд) добавляются симптомы увеита или иридоциклита.
- Увеит – воспалительная реакция сосудистой оболочки глаза, проявляется болевыми ощущениями, светочувствительностью, мушками или туманом перед глазами.
- Иридоциклит – воспаление радужной оболочки и ресничной зоны, которое сопровождается сильным болевым синдромом, слезотечением.
Такие осложнения требуют комплексного лечения антибиотиками, антивоспалительными гормональными и нестероидными препаратами.
- Кровоизлияние в переднюю камеру. Связано с небольшим повреждением радужной оболочки во время хирургического вмешательства. Незначительное кровотечение внутри глаза лечится дополнительным промыванием, оно не причиняет боли и не мешает зрению.
- Отек роговицы. Если удаляется зрелая катаракта (с твердой структурой), осложнения после операции катаракты на роговице вызываются усиленным действием ультразвука при её дроблении. Возникает отек роговицы, который проходит сам собой. При образовании воздушных пузырьков внутри роговицы применяют специальные мази и растворы, терапевтические линзы. В тяжелых случаях производят замену роговицы – кератопластику.
- Послеоперационный астигматизм. Хирургическое вмешательство изменяет форму роговицы, в результате чего нарушается рефракция, и зрение становится нечетким. Его корректируют очками и линзами.
- Повышение глазного давления. Послеоперационная (вторичная) глаукома может возникнуть из-за разных обстоятельств:
- плохо смытые во время операции остатки гелеобразной суспензии (вискоэластика) затрудняют циркуляцию жидкости внутри глаза;
- имплантированная линза смещается вперёд к радужной оболочке и давит на зрачок;
- воспалительные процессы или кровоизлияния внутри глаза.
В результате появляются симптомы: покраснение, боль, рези в глазах и вокруг них, слезоточивость, сетка и туман перед взором. Давление приходит в норму после применения специальных капель, иногда делается пункция с промыванием засоренных протоков глазного яблока.
-
Дислокация ИОЛ. В ходе операции катаракта (помутневший хрусталик) извлекается из капсульного мешка, куда помещается эластичная искусственная линза. Она самостоятельно распрямляется внутри капсулы, и нужное положение закрепляется врачом. При неправильной фиксации искусственный хрусталик может сместиться назад, вперед, в сторону. В таких случаях у пациента возникает раздвоенное изображение дальних предметов, быстро устают глаза, причем, неприятные симптомы не исчезают после отдыха. Такое осложнение является достаточно тяжелым: необходимо оперативное вмешательство для коррекции положения линзы. Иначе произойдет отслоение сетчатки или разовьется глаукома.
- Регматогенная (связанная с разрывом) отслойка сетчатки. Серьезная патология при операциях с заменой хрусталика. Слой сетчатки, отделяясь от стенки глазного яблока, перестает получать питание и отмирает, что приводит к полной потере зрения. Провоцирующими факторами служат:
- интраоперационные осложнения;
- контузии оперированного глаза;
- высокая степень близорукости;
- сахарный диабет, сосудистые заболевания.
При появлении симптомов отслойки сетчатки: световые точки, мушки, темная пелена перед глазами, – следует немедленно обратиться к офтальмологу. Лечение проводится лазерная коагуляцией, хирургическим пломбированием, витрэктомией .
- Эндофтальмит. Воспаление внутренних тканей глазного яблока (стекловидного тела) – редкое, но очень опасное осложнение микрохирургии глаза. Оно связано:
- с занесением инфекции внутрь глаза во время операции;
- с ослабленным иммунитетом;
- с сопутствующими глазными болезнями (конъюнктивит, блефатит и др.)
- с инфицированием слезных протоков.
Симптомы: резкая боль, значительное ухудшение зрения (видны только светотени), покраснение глазного яблока, отек век. Необходима экстренная терапия в стационарном отделении глазной хирургии, в противном случае произойдет потеря глаза и развитие менингита.
Нежелательные последствия могут обнаружиться через 2-3 месяца после операции. К ним относятся:
-
Кистоидный макулярный отек. Воспаление центральной части сетчатки (макулы)развивается в результате разрыва хрусталиковой капсулы во время операции; инфекции в стекловидном теле. Сахарный диабет, глаукома, увеит часто провоцируют отек макулы. Поражается самая важная часть сетчатки – желтое тело, где фокусируются световые лучи и происходит передача нервных импульсов в мозг. Ранняя диагностика отека сетчатки затруднена, симптомы выражены нечетко:
- ухудшение зрения, особенно по утрам;
- размытое волнистое изображение предметов;
- розовый оттенок изображения;
- светонеприязнь.
Точный диагноз отека макулы возможен только при оптической томографии и ангиографии сетчатки. Лечится заболевание антибиотиками в комплексе со средствами антивоспалительной терапии. При успешной терапии через 2-3 месяца отек рассасывается, и зрение восстанавливается.
- «Вторичная катаракта». Позднее послеоперационное осложнение, возникает через 6-12 месяцев. Искусственный хрусталик, заменяющий изъятую «биологическую линзу», работает исправно, поэтому название «катаракта» в данном случае является неточным. Помутнение возникает не на ИОЛ, а на капсуле, в которой она находится. На поверхности оболочки продолжают регенерировать клетки естественного хрусталика. Смещаясь в оптическую зону, они накапливаются там и препятствуют прохождению лучей света. Возвращаются симптомы катаракты: туман, размытые очертания, ослабленное цветоразличение, мушки перед глазами и т.д. Патология лечится двумя способами:
- хирургическая капсулотомия – операция по удалению засоренной пленки капсульного мешка, в ходе неё делается отверстие для доступа лучей света к сетчатке;
- очистка задней стенки капсулы с помощью лазера.
Правильный выбор ИОЛ уменьшает вероятность развития осложнения: наименьший процент развития посткатаракты дает имплантация акриловых линз с квадратными краями.
источник
Хрусталик в оптической системе глаза выполняет важнейшую функцию – преломляет световые лучи и фокусирует их на сетчатке. Вживление искусственной линзы проводится в тех случаях, когда хрусталик утрачивает прозрачность и перестает справляться со своей физиологической задачей. Использование викоэластиков и самогерметизирующихся разрезов в ходе процедуры приводит к тому, что осложнения после операции по замене хрусталика глаза возникают крайне редко. Но в ряде случаев пациенты все-таки сталкиваются с заболеваниями, которые развиваются в послеоперационный период.
Искусственный хрусталик в среде офтальмологов называют интраокулярной линзой. Ее характеристики максимально приближены к характеристикам природной линзы органа зрения. Она обладает абсолютной прозрачностью, защищает глаза от ультрафиолета, нивелирует оптические искажения и способствует формированию четкого изображения.
Вживление линзы-импланта проводится при таких диагнозах:
- Катаракта – помутнение сфер хрусталика;
- Возрастная дальнозоркость – утрата хрусталиком естественной эластичности, что препятствует формированию правильного фокуса;
- Высокие степени миопии, гиперметропии, астигматизма – глаз не в состоянии выполнять аккомодационную функцию.
Операция по замене хрусталика проводится малотравматичным методом факоэмульсификации под местной анестезией. Согласно современным методикам, нет необходимости дожидаться созревания больного хрусталика – операция может проводиться в любой момент, как только был поставлен опасный диагноз.
Какие этапы включает имплантация:
- Ультразвуковым аппаратом хирург-офтальмолог размягчает природный хрусталик до его преобразования в эмульсию;
- Эмульгированный хрусталик удаляется через микроразрез в роговице;
- В естественную капсулу, предназначенную для размещения линзы, вводится гибкий имплант. Уже внутри глаза имплант самостоятельно разворачивается, занимает нужное положение в капсуле и фиксируется;
- Микроразрез в роговице самопроизвольно герметизируется и не требует сшивания.
Сразу после факоэмульсификации пациент отправляется домой, периодически требуется посещение врача для контроля состояния зрительного аппарата.
Операция по имплантации хрусталика считается одной из самых безопасных в медицине, но определенные риски все-таки присутствуют. Они могут быть связаны с индивидуальными особенностями пациента, качеством линзы и техникой проведения эмульсификации.
Вторичную катаракту можно лишь условно отнести к осложнениям после замены хрусталика. Это состояние вызвано естественными физиологическими процессами, которые происходят в хрусталиковой капсуле.
Во время операции хирург удаляет переднюю стенку капсулы вместе с растворенным хрусталиком, при этом задняя стенка мешка остается нетронутой. Она служит надежным фиксатором искусственной линзы и не позволяет ей смещаться в капсульном мешке.
Вторичная катаракта может развиваться и по иному сценарию, так называемой жемчужной дистрофии. В эпителии капсулы начинается рост волокон, из которых соткан природный хрусталик. Анатомически эти волокна считаются неполноценными, они создают тонкую пленку в виде помутнения задней капсулы. Такое уплотнение препятствует прохождению световых лучей, что негативно отражается на качестве зрения.
Вторичная катаракта сопровождается выраженной симптоматикой:
- Заметное послеоперационное улучшение зрения утрачивается, острота начинает резко снижаться;
- Картинка в глазах двоится, искажается, становится нечеткой и размытой;
- В поле зрения наблюдаются точки черного или белого цвета, что приводит к значительному дискомфорту при рассматривании объектов;
- Пациент жалуется, что в оперированном глазу возникает туман или пелена, иногда такое состояние называют ощущением “целлофанового пакета на голове”;
- Коррекция очками или линзами не улучшает качество зрения, не устраняет погрешности рефракции;
- При взгляде на источник света возникают радужные круги или плотные расходящиеся лучи.
Современная офтальмология нашла способ полностью избавиться от вторичной катаракты и вернуть хорошее зрение – такое, каким оно было сразу после факоэмульсификации. С этой целью применяют лазерную капсулотомию – разрушение мутной оболочки хрусталиковой капсулы с удалением разросшегося эпителия из поля зрения.
Светопропускная способность 
В послеоперационный период после замены хрусталика глаза нередко отмечается повышение внутриглазного давления – вторичная глаукома. Нормальное давление является необходимым условием для снабжения глазных структур питательными веществами и кислородом. У здорового человека показатели давления составляют от 12 до 20 мм рт. ст. и могут незначительно колебаться в ту или иную сторону в течение дня.
Почему давление повышается после операции:
- Неполное вымывание викоэластика, который затрудняет обменные процессы в глазах;
- Смещение интраокулярной линзы в сторону радужной оболочки;
- Нарушение баланса секреции и оттока внутриглазной жидкости – влага скапливается в глазном яблоке и оказывает повышенное давление на внутренние структуры;
- Воспалительные процессы глазного яблока или спайки вследствие оперативного вмешательства.
При повышении давления в глазу больной может предъявлять жалобы на:
- Ухудшение зрительной функции, расплывчатость объектов;
- Боль в глазном яблоке и соседних зонах, она может иррадиировать в висок, лоб или скулу;
- Ощущение увеличения глазного яблока и тяжести в нем;
- Существенное ухудшение зрения в темное время суток;
- Затуманивание взгляда, размытость картинки;
- Головная боль, быстрая утомляемость глаз в сочетании с общей усталостью.
Вторичная послеоперационная глаукома считается временным явлением и способна самостоятельно пройти, как только спадет отек и нормализуются обменные процессы. Но офтальмологи предпочитают перестраховаться и назначают пациентам специальные капли, действие которых направлено на снижение давления глазного яблока. Противоглаукомные капли:
- Тимолол – уменьшает образование внутриглазной жидкости, за счет чего снижается давление;
- Бетаксолол – уменьшает стимуляцию кровеносных сосудов и кровенаполнение, что способствует нормализации давления;
- Ксалатан – увеличивает отток влаги из камер глаза;
- Азопт – снижает транспорт натрия, отвечающего за задержку жидкости в тканях;
- Траватан – увеличивает увеосклеральный отток влаги из внутриглазных камер.
Капли от высокого давления используют в течение 2-3 дней после замены хрусталика. За это время обычно показатели стабилизируются и зрение окончательно приходит в норму.
Самое серьезное осложнение, грозящее больному слепотой. Отслойка развивается вследствие травмирования роговой оболочки в момент имплантации линзы.
Отчасти патология связана со смещением стекловидного тела, которое создает небольшие дефекты на роговице. Но в большинстве случаев отслоение сетчатки возникает как следствие разрыва капсулы хрусталика.
- Ощущение, которое больные описывают как “черная завеса перед глазами”;
- Зрение стремительно падает, острота снижается до критического уровня;
- Объекты в поле зрения двоятся, как при астигматизме;
- Перед взором возникают кратковременные вспышки или молнии;
- Глаз болит и выглядит отечным.
Это состояние требует незамедлительного лечения, причем консервативная терапия каплями и уколами считается неэффективной. Патологию способна устранить только операция. В зоне разрыва сетчатой оболочки проводится локальное или круговое пломбирование, область разрыва ограничивают лазером или проводят ретинопексию с фиксацией оторванного края.
Послеоперационный период установки импланта чреват еще одним осложнением – кистозным отеком макулы, который назван синдромом Ирвина-Гасса. Патологический процесс развивается в центральной зоне сетчатки, которая отвечает за качество основного зрения.
Причины скопления жидкости в макуле после операции до сих пор не выяснены. Вероятно, патология связана с повышением проницаемости сосудов или общей защитной реакцией на стороннее вмешательство во внутренние структуры глаза. Клинические проявления синдрома:
- Центральное зрение становится размытым;
- Изображение искажается, особенно это заметно на геометрически ровных линиях, которые больному кажутся изогнутыми и даже волнистыми;
- Общее изображение в больном глазу приобретает розовый оттенок;
- Формируется непереносимость к яркому свету и светобоязнь.
Пациенты могут заметить, что острота зрения у них колеблется в разное время суток. Чаще зрительное восприятие ухудшается утром (в пределах 0,25 диоптрий), а днем и вечером остается стабильно удовлетворительным.
Отек макулы как осложнение после операции по замене хрусталика глаза не приводит к потере зрения. Но пациентам с таким диагнозом нужно быть крайне осторожными, выполнять все рекомендации врача и набраться терпения. Восстановительный период может растянуться на несколько месяцев (от 2 до 15). Лечат послеоперационный синдром Ирвина-Гасса консервативными методами:
- Противовоспалительными каплями, препаратами для перорального приема или инъекций;
- Кортикостероидами, негормональными средствами, блокирующими воспалительный процесс и устраняющими отечность.
Примерно в 1% случаев в послеоперационный период после замены хрусталика глаза диагностируется смещение интраокулярной линзы в хрусталиковой камере. Причин такого явления может быть несколько:
- Неточное расположение линзы-импланта в капсульном мешке;
- Нарушение симметричности размещения опорных элементов гаптики импланта;
- Механическое повреждение связочно-капсульного аппарата природного хрусталика;
- Травмы глаза;
- Повреждение интраокулярной линзы во время другого оперативного вмешательства;
- Погрешности при проведении лазерной очистки задней камеры при вторичной катаракте.
При незначительном смещении линзы относительно структур глазного яблока лечение или повторная операция не требуется. Пациент не ощущает никаких негативных изменений и продолжает хорошо видеть оперированным глазом. Смещение импланта можно обнаружить только при визуальном осмотре больного.
Если дислокация интраокулярной линзы существенна, врач может предложить хирургическое решение проблемы. Выбор оптимальной методики будет зависеть от градуса и геометрии смещения искусственного хрусталика, наличия сопутствующих патологий. Вживление новой линзы проводится крайне редко – офтальмологи предпочитают исправить дислокацию импланта путем репозиции или шовной фиксации.
К осложнениям после операции по замене хрусталика можно отнести:
- Воспалительные процессы, которые затрагивают разные глазные структуры – увеит (сосудистую оболочку), ирит (радужку), конъюнктивит (слизистую оболочку). Любое воспаление считается условной нормой и рассматривается как защитная реакция на операцию. Чтобы избежать обширной воспалительной реакции, после факоэмульсификации больному назначают курс антибиотикотерапии или прием препаратов, блокирующих воспаление.
- Кровоизлияние – связано с повреждением мелких сосудов и поступлением сосудистого содержимого в переднюю камеру глаза. Если кровяной сгусток не рассосался самостоятельно, врач может назначить промывание специальными растворами.
- Отек роговицы – часто проходит бессимптомно с незначительной выраженностью. Снять отечность можно при помощи капель, которые нормализуют обменные процессы в оболочках.
Чтобы послеоперационный период протекал как можно легче и не сопровождался осложнениями, больному настоятельно рекомендуют придерживаться ряда профилактических мер. Запрещается наклонять голову, поднимать тяжести, управлять транспортными средствами, посещать сауну и бассейн. Эти ограничения актуальны только для первых недель после установки импланта.
источник
Здравствуйте, Мила! Я, к сожалению, не могу сказать вам точно причину, по которой у вас уменьшился в размерах глаз после операции на катаракту. Чтобы это выяснить вам придется обратиться либо непосредственно к врачу, проводившему операцию, либо на специализированный сайт, занимающийся глазными проблемами. Если нет возможности задать этот вопрос лично своему врачу, попробуйте обратиться за помощью на сайт по ссылке http://www.mv-cataracta.ru/
Я же могу лишь предположить, что уменьшение глаза могло произойти из-за применения наркоза во время проведения операции. Хотя, среди описываемых осложнений после таких операций мне нигде не встретилось упоминание об этом.
Возможные осложнения после операции катаракты
Более чем у 98% пациентов после операции улучшается зрение, если не было никаких сопутствующих глазных болезней. Выздоровление протекает спокойно. Умеренные или серьезные осложнения чрезвычайно редки, но требуют немедленного медицинского внимания. Глазные инфекции после операции по удалению катаракты весьма и весьма редки — один случай на несколько тысяч. Тем не менее, если инфекция развивается внутри глаза, можно потерять зрение и даже глаз. Большинство офтальмологов используют антибиотики до, во время и после операции по удалению катаракты, чтобы свести риск до минимума. Внешнее воспаление или инфекции обычно хорошо поддаются медикаментозному лечению. Однако инфекция может развиваться в глазу очень быстро, даже в течение дня после операции, в таких случаях требуется немедленное лечение.
Внутриглазное воспаление (припухлость на месте разреза), появляющееся в ответ на хирургическое вмешательство, является обычно незначительной реакцией в послеоперационный период.
Небольшие выделения из разреза на роговице бывают редко, но могут создать большой риск появления внутриглазной инфекции и других неприятных последствий. Если это происходит, врач может посоветовать применение контактной линзы или наложит на глаз давящую повязку, способствующую заживлению. Но иногда на рану приводится накладывать дополнительные швы.
У некоторых после операции из-за воспаления тканей или слишком тугих швов может развиться ярко выраженный астигматизм — неправильный изгиб роговицы, который является причиной затуманенности зрения. Но, когда глаз заживет после операции, опухоль спадет, а швы будут сняты, астигматизм обычно выправляется. В отдельных случаях удаление катаракты может уменьшить существовавший до этого астигматизм, поскольку разрезы могут изменить форму роговицы.
Кровоизлияние внутри глаза — еще одно возможное осложнение. Происходит оно довольно редко, так как маленькие-надрезы делаются в глазу исключительно на роговице и не затрагивают кровеносных сосудов внутри глаза. Кстати, даже кровотечение, вызванное большими разрезами, может прекратиться самостоятельно, не причиняя никакого вреда. Кровотечение из сосудистой оболочки глаза — тонкой мембраны в среднем слое глаза, между склерой и сетчаткой,- редкое, но серьезное осложнение, которое может стать причиной полной потери зрения.
Другим возможным осложнением после операции по удалению катаракты является вторичная глаукома — повышение внутриглазного давления. Она обычно является временной и может быть вызвана воспалением, кровотечением, спайкой или другими факторами, увеличивающими внутриглазное (в глазном яблоке) давление. Медикаментозное лечение глаукомы обычно помогает регулировать давление, но иногда требуется лечение лазером или оперативное вмешательство. Отслоение сетчатки — серьезное заболевание, в ходе которого сетчатка отделяется от задней стенки глаза. Хотя это и случается нечасто, но требует хирургического вмешательства.
Иногда через 1-3 месяца после операции по удалению катаракты воспаляются ткани желтого пятна сетчатки. Такое состояние, называемое кистоидным отеком пятна, характеризуется затуманенностью центрального зрения. С помощью специального анализа офтальмолог может поставить диагноз и провести медикаментозное лечение. В редких случаях имплантат может сдвинуться. В таком случае возможны затуманенность зрения, яркое «двойное» зрение или неустойчивое зрение. Если это мешает нормально видеть, офтальмолог может поставить имплантат на место или заменить его.
В 30-50% всех случаев остаточная оболочка (капсула, оставленная в глазу для поддержания имплантата) становится мутной спустя, некоторое время после операции, являясь причиной нечеткого зрения. Ее часто называют вторичной, или посткатарактой, однако это вовсе не означает, что катаракта снова образовалась; это только помутнение поверхности мембраны. Если подобное состояние препятствует чистоте зрительного восприятия, его можно устранить с помощью процедуры, называемой ИАГ (иттриево-алюминиево-гранатовой) капсулотомией. Во время этой процедуры офтальмолог, используя лазер, создает отверстия в центре помутневшей оболочки, чтобы дать проход для света. Это может быть сделано быстро и безболезненно, без разрезов.
источник
Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
капли. Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
витаминов и иммуномодуляторов, мидриатиков — капель, которые расширяют зрачок.
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».
К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками. Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.
При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света. Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
источник
Осложнения после операции на глаза — явление настолько частое, как и любое осложнение при другой операции, и встречаются они, пусть и редко, но имеют место быть, а следовательно, оставить это без внимания ни как нельзя.
Зрение человека — это бесценный дар природы, который к сожалению, в некоторых случаях люди утрачивают. Происходит это по разным причинам, иногда, в результате послеоперационных осложнений.
Глаза человека это «окно»в мир. И беречь их и сохранять зрение это дело первостепенной важность. Но, к сожалению, ритм современной жизни вынуждает нас делать большие нагрузки на глаза, что и в последствии привозит к проблемам и болезням. К счастью, наука и медицина дошли колоссальных открытие и многие болезни сегодня уже с легкостью и даже быстро оперируются. Однако, бывают и осложнения после операции. Они были всегда и риски были всегда, вот и давайте подробнее поговорим о послеоперационных осложнениях.
Самая распространенная из них является операция по удалению катаракты. Новейшим методом тут факоэмульсификация. Во время этой операции сквозь точечный прокол удаляют помутневшее тело хрусталика, после чего в капсулу хрусталика помещают интраокулярную линзу из прозрачного пластика. Эта методика является не только отработанным до мельчайших деталей, но и проводиться за пару минут. Но как бы там не было, это хирургическое вмешательство, так как происходит полное проникновение внутрь глазного яблока. И несмотря на то, что во время использовании этого метода осложнений бывает крайне мало, все же они могут встречаться.
В роговице хирург делает разрез, для очищения капсул хрусталика от помутневшей вещества. А поскольку в роговице отсутствуют кровеносные капилляры, то и срастания разреза затягивается. Это все может привести к тому, что сферическая форма глаза может измениться, что может привести больного к развитию астигматизма. Излечение этого осложнений возможен путем кератотомии. То есть в отдаленной части роговицы делают крошечные надрезы. Это снимает натяжение из-за проявивших там рубцов, и постепенно приводит глаз в первоначальный форму. Ну тут есть проблема: такая коррекция возможна только через 12 — 14 недель после операции.
Часто бывает и так, что послеоперационные осложнения возникают из-за не профессионализма хирурга, а именно в глазное яблоко может попадать некоторое количество не удалившийся часты хрусталика. Или же из-за вторжения внутри глазного яблока там может образоваться микроскопические кровотечения. Конечно они, как правило, проходят сами по себе через 2-6 дней, но все же бывают и случаи, когда снова становиться нужным вмешательство специалиста.
Конечно же труднее, когда надо провести повторную операцию, для того, чтобы лечить осложнения. Но есть случаи, когда это жизненно необходимо. Например, в том случае, когда после хирургического вмешательства в глазу образовались большие кровоизлияния, или же непроходимые помутнения, также есть разного рода спайки, рубцы. В этом случае хирург должен удалять долю или даже всё стекловидное тело, тут все зависит от локализации проблемы, которая снижает зрения больного. А для того, чтобы восстановить утерянную прозрачность, из него поэтапно откачивается гелеобразная масса и постепенно вводится специальный раствор. По истечению двух дней, это вещество выводится из глазного яблока самостоятельно благодаря его дренажной системы, а защиту обеспечивает внутриглазная жидкость. Это все приводит к тому, что у больного формируется вторичное стекловидное тело, что помогает полноценно восстановиться зрению человека.
Глаукома тоже является частой проблемой и операции на ней может принести осложнений. У человека начинает собираться жидкость, что увеличивает глазное давление. Причина этого в том, что кровеносные сосуды начинают сдавливаться, которые в свою очередь пытают сетчатку, радужку и зрительный нерв, как последствие возникает ухудшение кровоснабжения. Важнейшие раздели глаза остаются «голодным» и конечно же они не могут нормально работать, вдобавок еще и может упасть острота зрения у больного.
Для того, чтобы лечить ее на сегодняшний день применяется оперирования оболочка без вхождение в полость глазного яблока, такое вмешательство (НГСЭ — Непроникающая глубокая склерэктомия) мало травмирующая. Этот метод с успехом широко принят во всем мире. Благодаря этой операции возможен создания дополнительных путей, чтобы освободить глаз от внутриглазной жидкости.
Во время операции со специальным раствором промываю фильтрующую диафрагму в устье выводящих канальцев, а это повышает ее способность пропускать ненужную жидкость. А чтобы расширять каналы вводят специальный эластичный раствор, у которой есть уникальная способность «распухать» и раздвигать стенки дренажных канальцев, что и приводит к восстановлению их нормального просвета. А эта жидкость через несколько минут выводится через них обратно.
Этот метод практически без побочных эффектов. Единственная проблема может быть то, что результат после операции может быть не тем какой вы ждали. То есть у больного может сохраниться внутриглазное давление, потому что отток жидкости все же недостаточный. Тут виноват хирург, у которого техника и квалификация видимо были не на высоте. Если это случилось срочно пройдите консультацию у другого специалиста.
И хотя внутриглазное давление нельзя измерять дома, все же больной может самостоятельно понять была ли операция эффективной или нет.
Чтобы понять это нужно знать ярко выраженные симптомы :
— когда и после хирургического вмешательства у больного есть пелена пред глазами,
— около света некий ореол и боли.
В описанных выше случаях нужно искать нового офтальмолога, так как это симптомы высокого давления.
А когда операцию делают придерживаясь старого метода, то есть проникают в глазное яблоко тут могут появляться те же осложнения, что и после операции по удалению катаракта. После операции, давления глаза бывает низким и кровь может еще и собираться под сосудистой оболочкой и вызывать отслойку сетчатки.
Лечить осложнения нужно в том же месте где сделали операцию. Хотя это не всегда возможно, ввиду разных факторов.
Наиболее частые причины, почему осложнения лечат в других местах :
— некомпетентность специалистов,
— нехватка новейшего и нужного оборудования,
— недоверия самого пациента.
Еще одна из часто встречающих осложнений является проблема низкого глазного давления. Бывает так, что после хирургического вмешательства давление никак не поднимается, а это тоже проблема. А из-за этого уменьшается передняя камера и появляются проблемы с роговицей.
Симптоматикой этого осложнений можно считать :
— снижение зрения,
— дискомфорт, которые возникают в оперированном глазе.
Тут причин уйма. Поэтому для больного жизненно важно найти профессионала, который прежде чем начать лечение установит причину, которые в последствие привезли пациента к этому осложнению. И лишь после этого предпримет какую то лечение, может и вторичную операцию. Так как исходя от причины и работа бывает разной.
В основном осложнения появляются у пациентов через неделю максиму две после операции, в редких случаях этот срок длиться до двух месяцев. А само излечение длится 3-5 дней. Важно еще и учесть, что оперируя старым методом можно получить и другие, отдельные осложнения. Такие, как развитие у больного катаракты, если во время операции задевают хрусталик.
Одним из самых популярных операцией на сегодняшний день это операция ЛАСИК. Его используют для коррекций зрения при таких заболеваниях как астигматизм, дальнозоркость, близорукость. Ежедневно делают тысячи таких операций и все хвалят этот метод. Однако мало кто знает о возможности появлении осложнения, после нее. А между прочим, разные осложнения составляют около 6%. Бывает и так, что у больного снижается острота зрения, правда это составляет только 1%.
Во время операции хирург пользуется инструментом микрокератомом, чтобы надрезать верхнюю часть роговицы. Одним концом он прикрепляется к роговице, срезают тонкий слой (лоскут), после чего лоскут поворачивают в сторонку и открывают доступ к среднему слою роговицы.
После этого с помощи лазера испаряется микроскопическая часть ткани этого слоя, затем лоскут возвращают в свое место. Лоскут не фиксируют швами, заживление происходит за счет коллагена. Таким образом формируется новая форма роговицы, для того, чтобы лучи света фокусировались именно на сетчатке.Это и дает улучшение зрения. Весь процесс контролирует компьютер, происходит это быстро и безболезненно.
Осложнения бывают, но не особо влияют на зрение пациента, а вот восстановление после этой операции бывает долгим. Осложнение после этой операции можно считать скорее побочным временным эффектом, который длиться 6-12 месяцев. Это то время, которая нужна, чтобы заживал роговичный лоскут. Но бывает и так, что это начинает носить постоянный характер и причиняют неудобства больному.
Из этих эффектов можно привести следующее :
— У больного ухудшается ночное зрение,
— Непроходимая боль, неудобство и ощущения, будто в глазу есть инородное тело,
— У пациента бываю слезотечения,
— Возникает сухого глаза,
— В течение трех дней после процедуры у больного может наблюдаться размытость изображения,
— Бывает раздраженность от яркого света, особенно в течение двух дней после операции,
— Сложности при вождении,
— Может срастаться эпителия под роговичным лоскутом,
— Редко, но все же может появляться врастания эпителия, что привозит к тому, что лоскут поднимается и в следствие влияет на зрение.
— У пациента может опускаться верхнее веко.
Важно не забывать о том, что ЛАСИК является необратимой процедурой и для его проведение есть ряд противопоказания. Эта процедура изменяет форму роговицы глаза, что после операции невозможно вернуть в начальное состояние.
А это в свою очередь влияет на зрение человека. И если после проведенной операции вы будете недовольны итогом или же у вас возникнут осложнения, то улучшить зрения практически невозможно. Так как для исправления будут нужны новые операции или же опять придется воспользоваться лазерным вмешательством.
Из всего выше написанного следует, что если у вас возникли проблемы со зрением и нужно хирургическое вмешательство, то хорошо подумайте :
— Каким методом будет сделано операция?
— Какой специалист и где будет проводить операцию?
Многие задают вопрос, а можно ли каким-то профилактическим способом сократить риск осложнений? В вопросах связанных с осложнениями после операции глаз почти все зависит от опытности хирурга и от того на сколько качественное оборудования в клинике. Кроме того важен также еще один нюанс. В современном мире в наилучших офтальмологических центрах в странах США, Италии, Австрии утверждают, что глазные операции нужно делать в стационаре. Берегите себя и не забывайте, что со здоровьем не шутят.
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
источник
Если вы здоровы, у вас нет других глазных инфекций, и вы не курите, ваше восстановление после операции катаракты должно быть без особых проблем. Исследования показывают, что через несколько месяцев после операции большинство людей получают положительный результат с лучшим зрением, более четким видением.
Если во время операции по катаракте нет осложнений, требуется менее десяти минут. После этого вам придется отдыхать около 20 минут до одного часа в клинике из-за последствий анестетиков.
Вам нужен водитель, чтобы отвезти вас домой. Вам могут дать очки, чтобы защитить глаза от опасного блика, света и любых других инфекций.
У вас может быть головокружение, когда вы вернетесь домой и будете вынуждены спать некоторое время. Вы также должны следовать советам своего врача о том, как справиться с этой ситуацией. Ожидается, что вы уберете средство защиты глаз в течение нескольких часов или через один или два дня.
Всегда помните, чтобы накладывать повязку во время сна или во время купания, чтобы защитить от инфекций. Это займет несколько дней после операции по удалению катаракты.
Сколько времени нужно для восстановления после операции по катаракте?
После того, как катаракта была убрана, не беспокойтесь, если ваше зрение не ясно. Для глаз потребуется время, чтобы приспособиться к новой искусственной интраокулярной линзе, закрепленной в вашем глазу. Через некоторое время вы заметите, что ваше зрение становится более четким. Эта размытость может занять от часа до двух месяцев после операции. Если искажение сохранится, вы будете вынуждены немедленно обратиться за советом к специалисту.
В течение периода после операции вы должны посещать несколько программ проверки глаз, чтобы все было в порядке.
Время от времени вы можете заметить, что глаз настолько краснеет, глазное яблоко наливается кровью. Это не должно вас беспокоить. Это может быть просто потому, что кровеносные сосуды в глазах были временно повреждены во время операции по катаракте. В течение нескольких дней это покраснение должно постепенно исчезать.
В зависимости от того, как была сделана анестезирующая инъекция, у вас может быть что-то похожее на фингал под глазом, который не проходит несколько дней. Это происходит, если анестезирующая инъекция проводится под кожей на нижней части глаза.
Большинство пациентов всегда сообщают о ясном видении через несколько часов после успешной операции по удалению катаракты. Некоторым пациентам с катарактой может потребоваться более длительный период заживления, это зависит от человека и того, как вы заботитесь о своем глазу и о себе в этот период восстановления.
Важно на следующий день назначить встречу с вашим врачом, чтобы следить за состоянием и гарантировать, что нет никаких осложнений для глаз. Вы должны быть встревожены, если через несколько дней или недель после операции по удалению катаракты нет прогресса в резкости зрения. В таком случае вы должны как можно скорее связаться или посетить своего врача.
Как правило, период восстановления должен составлять менее 8 недель. Ваш глаз должен быть полностью ясным через четыре недели.
Как убедиться, что вы полностью восстановились после операции по катаракте?
Восстановление может удивить вас, в большинстве случаев. Ваш глаз будет видеть четко на второй день после операции. Однако вам рекомендуется следовать профессиональным инструкциям перед тем, как покинуть клинику, принять предписанное лекарство и принять меры предосторожности, чтобы избежать инфекций и травм глаза.
Как правило, лекарство состоит из антибиотических глазных капель и противовоспалительных глазных капель. Используйте их в соответствии с предписаниями и убедитесь, что вы заполните дозировку. Вы должны использовать свои капли несколько раз в день в течение приблизительно 10 дней.
Иногда рецепт может назначаться более 10 дней в зависимости от состояния глаз человека. Просто убедитесь, что вы все делаете в соответствии с рецептом, это поможет вам избежать инфекций и других осложнений.
Несмотря на то, что в основном пероральные болеутоляющие средства не нужны, есть редкие случаи, когда они использовались пациентами, испытывающих крайний дискомфорт. Но, как и в большинстве случаев, хирургия катаракты должна вызывать только легкий дискомфорт.
Ниже приводятся советы по быстрому и безопасному восстановлению катаракты:
- Избегайте подъема веса или любой другой напряженной работы.
- Не ездите в первый день и избегайте вождения в течение нескольких дней.
- Если это возможно, избегайте рвоты после операции.
- Избегайте скручивания в талии.
- Если возможно, не чихайте сразу после операции.
- Не ударяйте по объектам после операции.
- Не открывайте глаза на такие вещества, как ветер, грязь и пыль в течение 1-го дня после операции.
- Не плавайте и не используйте горячие ванны в первую неделю, чтобы избежать инфекций.
- Избегайте растирания глаз; Это также важно, даже если вы не оправляетесь от операции.
После операции хирург поместит повязку для безопасности на ваши глаза.
В случае, если операция по катаракте выполняется на оба глаза, хирург выполнит операцию в разные сроки. Первый глаз должен полностью восстановиться, прежде чем хирург выполнит вторую операцию.
Восстановление хирургии катаракты и типичные результаты
В США наиболее эффективной хирургической операцией является хирургия катаракты. Это один из самых безопасных хирургических операций. В среднем ежегодно проводятся в США три миллиона операций, связанных с катарактой. В основном, отчеты успешны, и пациенты довольны после операций.
Исследования, проведенные ранее, показывают, что:
- У 96 процентов людей, у которых не было глазных инфекций или проблем до операции по удалению катаракты, зрение улучшается на 20-40 пунктов. Это означает, что им разрешено водить машину без очков.
- В целом, у всех глаз, независимо от того, была ли у вас проблема с глазами или нет, около 90 процентов операций на катаракте были успешными, и более 90 процентов пациентов, перенесших операции, были удовлетворены.
- Случаи угрожающих осложнений неизбежны. В среднем у 2% были такие осложнения.
В очень немногих случаях хирургия катаракты представляет собой угрозу для зрения. Такие случаи включают воспаление внутренней стороны глаза. В основном, люди, которые поддаются таким серьезным инфекциям, также имеют другие проблемы со здоровьем, такие как высокое кровяное давление и диабет.
В некоторых случаях редко, хотя, пациент может страдать от последующего помутнения задней капсулы. Это поддается лечению простым лазером. Осложнение проявляется через несколько месяцев или даже лет после удаления катаракты и может сделать зрение размытым.
источник
Расширенные зрачки можно наблюдать у детей и взрослых довольно часто. По этому симптому специалисты способны определить, в каком настроении находится человек: спокоен или переживает какие-либо эмоции. Зрачки могут расширяться, реагируя подобным образом на свет. Постоянно же расширенные зрачки обычно свидетельствуют о наличии серьёзных заболеваний. Подробнее причины такого явления мы рассмотрим в данной статье.
Мидриаз – это болезнь расширенных зрачков в медицине называют . Сам термин произошёл от греческого слова «amydros», что означает «тёмный, неясный».
Диаметр зрачка изменяется в зависимости от сокращения особых мышц, которые действуют по-разному: функция круговой (циркулярной) мышцы направлена на сужение зрачка, а функция радиальной мышцы – на его расширение. Мидриаз появляется вследствие ослабления круговой мышцы либо при спазме радиальной мышцы.
Мидриаз может быть физиологическим и патологическим, односторонним или двусторонним.
- Физиологический мидриаз – нормальное явление, когда расширение зрачков происходит в условиях пониженного освещения, например, в сумерках, при сильных эмоциях (страхе, чрезмерном волнении и т. д.) либо из-за влияния нервной системы на мышцы глаза. Кстати, отсюда появилась известная поговорка «У страха глаза велики». Физиологический мидриаз всегда двусторонний и симметричный.
- Медикаментозный мидриаз вызывается лекарственными средствами. Зрачки могут расширяться в результате закапывания таких препаратов, как Атропин, Мидриацил, Тропикамид, Ирифрин и др. К расширению зрачков врачи часто прибегают с целью проведения многих офтальмологических обследований, операций. Наиболее часто к медикаментозному мидриазу прибегают для детального осмотра глазного дна, для снятия спазма аккомодации и пр.
- Паралитический мидриаз — это расширение зрачков, обусловленное параличом сфинктера зрачка. Может наблюдаться при заболеваниях центральной нервной системы, при гнойном и туберкулёзном менингите, третичном сифилисе, врождённой гидроцефалии, эпилепсии, паркинсонизме, а также при интоксикациях (ботулизме, уремии, отравлениях кокаином, хинином, углекислым газом и т.п.). При паралитическом мидриазе отсутствует реакция зрачков на свет и на близкое расстояние.
- Спастический мидриаз обусловлен спазмом дилататора зрачка при раздражении шейной части симпатического ствола или под влиянием адренергических средств. Спастический мидриаз может возникать также при заболеваниях лёгких, сердца, печени, почек, желчного пузыря, щитовидной железы и других органов.
- Травматический мидриаз может наблюдаться при травмах глаза, а также после хирургических операций на глазах.
Причины расширения зрачков могут быть самые разные:
-
Поражение или сдавливание глазных нервов, через которые тянутся нервные волокна, отвечающие за уменьшение диаметра зрачка;
- Черепно-мозговые травмы;
- Новообразования в головном мозге, которые оказывают давление на глазные нервы или область среднего мозга (именно там находится центр, контролирующий изменение диаметра зрачка);
- Аневризма;
- Повышение внутричерепного давления;
- Действие медикаментов-мидриатиков;
- Острая нехватка кислорода;
- Интоксикации различными веществами, например, барбитуратами;
- Отравление ботулотоксином;
- Хрупкость сосудов;
- Сахарный диабет;
- Глазные травмы, контузии;
- Острые респираторные вирусные заболевания с поражением внутричерепной нервной системы.
В зависимости от причин расширение зрачков может проявляться одновременно с различными симптомами, на которые важно обращать внимание.
Сильно расширенные зрачки чаще всего наблюдаются при заболеваниях, травмах или при приёме наркотических средств.
Давно известно о способности зрачка расширяться в тёмное время суток и сжиматься при наличии источника света. Это свойство зрачка позволяет улучшить ночное зрение и защитить сетчатку от повреждающего действия солнечных лучей днём.
Патологически расширенный зрачок остаётся увеличенным даже под воздействием яркого света. Такое состояние глаз должно насторожить; это серьёзный повод для обращения в медицинское учреждение.
Какие заболевания могут провоцировать симптом мидриаза?
- Если зрачки расширены постоянно, то можно заподозрить интоксикацию организма, или отравление. Такое состояние может быть результатом работы с токсическими веществами либо с приёмом наркотиков или галлюциногенных средств, а также спиртных напитков в больших количествах.
У лиц, которые ранее злоупотребляли алкоголем или принимали наркотики, даже после отказа от вредоносных привычек диаметр зрачков может остаться прежним – больше 5 мм шириной.
- Сочетание таких симптомов, как расширение зрачков и головная боль, может быть признаком мигренеподобного состояния или так называемого кластерного синдрома. Зачастую выраженные головные боли появляются только в одной половине головы, и в этой же половине наблюдается увеличение зрачка – такое явление возникает во время либо по окончанию приступа головной боли. В этом случае необходимо искать причину мигрени – только тогда можно определиться с лечением и избавиться от заболевания.
- При травматическом повреждении головы могут наблюдаться головокружение и расширенные зрачки.
Увеличение диаметра зрачков, которое сопровождается такой симптоматикой, как приступы тошноты, рвоты, головокружение, головная боль и расстройство координации, требует немедленной врачебной помощи, так как указывает на серьёзное повреждение в области головного мозга.
- Иногда пациенты жалуются на расширенные зрачки с утра. Это может быть признаком заболевания щитовидной железы, когда нарушаются обменные процессы и происходит избыточная выработка гормонов щитовидки. К симптому мидриаза добавляются такие проявления, как учащенный пульс, нарушения сердечного ритма, повышенное беспокойство и чувство паники, плохой сон. Кроме того, пациент может ощущать периодические наплывы раздражительности, избыточную тягу к еде и пр. Для решения этой проблемы следует обратиться к эндокринологу.
- Покраснение глаз и расширенные зрачки часто бывают признаком развития глаукомы, которая характеризуется повышением внутриглазного давления. В основе этого заболевания лежит ухудшение выхода жидкости из внутренних глазных сфер.
Если глаукому не лечить, то рано или поздно она спровоцирует нарушение функции глазного нерва и полную необратимую потерю зрения. В случае если пациент чувствует боль в глазах, помутнение зрения (звездочки, круги), зрачки изменяются в размере, а глаза краснеют, ему следует срочно обратиться к врачу.
- У беременных тошнота и расширенные зрачки – верный признак преэклампсии. Такое патологическое состояние сопровождается увеличением показателей кровяного давления, отёчностью, появлением белка в моче, внезапным общим дискомфортом.
Преэклампсия очень опасна для здоровья и жизни будущей мамы. Обращение к врачу – обязательное и немедленное.
- Расширенные зрачки при диффузных заболеваниях головного мозга – это один из признаков заболевания. На фоне ишемии клеток головного мозга развиваются головокружение, дискомфорт в голове, постоянная усталость, ухудшение памяти и процессов мышления, появляется дрожь в конечностях, расстройство мимики, речи и пр.
Мидриаз может являться одним из первых симптомов заболеваний головного мозга, что должно насторожить и стать поводом к ранней диагностике.

- Неврологический осмотр;
- Оценка реакции зрачка на освещение и приближение предметов;
- Общеклинический анализ крови для выявления воспалительных изменений;
- Осмотр глазного яблока с помощью щелевой лампы;
- Офтальмоскопия;
- Компьютерная томография головного мозга;
- Рентгенологическое исследование головы для исключения объёмных процессов;
- Выяснение связи появления данного симптома с приёмом лекарственных препаратов.
Вредны ли цветные линзы для глаз ответит эта статья.
Профилактика патологического расширения зрачков основывается на следующих мерах:
- Своевременное лечение офтальмологических заболеваний;
- Регулярный профилактический осмотр у офтальмолога;
- Применение назначенных врачом лекарственных препаратов;
- Предупреждение травм глаза.
Почему зрачки разного размера расскажет эта статья.
В заключение хочется отметить, что расширение зрачков, как и узкие зрачки, может быть вариантом нормы или патологического процесса, а в некоторых случаях искусственно создаваться для облегчения различных офтальмологических манипуляций. Состояние зрачка зависит от тонуса ресничной и радиальной мышцы, который изменяется под воздействием различных причинных факторов. Тем не менее, при постоянном мидриазе и его сочетании с другими неприятными симптомами следует сразу же обратиться к специалисту.
Капли для глаз от покраснения и раздражения описаны тут. Также будет полезно ознакомиться со списком препаратов от аллергии в виде глазных капель.
источник
- http://zrenie.guru/oslozhneniya-posle-operacii-po-zamene-hrustalika-glaza
- http://www.domotvetov.ru/zrenie/vozmozhnyie-oslozhneniya-posle-ope-547.html
- http://www.ochkov.net/wiki/oslozhneniya-posle-zameny-hrustalika-glaza-pri-katarakte.htm
- http://about-vision.ru/oslozhneniya-posle-operatsii-na-glaza/
- http://medictionary.ru/chto-ozhidat-posle-operacii-katarakty/
- http://eyesdocs.ru/zabolevaniya/anizokoriya/rasshirennye-zrachki-glaz-prichiny-i-metody-diagnostiki.html
 Воспалительные процессы. Они при операциях неизбежны – это ответ организма на травму, поэтому при завершении операционного вмешательства под конъюнктиву вводят антибиотики и гормональные противовоспалительные препараты, в течение 2-3 недель глаз орошается бактерицидными каплями. При ослабленном иммунитете к обычным признакам воспаления (покраснение, зуд) добавляются симптомы увеита или иридоциклита.
Воспалительные процессы. Они при операциях неизбежны – это ответ организма на травму, поэтому при завершении операционного вмешательства под конъюнктиву вводят антибиотики и гормональные противовоспалительные препараты, в течение 2-3 недель глаз орошается бактерицидными каплями. При ослабленном иммунитете к обычным признакам воспаления (покраснение, зуд) добавляются симптомы увеита или иридоциклита. Дислокация ИОЛ. В ходе операции катаракта (помутневший хрусталик) извлекается из капсульного мешка, куда помещается эластичная искусственная линза. Она самостоятельно распрямляется внутри капсулы, и нужное положение закрепляется врачом. При неправильной фиксации искусственный хрусталик может сместиться назад, вперед, в сторону. В таких случаях у пациента возникает раздвоенное изображение дальних предметов, быстро устают глаза, причем, неприятные симптомы не исчезают после отдыха. Такое осложнение является достаточно тяжелым: необходимо оперативное вмешательство для коррекции положения линзы. Иначе произойдет отслоение сетчатки или разовьется глаукома.
Дислокация ИОЛ. В ходе операции катаракта (помутневший хрусталик) извлекается из капсульного мешка, куда помещается эластичная искусственная линза. Она самостоятельно распрямляется внутри капсулы, и нужное положение закрепляется врачом. При неправильной фиксации искусственный хрусталик может сместиться назад, вперед, в сторону. В таких случаях у пациента возникает раздвоенное изображение дальних предметов, быстро устают глаза, причем, неприятные симптомы не исчезают после отдыха. Такое осложнение является достаточно тяжелым: необходимо оперативное вмешательство для коррекции положения линзы. Иначе произойдет отслоение сетчатки или разовьется глаукома. Кистоидный макулярный отек. Воспаление центральной части сетчатки (макулы)развивается в результате разрыва хрусталиковой капсулы во время операции; инфекции в стекловидном теле. Сахарный диабет, глаукома, увеит часто провоцируют отек макулы. Поражается самая важная часть сетчатки – желтое тело, где фокусируются световые лучи и происходит передача нервных импульсов в мозг. Ранняя диагностика отека сетчатки затруднена, симптомы выражены нечетко:
Кистоидный макулярный отек. Воспаление центральной части сетчатки (макулы)развивается в результате разрыва хрусталиковой капсулы во время операции; инфекции в стекловидном теле. Сахарный диабет, глаукома, увеит часто провоцируют отек макулы. Поражается самая важная часть сетчатки – желтое тело, где фокусируются световые лучи и происходит передача нервных импульсов в мозг. Ранняя диагностика отека сетчатки затруднена, симптомы выражены нечетко: