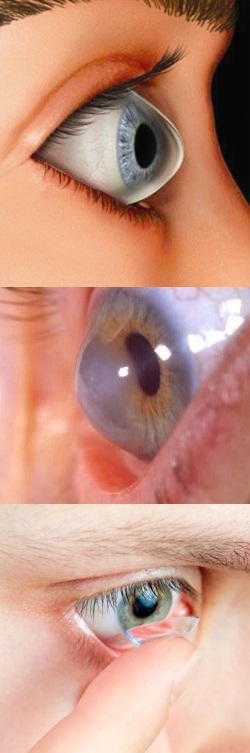
Кератоконус — заболевание глаз, имеющее не воспалительный, дегенеративный характер, этиология которого, до сих пор неизвестна.
Офтальмологи выдвигают гипотезу генетического происхождения болезни, основным фактором.
Определение кератоконуса
Клиническая картина патологии заключается в истончении роговицы глаза, постепенная её деформация и выпячивание в виде конуса.
Строма теряет оптические свойства (преломляющие свет способности), ухудшается зрение. Кератоконус поначалу поражает один глаз, а затем переходит на второй — часто у пациентов в подростковом возрасте.
Несвоевременное лечение ведет к дегенерации роговицы и в 5% случаев болезнь заканчивается потерей зрения.
Внимание! Самое частое проявление кератоконуса происходит в подростковом возрасте. Поэтому многие специалисты склоняются к мнению, что на развитие патологии влияет гормональный дисбаланс в организме.
Терапия при начальной стадии кератоконуса
Кератоконус на начальной стадии проявляется миопией и неправильным астигматизмом, а в тяжелых, запущенных случаях заболевания, монокулярной диплопией. Миопия или близорукость — аномалия преломляющей способности сетчатки глаз, при которой пациент способен различать только находящиеся вблизи предметы.
Астигматизм — патология, характеризующаяся неравномерностью поверхности роговицы, что приводит к нарушению рефракции света в склере.
В результате человек «получает» расплывчатые, нечеткие изображения, которые сопровождаются повышенной утомляемостью и головными болями. При монокулярной диплопии изображения, видимые одним глазом, удваиваются.
Деструктивные процессы миопии и астигматизма на ранних стадиях кератоконуса корректируют с помощью очков. С их помощью предотвращают осложнения, к которым приводит астигматизм. Миопию успешно корректируют на ранних стадиях развития. Доктор устанавливает стадию дефекта с помощью офтальмоскопа. Важно, чтобы очки выписывал врач-офтальмолог или оптометрист.
Запрещено приобретать очки в переходах и у уличных торговцев, гарантирующих бесплатный и профессиональный подбор корректирующей оптики. Неправильный подбор очков приводит к ухудшению зрения (повышению степени патологии), потерей трудоспособности, повышенной утомляемости, головным болям.
Внимание! Мнение, что ношение очков (при слабой степени близорукости), приводит к привыканию и пациент больше не сможет без них обходиться — ошибочно. Специально подобранные очки, правильно подобранная оправа, выполнение общих рекомендаций специалиста, способны скорректировать и улучшить зрение.
Использование жестких контактных линз
Раннюю диагностику и дальнейшее наблюдение кератоконуса проводят современными компьютеризированными методами. Коррекцию зрения кератоконуса в углубленной стадии развития проводят применением контактных линз — оптимальный метод. С их помощью корригируют зрение и восстанавливают переднюю поверхность роговой оболочки глаза.
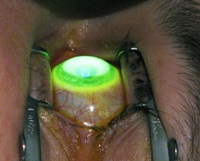
Фото 1. Жесткая контактная линза в глазу может замедлять развитие кератоконуса, но не оказывает лечебного эффекта.
Контактную линзу, обладающую оптическими свойствами, помещают на глазную оболочку, которая формируется по роговице и исправляет нарушенную рефракцию в сетчатке глаза. Офтальмологи утверждают, что использование этого способа является вспомогательным методом при общей коррекции зрения не оказывающий лечебного эффекта. Он замедляет дегенерирующие процессы кератоконуса.
Основные факторы применения контактной терапии:
- не останавливают прогрессирующее заболевание;
- в некоторых случаях способны увеличить степень развития патологии;
- не всегда переносится пациентами — возможно проявление раздражения после контакта.
Пациентам, страдающим кератоконусом, ношение линз назначают на постоянной основе. Специалисты применяют индивидуальные подходы для каждого пациента в принятии решения об их использовании. В офтальмологии нет общего дизайна оптики, подходящей всем пациентам на любой стадии.
Каждый период заболевания, любая степень деформации роговицы требует тщательного подбора корректирующих средств. Индивидуальный подход к лечению позволяет добиваться оптимальной комбинации комфорта, остроты зрения и состояния оболочки глаза.
Правильный подбор
Кератоконус у каждого пациента различается по расположению на роговице. Деформация оболочки бывает: туповершинная, пикообразная, атипичная, низковершинная. Конус приобретает формы: ниппеля, овала, глобуса.
Подбор линз при кератоконусе проводят исходя из разных форм оболочки, что является сложным и трудоемким процессом даже на начальных этапах патологии. Важно учитывать, что на поздних этапах развития болезни повышается непереносимость контактных средств, развиваются эрозивные и язвенные образования.
Для кератоконуса разработаны компьютерные методы расчета параметров передней оболочки глаза. На основании обследований пациента выводят параметры пробной линзы — с неё и начинают подбор.
Виды оптики: мягкие, торические, склеральные и другие
Основные виды контактной оптики, используемой для коррекции патологии:
- Мягкие контактные линзы — полностью покрывают роговицу и принимают форму деформированной оболочки, присасываясь к ней. Минус заключается в том, что между поверхностью глаза и линзой не остается пространства для заполнения слезной жидкостью, имеющего важное значение повышения преломляющей способности.
Развитую стадию кератоконуса корректируют изделиями, конструкция которых должна отличаться от линз, которые применяют для «регулярной» роговицы.
- Торические индивидуальные — часто применяют для больных, страдающих высоким астигматизмом и нормальной, недеформированной роговицей. Эффективны при кератоконусе, в случае непереносимости пациентом других видов линз. Врачи рекомендуют их использование после операций на роговице.
- Газопроницаемые жесткие контактные (роговичные) — их применение является основным методом исправления зрения при деформации оболочки. Подбор происходит из расчета создания слезной плёнки между линзой и поверхностью глаза, дающей возможность необходимой цветовой рефракции. Термин «жёсткий» говорит о качестве, а «газопроницаемый» о способности пропускать воздух.
- Склеральные и корнеосклеральные — имеют большой диаметр, при использовании упирается на склеру, при полном покрытии роговицы. Очень удобны в использовании, защищают поверхность глаза от попадания пыли и инородных частиц. Требуют большого мастерства в подборе.
Фото 2. Склеральная линза с большим диаметром в глазу полностью покрывает роговицу, защищает зрительный орган от попадания пыли.
- Двухслойные — комбинация из двух типов линз (жёсткой и мягкой), применяют при индивидуальной непереносимости жестких видов, помутнении оболочки глаза, истончении деформированного конуса.
- Гибридная система — относится к применению жестких газопроницаемых линз, имеющих мягкий край. Созданы для обеспечения максимальной комфортности применения.
В случаях, когда ношение линз не приносит эффекта, применяют лазерные или хирургические методы лечения, которые включают в себя процедуры кросслинкинга — изменение формы роговицы. После операции подбор оптических средств проводят через определенное время под наблюдением хирурга.
Справка! В течение года лучшим вариантом будет подбор мягких видов, не травмирующих оболочку глаз. В дальнейшем возможно ношение индивидуальных воздухопроницаемых гибридных или склеральных линз.
Плюсы и минусы применения очков
Оптическая коррекция такого дефекта, как кератоконус, представляет для специалистов сложную задачу, занимающую длительное время.
Даже на начальных стадиях заболевания использование традиционных очков часто не оказывает нужного эффекта.
В этом случае приоритет отдают контактным линзам, которые наряду с преимуществами имеют еще и ряд недостатков. Один из них — механический эффект.
При вдавливании выпяченных участков происходит трение стекла об оболочку глаза. Контактные линзы не оказывают лечебного эффекта, а устраняют лишь симптомы патологии и замедляют её прогрессирование.
Полезное видео
В видео врач-офтальмолог рассказывает о причинах развития кератоконуса, поясняет, почему патология приводит к потере зрения.
Заключение
Успешно используют линзы для улучшения остроты зрения при кератоконусе в комплексе с другими терапевтическими методами (упражнения для глаз, прием медикаментов, витаминов и иммуномодуляторов, соблюдение режима сна, хирургическое вмешательство).
Кератоконус — причины, симптомы, диагностика и методы лечения. Контактные линзы при кератоконусе
Кератоконус – тяжелое, прогрессирующее в течение нескольких лет, дегенеративное заболевание роговицы невоспалительной этиологии, при котором она истончается, приобретает конусовидную форму и со временем мутнеет.
Данным заболеванием глаз чаще всего страдают люди в возрасте от 20 до 40 лет.
Вследствие разрушения одного из слоев роговица теряет свою упругость, а из-за давления на нее внутриглазной жидкости начинает постепенно выпячиваться и мутнеть. Поражение сначала всегда одностороннее, но потом в процесс вовлекается и второй глаз.
При кератоконусе зрение постепенно ухудшается, но никогда полностью не утрачивается.
Заболевание может развиваться медленно и сопровождаться длительными ремиссиями.
Что такое кератоконус — видео
Причины кератоконуса
Симптомы кератоконуса
Кератоконус бывает острым и хроническим.
При остром течении пациенты отмечают появление таких симптомов:
- сильная боль;
- внезапная потеря зрения.
Иногда происходит перфорация (разрыв) роговицы вследствие ее резкого отека.
Примерно через три недели острый процесс затихает, зрение улучшается, но на роговице остаются рубцы.
При хроническом течении заболевания наблюдаются несколько иные симптомы:
- ухудшение зрения сначала в темное время суток (снижение сумеречного зрения), а потом уже и при полном освещении;
- быстрое снижение зрения, преимущественно в одном глазу, причем коррекция очками малоэффективна;
- монокулярная диплопия (двоение в одном глазу);
- быстрая утомляемость глаз, при которой появляются чувство жжения, зуда и рези в них;
- раздражение глаз и слезотечение;
- объемность видимых предметов или букв во время чтения;
- монокулярная полиопия (пациент видит несколько очертаний предмета вместо одного);
- вокруг источника света больной видит ореол с неровными, размытыми очертаниями;
- повышенная светочувствительность и развитие светобоязни;
- очертания предметов для пациента становятся нечеткими, пульсирующими в такт сердечному ритму;
- частое посещение офтальмолога с целью подбора новых очков (вскоре становится заметно резкое и ассиметричное увеличение оптической силы одной из линз, а также переход от сферических линз к цилиндрическим);
- невозможность ношения мягких контактных линз из-за плохого прилегания их к конусообразной роговице.
Стадии кератоконуса
I и II – небольшие изменения в структуре роговицы, при этом видны утолщенные нервные окончания;
III – помутнение роговицы, которое наблюдается только на вершине конуса, а также появление трещины в десцеметовой оболочке;
IV – помутнение и истончение большей части роговицы;
V – практически полное помутнение роговицы.
Также кератоконус классифицируют по величине кривизны роговицы:
- лёгкую (менее 45 Дптр);
- среднюю (от 45 до 52 Дптр);
- развитую (от 52 до 62 Дптр);
- тяжёлую (более 62 Дптр).
Различается кератоконус и по форме роговицы:
- сосцевидный, при котором конус располагается ближе к центру роговицы и имеет небольшой размер (до 5 мм);
- овальный – размер конуса 5-6 мм, и он смещен немного книзу от центра роговицы;
- шаровидный – размер больше 6 мм, патологическим процессом поражено 75% роговицы.
Диагностика кератоконуса
Контактные линзы при кератоконусе
При начальных стадиях кератоконуса контактные линзы прекрасно корректируют нарушения зрения, вызванные заболеванием. Они накрывают роговицу и принудительно сглаживают ее поверхность. Но при этом следует заметить, что они практически не лечат, не останавливают и не замедляют патологический процесс.
Линзы, использующиеся для коррекции зрения, могут быть самыми разными. Их подбор проводится врачом строго индивидуально. Каждый пациент должен чувствовать себя комфортно при их ношении.
Мягкие контактные линзы
Жесткие газопроницаемые контактные линзы

Преимущества таких линз:
- простой уход, их легко снимать и надевать;
- отличная коррекция сопутствующих кератоконусу миопии и астигматизма;
- можно изготовить линзы по индивидуальному заказу;
- они хорошо пропускают кислород к роговице.
Двухслойные линзы
Гибридная система линз
Это жесткие газопроницаемые линзы, обладающие мягким гидрогелевым краем. Их подбирают в случае индивидуальной непереносимости жестких линз. К тому же эта система обладает целым рядом преимуществ. Такие линзы обеспечивают хорошую остроту зрения и наилучший комфорт в сравнении с другими видами линз. Но так как их ношение может обернуться некоторыми осложнениями, назначают их только по острым показаниям.
У этого вида линз есть и свои недостатки в виде возможных осложнений:
- развитие гигантского папиллярного конъюнктивита;
- отек роговицы;
- появление неоваскуляризации (патологическое разрастание сосудов там, где не должно бы быть);
- частые поломки линз в виде отслойки гидрофильного края – «юбки» линзы.
Изначально этот тип линз был создан для пациентов с нормальной роговицей, но со временем ими стали пользоваться пациенты с кератоконусом из-за комфорта, который обеспечивают эти линзы. Однако длительное и бесконтрольное ношение гибридных линз часто приводит к осложнениям заболевания.
Склеральные линзы
Несмотря на большой диаметр, они обладают рядом преимуществ – не выпадают из глаза, не пропускают пыль и частицы грязи; они незаметны, так как их края скрыты веками.
Лечение кератоконуса
Медикаментозная терапия
Хороший результат дают парабульбарные и субконъюктивальные инъекции АТФ и Эмоксипина.
При остром кератоконусе до кератопластики назначают закапывание мидриатиков (препаратов, которые расширяют зрачок) – Мидриацил, Мезатон, Тропикамид. А также накладывают на глаза давящую повязку с 0,5% мазью натрия хлорида, чтобы предупредить перфорацию роговицы.
В качестве местного лечения назначают:
- антибактериальные капли – Флоксал, Тобрекс;
- негормональные противовоспалительные препараты – Наклоф, Диклоф, Индоколлир;
- гормональные лекарства, например, раствор дексаметазона – Максидекс;
- иммуномодуляторы (лейкинферон, нуклеинат натрия) и антиоксиданты;
- гипотензивные препараты – Кузимолол, Арутимол, Тимолол 1-2 раза в день.
Во время медикаментозного лечения показан прием поливитаминов, а также проведение физиотерапевтических процедур – магнитотерапии или фонофореза с токоферолом.
Кросслинкинг
В результате этой процедуры в роговице происходит цепочка биохимических реакций, из-за которых она уплощается, а коллагеновые волокна укрепляются. Этот метод лечения безопасен и малотравматичен. Его можно проводить в амбулаторных условиях и без применения наркоза. Впоследствии все же будет необходима коррекция зрения мягкими линзами или с помощью очков.
Коррекция линзами
Эксимерлазерная коррекция зрения
Оперативное лечение
Народные средства при лечении кератоконуса
Методы лечения кератоконуса: кросслинкинг, имплантация стромальных колец, пересадка роговицы — видео
Инвалидность при кератоконусе
Берут ли с кератоконусом в армию?
Отзывы о лечении
Согласно отзывам, в большинстве случаев пациенты с кератоконусом отмечают небольшое улучшение зрения после кросслинкинга и лазерных процедур коррекции, но это улучшение нестабильно, и болезнь часто продолжает прогрессировать. А после кросслинкинга возникает преходящее осложнение в виде затуманивания роговицы. Но чаще всего слабый эффект от лечения связан с нарушениями режима, например, запрета поднимать тяжести и заниматься спортом в восстановительный период. При несоблюдении этих врачебных рекомендаций роговица может мутнеть, и эффект от лечения пропадает.
Больше всего положительных отзывов имеет оперативное хирургическое лечение (кератопластика), в результате которого зрение значительно улучшается, и пациент возвращается к обычному образу жизни – работе, вождению машины, активному отдыху и занятиям спортом.
Жесткие контактные линзы кератоконусе
Что такое кератоконус
Кератоконус — хроническое прогрессирующее заболевание глаза, при котором роговица истончается и принимает коническую форму.
Диагноз кератоконуса обычно ставится в юности, а наиболее тяжёлой стадии течение болезни достигает к 20 — 30 годам.
Симптомы кератоконуса
Самые распространенные симптомы кератоконуса — двоение и размазывание изображения. Болезнь начинает проявляться с небольшой размытости очертаний предметов. По мере развития, зрение ухудшается, иногда довольно быстро. Вне зависимости от дистанции, острота зрения становится неудовлетворительной, ночное зрение при этом слабее дневного. Иногда один глаз видит гораздо хуже другого. На поздних стадиях может развиться светобоязнь, чувство постоянного утомления глаз из-за необходимости щуриться.
Диагностика кератоконуса
При подозрении на кератоконус, врач проводит осмотр роговицы при помощи простейшего офтальмологического прибора — щелевой лампы. Если болезнь уже достаточно развилась, такой осмотр позволяет сразу поставить диагноз.
Более точную диагностику обеспечивает специализированное компьютерное обследование. Оно позволяет составить топографическую карту роговицы, оценить ее состояние и отразить все неровности. Такое обследование дает возможность не только точно установить диагноз кератоконуса, но и контролировать малейшие изменения в состоянии роговицы. Сравнивая несколько топографических снимков, можно оценить характер и скорость развития кератоконуса, а так же прогнозировать дальнейшее течение заболевания.
Лечение кератоконуса
Современная медицина располагает рядом действенных методик по восстановлению формы роговицы при кератоконусе. Традиционно они разделены на два направления: терапевтическое и хирургическое.
Терапевтическое лечение
Жесткие контактные линзы
Очки позволяют корригировать слабый астигматизм на ранней стадии кератоконуса, но острота зрения со временем падает, вынуждая пациента использовать контактные линзы. Эффект от использования линзы возникает благодаря слезной жидкости, заполняющей пространство между роговицей и линзой.
Традиционно, при кератоконусе использовали жесткие газопроницаемые контактные линзы, хотя производители создавали и специальные, мягкие, гидрофильные линзы большой толщины. Однако, мягкие линзы, отчасти повторяя форму роговицы, сводят на нет их коррекционный эффект. В качестве решения этой проблемы, были разработаны гибридные линзы с твердым центром и мягкой каймой. Однако такие линзы, как и мягкие, подходят не всем пациентам.
Corneal Collagen Crosslinking
Новым терапевтическим методом лечения кератоконуса является Corneal Collagen Crosslinking c рибофлавином (сокращенно CCL, или CXL — в Европе). Он сочетает закапывание рибофлавина с последующим 30-минутным облучением глаза ультрафиолетом. Эта методика позволяет стабилизировать прогрессирование кератоконуса, останавливает истончение и выпячивание роговицы, предотвращает необходимость пересадки роговицы.
Техника процедуры
Закапываются капли сужающие зрачок, затем обезболивающие капли. Поверхностные клетки роговицы (эпителий) снимаются с использованием специальных инструментов. Затем в течение 30 минут на роговицу капается специальный раствор витаминов. В следующие 30 минут происходит обработка роговицы ультрафиолетом, и продолжается закапывание. После этого на глаз одевается контактная линза, которая защищает роговицу после операции и уменьшает дискомфорт.
Процедура безопасна, проводится без надрезов роговицы. Профессор Тео Зайлер, Швейцария, который является одним из основателей метода, сказал: Если бы мой сын болел кератоконусом, я провел бы ему такое лечение уже завтра. Это намного безопасней, чем пересадка роговицы. Доза ультрафиолета, которая используется при лечении меньше его количества при однодневной прогулке в горах.
После кросслинкинга коллагеновые волокна очень медленно обновляются, поэтому повторное лечение, скорее всего, не понадобится. На иллюстрации: внизу — роговица с кератоконусом, вверху — роговица, после процедуры кросслинкинга — жесткость роговицы повышается на 300%.
Для проведения процедуры укрепления роговицы в медицинских центрах Новий зір используется современное швейцарское оборудование UV-X (IROC). В установке производится регулирование диаметра пятна облучения, соответственно размеру роговицы глаза. Излучение, исходящее из 7 источников, равномерно распределяется на поверхности роговицы, исключая появления зон перегрева.
Cистема IROC разработана основателями метода кросслинкинга, и была одобрена к применению в 2007 году в странах ЕС.
Хирургическое лечение
Сегментные кольцевые имплантаты (пока не разрешены к применению в Украине)
Кольцевые сегменты для имплантации в роговицу были разработаны в конце 20 века для улучшения остроты и зрения и выравнивания поверхности роговицы. Для имплантации делается надрез по периферии роговицы. Две тонких дуги, изготовленных из полиметилметакрилата, внедряются между слоев стромы роговицы по обе стороны зрачка и надрез закрывается. Сегменты оказывают давление, направленное наружу от конуса, и его верхушка оседает, принимая более естественную форму. К достоинствам процедуры можно отнести то, что имплантаты можно удалить в случае неудачной коррекции, а также то, что не происходит удаления тканей пациента.
Имплантация кератобиомипланта
К сожалению 10-25% пациентов с диагнозом кератоконусом достигают той стадии, когда коррекция зрения невозможна по причине истончения либо рубцевания роговицы, отчасти вызванного линзами. В таком случае, показана имплантация кератобиомпланта .
Для проведения всех этих операций используется кератобиоимплант, который является максимально идентичным по форме и функциям материалом, отлично совместимым с роговицей глаза. Благодаря операции по имплантации кератобиоимпланта восстанавливается правильная форма и структура роговицы. Ежегодно во всем мире такие оперативные вмешательства проводятся десяткам тысяч пациентов и показывают высокую эффективность в лечении сложных заболеваний роговицы глаза..
Решить вопрос о возможности и целесообразности терапевтического или хирургического лечения можно только после полного офтальмологического обследования и консультации квалифицированного врача.
На консультации Вы получите исчерпывающую информацию о существующих методах улучшения зрения. Вместе с врачом Вы сможете выбрать направление лечения. В зависимости от индивидуальных параметров глаза, степени и формы заболевания врач подберет методику лечения, которая сможет обеспечить оптимальный результат именно в Вашем случае.
Контактные линзы в лечении кератоконуса
Зачастую контактные линзы являются наилучшим способом для того, чтобы пациент с диагнозом кератоконус мог нормально видеть. Установленная на глаз контактная линза сглаживает неровность роговой оболочки, и перед глазом образуется правильная оптическая поверхность.
Следует, однако, понимать, что контактные линзы не оказывают лечебного эффекта при кератоконусе, являясь только приспособлением для коррекции зрения. Использование контактных линз не может остановить развитие кератоконуса или замедлить его.
При кератоконусе для улучшения зрения могут применяться различные виды контактных линз: ЖГП — жесткие газопроницаемые, мягкие, гибридные, склеральные, а также комбинации жестких и мягких контактных линз (Piggyback).
Жесткие газопроницаемые контактные линзы
ЖГП (жесткие газопроницаемые) контактные линзы являются самым широко используемым методом улучшения зрения у пациентов с кератоконусом. Эти линзы в силу своей жесткости позволяют отлично сгладить все неровности роговой оболочки, образуя полностью правильную переднюю оптическую поверхность. В получаемой с использованием ЖГП линз оптической системе все лучи света, проходящие через роговицу, точно фокусируются на сетчатой оболочке глаза.
Возможность коррекции неправильной рефракции лучей света при кератоконусе обеспечивается именно жесткостью этого вида контактных линз. В этом состоит их основное преимущество перед мягкими линзами, которые при облегании роговой оболочки немного сглаживают ее кривизну, но в значительной степени повторяют ее форму. Поэтому при использовании системы глаз + мягкая контактная линза невозможно создать идеально правильную сферическую форму передней оптической поверхности.
Однако жесткость линз имеет и отрицательную сторону. Она является также и основным недостатком жестких газопроницаемых линз, поскольку связана со значительно меньшим комфортом для пациента и непростым периодом привыкания к ним, если сравнивать с мягкими линзами.
Преимуществами жестких газопроницаемых контактных линз являются:
Видео врача о контактных линзах при кератоконусе
Мягкие контактные линзы при кератоконусе
Изготовленные индивидуально мягкие контактные линзы можно применять при невозможности использования пациентом жестких газопроницаемых линз из-за дискомфорта. По вышеупомянутым причинам мягкие линзы нередко способны улучшить остроту зрения в гораздо меньшей степени, чем ЖГП линзы.
Комбинация жесткой и мягкой контактных линз (Piggyback)
Суть этого подхода состоит в том, что сначала на глаз пациента помещается мягкая линза, а поверх нее — ЖГП линза. Благодаря этому достигается сочетание комфорта мягких контактных линз с эффективностью улучшения зрения, присущей жестким линзам.
Гибридные линзы
Гибридные линзы соединяют в своем устройстве жесткие и мягкие линзы. Их центральная часть являет собой ЖГП линзу, а материалом для области периферии (которую называют юбкой) является мягкий гидрогелевый полимер. По сравнению с жесткими и мягкими линзами, использование гибридных линз обеспечивает лучшее сочетание комфортности для пациента и остроты зрения. Первые модели гибридных линз вызывали нарекания пациентов, поскольку нередко мягкий гидрогелевый материал юбки отслаивался от жесткой зоны в центре линзы. В современных гибридных линзах последнего поколения, таких как SynergEyes данная проблема полностью устранена.
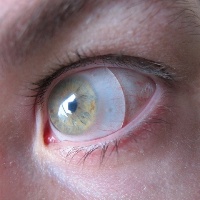
Склеральные линзы
Склеральными линзами называются жесткие газопроницаемые линзы, которые хотя бы частично имеют опорой склеру (белую ткань передней поверхности глазного яблока) для снижения давления на пораженную кератоконусом роговицу и предотвращения ее травмирования. Ведь обычные жесткие и мягкие контактные линзы прилегают к роговой оболочке и травмируют ее. Такое механическое воздействие на кератоконус может приводить к возникновению шрама. Для снижения или полного исключения давления линзы на роговую оболочку диаметр склеральных линз должен превышать диаметр роговицы. Таким образом, опора линзы будет частично или полностью распределяться на склеру за пределами роговой оболочки. Этот тип линз подразделяют на две категории: склеральные и полусклеральные. Склеральные линзы имеют больший диаметр (16-25 мм), чем полусклеральные (до 15-16 мм). Полусклеральные линзы еще называют корнеосклеральными, потому что они своей опорой частично имеют роговицу, а частично — роговую оболочку.
Склеральные линзы с большим диаметром в сложных случаях кератоконуса являются единственным способом коррекции остроты зрения, альтернативным хирургической операции.
Виды контактных линз при диагнозе кератоконус, которые применяют в России
В случае незначительно выраженного кератоконуса в любом кабинете контактной коррекции зрения возможно осуществить подбор мягких контактных линз. Однако, если кератоконус значительно развит, данный вид контактных линз попросту является неэффективным, и требуются другие способы коррекции. Во многих городах действуют кабинеты контактной коррекции зрения, где можно найти специалистов, имеющих успешный опыт работы с жесткими газопроницаемыми линзами.
Линзы Piggyback и гибридные линзы в России не подбираются. К сожалению, существует также нехватка специалистов, которые обладают опытом применения склеральных линз, но найти их возможно. К примеру, в Москве есть кабинеты контактной коррекции зрения, где с успехом подбирают корнеосклеральные линзы, изготовление которых налажено здесь же, в столице, с использованием высокоточного зарубежного оборудования.
Комментарии
# Роман 13.10.2015 12:21
Мне контактные линзы не помогли. Сперва кросслинкинг был, потом имплантация сегментов.
Хоть до пересадки роговицы дело не дошло.
Судя по отзывам других людей та же беда: только коррекция зрения хоть как-то возможна с их помощью, а вот прогрессирование кератоконуса они не останавливают.
alex_pro_1
Борзов Валерий для alex-pro-1
Поднимаю тему очкариков и слабого зрения повторно. Думаю, поисковые системы перебросят сюда кого-нибудь из страждущих этим довольно редким глазным заболеванием. Что такое кератоконус? Это буквально кривоглазие! Поверхность глаза (роговица), призванная быть ровной и сферической, приобретает выпирающую зону. В результате, светящаяся в темноте точка выглядит примерно так.
Обычные, даже очень сильные очки просто уменьшат такую картинку и, возможно, сделают ее почетче. Поэтому с кератоконусом ты плохо видишь вдаль, плохо видишь вблизи. Что касается меня, то плохо видеть вдаль я стал еще в школе, но близорукость меня не сильно волновала, поскольку ведь оставались книги. А не очень сильные очки помогали видеть на все 100% вдаль. Когда мне исполнилось 25, коварный кератоконус покусился на святое! Лишил радости комфортного чтения. Меня, проповедника! И не только этого. Старые очки не помогали уже видеть выражения лиц любимых людей, халат в горошек на моей любимой жене в моих глазах был в кружочек.
Посетив врача-окулиста, я понял, что мои жалобы далеки от нее как восток от запада и решил бороться сам. К тому времени моему брату уже сделали операцию — его кератоконус зашел слишком далеко.
Так вот, врачи в моем случае обычно прописывают ношение жестких контактных линз. Если же с глазами совсем худо, тогда операция по замене роговицы. Первое бы я прописал всем аскетам, усмиряющим свою плоть. Рекомендую также попробовать, если с трудом понимаете выражение касающийся зеницы ока моего. ) Тем не менее, жесткие контактные линзы позволяют видеть на 100%. Но большой ценой.
И все же, можно ли подобрать к кератоконусу очки. Да, можно!
Вариант 1. Очки с дырочками. Удивительно, но при кератоконусе хорошо то, от чего другим смерть. ) Много раз у меня брали их примерить люди с хорошим зрением, возвращая с недоумением на лице. В таких очках более-менее удобно читать при неярком освещении.
Вариант 2. Обычные очки с астигматическими линзами (линзы с цилиндром). Подбирать придется самостоятельно, потому что, как уже говорил выше, в большинстве своем врачи окулисты считают, что подобрать очки при кератоконусе невозможно, поэтому быстро теряют терпение. Думаю, что в этом процессе очень помогут несколько правил:
Я подобрал для своих кератоконусных глаз очки на -6 с цилиндром -4 (на 90 градусов). Для чтения собираюсь заказать (уже подобрал) на -2,5 с цилиндром -3,5 (на 90 градусов).
По-детски радуюсь и благодарю Господа, потому что получил ответ на молитву Господи! Так хочу просто видеть в очках!
Re: Как Ваш брат?
March 20th, 2015. 06:52 am
Принимал участие в пересадке роговицы. Кажется простая операция, амбулаторная. 27-летний парень сказал что испробовал всё, что это проблема в семье. Цилиндр вырезает круг в роговице,удаляя конус. Такой же цилиндр делает круг в транспланте сферической роговицы и он точно закроет дефект в глазу. Накладывается 8 швов. Время 35-40 минут.
Видел 58-летнего мужчину на повторной пересадке. Транспланту более 24 лет и рубцы от приживления мешают видеть хорошо, он решил поменять роговицу. Техника отточенная, все зависит от качества транспланта и конечно от состояния сетчатки, которая работала в этих условия годы. У Вас есть надежда, не отчаивайтесь.
Re: Как Ваш брат?
Подбор контактных линз при кератоконусе
Кератоконус — тяжелое прогрессирующее заболевание, при котором острота зрения может снизиться до 0,02-0,03. Контактные линзы являются, по существу, единственным эффективным и безопасным средством реабилитации этих больных. Но из-за значительной деформации роговицы при кератоконусе подбор контактных линз особенно сложен.
Офтальмометрия в развитых стадиях кератоконуса малоинформативна и нередко не позволяет получить точные данные не только о всей корнеальной поверхности, но даже о радиусе центральной зоны. Поэтому фотокератометрия или компьютерная кератография являются, по существу, методами оценки топографии роговицы при кератоконусе. Результаты проведенных исследований показали, что корнеальные радиусы во всех зонах меньше (т. е. роговица «круче») по сравнению с регулярными роговицами. Так, в центре средний радиус составляет 5,9 мм, а на периферии (в зоне R9) — 7,0 мм.
Торичность во всех зонах более выражена, чем в норме. Асимметрия роговицы при кератоконусе более выражена по сравнению с «регулярными» роговицами, что объясняется смещением вершины конуса по отношению к геометрическому центру роговицы. Фотокератометрические данные позволяют оценить количественно указанное смещение, угол которого колеблется от 0° до 25°.
Кератоконус в своем развитии проходит несколько стадий. В начальной стадии роговица близка к нормальной, в терминальных стадиях она резко деформирована. Фотокератометрические исследования показали, что по мере прогрессирования заболевания отмечается изменение топографических показателей от I к IV стадии (по классификации M. Amsler): уменьшается радиус в области 1-13 колец, увеличивается асферичность во всех зонах, увеличивается смещение вершины конуса, что приводит к увеличению асимметрии роговицы.
В табл. 14 представлены результаты анализа фотокератометрических исследований при различных стадиях кератоконуса в сравнении с параметрами «регулярной» роговицы.
В I и II стадиях кератоконуса эксцентриситет роговицы меньше 1,0, как и в случае «регулярной» роговицы. Поэтому математической моделью большинства роговиц с кератоконусом I — II стадий, как и «регулярных», является поверхность II порядка с эксцентриситетом менее 1,0 — эллипсоид. При кератоконусе III — IV стадий эксцентриситет почти в 90% случаев превышает 1,0 и математической моделью для этих роговиц является поверхность II порядка с указанным эксцентриситетом — гиперболоид.
Кератоконус отличается по расположению вершины. Различают: островершинный, туповершинный, пикообразный, пикообразный атипичный, низковершинный, низковершинный атипичный. И по форме вершины: ниппельной, овальной и глобусной (Абугова Т.Д. Блосфельд В. Б. 1998). Так, низковершинный кератоконус отличается отклонением вершины конуса от центра роговицы на 20° и более, пикообразный — характеризуется выраженной центральной асферичностью и т.д.
J. Soper (1972) одним из первых предложил для коррекции кератоконуса специальные ЖКЛ, в которых центральный радиус был более крутым по сравнению с радиусом роговицы в зоне конуса, на периферии ЖКЛ была более плоская (стандартный радиус 7,5 мм). Основной принцип этой коррекции — линза не должна касаться вершины конуса. Современный принцип подбора ЖКЛ при кератоконусе основан на индивидуальных особенностях конической деформации роговицы.
Как видно из таблицы, корнеальная торичность в большинстве случаев не превышает 0,5 мм, что делает возможным применение осесимметричных контактных линз для коррекции кератоконуса. С учетом этого разработаны параметры типовых ЖКЛ, вошедшие в «Таблицы технологических и контрольных параметров типовых жестких роговичных контактных линз для коррекции кератоконуса» (1985 г.).
При небольшой степени конической деформации роговицы рекомендуется использовать осесимметричные линзы, но с уменьшенным диаметром оптической зоны (6,0 5,5 мм), что обеспечивает «контурную» посадку линзы. Однако при развитых стадиях кератоконуса конструкция линз должна принципиально отличаться от конструкций, применяемых в случае «регулярных» роговиц (рис. 50).
В этих случаях попытка применения «контурного» принципа приводит к тому, что слезный зазор становится излишне большим и неравномерным. При оттоке слезной жидкости из подлинзового пространства происходит как бы «оседание» линзы и затрудняется приток новой порции слезы. В ряде случаев это может привести к существенному уменьшению давления в подлинзовом пространстве, резкому ограничению подвижности линзы, появлению корнеального отека.
Были определены составы пробных наборов ЖКЛ для коррекции кератоконуса (табл. 15, 16, 17) (Киваев А. А. с соавт. 1990).
В табл. 15 приводятся данные о комплекте ЖКЛ из 200 линз, из них 100 с общим диаметром 9,5 мм и 100 с общим диаметром 8,5 мм. Все линзы имеют диаметр оптической зоны 6,0 мм. Знаком «+» обозначены линзы, применяемые для коррекции островершинного кератоконуса, знаком «х» помечены линзы, необходимые для коррекции пикообразного кератоконуса.
В табл. 16 приводятся данные о комплекте ЖКЛ из 30 линз с диаметром 7,5 мм и диаметром оптической зоны 6,0 мм.
В табл. 17 приводятся данные о комплекте ЖКЛ из 120 линз, из них 60 — с общим диаметром 9,5 мм и 60 — с общим диаметром 8,5 мм. У всех линз диаметр оптической зоны 7,0 мм.
Как навсегда избавиться от очков, линз и проблем со здоровьем. Как научиться видеть на все 100%? Этому и многому другому Вас научит Майкл Ричардсон с программой «Видеть Без Очков». которая научит Вас управлять Естественными Оздоровительными Функциями Организма и поможет Вам вернуть утраченное здоровье и зрение. Нажмите здесь. чтобы навсегда избавиться от болезней.
Методика подбора контактных линз при кератоконусе с помощью предложенной системы основывается на общих принципах. На основании обследования больного определяют геометрические параметры пробной контактной линзы, с которой начинают подбор. В более развитых стадиях заболевания применяют ЖКЛ с большим эксцентриситетом. С помощью флюоресцеинового теста, пользуясь схемой, указанной на рис. 51, уточняют параметры ЖКЛ.
Определение по традиционной методике оптической силы ЖКЛ у пациентов с кератоконусом нередко встречает затруднения, что связано со значительным изменением состояния аккомодационного аппарата. Поэтому рекомендуются приемы для релаксации аккомодации, например, так называемый «стеклянный атропин»: в пробной контактной линзе с дополнительной очковой линзой определяют максимальный визус, затем производят «затуманивание» зрения, путем приставления положительного стекла начиная с +6,0 D и в течение 5-10 минут постепенно уменьшают силу очкового стекла до получения максимальной остроты зрения. Подобный метод позволяет избежать ошибок при выборе оптической силы ЖКЛ при кератоконусе.
Применяются для коррекции кератоконуса и МКЛ . Так, J. Soper (1980) применял МКЛ с диаметром 14,0 мм и базовым радиусом круче радиуса вершины конуса. N. Siviglia (1988) предложил специальные МКЛ (Ni-Cone), которые имеют три зоны и постепенно укручаются к периферии.
По результатам фотокератометрического исследования пациентов с кератоконусом в 1990 г. А. А. Киваевым с соавт. была предложена методика подбора МКЛ при этом заболевании. Для этого был разработан специальный набор, номенклатура которого включает три типа мягких линз: К1В, К2В, К3В, где цифрами обозначена степень асферичности внутренней поверхности линзы. Тип 2 — наиболее «плоские» линзы, тип 3 — наиболее «крутые» линзы, тип 1 — средняя асферичность (промежуточный между типами 2 и 3). Линзы всех типов имеют общий диаметр 15,0 мм, толщину 0,5 мм, наружный диаметр оптической зоны 8,0 мм, ширину лентикуляра 1,5 мм. Для каждого типа МКЛ имеются линзы с внутренним радиусом от 8,2 до 7,8 мм (с шагом 0,2) и рефракцией от -1,0 до -15,0 D (с шагом 1 D). Оценка положения МКЛ на глазу производится по обычной методике, при этом подвижность линзы должна быть 0,5-0,8 мм. При необходимости производят замену линзы на более соответствующий данному глазу тип и рефракцию. В соответствующих таблицах приведены технологические параметры МКЛ (в сухом состоянии), необходимые при изготовлении линз.
Т.Д. Абугова, В. Б. Блосфельд (1998) предлагают принцип конструирования линз, основанный на измерении формы роговицы в 30 точках с помощью топогометра-офтальмометра фирмы «Carl Zeiss». Форму задней поверхности ЖКЛ выбирают по указанной методике с отступлением от формы роговицы, увеличивая зазор между ними в зависимости от расстояния от оси роговицы и топографии корнеальной поверхности. Радиус кривизны вершины линзы при этом пропорционален усредненному радиусу роговицы в центре и степени изменения асферичности от центра к периферии. Так, например, для роговиц с немонотонным увеличением асферичности, выбирают линзы с меньшим общим диаметром. Указанные линзы характеризуются общепринятыми параметрами: радиусом оптической зоны, асферичностью зоны скольжения (эксцентриситетом), общим диаметром и диаметром оптической зоны.
Для указанной системы подбора линз при кератоконусе разработан компьютерный метод расчета параметров роговицы и соответствующей контактной линзы . Конструктивные параметры искомой линзы и ее оптическая сила уточняются с помощью пробного набора линз, состоящего из 51 газопроницаемой ЖКЛ и 9 МКЛ.
В ряде случаев при коррекции кератоконуса применяется система «Piggy-back», т.е. комбинация МКЛ и ЖКЛ (Soper J. 1980).
Следует указать на то, что подбор ЖКЛ при кератоконусе чрезвычайно сложен и трудоемок даже в начальных стадиях заболевания, не говоря уже о далеко зашедших и терминальных. При этом надо учитывать, что в поздних стадиях заболевания нередко наблюдаются эпителиопатии, что значительно ухудшает переносимость линз, делает их опасными для больного, вследствие возможности развития эрозии и даже язв роговицы. Поэтому возникает вопрос о сквозной кератопластике, показанием к которой является непереносимость контактных линз, невозможность достижения адекватной остроты зрения. Однако эта операция представляет собой серьезное вмешательство и у части больных по разным причинам не может быть произведена. У таких пациентов возможна попытка уменьшения деформации роговицы с помощью термокератопластики (ТКП) и лазер-кератопластики.
Для ТКП применяется специальный прибор, который состоит из аппликатора и терморегулятора (Киваев А. А. Бабич Г. А. Абугова Т.Д. 1979). Температура на аппликаторе может устанавливаться в диапазоне от 60 до 130 °С. Обычно 6-8 аппликаций наносится в зоне вершины конуса, что приводит к ее уплощению и увеличивает вероятность подбора контактных линз. ТКП затруднена при помутнениях корнеальной стромы, эпителиальных дефектах. Уплощения вершины кератоконуса можно добиться и с помощью инфракрасного лазера (Слонимский Ю.Б. 1993).
Кератоконус
Кератоконус — дистрофическое заболевание роговицы, которое приводит к её конусовидному выпячиванию. Чаще всего заболевание проявляется в возрасте от 15 до 25 лет. Первые симптомы: увеличивающаяся близорукость (за счет увеличения кривизны роговицы, а не за счет роста глазного яблока) и такой же нарастающий астигматизм из-за деформации роговицы. Предыдущие очки уже через год становятся слабыми и неудобными, а зрение в новых очках с большими цилиндрами становится все хуже.
Рис. 1. А. Нормальная роговица. Б. Кератоконус
Течение Кератоконуса может быть медленным и самопроизвольно остановиться, а может быть быстро прогрессирующим с выраженной деформацией роговицы. В некоторых случаях такое течение заболевания может осложниться «острым кератоконусом» с отеком роговицы и угрозой ее перфорации.
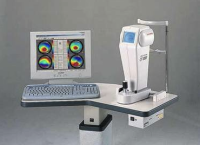
О своем диагнозе Кератоконус наши пациенты узнают по-разному, кто-то приходит с жалобами на прогрессирующее ухудшение зрения, двоение-троение изображения. Врачи в оптиках пытаются подобрать очки или контактные линзы, но зрение быстро меняется, растет близорукость и астигматизм. Это происходит до тех пор, пока пациента не направляют в клинику для дополнительного обследования на специальном приборе — корнеотопографе. После фотографирования поверхности или сканирования роговицы диагноз становится понятен.
Другая категория пациентов узнает о своем диагнозе при обследовании перед «лазерной» коррекцией. Всем пациентам, которые обращаются для рефракционной хирургии обязательно проводится корнеотопография и тогда кератоконус может быть выявлен на ранней стадии или же в «молчащей» непрогрессирующей форме.
Рис. 2. Корнеотопограф
Часто на начальных стадиях заболевания врачи не могут поставить правильный диагноз из-за недостаточного опыта и отсутствия необходимого диагностического оборудования. Быстро подтвердить диагноз, а также наблюдать за прогрессированием заболевания позволяет компьютерная кератотопография. На кератотопограмме (топографическом снимке роговицы) можно увидеть зоны роговицы, где происходит ее выпячивание, провести дифференциальную диагностику между астигматизмом и кератоконусом.
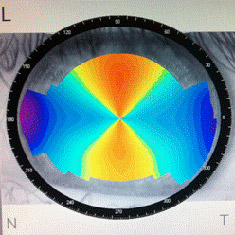 | 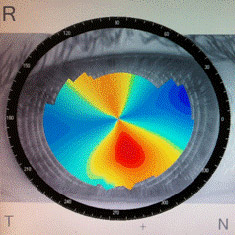 | 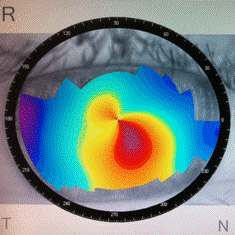 Регулярные контрольные осмотры и динамическое наблюдение с помощью кератопографа и других приборов помогает врачам правильно оценивать состояние роговицы и выбирать наиболее оправданную тактику ведения пациентов. При стабильном или медленно прогрессирующем течении проводится коррекция зрения с помощью специальных контактных линз и динамическое наблюдение В нашем кабинете у пациентов с кератоконусом есть выбор: жесткие газопроницаемые линзы конструкции Rose-K, специальной конструкции, разработанной Т.Д. Абуговой (производятся из материала Boston, на современном оборудовании в Москве), Woehlk Ke (специальные кератоконусные линзы, которые изготавливаются в лаборатории Woehlk в Германии), индивидуальные мягкие, корнеосклеральные. Кератоконусные линзы рассчитываются и подбираются врачом-офтальмологом индивидуально для каждого глаза каждого пациента. Очень важно правильно подобрать линзы, чтобы получить высокую остроту зрения и не нанести вреда истонченной роговице. При быстром прогрессировании кератоконуса, когда не удается помочь пациенту безоперационными методами, встает вопрос о хирургическом вмешательстве. Оперативные методы, которые применяются при кератоконусе: Какова дальнейшая тактика? что делать дальше?Вопрос непростой и в каждом случае он должен решаться ИНДИВИДУАЛЬНО, в зависимости от обнаруженной стадии заболевания, стабильности состояния и потребности в коррекции зрения. Первое, что нужно определить — прогрессирует ли Кератоконус? Для этого необходимо поднять старые данные обследований, которые были сделаны год или более тому назад. В первую очередь проверки зрения и кератометрии. Еще лучше, если у пациента имеются корнеотопограммы. Если этих данных нет и сравнивать не с чем — то необходимо провести повторные исследования через 1-3 месяца, при необходимости через полгода. Прогрессирование кератоконуса — веская причина для консультации с хирургом по поводу хирургического вмешательства: кросслинкинга или имплантации стромальных сегментов/колец. Однако, если прогрессирования нет или оно незначительно — то в хирургическом вмешательстве необходимости НЕТ. Все что нужно — подобрать средство коррекции — очки или специальные (кератоконусные) контактные линзы. Внимание! При обнаружении кератоконуса, Вам обязательно нужно получить на руки корнеотопограммы Вашей роговицы, в бумажном или электронном виде. Эти данные будут необходимы для оценки прогрессирования кератоконуса в дальнейшем. |
- http://www.tiensmed.ru/news/keratoconus-ab1.html
- http://kontaktnye-linzy.zrenie100.com/zhestkie-linzy/zhestkie-kontaktnye-linzy-keratokonuse.html
- http://www.zakazlinz.ru/keratokonus.html