Пациенты, страдающие сахарным диабетом, нередко обращаются к офтальмологу в связи с появившимися проблемами со зрением. Чтобы вовремя заметить какие-либо отклонения, нужно регулярно проходить обследования у окулиста. Значительная гликемия, при которой имеется высокая концентрация глюкозы в крови, считается фактором риска развития офтальмологических заболеваний. Сахарный диабет является одной из главных причин развития слепоты у пациентов в возрасте 20-74 лет.
Всем пациентам с повышенным уровнем сахара в крови нужно знать, что при появлении первых признаков нарушения зрения, включая снижение остроты зрения, появление затуманивания, необходимо показаться врачу.
Изменения в глазах при сахарном диабете связаны с отеком хрусталика, который возникает на фоне высокой гликемии. Чтобы снизить риск развития офтальмологических заболеваний, пациенты с сахарным диабетом должны стремиться к нормализации уровня глюкозы (90-130 мг/дл (5-7,2 ммоль/л) до еды, не более 180 мг/дл (10 ммоль/л) после еды через 1-2 часа). Для этого нужно контролировать гликемию очень тщательно. На фоне лечения сахарного диабета состояние зрительной системы может восстановиться полностью, но для этого потребуется е менее трех месяцев.
Затуманивание зрения у пациентов с сахарным диабетом может быть симптомом тяжелого заболевания глаз, среди которых преобладают ретинопатия, катаракта и глаукома.
Развитие катаракты связано со снижением прозрачности важной линзы глаза – хрусталика. В норме он совершенно прозрачен для световых лучей и отвечает за пропускание света и фокусировку его в плоскости сетчатки. Конечно же, катаракта может развиться практически у каждого человека, но у пациентов с сахарным диабетом нарушение прозрачности хрусталика отмечается в более раннем возрасте. Само заболевание при этом прогрессирует значительно быстрее.
При сахарном диабете пациенты катарактой испытывают затруднения с фокусировкой взгляда на изображении, кроме того само изображение становится менее четким. Основными симптомами катаракты являются безбликовое зрение и затуманивание взгляда.
Для лечения катаракты применяют хирургическое лечение, при котором врач удаляет собственный измененный хрусталик и заменяет его искусственной линзой, которая не обладает всеми качествами естественного хрусталика. В связи с этим для коррекции зрения после операции довольно часто требуется применение контактных линз или очков.
Глаукома и сахарный диабет
Если внутриглазная жидкость перестает нормально циркулировать, то возникает ее скопление в каких-либо камерах глаза. Это приводит к повышению внутриглазного давления, то есть глаукома на фоне сахарного диабета. При повышенном внутриглазном давлении происходит поражение нервной ткани и сосудов.
Чаще всего симптомы внутриглазной гипертензии отсутствуют до тех пор, пока глаукома не перейдет в тяжелую стадию. При этом потеря зрения сразу же станет значительной. Значительно реже уже в начале заболевания появляются симптомы глаукомы, они включают боль в глазах, головную боль, повышенное слезотечение, затуманивает взгляда, потерю сознания, специфические глаукоматозные ореолы, которые возникают вокруг источников света.
Для лечения глаукомы при диабете следует использовать специальные капли, иногда помогает лазерное воздействие и хирургическое вмешательство. Чтобы справиться с серьезными проблемами на фоне повышенного уровня глюкозы крови, нужно регулярно проходить скрининговое обследование у офтальмолога.
Диабетическая ретинопатия
Сетчатка состоит из особых клеточных элементов, которые передают световые сигналы из внешней среды в центральную нервную систему. В результате этого по волокнам оптического нерва в кору головного мозга поступают импульсы о визуальной информации.
При диабетической ретинопатии поражаются сосуды, которые расположены в сетчатки. Заболевание это является наиболее частым осложнением высокой гликемии. При этом в патологический процесс вовлекаются мелкие сосуды, то есть развивается микроангиопатия. По такому же механизму поражается нервная система и почки у пациентов с сахарным диабетом. Если повреждаются крупные сосуды, то есть развивается макроангиопатия, то на фоне сахарного диабета у пациентов возникает инфаркт или инсульт.
Было проведено много исследований, которые показали связь микроангиопатии и высокой гликемией. Если снизить концентрацию глюкозы в плазме крови, то прогноз в отношении зрения значительно улучшается.
В настоящее время диабетическая ретинопатия нередко служит причиной необратимой слепоты пациентов (согласно данным статистики в развитых странах). При этом риск развития ретинопатии при сахарном диабете зависит от длительности основного заболевания, то есть при длительном течении сахарного диабета риск потерять зрение вследствие ретинопатии значительно выше.
При сахарном диабете первого типа ретинопатия возникает довольно редко в первые пять лет заболевания (или до достижения пубертата). По мере прогрессирования диабета риск поражения сетчатки возрастает.
Чтобы снизить риск развития ретинопатии, нужно тщательно контролировать гликемию. В крупном исследовании, в котором приняли участие пациенты с сахарным диабетом, было показано, что жесткий контроль над гликемией при помощи инсулиновой помпы (многочисленных инсулиновых инъекций) снижал риск развития ретинопатии на 50-75%. То же касалось также нефропатии и полинейропати.
При сахарном диабете 2 типа проблемы со зрением встречаются значительно чаще. Обычно какие-либо изменения глазного дна можно обнаружить еще в момент постановки диагноза. В этом случае также важно контролировать гликемию, так как это замедляет прогрессирование патологии. Чтобы избежать дополнительных офтальмологических проблем также следует контролировать уровень артериального давления и концентрацию холестерина.
Виды ретинопатии при сахарном диабете
При сахарном диабете могут присоединиться следующие типы поражения сетчатки:
- Макулопатия опасна тем, что при этом повреждается важная центральная область сетчатки, называемая макулой. В связи с тем, что эта зона отвечает за ясное и четкое зрение, острота его может значительно снижаться.
- Фоновая ретинопатия возникает при повреждении кровеносных сосудов. Функция зрения при этом не страдает. На этом этапе крайне важно конролировать гликемию, так как это поможет предотвратить прогрессирование заболевание и снижение остроты зрения.
- Пролиферативная ретинопатия связана с разрастанием вновь образованных патологических сосудов на задней стенке глазного яблока. Это процесс связан с ишемией и недостатком кислорода в этой области. Патологические сосуды обычно тонкие, склонны к окклюзии и ремоделированию.
Что такое диабетическая ретинопатия глаз?
Сахарный диабет — заболевание, которое комплексно ухудшает функциональное состояние организма.
Органы зрения являются очень восприимчивы к процессам протекающим в организме при сахарном диабете.
Причины диабетической ретинопатии кроются в поражении и отмирании кровеносных сосудов, питающих сетчатку глаз.
Излишняя глюкоза в крови разрушает сосуды, из-за чего доставка кислорода и питательных веществ к внутренней оболочке становится невозможной. Давай разберемся подробнее, что такое ретинопатия?
По международной классификации болезней, ретинопатия имеет код (по МКБ 10) Е10-Е14.
Кто подвержен заболеванию?
Как правило, описываемое осложнение проявляется у лиц среднего и старшего возраста без привязки к полу. Патология поражает зрительные органы тех, кто болен диабетом более 20 лет. У больных сахарным диабетом второго типа в пожилом возрасте, ретинопатия возникает в половине случаев.
Симптоматический ряд диабетической ретинопатии не так обширен:
- чувство дискомфорта в глазах;
- общее ухудшение остроты зрения вплоть до краткосрочной периодической слепоты;
- кровяные подтеки на глазном яблоке;
- чувство пелены перед глазами, появление черных точек в поле зрения, неспособность читать и писать.
Диабетическая ретинопатия при отсутствии своевременно вмешательства вызывает ряд осложнений:
- Повышение внутриглазного давления;
- Гемофтальм вследствие которого кровь попадает в хрусталик;
- Слепота вследствие отслоения сетчатки.
Патогенез ретинопатии можно проследить на фото:
Стадии протекания недуга
- Непролиферативная стадия: ранний этап развития патологии. Начало процессов поражения капилляров, питающих глазную сетчатку обоих глаз. Мелкие сосуды всегда разрушаются первыми. Из-за дегенеративных процессов стенки капилляров становятся более проницаемыми, из-за чего образуется отек сетчатки.
- Препролиферативная стадия: данный этап в случае невмешательства может стать катализатором необратимых трансформаций в зрительном органе. Появляется множество очажков кровоизлияний и даже целые зоны глазной ишемии, в глазу начинает скапливаться жидкость. Именно на препролиферативной стадии начинается значительная нехватка кислорода для глаз.
- Пролиферативная стадия: на этой ступени развития патологии происходит массовое разрастание сети новых кровеносных сосудов, так организм пытается заменить поврежденные пути доставки кислорода и питательных веществ. Новые сосуды формируются слабыми, также не справляясь со своей задачей; только лишь порождают новые очаги кровоизлияний. Из-за попаданий крови на сетчатку нервные волокна последней увеличиваются в объеме, а центральная зона внутренней оболочки глаза(макула) отекает.
- Терминальная стадия, на которой происходят необратимые некротические процессы. На описываемом этапе возможны кровоизлияния в хрусталик. Кровоизлияния формируют множество кровяных сгустков, которые дополнительно нагружают сетчатку, деформируя ее и инициируя процесс отторжения сетчатки. Прогноз на данной стадии не утешительный, поскольку хрусталик со временем теряет способность фокусировки световых лучей на макуле и больной постепенно теряет остроту зрения вплоть до слепоты.
Также существует классификация ретинопатии по степени поражения сетчатой оболочки:
Диагностические мероприятия
Идентификация осложнения производится врачом офтальмологом и состоит из следующих процедур:
- Осмотр век и глазных яблок;
- Измерение внутриглазного давления;
- Биомикроскопия переднего отдела глазного яблока;
- Обследование макулы и зрительного нерва;
- Фотоисследование глазного дна;
- Офтальмоскопия — прямая и обратная;
- Осмотр стекловидного тела.
Терапевтическое вмешательство
Лечение может состоять из комплекса лечебных мероприятий таких как:
- Глазные инъекции;
- Лазерная коагуляция: прижигание сетчатки с помощью лазера. Прижигание не дает разрастаться новым сосудам внутри глаза. Такой способ сохраняет зрение даже тем, кто болен ретинопатией свыше 10 лет;
- Витрэктомия подразумевает частичное удаление стекловидного тела. За счет этого восстанавливается целостность внутренней оболочки.
Полезное видео
Чем опасно данное осложнение кратко и просто рассказано в нашем видео:
Заключение
Ретинопатия — самое опасное осложнение сахарного диабета. Дегенеративные изменения происходящие в органе зрения при невмешательстве становятся необратимыми.
Поэтому не стоит пренебрегать консультациями офтальмолога, контролем давления глаз и соблюдением диеты при диабете.
Атлас глазных болезней | Патология органа зрения при сахарном диабете
Сахарный диабет — заболевание очень распространенное (до 2% населения в возрасте старше 40 лет), а частота изменений органа зрения при этом высока, поэтому удельный вес диабетических поражений глаза среди причин инвалидности по зрению очень велик.
Частота глазной патологии вследствие сахарного диабета возрастает с увеличением длительности этого заболевания, а тяжесть ее проявлений зависит как от давности, так и от тяжести течения диабета.
Чаще наблюдаются изменения радужки (иридопатии), хрусталика (катаракта), глазного дна (ретинопатия), реже — глаукома, заболевания зрительного нерва, острые нарушения кровообращения в сосудах сетчатки, рубеоз радужной оболочки, изменения стекловидного тела.
Иридопатии наблюдаются у 80% больных сахарным диабетом при длительности более 10 лет. Они выражается в атрофии стромы радужной оболочки, набухании и разрушении заднего (пигментного) ее листка, возникновении задних пигментных синехий, отложении зерен пигмента в углу передней камеры и по ходу сосудов в виде пигментации эмиссариев. Собственные сосуды радужки сужаются или полностью облитерируются на том или ином протяжении, появляются микроаневризмы, выявляемые при флюоресцентной ангиографии.
Изменения радужки в виде рубеоза встречаются у 4-8% больных сахарным диабетом. Рубеоз характеризуется разрастанием новообразованных сосудов и сопровождающей их тонкой прозрачной соединительнотканной мембраны на поверхности радужки. Вначале чаще всего они появляются у зрачкового края радужки (зрачковый рубеоз), иногда у корня в углу передней камеры (ангулярный рубеоз).
Нередко рост новообразованных сосудов начинается одновременно по зрачковому краю и в углу передней камеры (комбинированный рубеоз). Распространяясь по передней поверхности радужной оболочки, они полностью покрывают ее ткань (тотальный рубеоз). Ангулярный и тотальный рубеоз всегда сопровождается развитием вторичной глаукомы.
Изменения хрусталика при сахарном диабете наблюдаются в виде вакуолей, хлопьевидных и более грубых помутнений у передней и задней капсулы. Специфичность их можно видеть только при начальной катаракте. Они возникают как у пожилых, так и у молодых больных диабетом, чаще при отсутствии компенсации сахарного диабета. У пожилых лиц они часто сочетаются с возрастными помутнениями (смешанная катаракта).
Изменения стекловидного тела при сахарном диабете наблюдаются в виде „золотого и серебряного дождя» („астероидные тельца») у 2-3% больных. Как правило, они односторонни. Однако нарушение структуры стекловидного тела по типу нитевидных, вуалевидных полуфиксированных помутнений, выраженных в большей или меньшей степени, обнаруживаются практически у всех больных сахарным диабетом. Помутнения стекловидного тела при сахарном диабете могут быть и вторичного характера вследствие кровоизлияний в его массу.
Изменения глазного дна выявляются у больных сахарным диабетом в 20-80% случаев в зависимости от длительности и тяжести заболевания. Самые начальные изменения касаются сосудов сетчатки (диабетическая ангиопатия). Они выражаются в изменении калибра сосудов (расширении и извитости вен), появлении единичных микроаневризм. Эти изменения сосудов, как правило, носят функциональный характер и с налаживанием компенсации диабета могут исчезать. При прогрессировании процесса развиваются изменения в ткани сетчатки (диабетическая ретинопатия).
Диабетическая ретинопатия может быть различной по характеру течения: простая, пролиферирующая и комбинированная. Локализация изменений при любой форме заболевания — задний полюс глаза.
Простая диабетическая ретинопатия характеризуется появлением единичных точечных геморрагий, которые бывает трудно отличить от микроаневризм, желтовато-белых, четко очерченных единичных мелких дистрофических очажков — „твердых экссудатов». Те и другие изменения могут быть самостоятельными либо в сочетании и характеризуют начальную стадию этой формы ретинопатии. Зрительные функции при этом, как правило, сохраняются.
В дальнейшем число очагов или геморрагий, а чаще и тех и других увеличивается. Очаги разбросаны в парамакулярной области беспорядочно либо сливаются, могут образовать кольцо по типу retinitis circinata (простая выраженная диабетическая ретинопатия). При этом уже страдает острота зрения.
В дальнейшем дистрофические изменения „твердые экссудаты» распространяются на область желтого пятна, кровоизлияния в сетчатку становятся более массивными (простая далеко зашедшая диабетическая ретинопатия). Центральное зрение при этом отсутствует (скотома). Эта стадия изменений глазного дна наблюдается чаще у лиц, длительно страдающих сахарным диабетом (более 10 лет).
Если же на этом фоне ухудшается течение диабета, на глазном дне появляются „мягкие экссудаты» — на том или ином протяжении в виде крупных желтовато-белых очагов со стушеванными границами, отек сетчатки. С улучшением компенсации диабета отек сетчатки исчезает, экссудаты частично рассасываются.
В иных случаях на месте экссудата развиваются грубые необратимые изменения, разрастание соединительной ткани. В желтом пятне такие изменения приводят к тумороподобной дистрофии желтого пятна.
Пролиферирующая диабетическая ретинопатия чаще развивается при диабете молодых. Она может быть васкулярная и фиброзная.
Васкулярная форма характеризуется появлением сети новообразованных сосудов на диске зрительного нерва (начальная стадия). Разрастаясь, они покрывают сетчатку густой сетью (выраженная стадия).
Будучи несовершенными по своему строению, такие сосуды часто разрушаются, образуя крупные преретинальные геморрагии (далеко зашедшая стадия).
Пролиферирующая диабетическая ретинопатия (васкулярная) может быть осложненной гемофтальмом, вторичной геморрагической глаукомой при повторных массивных геморрагиях в стекловидное тело, а также вторичной глаукомой на почве рубеоза радужной оболочки.
Фиброзная пролиферирующая диабетическая ретинопатия характерна появлением соединительнотканной мембраны вначале на диске зрительного нерва (начальная стадия), затем разрастающейся кверху и книзу от диска по ходу сосудистых пучков, как бы окружая область желтого пятна по плоскости сетчатки и кпереди в стекловидное тело (выраженная стадия). Рубцуясь, такая ткань натягивает сетчатку, вызывая ее складчатость (далеко зашедшая стадия). Дальнейшее развитие процесса ведет к тракционной отслойке сетчатки (пролиферирующая диабетическая ретинопатия, фиброзная форма, осложненная отслойкой сетчатки).
Такая отслойка сетчатки, как правило, бывает ограниченной, без разрывов и не требует хирургического вмешательства.
В далеко зашедшей и осложненной стадии васкулярная и фиброзная формы пролиферирующей ретинопатии почти всегда сочетаются, давая грубые разрастания сосудов и соединительной ткани в стекловидном теле.
Комбинированная диабетическая ретинопатия характеризуется сочетанием простой и пролиферирующей формы заболевания. При этом стадии развития двух форм ретинопатий могут сочетаться в различных вариациях.
Диабетические изменения глазного дна могут сочетаться с атеросклеротическими, гипертоническими, почечными; они носят названия диабето-склеротическая ретинопатия, диабето-гипертоническая, диабето-почечная (по классификации Краснова М. Л., Марголиса М. Г., 1966).
Наряду с изменениями сетчатки при сахарном диабете одновременно можно наблюдать поражение диска зрительно нерва вследствие нарушения его кровоснабжения. Такая картина изменений глазного дна обозначается как диабетическая нейроретинопатия. При резко выраженном и быстро развивающемся нарушении кровотока в сосудах диска зрительного нерва на фоне той или иной формы диабетической ретинопатии развивается картина по типу тромбоза центральной вены сетчатки.
При постепенно возрастающей ишемии зрительного нерва вследствие медленно развивающейся облитерации сосудов наступает атрофия зрительного нерва. Отмеченные поражения зрительного нерва встречаются у 2-3% больных сахарным диабетом.
Первичная глаукома при диабете выявляется в 6-12% случаев (рис. 516-546).
516. Радужная оболочка больного сахарным диабетом в возрасте 5 лет в легкой форме. Флюоресцентная ангиография.
а — ранняя артериальная фаза;
б — выраженная артериальная фаза (заполнение артерий радужной оболочки);
в — артерио-венозная фаза;
г — поздняя венозная фаза.
Поражение органа зрения при сахарном диабете
Одним из самых тяжелых специфических поражений глаза, возникающих у больных сахарным диабетом, считается диабетическая ретинопатия (ДР).
При прогрессировании ДР развиваются рецидивирующие внутриглазные кровоизлияния, фиброз сетчатки и стекловидного тела, тракционная отслойка сетчатки, неоваскулярная глаукома, атрофия зрительного нерва. Все это приводит к необратимой слепоте.
В патогенезе диабетической катаракты ведущее значение придается изменению метаболизма и тканевого дыхания хрусталика. Важная роль отводится альдозоредуктазе, катализирующей превращение глюкозы в сорбитол, который, накапливаясь в ткани хрусталика, изменяет ее осмотические свойства, в результате чего разрушается барьер для проникновения электролитов в хрусталик и развивается его помутнение.
При длительном течении сахарного диабета возникают деструктивные и воспалительные поражения сосудистого тракта глаза. К деструктивным изменениям радужки относят деформацию ее сосудов, появление новообразованных сосудов и микрокровоизлияний, депигментацию и атрофию стромы. Неоваскуляризация радужки —рубеоз — является наиболее клинически значимым осложнением сахарного диабета, при котором происходит активный рост новообразованных сосудов в углу передней камеры, что приводит к изменению анатомической структуры угла и развитию вторичной глаукомы. В свою очередь, воспалительные процессы в сосудистом тракте глаза при сахарном диабете протекают более длительно, чем обычно.
При сахарном диабете наблюдается изменение офтальмотонуса, причем прослеживается тенденция к снижению ВГД, уровень которого коррелирует с давностью и тяжестью заболевания. Выраженная гипотония глаз характерна для диабетической комы. Первичная глаукома у больных сахарным диабетом встречается чаще, чем среди остального населения в возрасте старше 40 лет. Причем на фоне инсулинзависимого диабета она развивается в 2 раза чаще, чем при инсулиннезависимом диабете. Вторичная неоваскулярная глаукома возникает при длительном течении диабета на фоне ДР, в стадии ее пролиферации. Неоваскулярная глаукома — одно из наиболее тяжелых осложнений сахарного диабета, ведущее к необратимой слепоте.
При сахарном диабете, часто после операции на глазном яблоке возникают поражения роговицы: точечная кератопатия, рецидивирующая эрозия. В патогенезе диабетических кератопатий играют роль нарушения метаболических процессов. Иммуногистологические исследования роговицы больных показали, что в базальном слое ее эпителия присутствует альдозоредуктаза — фермент, катализирующий образование сорбитола, который имеет значение в развитии кератопатий. Кроме того, обнаружено, что при сахарном диабете по мере нарастания тяжести процесса происходит выраженное увеличение полиморфизма клеток эндотелия и нарушаются процессы гомеостаза с развитием дистрофических изменений в эндотелии. Это приводит к повышению риска повреждения эндотелия в ходе оперативных вмешательств.
У больных сахарным диабетом часто встречаются блефариты, блефа-роконъюнктивиты, ячмени, мейбомииты, хронические конъюнктивиты, экземы кожи век, протекающие более длительное время и сопровождающиеся упорным зудом, нагноением. Воспалительные заболевания век и конъюнктивы, возникающие у больных сахарным диабетом, склонны к развитию рецидивов и нередко являются признаком не только клинически выраженного, но и скрыто протекающего сахарного диабета.
Довольно часто у больных сахарным диабетом появляются самопроизвольные кровоизлияния под кожу век и конъюнктиву, встречаются ксантомы и ксантелазмы век — желтоватые плоские образования, возвышающиеся над поверхностью кожи (отложения холестерина).
Наследственная атрофия зрительных нервов сочетается с ювенильным сахарным диабетом, с пигментным ретинитом, ожирением, умственной отсталостью, инфантилизмом, атаксией и снижением слуха. Она характеризуется прогрессирующим снижением зрения, концентрическим сужением полей зрения, центральными абсолютными скотомами и побледнением ДЗН.
Диабетическая папиллопатия наблюдается, как правило, при декомпенсации сахарного диабета. Субъективно больные отмечают приступы затуманивания зрения, иногда возникают парацентральные скотомы. При офтальмоскопии выявляют отек ДЗН, обычно двусторонний в сочетании с диабетической ретинопатией. Развитие диабетической папиллопатии обусловлено ангиопатией с выраженной экссудацией в окружающую ткань.
Клинические проявления передней и задней ишемической нейрооптикопатии при сахарном диабете не имеют специфических признаков, и характер их развития соответствует таковому при атеросклерозе, височном артериите и других сосудистых процессах. Причиной развития данной сосудистой патологии зрительного нерва предположительно считается окклюзия мелких артериальных ветвей (ДЗН — в первом случае и задней части зрительного нерва — во втором).
При ретробульбарном неврите, протекающем на фоне декомпенсации сахарного диабета, наблюдается двустороннее снижение зрения и появление абсолютных или относительных скотом. Эти симптомы в большинстве случаев частично или полностью обратимы. Возникают трудности при выделении чистых диабетических ретробульбарных невритов, поскольку аналогичные поражения зрительного нерва у больных сахарным диабетом могут быть обусловлены другими факторами, в частности табакокурением, злоупотреблением алкоголем, длительным применением нейротоксических медикаментов (этамбутола, хлорамфеникола, тетрациклина, стрептомицина, оральных контрацептивов и др.), а также инфекционной интоксикацией.
Среди единичных и множественных невропатий, являющихся основными неврологическими проявлениями сахарного диабета, сравнительно часто встречаются поражения глазодвигательных нервов. Из всех наблюдаемых случаев параличей и парезов глазодвигательных мышц почти 25% обусловлены диабетической невропатией.
Отличительной особенностью диабетических поражений глазодвигательного аппарата являются их асимметричность и наличие резко выраженного болевого синдрома. Глазные невропатии наблюдаются, как правило, при суб- и декомпенсации сахарного диабета.
В патогенезе поражений глазодвигательных нервов, как и других периферических нервов, ведущая роль отводится метаболическим и сосудистым нарушениям. Прогноз диабетических поражений глазодвигательного аппарата в большинстве случаев благоприятный — компенсация углеводного обмена приводит к их регрессу.
Отдельно следует остановиться на диабетической ретинопатии. Патогенез ее раскрыт не полностью. Он сложен, многообразен и непосредственно связан с гипергликемией, возникающей при сахарном диабете. Гипергликемия особенно неблагоприятно влияет на инсулин-независимые клетки эндотелия сосудов и перициты. Потеря перицитов приводит к атонии стенки капилляров и образованию микроаневризм в различных органах организма, в том числе и в сетчатке. Нарушение целостности и функции эндотелия сочетается с утолщением базальной мембраны микрососудов и образованием микротромбов. В связи с этим нарушаются процессы микроциркуляции в сосудистой системе сетчатки, появляются зоны слабо перфузируемые и не перфузируемые кровью и, наоборот, участки сетчатки с расширенными капиллярами и микрососудами. Гипоксия способствует усилению процессов гликолиза в сетчатке, в результате продукты тканевого обмена — пируват и лактат — накапливаются в ткани сетчатки и в задних отделах стекловидного тела, что приводит к развитию локального ацидоза.
Возникающие в сетчатке зоны гипоксии служат источником факторов, стимулирующих развитие пролиферативных процессов (вазопролиферативный фактор). В результате в сетчатке появляются новообразованные сосуды, являющиеся причиной кровоизлияний в сетчатку, и стекловидное тело, развивается глиоз (соединительнотканные мембраны и тяжи), что повышает риск развития тракционной отслойки сетчатки.
При длительности заболевания сахарным диабетом более 10—15 лет наблюдается увеличение проницаемости гематоофтальмического барьера в 5—10 раз. К факторам риска, способствующим развитию ДР, относят: значительную гипергликемию и резкие колебания уровня глюкозы в плазме крови; гиперлипидемию, протеинурию, позднюю диагностику и неадекватное лечение сахарного диабета; артериальную гипертензию; генетические нарушения.
На сегодняшний день предложено несколько классификаций ДР. Однако общепринятой классификации ДР не существует — чаще всего выделяют препролиферативную и пролиферативную. Однако некоторые авторы дополнительно выделяют непролиферативную форму заболевания.
Первыми проявлениями ДР являются микроаневризмы, мелкоточечные геморрагии, «твердый» и «мягкий» экссудат. Участки «твердого» экссудата имеют желтоватый цвет, четкие границы. Они наиболее часто локализуются вокруг микроаневризм или на границе зон отека сетчатки. «Мягкий», или «ватообразный», экссудат — беловатые очаги с нечеткими границами — по сути они являются зоной фокальной ишемии сетчатки. Наиболее ранние изменения сетчатки и ее сосудов можно обнаружить при проведении ФАГ, которая позволяет выявить изменения вен сетчатки. Одним из важных проявлений этой стадии заболевания является отек сетчатки. Если он локализуется в макулярной области, то развивается значительное снижение остроты зрения.
При препролиферативнои ретинопатии появляются изменения, вызванные окклюзией сосудов. На этой стадии при офтальмоскопии и ФАГ можно обнаружить интраретинальные микрососудистые (шунты) и венозные (выраженное расширение и извитость вен, неравномерность их калибра, сосудистые петли) аномалии. Значительно увеличивается количество «твердых» и особенно «мягких» экссудатов. Следует отметить, что данную форму заболевания отдельно выделяют не всегда.
Пролиферативная ретинопатия — наиболее тяжелая стадия заболевания, характеризующаяся разрастанием новообразованных сосудов и фиброзной ткани.
Неоваскуляризация считается первым проявлением пролиферативной ретинопатии. Новообразованные сосуды могут выходить из центральной зоны ДЗН. Сосуды напоминают пятна в виде ягоды. При прогрессировании процесса неоваскуляризация может проминировать в стекловидное тело, распространяться по сосудистым аркадам, формируя множественные артериальные и венозные дренажные каналы. Несостоятельность стенки новообразованных сосудов приводит к частым преретинальным кровоизлияниям и гемофтальму.
Участки глиоза могут располагаться в заднем фокусе глаза или в средней части сосудистых аркад, в области ДЗН, в области аркад и ДЗН, а также в виде циркулярных полос глиоза, захватывающих ДЗН, сосудистые аркады и темпоральные межаркадные основе этого процесса лежит нарушение гематоофтальмического барьера, что происходит уже через год после начала диабета, но макулопатия появляется не раньше чем через 10 лет после начала заболевания.
Наиболее часто встречается экссудативная макулопатия, которая характеризуется образованием колец «твердого» экссудата (как правило, в верхнем височном квадрате макулы). В центре колец наблюдается пропотевание из патологически измененных сосудов.
При отечной макулопатии развивается локальный или диффузный отек центральной зоны сетчатки, макулярный и фовеолярный рефлексы нарушаются.
При резком нарушении перфузии макулярной области развивается ишемическая макулопатия, для которой характерно сочетание отсутствия клинически значимых изменений офтальмоскопической картины и значительного снижения остроты зрения.
Диабетическая ретинопатия остается наиболее тяжелым осложнением сахарного диабета, широко распространена в мировой популяции и занимает одно из первых мест среди причин слепоты лиц трудоспособного возраста. Необходимо отметить, что основными причинами снижения зрения при ДР являются: макулопатия, кровоизлияния и тракционная отслойка сетчатки.
Все существующие методы лечения ДР наиболее эффективны на ранних стадиях развития этого осложнения сахарного диабета. Поэтому для успешного лечения ДР необходимо раннее выявление поражения сетчатки.
Потеря зрения при сахарном диабете: лечение глазного дна
Диабетическая ретинопатия – одно из осложнений заболевания, вследствие которого происходит поражение глаз при сахарном диабете. «Диабет глаза» является сосудистым осложнением, и в его основе лежит повреждение мельчайших сосудов.
Сахарным диабетом называется эндокринное заболевание, которое характеризуется высоким содержанием сахара в организме человека. Патология отличается продолжительным течением, и развитием опасных осложнений.
Зрение при диабете значительно снижается, а в зрительном анализаторе протекают преобразования необратимого характера, вследствие которых нарушается структурное строение глаза – глазное дно, сетчатка, стекловидное тело, зрительные нервы, хрусталики, что для органа зрения крайне негативно.
Нужно рассмотреть, какие болезни глаз бывают при сахарном диабете 2 типа? Как сохранить зрение, и защитить свои глаза? Что представляет собой хирургия глаз, и как восстановить зрение?
Первые симптомы

Однако если появляется пелена перед глазами, которая может возникнуть совершенно внезапно в любое время, «пятна» перед глазами, либо возникли трудности с чтением, то это симптом того, что патология начала прогрессировать, и произошло изменение глазного дна при сахарном диабете.
Как только диагностируется сахарный диабет, врач рекомендует больному посетить офтальмолога, чтобы проверить зрение. Такое обследование необходимо проводить каждый год, чтобы вовремя предотвратить осложнения с глазами.
Стандартная процедура исследования зрения включает в себя следующие моменты:
- Проверяется острота зрения, выясняются его границы.
- Исследуется дно глаза.
- Измеряется внутриглазное давление.
- УЗИ глаз (редко).
Стоит отметить, что глазные проявления при сахарном диабете чаще всего встречаются у тех пациентов, которые имеют большой стаж заболевания. По статистике, спустя 25 лет борьбы с патологией, процент того, что разовьются заболевания глаз при сахарном диабете, приближается к максимальному.
Изменения глазного дна при сахарном диабете протекают медленно. На начальном этапе пациент может ощущать только незначительное ухудшение зрительного восприятия, проявляется затуманенность взора, «мушки» перед глазами.
На более поздней стадии проблема существенно обостряется, как и ее симптомы: резко снижается зрение у пациента, он практически не различает предметов. Если игнорировать ситуацию, то потеря зрения при сахарном диабете – это дело времени.
Нужно сказать, что в подавляющем большинстве случаев процесс ухудшения зрения удается заметить вовремя.
Обычно у многих пациентов признак снижения зрения наблюдается уже в момент постановки диагноза.
Диабетическая ретинопатия
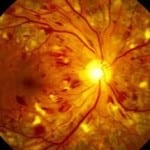
Диабетическая ретинопатия характеризуется изменением сосудов глазного дна, нарушением функциональности сосудов крови, что становится следствием прогрессирования основного заболевания.
Снижение зрения при диабете происходит из-за того, что маленькие сосуды повреждаются, и такое состояние называется микроангиопатия. К микроангиопатии относят диабетические нарушения нервов, а также патологии почек. В случае, когда произошло повреждение крупных сосудов крови, патологию именуют макроангиопатия, и она включает в себя такие болезни – инфаркт и инсульт.
Исследования осложнений «сладкой» болезни выяснили, что существует определенная связь между недугом и микроангиопатией. В связи с установленной взаимосвязью было и найдено решение. Чтобы вылечить пациента, нужно нормализовать содержание сахара в его организме.
Особенности диабетической ретинопатии:
- При диабете 2 типа диабетическая ретинопатия может привести к тому, что происходят изменения сосудов, которые являются необратимыми, как следствие, полная потеря зрения при диабете.
- Чем дольше стаж основной патологии, тем выше вероятность того, что разовьется воспаление глаз.
- Если вовремя не обнаружить воспалительный процесс, и не предпринять ряд мер, направленных на улучшение зрения, то уберечь пациента от слепоты практически не возможно.
Стоит отметить, что ретинопатия у маленьких пациентов с первым типом патологии развивается крайне редко. Чаще всего патология проявляет себя именно после пубертатного периода.
Многие пациенты интересуются, как уберечь глаза при диабете? Защищать свои глаза необходимо с того момента, как бы поставлен диагноз. И единственным способом, который помогает предотвратить осложнения, является контроль сахара в крови, поддержание его на требуемом уровне.
Клинические исследования показывают, что если контролировать свою глюкозу, следовать всем рекомендациям доктора, правильно питаться, вести активный образ жизни и регулярно посещать врача-офтальмолога, то удается снизить вероятность развития патологии на 70%.
Какие виды заболевания бывают?

Макулопатия. На этой стадии у пациента выявляются поражения в критической области, которая называется макула. Вследствие того, что повреждения образовались на критическом участке, который имеет немаловажную функциональность для полноценного зрительного восприятия, наблюдается резкое снижение зрения.
Пролиферативная ретинопатия характеризуется тем, что на задней поверхности зрительного органа наблюдается образование новых сосудов крови. Вследствие того, что такое заболевание является осложнением диабета, то оно развивается в результате недостаточного поступления кислорода в нарушенные кровеносные сосуды. Деструктивно изменяется глазное дно и области на заднем отрезке глаза.
Катарактой называется потемнение хрусталика глаза, который в нормальном состоянии имеет прозрачный вид. Посредством хрусталика человек может различать предметы и фокусировать картинку.
Если не брать в расчет то, что катаракта может обнаруживаться и у совершенно здоровых людей, у диабетиков такие проблемы диагностируются намного раньше, даже в возрасте 20-25 лет. При развитии катаракты глаз не может фокусировать картинки. Симптомы такой патологии следующие:
- Человек видит «сквозь туман».
- Безликовость зрения.
В подавляющем большинстве случаев, чтобы восстановить зрение, нужно заменить плохой хрусталик имплантатом. Затем, чтобы зрение стало улучшаться, человеку надо носить контактные линзы либо очки.
При осложнении глазного заболевания у диабетика может быть кровоизлияние в глаз (как на фото). Передняя камера полностью заполняется кровью, увеличивается нагрузка на глаза, зрение резко снижается и остается на низком уровне в течение несколько дней.
Если глаз заполнился кровью, рекомендуется в этот же день обратиться к врачу, чтобы исключить дальнейшие осложнения.
Лечащий врач осмотрит глаз и глазное дно, и даст назначения, которые помогут улучшить зрение.
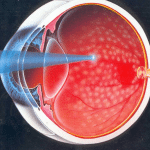
Пациенты должны постоянно контролировать содержание глюкозы в организме, принимать сахаропонижающие медикаментозные препараты, и следить за своим углеводным обменом. Тем не менее, в настоящий момент лечить тяжелые осложнения консервативным способом неэффективно.
Лазерной коагуляцией сетчатки называется современный метод терапии диабетической ретинопатии. Вмешательство проводится в амбулаторных условиях под обезболиванием, длительность процедуры не больше пяти минут.
Манипуляция, как правило, разделяется на два этапа. Все зависит от степени поражения глазного дна, и нарушения кровеносных сосудов. Такая процедура в значительной степени помогает восстанавливать зрение пациентам.
Лечение диабетической глаукомы заключается в следующих моментах:
- Прием медикаментозных препаратов.
- Рекомендуются глазные капли.
- Лазерная процедура.
- Хирургическое вмешательство.
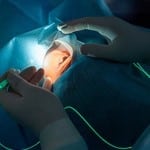
Стоит сказать, что такое вмешательство проводится только в тех случаях, когда нет возможности осуществить восстановление зрения другими вариантами. Операция проводится под общим наркозом.
Поверхность глаза необходимо резать в трех местах, вследствие чего освобождается площадь, позволяющая врачу манипулировать на сетчатке и стекловидном теле. Стекловидное тело полностью отсасывается посредством вакуума, и из него убираются патологические ткани, рубцы, кровь. Затем проводится процедура на сетчатке глаза.
Если у пациента наблюдаются глазные проявления при сахарном диабете, не нужно тянуть время, надеясь, что все само пройдет. Нельзя заниматься самолечением, ни одно пособие не даст ответ, как исправить проблему. Надо обращаться оперативно к врачу, и тогда удастся восстановить зрительное восприятие.
Как себя защитить?

Алфавит Диабет – диабетический витаминный комплекс, улучшающий зрение, включает в свой состав растительные компоненты. Дозировка всегда подбирается исключительно врачом, учитывается общее состояние больного, вероятность развития осложнений, лабораторные показатели крови.
Второй тип диабета подразумевает определенную диету, и не всегда можно получить все необходимые витамины и полезные компоненты из продуктов питания. Восполнить их поможет Доппельгерц Актив – витаминное и минеральное средство, помогающее защитить зрительный аппарат за счет вытяжки черники, лютеина, бета-каротина.
Пациенты, страдающие сахарным диабетом, могут существенно понизить вероятность глазных осложнений, если будут контролировать глюкозу в крови и регулярно наблюдаться у офтальмолога. Видео в этой статье продолжит тему проблемы зрения при диабете.
74. Изменение органа зрения при сахарном диабете. Клиника. Причины слепоты при сахарном диабете. Современные методы лечения.
Одним из самых тяжелых специфических поражений глаза при сахарном диабете считается диабетическая ретинопатия.
Под названием «ретинопатия» нужно понимать изменения в сетчатке, не содержащие элементов воспаления.
К факторам рискаразвития диабетической ретинопатии относятся высокая гипергликемия, нефропатия, поздняя диагностика и неадекватное лечение диабета.
Патогенездиабетической ретинопатии определяется нарушением углеводного обмена. В результате гипоксии тканей происходят изменения в микрососудистой системе, особенно часто поражаются сосуды почек и глаз.
Диабетическая ретинопатия обычно развивается спустя 5-7 лет после начала заболевания. Повышение проницаемости стенок капилляров, окклюзия (закупорка) сосудистого русла и отек тканей сетчатки — основные патологические проявления процесса диабетического поражения сетчатки.
Изменения глазного дна можно разделить на 3 стадии:
— непролиферативную диабетическую ретинопатию – хар-ся наличием в сетчатой оболочке глаза патологических изменений в виде микроаневризм, кровоизлияний, экссудативных очагов и отёка сетчатки. Отёк сетчатки, локализующийся в центральной (макулярной) области или по ходу крупных сосудов — важный элемент непролиферативной диабетической ретинопатии.
— препролиферативную диабетическую ретинопатию – хар-ся наличием венозных аномалий, большим кол-вом твёрдых и «ватных» экссудатов, интраретинальными микрососудистыми аномалиями, множеством крупных ретинальных геморрагий.
— пролиферативную диабетическую ретинопатию – хар-ся неоваскуляризацией диска зрительного нерва и/или других отделов сетчатой оболочки глаза, кровоизлияниями в стекловидное тело, образованием фиброзной ткани в области преретинальных кровоизлияний.
Ранними признаками диабетической ретинопатии являются микроаневризмы, единичные кровоизлияния, расширение вен. В следующих стадиях возникают обширные кровоизлияния, нередко с прорывом в стекловидное тело. В сетчатке появляются экссудаты, происходит развитие фиброзной ткани и новообразованных сосудов. Процесс часто заканчивается тракционной отслойкой сетчатки.
Диагностика— не реже 1 раза в год лицам с СД проводят офтальмологическое обследование, включающее расспрос, измерение остроты зрения и офтальмоскопию (после расширения зрачка) для выявления экссудатов, точечных кровоизлияний, микроаневризм и пролиферации новых сосудов.
Лечение патогенетическое и симптоматическое.
Патогенетическое лечение: рациональная терапия сахарного диабета, регуляция углеводного, жирового, белкового обмена и водносолевого баланса.
Пища должна быть богата белками, содержать мало жиров и умеренное количество углеводов при полном исключении сахара.
Симптоматическое лечение: устранение и профилактика осложнений сахарного диабета. Применяют препараты, улучшающие микроциркуляцию и укрепляющие сосудистую стенку; ангиопротекторы: этамзилат (дицинон), кальция добезилат (докси-хем), метилэтилпиридинол (эмоксипин), пентоксифиллин (трентал, агапурин), гепарин; витаминотерапию; ферментные препараты. Также необходима своевременная и адекватная лазерокоагуляция сетчатки.
Изменения глазного дна при сахарном диабете
Распространенность сахарного диабета на земном шаре велика и к тому же имеет тенденцию к увеличению. Проблема этой болезни в настоящее время требует глубокого и разностороннего изучения.
Сахарный диабет — хроническое заболевание, при котором в первую очередь поражаются мелкие сосуды (венулы и артериолы) различных органов и систем. В силу своего анатомического строения орган зрения при этом страдает чаще других вследствие нарушений гемодинамики с характерными изменениями венозного русла, преимущественно венул, образованием аневризм, дистрофических изменений и жировых отложений, последующим усугублением патологических изменений и вовлечением в процесс сетчатки и других элементов глазного яблока.
Изменения органа зрения, возникающие при сахарном диабете, разнообразны как по локализации, так и по тяжести поражения. В большей или меньшей степени страдают все отделы глаза. Патологический процесс бывает обычно двусторонним. Из осложнении органа зрения на почве сахарного диабета наиболее тяжелым и грозным является диабетическая ретинопатия.
Стадии диабетического изменения глазного дна
Среди множества классификаций диабетических изменений глазного дна в нашей стране большее признание имеет классификация, предложенная в М. М. Красновым и М. Г. Марголисом. Согласно ей, эти изменения состоят из трех стадий; нарастание стадии соответствует утяжелению изменений патологического процесса.
I стадия — диабетическая ангиопатия — характеризуется изменениями в венозных сосудах сетчатки. Последние расширены, имеют неравномерный калибр, извиты; отмечается значительное число микроаневризм. Следует подчеркнуть, что, согласно данным литературы, в I стадии заболевания изменения сосудов в области лимба в 80% случаев соответствуют изменениям сосудов глазного дна. Этот симптом, безусловно, необходимо учитывать при постановке диагноза сахарного диабета. При указанных патологических изменениях зрительные функции остаются высокими. Трудоспособность больных сохранена.
II стадия — простая диабетическая ретинопатия. В этой стадии болезни происходят изменения в структуре самой сетчатой оболочки. Поэтому наряду с изменениями, соответствующими I стадии заболевания, наблюдаются кровоизлияния, точечные и в виде пятен, которые располагаются во внутренних слоях сетчатой оболочки, преимущественно в центральных отделах глазного дна. Иногда отмечаются и преретинальные кровоизлияния. Имеются участки помутнения сетчатой оболочки с локализацией в макулярной, премакулярной областях и вокруг диска зрительного нерва. Они имеют вид желтовато-белых, резко очерченных, блестящих очагов, так называемых сухих экссудатов. Здесь же нередко наблюдаются солевые инкрустации. Артерии сетчатки и диск зрительного нерва в этой стадии обычно не изменены. Состояние зрительных функций, а следовательно, трудоспособность больного всецело зависят от локализации, глубины и распространенности патологических изменений в глазу.
III стадия — пролиферирующая диабетическая ретинопатия. Характеризуется наличием всех вышеперечисленных изменений, к которым присоединяются грубые деструктивные изменения на глазном дне и в других отделах заднего отрезка глаза. Отмечаются более обширные и множественные кровоизлияния, нередко преретинальные, и в стекловидное тело. Возникает масса новообразованных сосудов и пролиферативных изменений в ткани сетчатой оболочки, которые являются причиной тяжелейших осложнений, таких, как отслойка сетчатки, разрыв сетчатки и др.
Для сахарного диабета изменение диска зрительного нерва не характерно, но в III стадии диабетических изменений глазного дна иногда отмечаются побледнение и незначительный отек ткани этого диска. Указанные изменения можно отнести за счет нарушения питания последнего и склеротических изменений в артериальной системе. Пролиферирующая диабетическая ретинопатия чаще наблюдается при тяжелых формах сахарного диабета.
Статьи по теме:
Осложнения органов зрения при сахарном диабете
Среди тяжелых осложнений органа зрения, ведущих к ослаблению зрительных функций, основной является диабетическая катаракта. Согласно данным литературы, у больных, страдающих сахарным диабетом, предрасположение к развитию катаракты встречается в 6-8 раз чаще, чем у лиц, не имеющих этого недуга. Характерной особенностью диабетической катаракты является двустороннее поражение, стремительное ее развитие, иногда в течение дней и даже часов, быстрое изменение рефракции глаза. Ранним признаком диабетической катаракты является развитие субкапсулярных вакуолей под задней капсулой хрусталика. Затем начинается его помутнение, которое продвигается с периферии к центру. Иногда диабетическая катаракта имеет звездчатый вид.
Такие изменения радужной оболочки, как диабетический ирит и иридоциклит, являются осложнениями сахарного диабета токсикоаллергической природы. Развиваются они вследствие сенсибилизации переднего отдела сосудистого тракта и проявляются в выраженной деструкции заднего пигментного листка радужной оболочки. Структура последней становится грубой, развиваются передние синехии в области корня. Одним из проявлений сахарного диабета служат новообразованные сосуды радужной оболочки, которые появляются в результате гипоксии ее ткани. Следствием этих патологических изменений является вторичная глаукома. Появившиеся в углу передней камеры новые анатомические образования закрывают и деформируют просвет шлеммова канала, нарушая при этом циркуляцию внутриглазной жидкости.
Довольно частое осложнение сахарного диабета — рецидивирующие кровоизлияния в стекловидное тело. Они, как правило, бывают обширными и ведут к резкому снижению зрительных функций. По мере рассасывания кровоизлияний зрительные функции восстанавливаются. Угроза слепоты наступает тогда, когда идет процесс организации и пролиферации излившейся крови, имеющий необратимый характер.
В структуре причин слепоты и слабовидения последствия осложнений сахарного диабета занимают одно из первых мест. Резкое снижение зрения приводит к снижению трудоспособности больных, вплоть до полной ее потери. Учитывая тяжесть осложнений органа зрения при сахарном диабете, необходимо внимательнее относиться к жалобам больных. Обследование больных сахарным диабетом у офтальмолога следует проводить 2 раза в год.
- http://diabet.guru/oslozhneniya-saharnogo-diabeta/diabeticheskaya-retinopatiya.html
- http://zreni.ru/articles/disease/3935-atlas-glaznyh-bolezney-patologiya-organa-zreniya-pri-saharnom-diabete.html
- http://www.sweli.ru/zdorove/meditsina/endokrinologiya/saharnyy-diabet/porazhenie-organa-zreniya-pri-saharnom-diabete.html
- http://diabetik.guru/complications/poterya-zreniya-pri-saharnom-diabete.html
- http://studfiles.net/preview/3095911/page:55/
- http://www.f-med.ru/endocrinology/glaz_dno.php



