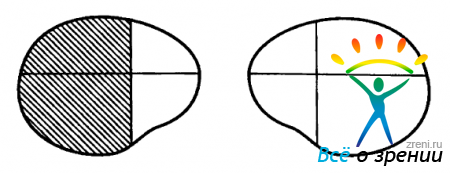
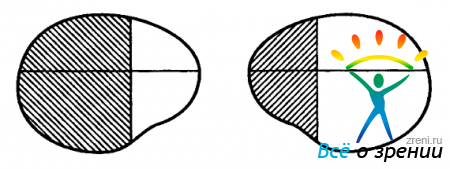
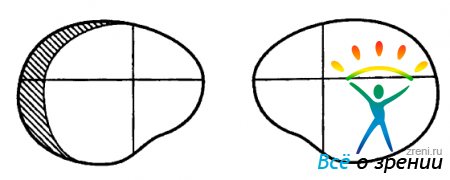
Поля зрения в сфере офтальмологии являются важным понятием в диагностике разных заболеваний. В нашей статье поговорим о причинах, профилактике и методах лечения такой патологии, как выпадение полей зрения.
Поле зрения является охватом величины окружающего пространства при взгляде вперед. Изменение его является симптомом, свидетельствующим о наличии какого-то заболевания.
Выпадение полей зрения наряду с их сужением является главным патологическим симптомом в сфере офтальмологии. Каждый пациент, который страдает от такой патологии, испытывает определенные характерные ощущения в визуальном восприятии. Наиболее точно эта патология выявляется лишь при помощи аппаратного диагностирования с применением офтальмологических инструментов.
Причины заболевания
Причин, которые способны вызывать выпадение поля зрения, существует достаточно много. Они касаются не только органов зрения, но и служат следствием серьезного нарушения в головном мозге. К наиболее распространенным причинам, вызывающим нарушения поля зрения относится катаракта наряду с глаукомой, патологией зрительного нерва, глазными травмами, отслоением сетчатки, неврологическими заболеваниями, высоким давлением, атеросклерозом и диабетом.
В том случае, если некоторая часть изображения наблюдается, словно сквозь полупрозрачную штору, то речь, скорее всего, идти о катаракте. На начальном этапе глаукомы обычно поражается центр зрения, и лишь потом патология может затрагивать периферические области. Причины выпадения полей зрения должен выявлять врач.
Полная потеря зрения
При сильных патологиях зрительного нерва глаза полностью перестают видеть. Глазные травмы способны приводить к выпадениям отдельных районов в поле видимости, а вместе с тем и к сильному ограничению зрения. При отслоении сетчатки пациенты, как правило, видят знакомые предметы в искаженном виде. Зачастую меняются пропорции, а прямые линии могут искривляться. Порой больному может казаться, что он смотрит сквозь пелену тумана.
На фоне этого окружающая панорама может заметно деформироваться. Крайне опасными для глаз являются высокое давление наряду с атеросклерозом. Такие заболевания вызывают появление тромбов в глазных сосудах. При этом какая-то доля сетчатки перестает работать и у больного появляется темное пятно в поле зрения или наблюдается сужение видимой области.
Такое явление обычно возникает спонтанно и спустя время исчезает, так как тромб самостоятельно разрушается. Выпадение поля зрения носит систематический характер. Маленькими тромбами блокируется снабжение сетчатки кровью и на некоторое время, пораженный район перестает доставлять сигналы в мозг. Затем кровоснабжение восстанавливается, после чего пациент снова хорошо видит. Может происходить выпадение поля зрения одного глаза, а может сразу двух.
Развитие гемианопсии
Гемианопсия является состоянием, когда наблюдается одностороннее и разностороннее выпадение части полей зрения. У больного при этом наступает слепота на одной из половин зрительной картины. Такое выпадение говорит о патологии нервной системы, а не о болезни со стороны офтальмологии.
Это заболевание может носить временный или постоянный характер. Все зависит от поражения отделов головного мозга. По классификации гемианопсию делят на гомонимную, гетеронимную, битемпоральную и биназальную.
Что означает выпадение половины поля зрения?
Гомонимная гемианопсия означает наличие патологических процессов, при которых больной видит лишь одну половину зрительной картинки. Причиной появления такой гемианопсии служит поражение в конкретном месте зрительного тракта либо в коре головного мозга. По классификации такую гемианопсию подразделяют на следующие типы:
- При полном типе наблюдается выпадение левых полей зрения или правых.
- При частичном типе наблюдается выпадение узкого участка зрительного поля справа.
- При квадратном типе поле зрения выпадает в верхнем квадранте.
Причины развития гемианопсии
Гемианопсия носит врожденный или приобретенный характер. Наиболее частыми причинами выпадения зрительных полей являются:
- Наличие сосудистых поражений мозга в форме геморрагических или ишемических инсультов.
- Развитие травм головного мозга.
- Присутствие опухоли мозга, имеющей любое течение (при этом не важно, доброкачественное оно или злокачественное).
- Наличие транзиторных или преходящих нарушений кровообращения мозга.
- Присутствие истерических реакций, гидроцефалии, мигрени и эпилептических припадков.
Гемианопсия может отличаться преходящим характером при транзиторном сосудистом нарушении или на фоне мигрени. Характер такого преходящего заболевания объясняется кратковременным отеком определенных участков головного мозга. В том случае, если отек этого района нервной системы спадает, то слепота регрессирует и достигается восстановление зрительной функции. Появление такого симптома в неврологическом заболевании, как гемианопсия, дает возможность провести диагностику и четко установить район поражения мозга.
Прочие виды: гетеронимная, битемпоральная и биназальная гемианопсия
При гетеронимной гемианопсии выпадают назальные или височные поля зрения. Граница между отображаемыми и утраченными частями полей пролегает по горизонтали. Такая гемианопсия по характеру выпадения боковых полей зрения тоже делится на частичную, полную или квадратную скотому.
При битемпоральном типе (это наиболее часто встречающийся тип патологии) наблюдается выпадении височной половины поля зрения синхронно на обоих глазах. Такое заболевание может развиться при наличии базального арахноидита или аневризмы аорты. Поражение мозга наблюдают при этом в районе гипофиза или на участках зрительных нервов.
При биназальном типе утрачивается назальная половина видимого поля с обеих сторон. Этот тип гемианопсии крайне редко развивается, и его обычно диагностируют при хиазмальном арахноидите, а также на фоне развивающейся гидроцефалии и при наличии опухолевого процесса в мозге.
Проведение диагностики
Диагностику подобного заболевания проводят с учетом исследования зрительных полей при помощи применения компьютерной периметрии. Наличие клинической симптоматики заболевания, как правило, подтверждают дополнительные лабораторные исследования.
Зачастую симптоматика гемианопсии указывает на наличие серьезного поражения мозга. В целях уточнения диагноза проводят компьютерную томографию, а также магнитную резонансную томографию и рентгенографию черепа. А как проходит лечение выпадения полей зрения?
Способы лечения
Лечение гемианопсии направляется на устранение основных причин заболевания. Чем раньше будут начаты лечебные процедуры по устранению базового заболевания, тем более благоприятным может быть прогноз для дальнейшей жизни пациента. Как правило, любые неврологические недуги оставляют за собой стойкие органические изменения в центральной нервной системе.
Перенесенное нарушение мозгового кровообращения, травма головы, а также оперативное удаление опухоли мозга требует длительной реабилитации на фоне остаточных явлений этих заболеваний. Реабилитацию больных, страдающих рассматриваемой патологией, должны проводить не только медикаментозными препаратами.
Необходимо проведение адаптации таких пациентов для ориентации в окружающем мире. Большую помощь в этом может оказать ношение очков со специальными зеркалами. Также пользу приносят занятия по специально разработанным программам, которые направлены на улучшение зрения.
Прогноз для жизни пациентов с этим заболеванием, к сожалению, неблагоприятный. В основном этот недуг органического характера у человека остается, а регресса симптоматики не происходит.
Положительный прогноз отмечают только тогда, когда человек после инсульта, которые был перенесен в форме транзиторного нарушения кровообращения мозга, выходит из своего болезненного состояния без каких-либо последствий. Симптомы нарушения регрессируют вместе с проявлениями гемианопсии. Именно такое развитие симптомов наблюдают при мигрени, а, кроме того, на фоне эпилептических припадков и при истерических реакциях. Во всех подобных случаях отмечают положительную динамику в заболевании и хороший прогноз на будущее.
Стоит упомянуть и о профилактике и о том, что необходимо делать, чтобы предотвратить появление такого заболевания.
Профилактика патологии
В роли профилактических мер по снижению рисков глазных заболеваний следует порекомендовать людям соблюдение трудового режима и отдыха. В особенности это касается тех людей, которые постоянно работают на компьютере, а также на вредных производствах. Лицам с наличием повышенного давления, ровно, как и диабетикам, требуется постоянно контролировать малейшие негативные отклонения в состоянии своего здоровья.
Для того чтобы риски развития рассматриваемого заболевания были минимальными, требуется тщательно следить за состоянием здоровья и ни в коем случае не допускать травм головы и шеи. Помимо всего прочего, необходимо внимательно относиться к состоянию здоровья сердца и сосудов, а вместе с тем проводить систематическое обследование у кардиолога.
В случае обнаружения неприятных симптомов, выпадения полей зрения любого характера пациенту следует сразу же и без промедления обратиться к доктору. Это обязательно обеспечит своевременное определение и постановку диагноза, а значит, в срок будет начато необходимое лечение. Это даст возможность устранить проблему со здоровьем еще в начале, а вместе с тем предотвратит развитие возможного осложнения.
3.4.4 Периметрия c.5
II. СУЖЕНИЕ ГРАНИЦ ПОЛЯ ЗРЕНИЯ.
- сужена часть нижнего поля зрения без четкой квадрантной или гемиано-пической локализации, ощущение пелены снизу и медиально, ослабевающей после постельного режима (свежая отслойка сетчатки с разрывом в верхненаружной или верхней части глазного дна);
- сужена часть верхнего поля зрения; с ощущением нависающей пелены, усиливающемся при физической активности; с течением времени возникает стойкий горизонтальный уровень дефекта с выключением всей верхней половины (при свежих отрывах или разрывах сетчатки в нижних отделах);
- постоянное выпадение верхней половины поля зрения, к которому обычно привыкают, оно переносится легче, чем выпадение нижней половины (при старых отслойках сетчатки);
- клиновидное сужение в верхневнутреннем или нижневнутреннем квадрантах, без четкого обозначения границ квадранта по вертикали или горизонтали; может долго не замечаться при бинокулярном зрении из-за наложения внутренних половин полей зрения обоих глаз (развитая или далеко зашедшая открытоугольная глаукома, в том числе при нормальном офтальмотонусе);
- конусовидное сужение поля зрения с дугообразным (серповидным) паттерном, который вершиной конуса связан со слепым пятном, а расширяющимся основанием уходит к периферии (скотома Иенсена), возникающая при юкстапапиллярных патологических очагах , которые чаще всего являются очагами хронического продуктивного воспаления хороидеи. Так как они располагаются по краю диска зрительного нерва, поражаются также нервные волокна, проходящие по соседству в сетчатке и обеспечивающие функцию определенного сектора в поле зрения;
- выпадение на одном глазу всей верхней или нижней половины поля зрения, или альтитудинальные скотомы (ишемическая оптическая нейропатия).
- выпадение нижних половин с четкой горизонтальной границей (травмы, в особенности огнестрельные ранения черепа, с поражением обеих затылочных долей коры больших полушарий головного мозга в области клина);
- выпадение гомонимно правых или гомонимно левых половин поля зрения с четкой границей по вертикальному меридиану — недостаток, который может быть компенсирован поворотом головы в сторону нарушения поля зрения (при решении вопроса об уровне поражения в этих случаях учитывают данные об отсутствии или наличии гемианопической реакции зрачка: при сохранении реакции зрачка на очень слабый свет поражен центральный нейрон одной из гемисфер зрительной коры, отсутствие реакции свидетельствует о поражении зрительного тракта, противоположного гемианопическому дефекту);
- выпадение на обоих глазах и правых, и левых половин поля зрения с сохранением лишь островка в центре поля зрения 8—10° (патология преклонного возраста как результат обширной ишемии обеих половин затылочной коры атеросклеротического генеза; островок зрения сохраняется из-за двойного кровоснабжения проекции макулярной зоны ветвями внутренней сонной и позвоночной артериями;
- вьшадение гомонимных (правых или левых) верхних либо нижних квадрантов полей зрения с четкой границей не только по вертикальному, но и по горизонтальному меридиану; чаще встречается верхнеквадрантная го-монимная гемианопсия (признак поражения пучка Грациоле при опухоли или абсцессе в соответствующей височной доле; зрачковые реакции не нарушаются);
- перекрестное (гетеронимноё) выпадение либо половин, либо квадрантов поля зрения (патогномонично для хиазмальной патологии):
- при биназалъной гемианопсии, которая часто сочетается с концентричес ким сужением поля зрения и центральными скотомами, характерна выра женная флюктуация изменений (оптико-хиазмальный арахноидит); при битемпоралъной гемианопсии: при выраженной несимметричности де фектов, появляющихся в первую очередь в нижненаружных квадрантах (супраселлярные менингиомы бугорка турецкого седла, опухоли III желу дочка и аневризмы в этой области); при превалировании верхненаружных дефектов (аденома гипофиза, аневризмы внутренней сонной артерии и ее ветвей);
- периферический дефект поля зрения, моно- и бинокулярный, не уклады вающийся в описание представленных выше вариантов, в отсутствие из менений глазного дна, объясняющих выпадение поля зрения (может быт: следствием давления на зрительный нерв в орбите, костном канале или полости черепа опухоли, гематомы, обломков кости; так может начинаться пре- или постхиазмальный процесс либо проявляться периневрит зрительного нерва). В основе изменений в поле зрения могут лежать корковые нарушения. Так, при истерии нередко определяется значительное концентрическое сужение границ поля зрения (до 10—30°), что не согласуется с сохранением способности хорошо ориентироваться в окружающей обстановке. Центральных скотом при истерии не бывает.
Функциональное поле зрения (ФПЗ) в отличие от поля зрения, исследованного в стандартных условиях, характеризуется тем, что оно определяется бинокулярно при наличии нестандартных фонов без фиксации головы, но непременном сохранении единой точки фиксации взора. По данным G. Verriest с соавт. (1982), описанное внеосевое (периферическое) зрение в обычной жизни, в частности при решении поисковых задач, играет исключительно важную роль. Экстрафовеальная информация в условиях сложного меняющегося фона управляет саккадическими движениями глаз и способствует оптимизации профессиональной деятельности.
Согласно результатам скрининговых исследований, проведенных у 10 000 водителей автотранспорта, 3—3,5% обследованных в возрасте до 60 лет не знали о наличии у них нарушения поля зрения, причем более половины никогда не испытывали затруднений в связи со зрением [Keltner J., Johnson Ch., 1982]. Примечательно, что если монокулярные нарушения совсем не влияли на частоту аварий, то при бинокулярных она была в 2 раза выше в тех же возрастных группах.
Выпадение полей зрения
Поля зрения в офтальмологии – это важное понятие в диагностике различных заболеваний. По характеру этих изменений проводится дифференцирование различной патологии, связанной не только с органом зрения, но и с центральной нервной системой.
Выпадение полей зрения или их сужение является основным патологическим симптомом в офтальмологии. Каждый больной, имеющий заболевание, сопровождающееся изменениями полей зрения, дает свое определенное описание ощущений. Наиболее точно данная патология выявляется только с помощью аппаратной диагностики в условиях офтальмологического кабинета.
Гемианопсия
Гемианопсия – это состояние, когда идет выпадение половины полей зрения как одностороннее, так и разностороннее. У больного происходит слепота на одной половине зрительной картинки. Границей между видимой и невидимой половинами этой картинки служит центральная линия, идущая сверху вниз. Такое выпадение полей зрения говорит в пользу патологии со стороны центральной нервной системы, а не со стороны офтальмологии. Эта патология может носить как временный, так и постоянный характер. Все зависит от степени поражения определенных отделов головного мозга.
По классификации гемианопсия делится на следующие виды:
- гомонимная;
- гетеронимная;
- битемпоральная;
- биназальная.
Гомонимная
Данная терминология означает, что это патологический процесс, при котором больной видит только одну половину (правую или левую) зрительной картинки. Причиной развития данного вида гемианопсии может служить поражение в определенном месте зрительного тракта или в коре затылочной доли головного мозга.
По классификации гомонимная гемианопсия подразделяется на следующие виды по выпадению полей зрения:
- полная – поле зрения полностью выпадает в зрительной картинке справа или слева;
- частичная – происходит выпадение более узкого участка зрительного поля. Может развиваться как справа, так и слева;
- квадрантная – выпадает поле зрения в верхнем или нижнем квадранте;
- скотомы – это темная область в поле зрения округлой или овальной формы, располагающаяся справа или слева, которые могут быть как абсолютными, так и относительными. При абсолютных скотомах, в ее области, зрение утрачено полностью, а при относительных – частично.
Причины появления гемианопсии
Гомонимная гемианопсия может носить как врожденный характер, так и приобретенный. Наиболее частые причины выпадения полей зрения:
- сосудистые поражения головного мозга в виде ишемических или геморрагических инсультов;
- травмы головного мозга;
- опухоли головного мозга, имеющие доброкачественное или злокачественное течение;
- транзиторные или преходящие нарушения мозгового кровообращения;
- истерические реакции;
- гидроцефалия;
- мигрень;
- эпилептические припадки.
Развитие такого симптома в неврологических заболеваниях, как гемианопсия, позволяет провести топическую диагностику и четко определить место поражения головного мозга.
Гетеронимная
Данный вид патологии характеризуется выпадением назальных или височных полей зрения. Граница между видимыми и утраченными частями этих полей проходит по горизонтали. Эта гемианопсия, как и гомонимная, по характеру выпадения полей зрения делится на полную, частичную, квадрантную и скотому.
Битемпоральная
Наиболее часто встречающийся вид патологии, проявляющийся в выпадении височных половин полей зрения на обоих глазах синхронно. Эта патология может развиваться при базальном арахноидите, аневризме аорты. Поражение головного мозга наблюдается в области гипофиза и перекреста зрительных нервов.
Биназальная
При этом виде патологии утрачивается назальная половина полей зрения с обеих сторон. Этот вид гемианопсии редко развивается и диагностируется при хиазмальном арахноидите, развивающейся гидроцефалии, при опухолевом процессе головного мозга.
Диагностика
Диагностика гемианопсии проводится с учетом исследования полей зрения с помощью компьютерной периметрии, показаниям глазного дна. Наличие клинических симптомов заболевания подтверждается дополнительными лабораторными исследованиями. Особенно при подозрении на объемный процесс гипофиза. Как правило, симптомы гемианопсии указывают на серьезное поражение головного мозга. Для уточнения диагноза проводится компьютерная томография, МРТ, рентгенография черепа.
Способы лечения и профилактика
Лечение гемианопсии направлено на устранение основной причины заболевания. Чем раньше начаты мероприятия по устранению основного заболевания, тем может быть более благоприятный прогноз для дальнейшей жизни. Как правило, неврологические заболевания оставляют после себя стойкие органические изменения со стороны центральной нервной системы.
Перенесенные нарушения мозгового кровообращения, травмы головы, оперативное удаление опухолей головного мозга требуют длительной реабилитации остаточных явлений данных заболеваний. Реабилитация больных с гемианопсией должна проводиться не только медикаментозными средствами. Необходима адаптация таких больных для ориентации во внешнем мире. Помощь в этом оказывает ношение специальных очков с определенными зеркалами, занятиями по специально разработанным компьютерным программам, направленным на улучшение зрения.
Положительный прогноз отмечается только в тех случаях, когда больной после инсульта, перенесенного в виде транзиторного нарушения мозгового кровообращения, выходит из болезненного состояния без последствий. Симптоматика нарушения регрессирует вместе с явлениями гемианопсией. Такое же обратное развитие симптомов наблюдается при мигрени, эпилептическом припадке, истерических реакциях организма. Во всех этих случаях отмечается положительная динамика в заболевании и положительный прогноз на будущее.
Выпадение правых верхних квадрантов полей зрения
Исключительное значение имеет картина поля зрения. Тщательное исследование поля зрения и анализ полученных данных часто направляют мысль врача на правильный путь. У многих врачей существует убеждение, что при опухолях селлярной области характерным является битемпоральная гемианопсия с вертикальной линией, проходящей через точку фиксации. В действительности же могут наблюдаться самые разнообразные изменения поля зрения: от центральных скотом и скотом на различных участках поля зрения до полного выпадения поля зрения.
Нередко больные обращаются к врачу, когда на одном глазу имеется полное выпадение поля зрения, а на другом выпадение височной половины. В таких случаях трудно решить вопрос, имеем ли мы дело с битемпоральной или гомонимной гемианопсией.
Когда развивается классический хиазмальный синдром, т. е. простая атрофия зрительных нервов и битемпоральная гемианопсия, выпадение поля зрения обычно начинается в верхненаружных квадрантах. Кушинг и Мартин (Martin) отмечают, что выпадение ноля зрения проходит как бы 8 периодов. Начинается оно в верхне-наружных квадрантах, затем спускается книзу и при дальнейшем развитии процесса захватывает нижне-внутренние квадранты. Дольше всех сохраняются верхне-внутренние квадранты поля зрения.
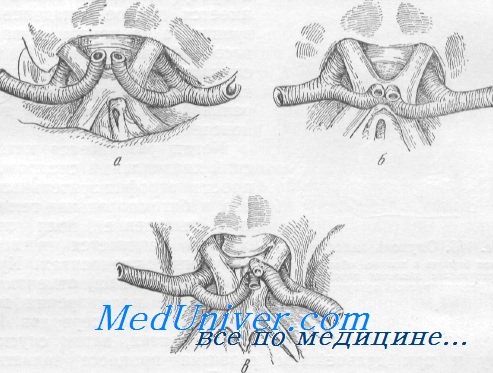
а—передние мозговые артерии перекрещивают зрительные нервы непосредственно перед хиазмой;
б —передние мозговые артерии расположены над серединой хиазмы;
в—асимметричное расположение передних мозговых артерий: одна из них расположена па хиазме, другая—на зрительном нерве (Шеффер)
Конечно, не всегда имеется такой закономерный ход выпадения поля зрения. При этом имеет значение как направление роста опухоли, так и положение самой хиазмы. Необходимо иметь в виду, что хиазма почти в 60% расположена не по средней линии, а несколько в сторону. Следует считать правильным замечание Трекуэра (Traquair), что на правом глазу выпадение поля зрения распространяется по ходу часовой стрелки, а на левом — против часовой стрелки.
При направлении роста опухоли кзади и поражении одного из трактов зрительных нервов может развиваться гомонимная гемианопсия. Врач в таких случаях обычно не предполагает возможности поражения селлярной области, что может привести к ошибочным заключениям. Мы считаем необходимым производить всегда рентгенологическое исследование области турецкого седла и при гомонимной гемианопсии.
Если давление с обеих сторон на боковые углы хиазмы одинаково, то может развиться картина биназальной гемианопсии. Это наблюдается исключительно редко, когда опухоль растет равномерно в обе стороны.
Сугубое внимание должно быть обращено на исследование поля зрения на цвета. Восприятие цвета является более тонкой функцией, чем форменное зрение, вследствие чего часто можно обнаружить выпадение поля зрения на цвета, в то время как острота зрения и поле зрения на белый цвет еще нормальны. Определение такой гемиахроматопсии имеет большое значение для ранней диагностики опухоли или какого-нибудь другого процесса в инфундибуло-гипофизарной области.
Выпадение верхних квадрантов полей зрения наступает при поражении
— наружных отделов зрительного перекреста
— глубинных отделов теменной доли
— первичных зрительных центров в таламусе
##theme 1
##score 1
##type 1
##time 0:00:00
Дендриты, воспринимающие холодовые раздражения, содержат рецепторы в виде
— неинкапсулированных чувствительных окончаний Руффини
+ инкапсулированных чувствительных окончаний Краузе
— телец Фатера — Пачини
##theme 1
##score 1
##type 1
##time 0:00:00
Замыкание дуги рефлекса с сухожилия двуглавой мышцы плеча происходит на уровне следующих сегментов спинного мозга
##theme 1
##score 1
##type 1
##time 0:00:00
Непарное заднее ядро глазодвигательного нерва (ядро Перли обеспечивает реакцию зрачка
— на болевое раздражение
##theme 1
##score 1
##type 1
##time 0:00:00
Больной со зрительной агнозией
— плохо видит окружающие предметы, но узнает их
— видит предметы хорошо, но форма кажется искаженной
— не видит предметы по периферии полей зрения
+ видит предметы, но не узнает их
##theme 1
##score 1
##type 1
##time 0:00:00
Больной с моторной афазией
+ понимает обращенную речь, но не может говорить
— не понимает обращенную речь и не может говорить
— может говорить, но не понимает обращенную речь
— может говорить, но речь скандированная
##theme 1
##score 1
##type 1
##time 0:00:00
Больной с сенсорной афазией
— не может говорить и не понимает обращенную речь
— понимает обращенную речь, но не может говорить
— может говорить, но забывает названия предметов
— не понимает обращенную речь, но контролирует собственную речь
+ не понимает обращенную речь и не контролирует собственную
##theme 1
##score 1
##type 1
##time 0:00:00
Амнестическая афазия наблюдается при поражении
Задача №9. У больного выпадение верхних правых квадрантов полей зрения, зрительные галлюцинации в виде фотопсий
Прочитайте:
|
У больного выпадение верхних правых квадрантов полей зрения, зрительные галлюцинации в виде фотопсий.
1. Как называется клинический синдром?
Задача №9
1. Верхняя квадрантная гемианопсия.
2. Очаг поражения в области левой gyrus linguales в затылочной доле.
Задача №10
Больной жалуется на двоение при взгляде влево. При осмотре отмечается сходящееся косоглазие и недоведение левого глазного яблока кнаружи.
1. Как называется клинический синдром?
Задача №10
1. Паралич наружной прямой мышцы левого глаза.
2. Поражен левый отводящий нерв.
Задача №11
У больного не закрывается левый глаз, опущен левый угол рта, на этой же стороне отсутствуют сокращения мышц лба, брови, носа,щеки, угла рта.
1. Определить клинический синдром?
Задача №11
1. Периферический паралич мимической мускулатуры левой половины лица.
2. Поражен лицевой нерв слева.
Задача №12
У больного справа отмечается несмыкание век, невозможность поднять бровь, отставание угла рта при разговоре и улыбке. Слева – центральная гемиплегия.
1. Как называется клинический синдром?
2. Где расположен патологический очаг?
Задача №12
1. Альтернирующий паралич Мийяр-Гублера.
2. Очаг в Варолиевом мосту справа, где поражено ядро лицевого нерва и пирамидный путь.
Дата добавления: 2015-02-05 | Просмотры: 907 | Нарушение авторских прав
Топическая диагностика симптомов поражения зрительного пути
Содержание:
Клиника поражений зрительного пути складывается из трёх основных компонентов:
- офтальмологической картины,
- понижения остроты зрения
- и изменений поля зрения.
Эти симптомы не равноценны. Хотя изменения дисков зрительных нервов, выявляемые при офтальмоскопии, имеют большое значение, но это не является постоянным признаком поражения зрительного пути. Поражение зрительного пути выше хиазмы вообще может протекать без изменений на глазном дне. Иногда при поражении хиазмы и зрительных трактов изменения глазного дна могут отсутствовать несколько месяцев. Даже в начальной стадии ретробульбарного неврита глазное дно может не изменяться. Понижение остроты зрения при поражении зрительного пути также имеет небольшое значение для топической диагностики, так как ничем не отличается от понижения остроты зрения при глазных заболеваниях.
Исследование поля зрения имеет основное значение в топической диагностике поражений зрительного пути. Основой топической диагностики поражений зрительного пути является изучение изменений поля зрения и сопоставление их с ходом волокон и проекцией сетчатки в различных участках зрительного пути. Это позволяет установить поражённый участок зрительного пути. Основное значение в топической диагностике поражений зрительного пути имеет наличие или отсутствие гемианопсий.
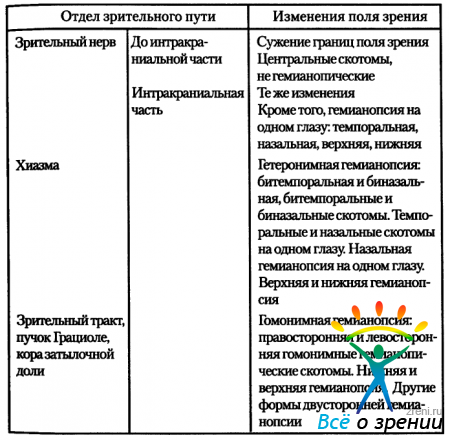
Гемианопсии — дефекты поля зрения, локализующиеся в каждом глазу только в одной половине поля зрения. Они делятся на две группы:
- гетеронимные (разноимённые)
- и гомонимные (одноимённые) гемианопсии.
При гетеронимной гемианопсии изменения поля зрения возникают на одном глазу в правой, а в другом глазу в левой половине поля зрения. При гомонимной гемианопсии изменения поля зрения на обоих глазах возникают или в правых, или в левых его половинах. Соответственно различают правостороннюю и левостороннюю гомонимную гемианопсию.
В зависимости от размеров выпавших участков поля зрения гемианопсия бывает полной, частичной, квадрантной или в виде гемианопических скотом. При полной гемианопсии выпадает вся половина поля зрения. При частичной гемианопсии происходит сужение соответствующих половин поля зрения. При квадрантной гемианопсии изменения затрагивают верхние или нижние квадранты поля зрения. Бывают верхняя и нижняя квадрантные гемианопсии. Кроме того, различают полную и частичную квадрантные гемианопсии, в зависимости от того выпали ли квадранты полностью или только сужены. Гемианопические скотомы — это скотомы, локализующиеся только в одной половине поля зрения. Они бывают центральными, парацентральными, периферическими. Все перечисленные выше виды гемианопсий являются односторонними.
Двусторонние гемианопсии характеризуются изменениями поля зрения обоих глаз в обеих половинах поля зрения. Двусторонняя гемианопсия бывает нижней и верхней, а в зависимости от размеров дефектов поля зрения — полной, частичной или в виде гемианопических скотом. Выделяется особая форма двусторонней гемианопсии — двусторонняя гемианопсия с сохранением узкого макулярного зрения, при которой выпадает вся периферия поля зрения с сохранением на обоих глазах только небольшого участка не более 10 градусов от точки фиксации. Эту форму двусторонней гемианопсии можно рассматривать как сочетание правосторонней и левосторонней гемианопсии с сохранением макулярных участков поля зрения.
В коре затылочной доли сохраняется вертикальная проекция сетчатки, поэтому при поражении верхней губы шпорной борозды обеих гемисфер развивается нижняя двусторонняя гемианопсия, а при поражении нижней губы шпорной борозды обеих гемисфер — верхняя двусторонняя гемианопсия.
Двусторонняя гемианопсия может возникать как при одном, так и при двух очагах поражения зрительного пути. Оба зрительных тракта у места отхождения их от хиазмы и корковые зрительные центры на медиальных поверхностях затылочных долей расположены близко друг к другу. Поэтому один очаг в области переднего отдела зрительных трактов или в области медиальной поверхности заднего полюса затылочных долей может вызвать двустороннюю гемианопсию. Двусторонняя гемианопсия бывает и при двух очагах в обеих гемисферах:
- при поражении зрительных путей выше хиазмы в обеих гемисферах;
- при поражении коры затылочной доли обеих гемисфер;
- при сочетании поражения зрительного пути выше хиазмы одной гемисферы с поражением коры затылочной доли другой гемисферы.
Особой формой гемианопсии являются гемианопические дефекты поля зрения на одном глазу при нормальном поле зрения другого глаза. Такая гемианопсия на одном глазу в зависимости от размеров дефекта бывает полной, частичной, квадрантной или в виде гемианопической скотомы.
Выделяется также относительная гемианопсия, которая больными не отмечается, а выявляется врачом при одновременном исследовании поля зрения обоих глаз пациента и сопоставлении зрительного восприятия при этом каждого глаза в отдельности. Выявляется относительная гемианопсия путём показа пациенту врачом пальцев обеих рук, постепенно и одновременно вводимых с обеих сторон от периферии поля зрения к центру. Относительная гемианопсия может возникать только при поражении центрального нейрона зрительного пути (пучка Грациоле). Её не бывает при поражении периферического нейрона зрительного пути или коры затылочной доли.
Зрительные функции в выпавших половинах поля зрения могут утрачиваться не полностью, а лишь снижаться. Тогда говорят о гемигипопсии. Если в полях зрения выпадает восприятие только на цвета при сохранении восприятия белого цвета, то говорят о гемихроматопсии. При медленном прогрессирующем поражении зрительного пути сначала развиваются дефекты поля зрения на зелёный и красный цвета, а затем и на белый. Поэтому гемихроматопсия может быть только промежуточным этапом в развитии абсолютной гемианопсии. Наоборот, при обратном развитии гемианопсии восстановление зрительного восприятия может проходить стадию гемихроматопсии.
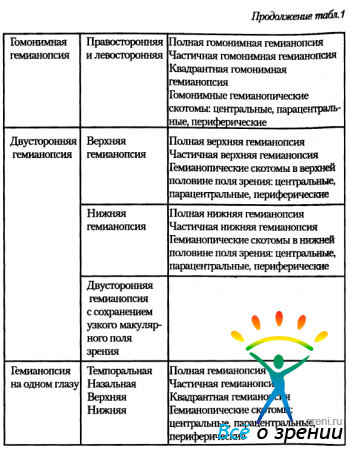
Е. Ж. Трон (1962) приводит следующую классификацию гемианопсий (табл. 1).
Эта классификация не исчерпывает все разновидности гемианопсий. Другие формы гемианопсий будут приведены ниже при описании патологии хиазмы и зрительного пути выше хиазмы.
При рассмотрении вопроса об изменениях поля зрения необходимо определить понятие скотомы. Скотома — ограниченный дефект поля зрения, не достигающий его границ. Различают физиологические и патологические скотомы. Физиологическими являются слепое пятно и ангиоскотомы. Слепое пятно (пятно Мариотта) — небольшой участок поля зрения, где полностью отсутствует восприятие света. Этот участок соответствует проекции диска зрительного нерва. Ангиоскотомы — проекции сосудов сетчатки. Ангиоскотомы всегда связаны со слепым пятном и напоминают по форме ветви дерева. При бинокулярном зрении физиологические скотомы не воспринимаются из-за частичного перекрытия полей зрения правого и левого глаза. Постоянные непроизвольные движения глаза также способствуют «невидимости» физиологических скотом и при монокулярном зрении.
Патологические скотомы возникают при поражении сетчатки, сосудистой оболочки, зрительных путей и зрительных центров. Увеличенные и изменённые по форме в результате различных патологических процессов физиологические скотомы также относятся к патологическим, например увеличение слепого пятна при застойных дисках зрительных нервов, увеличение ангиоскотом при флебитах сетчатки.
Патологические скотомы делят на положительные и отрицательные. Положительные (субъективные) скотомы — это дефекты поля зрения, которые видит сам больной в виде тёмного пятна, закрывающего часть рассматриваемого предмета. Они появляются при поражении внутренних слоёв сетчатки или стекловидного тела непосредственно перед сетчаткой из-за экранирования патологическим очагом светочувствительных элементов сетчатки. Отрицательные скотомы больной не замечает, они обнаруживаются при исследовании поля зрения. Обычно они возникают при поражении зрительного пути. При этом отсутствует или снижается зрительное восприятие, то есть отрицательные скотомы могут быть абсолютными или относительными.
По форме патологические скотомы бывают овальные, круглые, клиновидные, дугообразные (характерны для глаукомы), кольцевидные или аннулярные (характерны для пигментной дистрофии сетчатки) и другие.
По топографии патологические скотомы разделяют на центральные, парацентральные, перицентральные и периферические. Центральные скотомы располагаются в центральной части поля зрения и включают в себя точку фиксации. Они бывают положительными — при поражении жёлтого пятна, а также отрицательными — при поражении папилломакулярного пучка в периферическом нейроне зрительного пути или его проекции в центральном нейроне зрительного пути и коре затылочной доли. Парацентральные скотомы — дефекты поля зрения, располагающиеся в парацентральных его отделах и прилегающие с какой-либо стороны к точке фиксации. Перицентральные скотомы окружают точку фиксации, не смешиваясь с ней. Типичной перицентральной скотомой является скотома Бьерумма, развитие которой является ранним признаком глаукомы. Скотома Бьерумма дугообразно окружает точку фиксации, располагаясь на 10—20 градусов от неё, затем, увеличиваясь, сливается с точкой фиксации. Две скотомы Бьерумма образуют кольцевидную скотому. Скотома Бьерумма может быть и при неврите зрительного нерва, тромбозе центральной вены сетчатки, и при другой патологии. Периферические скотомы располагаются в периферических отделах поля зрения. Они характерны ,для заболеваний собственно сосудистой оболочки (хориоретиниты) и для патологии периферических отделов сетчатки (ретиниты, дистрофические процессы на периферии сетчатки).
Двусторонние скотомы, располагающиеся в одноимённых или разноимённых половинах поля зрения, называются гемианопическими скотомами или гемискотомами. При небольших очаговых поражениях хиазмы образуются гетеронимные (разноимённые) гемискотомы: битемпоральные и биназальные. При небольших очаговых поражениях зрительного пути выше хиазмы развиваются гомонимные (одноимённые) гемианопические скотомы на противоположной патологическому очагу стороне. Например, очаг в левой гемисфере вызывает появление гомонимных гемианопических скотом в правых половинах поля зрения обоих глаз.
По интенсивности (плотности) патологические скотомы делят на абсолютные и относительные. Абсолютная скотома — дефект поля зрения, в области которого зрительное восприятие полностью отсутствует, то есть тест-объект пациенту не виден. Относительная скотома характеризуется снижением зрительного восприятия по сравнению с соседними участками поля зрения, то есть белый тест-объект виден менее светлым, а цветной — менее насыщенным. Постепенное снижение интенсивности скотомы по направлению к неизменённым участкам поля зрения свидетельствует о свежести патологического процесса и его тенденции к прогрессированию. Резкий переход от области скотомы к зоне нормального зрительного восприятия характерен для завершённого или сбалансированного патологического процесса.
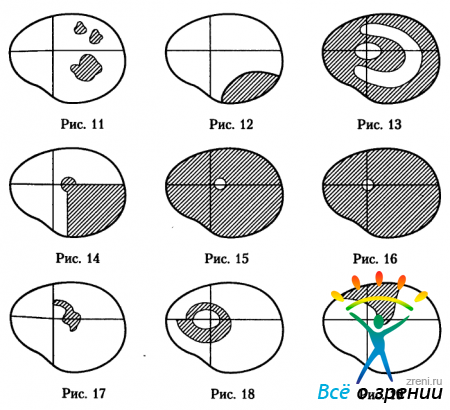
Для проведения топической диагностики необходимо прежде всего различать изменения поля зрения при поражении зрительного пути и изменения поля зрения ретинального происхождения. Изменения поля зрения ретинального происхождения обычно бывают на одном глазу, а если изменяется поле зрения обоих глаз, то эти изменения резко асимметричны. Изменения поля зрения ретинального происхождения могут быть связаны с поражением нейроэпителия сетчатки (рис.11—13),
с поражением сосудов сетчатки (рис.14—16) или с поражением нервных волокон сетчатки (рис.17—19). Примерами изменений нейроэпителия сетчатки могут быть множественные скотомы при диссеминированном хориоретините (рис. 11), краевой дефект поля зрения при отслойке сетчатки (рис. 12), концентрическая кольцевидная скотома в сочетании с концентрическим сужением границ поля зрения и прорывом скотомы на периферию при пигментной дегенерации сетчатки (рис.13). Примерами поражения сосудов сетчатки могут быть квадрантный дефект поля зрения, доходящий до слепого пятна при окклюзии верхней носовой ветви центральной артерии сетчатки (рис. 14), эксцентрическое трубкообразное поле зрения при окклюзии центральной артерии сетчатки, если сохранившийся участок сетчатки около диска зрительного нерва кровоснабжается из циннова круга (рис. 15), центральное трубочное зрение при окклюзии центральной артерии сетчатки с сохранением макулы из-за наличия цилиоретинальной артерии (рис.16). Примерами поражения нервных волокон сетчатки могут быть языкообразное увеличение слепого пятна (рис.17) или исходящая из слепого пятна кольцевидная скотома при глаукоме (рис. 18), веерообразный дефект поля зрения, исходящий из слепого пятна при хориоретините Йенсена (рис. 19).
Далее рассмотрим изменения поля зрения при поражении различных участков зрительного пути, что является основой топической диагностики этих поражений.
↑ Изменения поля зрения при поражении зрительного нерва
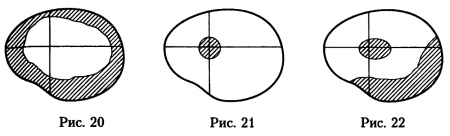
При поражении зрительного нерва изменение поля зрения возникает только на одном глазу. Поражения зрительного нерва в орбитальной и внутриканальной части не вызывают появления односторонних гемианопических дефектов, так как нервные волокна лежат в этих отделах зрительного нерва близко друг к другу, поэтому изолированное поражение только перекрещенных или только неперекрещенных пучков невозможно. Кроме того, в полости орбиты не бывает патологических процессов, которые ограниченно воздействуют только на зрительный нерв. Характерными изменениями поля зрения при поражении зрительного нерва до интракраниальной части являются концентрическое или локальное, но не гемианопическое сужение периферических границ поля зрения (рис.20),
центральная скотома (рис.21) или их сочетание (рис.22).
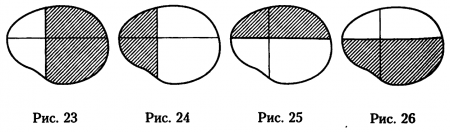
При поражении интракраниальной части зрительного нерва возможны как описанные ранее сужение периферических границ поля зрения и центральные скотомы, так и гемианопические изменения поля зрения на одном глазу. Если воздействие на интракраниальную часть зрительного нерва диффузное, то развиваются различные негемианопические сужения поля зрения, иногда в сочетании со скотомами. Развитие гемианопсий на одном глазу при поражении интракраниальной части зрительного нерва связано с тем, что в полости черепа патологические процессы рядом со зрительным нервом могут повреждать его на ограниченном участке. При таком воздействии на определённую группу волокон зрительного нерва развивается гемианопсия на одном глазу, которая может быть темпоральной (рис.23),
назальной (рис.24), верхней (рис.25) или нижней (рис.26). По выраженности дефекта гемианопсия на одном газу может быть полной, частичной, квадрантной или в виде гемианопической скотомы (центральной, парацентраль-ной, периферической). Если патологический внутричерепной процесс воздействует на интракраниальные части сразу двух зрительных нервов, то могут возникать гемианопические дефекты поля зрения обоих глаз.
↑ Изменения поля зрения при поражении хиазмы
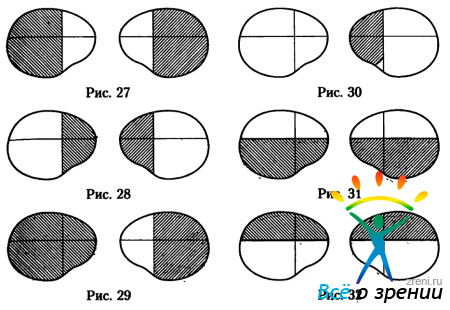
Изменения поля зрения при поражениях хиазмы очень разнообразны. При поражении хиазмы возможно развитие гетеронимной (разноимённой) гемианопсии, что связано с наличием частичного перекрёста волокон в хиазме и возможностью раздельного поражения перекрещенных и неперекрещенных пучков. Битемпоральная гемианопсия возникает при поражении перекрещенных волокон в медиальной части хиазмы (рис.27).
Биназальная гемианопсия — при поражении неперекрещенных волокон в латеральных частях хиазмы с двух сторон двумя очагами (рис.28). Если только один очаг поражает неперекрещенные волокна в латеральной части хиазмы с одной стороны, то возникает односторонняя назальная гемианопсия на стороне очага (рис.30). При изолированном поражении перекрещенных или неперекрещенных волокон папилломакулярных пучков возникают битемпоральные или биназальные центральные скотомы.
Если поражаются только перекрещенные или неперекрещенные волокна папилломакулярного пучка одного глаза, то возникает односторонняя центральная скотома, темпоральная или назальная (рис.23 и 24). При поражении папилломакулярных пучков в переднем отделе хиазмы до их перекреста возникают центральные негемианопические скотомы, такие же как при поражении зрительного нерва (рис.21). При поражении верхней половины хиазмы появляется нижняя гемианопсия (рис.31), а при поражении нижней половины хиазмы — верхняя гемианопсия (рис.32). Нижняя и верхняя гемианопсии Являются двусторонними, так как они захватывают правую и левую половины поля зрения обоих глаз.
Изменения поля зрения при поражении хиазмы можно разделить на развитые синдромы и начальные симптомы поражения хиазмы, которые могут прогрессировать. К развитым синдромам поражения хиазмы относятся:
- полная битемпоральная гемианопсия (рис.27),
- полная биназальная гемианопсия (рис.28),
- слепота одного глаза с темпоральной гемианопсией на другом глазу (рис.29).
Слепота одного глаза в сочетании с темпоральной гемианопсией на другом глазу появляется при разрушении половины хиазмы на стороне слепого глаза.
Начальные симптомы изменений поля зрения могут прогрессировать в зависимости от локализации воздействия и направления воздействия на хиазму. Рассмотрим эти симптомы и их прогрессирование, используя схемы хода волокон в хиазме.
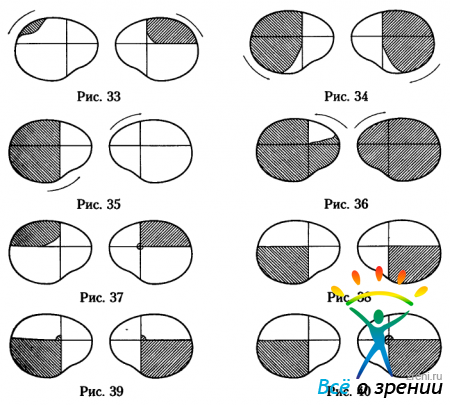
- Давление на хиазму снизу приводит к развитию частичной битемпоральной гемианопсии с сужением или выпадением верхневисочных квадрантов поля зрения (рис.33).
Это возникает из-за поражения волокон, идущих от нижненосовых квадрантов сетчаток, которые перекрещиваются ближе к нижней поверхности хиазмы. Такую симптоматику часто вызывают интраселлярные опухоли, в том числе аденомы гипофиза. При дальнейшем росте опухоли вверх поля зрения выпадают по закону Меркулова: сначала выпадают верхневисочные квадранты, затем нижневисочные, далее нижненосовые и в последнюю очередь верхненосовые квадранты поля зрения обоих глаз (рис.33 — 36). При этом очаг воздействует только на медиальную часть хиазмы.
Если очаг под хиазмой оказывает давление снизу на всю нижнюю поверхность хиазмы и поражает все перекрещенные и неперекрещенные волокна, идущие от нижних половин сетчаток, то появляется двусторонняя верхняя гемианопсия (рис.32). Это второй вариант изменений поля зрения при давлении на хиазму снизу.
Давление снизу спереди обычно оказывается не строго по сагиттальной оси, а несколько отклоняется в боковую сторону, поэтому в ранней стадии одновременно с хиазмой также поражается один из зрительных нервов. При этом из-за нарушения проводимости по папилломакулярному пучку этого нерва возникает центральная скотома. Далее процесс начинает неравномерно сдавливать хиазму снизу спереди, что приводит к появлению асимметричной (неравномерной) битемпоральной гемианопсии, причём такое битемпоральное сужение начинается с верхневисочных квадрантов. Таким образом, давление на хиазму снизу спереди часто приводит к асимметричной битемпоральной гемианопсии в сочетании с односторонней центральной скотомой (рис.37).
Давление на хиазму сверху приводит к развитию частичной битемпоральной гемианопсии с сужением или выпадением нижневисочных квадрантов (рис.38). Это происходит из-за поражения волокон от верхненосовых квадрантов сетчаток, которые перекрещиваются ближе к верхней поверхности хиазмы. Подобная симптоматика развивается, если очаг давит сверху на медиальную часть хиазмы.
Если очаг расположен несколько сзади и давит на хиазму сзади сверху, то к битемпоральной нижней квадрантной гемианопсии присоединятся ещё битемпоральные центральные скотомы (рис.39), которые связаны с поражением перекрещенных волокон папилломакулярных пучков в задней части хиазмы. Такое воздействие обычно оказывают опухоли гипофиза и дна III желудочка.
Давление на хиазму спереди сверху часто сочетается с поражением зрительного нерва и вызывает появление односторонней скотомы в сочетании с частичной битемпоральной гемианопсией (рис.40). Битемпоральные изменения также начинаются с нижневисочных квадрантов. Такое поражение часто связано с аневризмами передней мозговой и передней соединительной артерий.
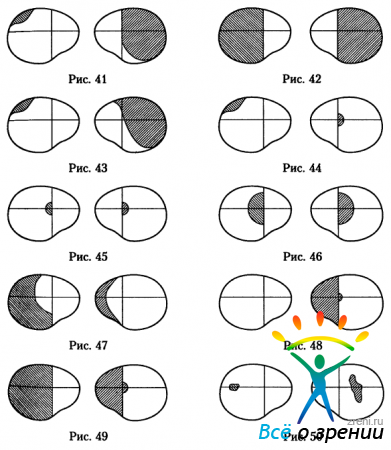
Давление на хиазму спереди вызывает сначала битемпоральное сужение поля зрения (рис.41).
Спереди на хиазму часто оказывают давление опухоли основной пазухи и менингиомы бугорка турецкого седла. Битемпоральное сужение возникает из-за поражения части перекрещенных волокон в хиазме. При дальнейшем распространении процесса поражаются все перекрещенные волокна, развивается полная битемпоральная гемианопсия (рис.42). Распространение процесса внутри хиазмы может идти не строго по сагиттальной линии, а отклоняться в сторону, что ведёт к дополнительному поражению части неперекрещенных волокон в латеральной части хиазмы. Появляется частичная битемпоральная гемианопсия с сужением носовой половины поля зрения на одном глазу (рис.43). Очаг сдвинут в сторону глаза, в поле зрения которого имеется носовое сужение.
Если давление, оказываемое патологическим очагом на хиазму, изначально несколько смещено в сторону, то, разрушив небольшую часть перекрещенных волокон переднего колена хиазмы, патологический процесс поражает ещё и пучок перекрещенных волокон интракраниальной части зрительного нерва. Появляется так называемая стыковая скотома (junction — scotoma), то есть скотома, возникающая при поражении стыка зрительного нерва и хиазмы. Она является центральной темпоральной гемианопической скотомой. За счёт поражения части перекрещенных волокон переднего колена хиазмы появляется темпоральное сужение поля зрения другого глаза (рис.44).
Давление на хиазму сзади приводит к развитию частичной битемпоральной гемианопсии с битемпоральными центральными скотомами (рис.45). Это происходит из-за поражения перекрещенных волокон папилломакулярных пучков в заднем отделе хиазмы. Такую картину часто вызывают опухоли гипофизарной ножки (infundibulum) и менингиомы диафрагмы турецкого седла. При прогрессировании процесса происходит расширение дефектов поля зрения в височные стороны (рис.46). Центральная острота зрения при этом долго не падает, так как компенсируется неизменёнными носовыми половинами поля зрения.
Давление на хиазму сбоку вызывает поражение неперекрещенных волокон в латеральной части хиазмы. Появляется односторонняя назальная гемианопсия на стороне очага (рис.30). Если процесс далее распространяется кзади, поражая зрительный тракт, то возникает гомонимная (трактусовая) гемианопсия (рис.47). Как правило, дефекты поля зрения правого и левого глаза при таком поражении резко асимметричны.
Если процесс от боковой части хиазмы распространяется вперёд, поражая зрительный нерв, то к односторонней назальной гемианопсии на стороне очага добавляется центральная скотома (рис.48), а при дальнейшем распространении в хиазму появляется ещё и темпоральная гемианопсия на другом глазу за счёт поражения в хиазме перекрещенных волокон и волокон височного полулуния другого глаза (рис. 49).
Далее рассмотрим патогенез изменений поля зрения при развитых синдромах поражения хиазмы.
- Полная битемпоральная гемианопсия возникает при поражении всех перекрещенных волокон в медиальной части хиазмы. Очаг поражения располагается медиально и как бы разделяет хиазму на правую и левую половины.
Полная биназальная гемианопсия возникает только при наличии двух очагов, поражающих все перекрещенные волокна в латеральных частях хиазмы с двух сторон. Полная биназальная гемианопсия может возникать и при двустороннем поражении неперекрещенных волокон в интракраниальной части обоих зрительных нервов, что можно рассматривать как сочетание односторонней темпоральной гемианопсии правого и левого глаза. Особенности полной битемпоральной и полной биназальной гемианопсии при поражениях хиазмы будут рассмотрены подробнее в главе 3. Необходимо отметить, что биназальные гемианопсии в клинической практике встречаются гораздо реже, чем битемпоральные.
Слепота одного глаза в сочетании с темпоральной гемианопсией на другом глазу может развиваться при четырёх различных вариантах локализации патологического очага.
- Очаг в переднем углу хиазмы расположен между зрительными нервами и прилегает к медиальной поверхности одного из них. В начале заболевания — темпоральная гемианопсия на одном глазу, затем темпоральная гемианопсия на втором глазу. В конце заболевания — слепота первоначально поражённого глаза в сочетании с темпоральной гемианопсией на другом глазу.
Темпоральная гемианопсия на первоначально поражённом глазу вызвана поражением перекрещенных волокон в зрительном нерве, к медиальной стороне которого прилегает патологический очаг. Темпоральная гемианопсия второго глаза и слепота первоначально поражённого глаза вызвана переходом очага на хиазму, где поражаются сначала перекрещенные волокна второго глаза, а затем неперекрещенные волокна первоначально поражённого глаза, расположенные в латеральной части хиазмы.
Очаг прилегает к латеральной поверхности одного из зрительных нервов. Первоначально наблюдается назальная гемианопсия на одном глазу с небольшим сужением височной половины поля зрения второго глаза. В конце заболевания — слепота глаза с первоначально развившейся назальной гемианопсией и темпоральная гемианопсия на втором глазу.
Назальная гемианопсия в начале заболевания вызвана поражением неперекрещенных волокон в латеральной части зрительного нерва у хиазмы. Одновременно небольшое сужение поля зрения второго глаза вызвано поражением части перекрещенных волокон, которые после перекрёста заходят в зрительный нерв другой стороны и образуют переднее колено хиазмы. Последующее развитие заболевания обусловлено переходом очага на хиазму с поражением перекрещенных волокон обоих глаз.
Очаг в заднем углу хиазмы у медиальной стороны одного из зрительных трактов. В начале заболевания отмечается темпоральная гемианопсия на одном глазу, затем назальная гемианопсия на втором. В совокупности — гомонимная гемианопсия. В конце заболевания — слепота глаза, на котором развилась назальная гемианопсия, в сочетании с темпоральной гемианопсией на втором глазу.
Темпоральная гемианопсия первоначально поражённого глаза возникает из-за поражения перекрещенных волокон в зрительном тракте недалеко от хиазмы. Последующее развитие назальной гемианопсии на втором глазу связано с поражением неперекрещенных волокон в том же зрительном тракте. Слепота этого глаза в дальнейшем возникает из-за перехода очага на хиазму с поражением перекрещенных волокон в ней.
Назальная гемианопсия возникает из-за поражения неперекрещенных волокон в зрительном тракте. Последующая темпоральная гемианопсия второго глаза связана с поражением перекрещенных волокон в том же зрительном тракте. Слепота глаза с первоначальной назальной гемианопсией обусловлена переходом очага на хиазму с поражением в ней перекрещенных волокон, идущих от глаза с первоначальной назальной гемианопсией.
Подробнее изменения поля зрения при патологии хиазмы рассмотрены в главе 3.
↑ Изменения поля зрения при поражении зрительного пути выше хиазмы
Поражение зрительного пути выше хиазмы (зрительный тракт, наружное коленчатое тело, пучок Грациоле, кора затылочной доли) приводит к появлению гомонимной гемианопсии, которая развивается на противоположной очагу стороне. Например, патологический процесс в левой гемисфере вызывает правостороннюю гомонимную гемианопсию, очаг в правой гемисфере — левостороннюю гомонимную гемианопсию.
Имеется только два исключения, когда очаг поражения зрительного пути выше хиазмы вызывает изменение поля зрения только одного глаза.
Во-первых, если патологический очаг, располагающийся рядом со зрительным трактом, изолированно поражает только неперекрещенные или только перекрещенные волокна зрительного тракта, то возникает назальная (рис.51)
или темпоральная (рис.52)
гемианопсия на одном глазу. Очевидно, что при распространении процесса на весь поперечник зрительного тракта с поражением всех его волокон (неперекрещенных и перекрещенных) такая гемианопсия на одном глазу перейдёт в гомонимную гемианопсию, и исключение подтвердит правило (рис.53).
Во-вторых, если в зрительном пути выше хиазмы поражены только волокна височного полулуния, то появляется выпадение височного полулуния в поле зрения только одного глаза на противоположной очагу стороне (рис.54).
При поражении зрительного пути выше хиазмы возможно развитие не только гомонимной гемианопсии, но и появление двусторонней (билатеральной) гемианопсии. Двусторонняя гемианопсия может вызываться одним очагом, если он поражает оба зрительных тракта у места их отхождения от хиазмы или если поражается медиальная поверхность коры обеих затылочных долей. Двусторонняя гемианопсия может быть вызвана и двумя очагами, расположенными в разных гемисферах, каждый из которых поражает зрительный путь выше хиазмы в своём полушарии. Вследствие вертикальной проекции сетчатки на кору затылочной доли при поражении верхней губы шпорной борозды (cuneus) обеих гемисфер появляется двусторонняя нижняя гемианопсия, а при поражении нижней губы шпорной борозды (gyrus linqualis) обеих гемисфер — двусторонняя верхняя гемианопсия.
Более подробно изменения поля зрения при поражении зрительного пути выше хиазмы будут описаны в главе 4. Рассмотрим лишь некоторые особенности изменений поля зрения при поражении зрительного пути на этом уровне.
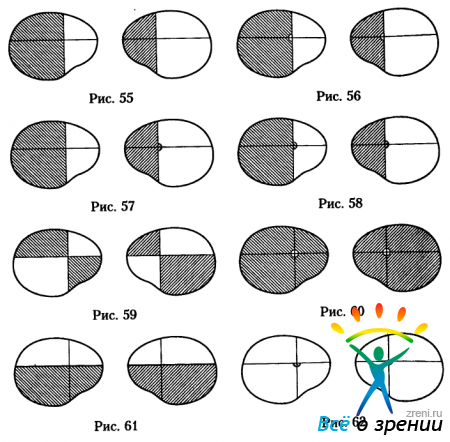
При полной гомонимной гемианопсии (рис.55)
линия раздела проходит через точку фиксации. Очаг, вызывающий появление полной гомонимной гемианопсии, может быть на любом уровне зрительного пути выше хиазмы: в зрительном тракте, наружном коленчатом теле, пучке Грациоле, area striata затылочной доли. Причём поражается весь поперечник зрительного пути на этом уровне.
Гомонимная гемианопсия с сохранением проекции жёлтого пятна (рис.56) также может возникать при поражении любого уровня зрительного пути выше хиазмы. Чаще такая гемианопсия появляется при поражении центрального нейрона зрительного пути и коры затылочной доли сосудистого генеза, но возможна и при поражении зрительного тракта.
Односторонняя дополнительная потеря проекции жёлтого пятна в сочетании с гомонимной гемианопсией на другой стороне (рис.57) говорит о присоединении к гомонимной гемианопсии центральной скотомы. Это возможно при поражении зрительного тракта или латеральной части хиазмы в сочетании с поражением зрительного нерва на той же стороне. Гомонимная гемианопсия на противоположной очагу стороне обусловлена поражением зрительного тракта или латеральной части хиазмы, а односторонняя центральная скотома связана с поражением зрительного нерва на стороне очага.
Двусторонняя потеря проекции области жёлтого пятна в сочетании с гомонимной гемианопсией на другой стороне (рис.58) бывает чрезвычайно редко. Это возможно при поражении полюса затылочной доли одной гемисферы и поражении всего зрительного пути (или всей зрительной коры) другой гемисферы. Такое изменение поля зрения можно рассматривать как двустороннюю гемианопсию.
Рассмотрим другие варианты двусторонней гемианопсии. Перекрещенная квадрантная гемианопсия (рис.59) возникает, если очаг в одной гемисфере поражает нижнюю, а очаг в другой гемисфере — верхнюю половину зрительного пути выше хиазмы. Двусторонняя гемианопсия с сохранением узкого макулярного зрения (рис.60) описана выше. Нижняя (рис.61) и верхняя двусторонние гемианопсии могут быть полными, частичными и в виде гемианопических скотом в верхней или нижней (рис.62) половинах поля зрения обоих глаз.
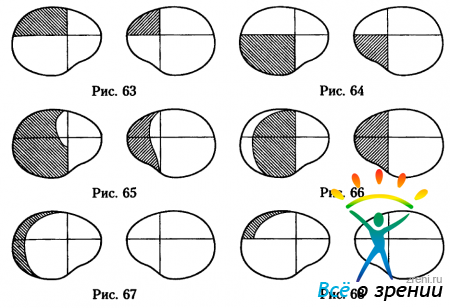
Верхняя квадрантная гомонимная гемианопсия (рис.63)
медленно развивается при опухолях височной доли и быстро появляется при инфарктах в бассейне задней мозговой артерии. Нижняя квадрантная гомонимная гемианопсия (рис.64) медленно развивается при опухолях теменной доли и быстро появляется при инфарктах в бассейне средней мозговой артерии. Подробнее патогенез квадрантных гомонимных гемианопсий описан в главе 4.
Асимметричные гомонимные дефекты поля зрения (рис.65) чаще бывают при поражении зрительного тракта, но могут быть и при более высоких поражениях зрительного пути, поэтому для проведения дифференциальной диагностики трактусовой и центральной гомонимных гемианопсий одного этого признака недостаточно.
Сохранность области височного полулуния при гомонимной гемианопсии (рис.66) возможна, если очаг поражения зрительного пути выше хиазмы не затрагивает волокон височного полулуния. Дефекты поля зрения развиваются на противоположной очагу стороне. Например, если очаг слева, то гемианопсия справа.
Изолированное выпадение области височного полулуния при очаге поражения выше хиазмы (рис.67) возможно, если патологический процесс затрагивает только волокна височного полулуния от сетчатки одного из глаз. Дефект расположен в поле зрения глаза, находящегося на противоположной очагу стороне.
При поражении нижней части волокон височного полулуния в зрительном пути выше хиазмы дефект поля зрения появляется только в верхнем наружном квадранте поля зрения глаза, противоположного стороне очага, то есть выпадает верхняя часть височного полулуния одного глаза (рис.68). Это может быть ранним симптомом опухоли височной доли, которая снизу давит на зрительный путь.
Вопросы дифференциальной диагностики трактусовой и центральной гомонимных гемианопсий, а также подробная топическая диагностика поражений зрительного пути выше хиазмы представлены в главе 4.
представлены обобщающие материал этой главы данные об изменениях поля зрения при поражении различных отделов зрительного пути.
- http://glazamed.ru/baza-znaniy/oftalmologiya/issledovaniya/3.4.4-perimetriya-c.5/
- http://glaziki.com/simptomy/vypadenie-poley-zreniya
- http://meduniver.com/Medical/luchevaia_diagnostika/polia_zrenia-xiazmalnii_sindrom.html
- http://mydocx.ru/2-72189.html
- http://medlec.org/lek-87604.html
- http://zreni.ru/articles/oftalmologiya/2417-topicheskaya-diagnostika-simptomov-porazheniya-zritelnogo-puti.html