


—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
Как Снимают Швы После Операции На Глаза
https://vk.com/topic-305423_36188443
https://vk.com/topic-302166_35484329
https://vk.com/topic-302104_35715942
После проведения операции при астигматизме, швы снимают не раньше
чем .
10 май — 1 — migrainesurgeryru Простое удаление швов . РИНОПЛАСТИКА ДЕНЬ 10/ СНИМАЮТ ШВЫ / РАССКАЗ КИРЫ О СВОЕЙ ОПЕРАЦИИ — Duration: 7:54.
снятие швов после удаления катаракты. Врач которая делала операцию
сказала, что швы нужно снять через три месяца . Прошло три месяца и на
осмотре другая врач, сказала что швы снимать не обязательно . Почему так.
Здравствуйте! Скажите, на какой день снимаются швы после операции на .
Швы снимают через 4-5 после практически любой операции на глазах .
29 авг . Стежки после операции по пересадке роговицы. после операции по
замене хрусталика:) тож швы были, их жутко неприятно снимать .
Мне после операции на глаза , снимали швы . Мне почему то щекотно было.
Я когда глазом моргну, меня сразу ругает врач. Щекотно .
Скажите, больно ли потом снимать швы ? . Снятие швов после операции .
Вот это да — до темноты в глазах больно, когда снимали !
Центра диагностики и хирургии заднего отдела глаза . После операции
экстрасклерального пломбирования ваш глаз заклеивают повязкой для того,
чтобы защитить . Эти швы обычно снимают через 10-14 дней после
операции .
В течение первых дней после операции возможны слезотечение, . Это
объясняет, почему роговичные швы желательно снимать не ранее, чем
через .
Когда снимают швы , и как в дальнейшем нужно ухаживать за глазами, для .
Швы после операции , может снять только врач в стерильных условиях, для .
защитить глаза от воздействия ультрафиолета и избежать пигментации .
Периодически покраснения глаза могут возникать и в будущем, т.к. Швы
обычно снимают через 5-7 дней после операции . Напоминаем Вам, в .
19 ноя . Дело в том что я немного запутался со сроком снятия шва . так долго, и
снять его можно через 9 месяцев после операции . После ЭЭК швы можно
снимать через 6 месяцев. Сайт про глаза и их заболевания.
27 07 . Но теперь появилась боль в глазах , обратились к окулисту в поликлинику,
который . Правильно ли это, через два года снимать швы ? . В течение
двух лет после операции шов, наложенный на роговицу, скорее .
Через 3 недели после операции на правом глазу, этот глаз .. Глаза такие
красные по тому что они отвергают шовный материал. Швы снимают
через 3-4 месяца, если нет отторжения шовного материала.
20 ноя . Моя история. Операция на глазах .. Так пролетели 1,5 недели
восстановления после операции . Снимать швы было немного боязно.
Здравствуйте! Скажите, на какой день снимаются швы после операции на
катаракту и глаукому . Почему на глазах ощущение масляной пленки?
Если после операции глаз снова начинает косить, то обычно когда это
происходит, .. Бывает такое что швы вобще не снимаются ? . И глаза
довольно бытро устают, под вечер бывает ощущение песка в глазу.
В течение 1,5-2 месяцев после операции состояние глаза будет . Есть ли у
Вас швы и когда их необходимо снимать , Вас предупредит лечащий врач.
Для того, что бы защитить глаза от раздражающего действия яркого света,
ветра и пыли на . Швы обычно снимают через 5-7 дней после операции .
После операции необходима профилактика инфекционного процесса, .
Швы с роговицы снимают через 1,5-3 месяца (в зависимости от размера, .
Поэтому сказать сразу через сколько дней снимают швы для всех не . Шв
источник
Как снимают швы после операции, знают далеко не все, но информация это необходимая, ведь она может застраховать от многих неприятных и непредвиденных ситуаций. Снятие швов должно проводится профессионалом по истечении необходимого времени.
Иногда швы не снимаются, так как после оперативного вмешательства используются специальные хирургические нити, которые рассасываются и не оставляют никаких следов.
Все же, в большинстве случае швы необходимо снимать. Когда и как это необходимо делать должен рассказать лечащий врач.
Во время любой хирургической операции происходит повреждение тканей. При лечении не всегда удается обойтись без шва, поэтому края раны стягиваются и соединяются при помощи скоб или нитей.
В последнее время все чаще используются специальные хирургические нити, которые не требуют последующего снятия — кетгут. По мере заживления раны такие нити просто рассасываются.
Если же после операции используют обычные нити, то через определенный промежуток времени шов необходимо снимать. Делаются они обычно шелковыми или капроновыми нитями.
Различают несколько типов хирургического закрытия ран:
- первичный — налаживается сразу после ранения или операции;
- вторичный — накладывается на гранулирующую рану;
- провизорные — накладываются на 4-5 день после операции.
Если шов наложен из нерассасывающегося материала на глубокую рану, то при отсутствии воспалительного процесса он остается в тканях навсегда.
Послеоперационные швы различаются еще и по своему виду — узловые, кисетные, обвивные. Тип шва выбирается исходя из раны или типа операции.
После наложения швов должен пройти определенный промежуток времени, обычно это не меньше недели.
Если они наложены на лице, шее, то сниматься могут и раньше, при условии отсутствия воспаления и при хорошем заживлении раны. Когда и как снимают швы после операции, фото можно посмотреть на специальных ресурсах.
Время снятия швов должно оцениваться только врачом и зависит не только от типа операции, но и от общего состояния больного.
О заживлении раны могут говорить следующие факты:
- образование корочки — грануляции на месте раны;
- выравнивание шва по цвету с основной коже.
Если есть уплотнения в ране, то это должно насторожить. Это может говорить о начале воспалительного процесса и неправильном заживлении.
Обо всех подозрениях необходимо срочно рассказать к врачу. Своевременное вмешательство может предотвратить развитие патологий.
Иногда возникают ситуации, когда швы расходятся. В этом случае необходимо обратиться к врачу и зашить рану заново, если она еще не зажила.
Также они могут разойтись на поверхности кожи и внутри раны. Если это произошло, пациент ощущает боль и дискомфорт, могут появиться выпуклости или ямки.
При расхождении может наблюдаться также повышение температуры тела, состояние постепенно ухудшается. Если операция была проведена на животе, то в этом случае может наблюдаться тошнота и рвота.
Плохое самочувствие, состояние рвоты и тошноты должно насторожить.
Нельзя оставлять такое положение на самотек, необходимо срочно обратиться к врачу! Ни в коем случае нельзя пытаться поправить шов самостоятельно, вообще не стоит дотрагиваться, обработайте септиком и отправляйтесь в больницу.
После операции на брюшной полости могут быть наложены швы на живот. Снимают их обычно на 7-10 день после проведения операции.
Снимать должен врач в стерильных условиях, так как существуют риски занести инфекцию, может начаться воспаление.
Для снятия швов используются такие стерильные инструменты, как анатомический пинцет и режущий инструмент. Предварительно рана обрабатывается септиками. Если швов несколько, то сниматься они должны поочередно.
Как снимают швы после операции на животе, видео вы можете посмотреть здесь:
Если интересует, как снимают швы после операции аппендицита, то техника снятия также, для этого можно посмотреть другие видео в сети. Кстати, если был косметический шов, то используют полипропилен, который снимают на 10 день, либо викрил/монокрил, который не требует снятия, так как он рассасывается.
Как снимают швы после операции с ноги, видео можно посмотреть ниже. Методика мало чем отличается.
Снимать швы необходимо обязательно, особенно если шов болит или в этом месте появилось уплотнение. При всех тревожных симптомах нужно обратиться к врачу и пройти осмотр.
Возможно, началось воспаление, в этом случае поход к врачу затягивать не стоит — понадобится спецобработка раны и досрочное снятие шовного материала.
Операции на лице одни из самых сложных, особенно в тех случаях, если требуется наложение хирургического материала. Всегда хочется сохранить красивую внешность, а шрамы — это далеко не лучшее украшение.
Если рана закрыта правильно и своевременно, то шрамов практически не остается, поэтому в этом деле главное довериться хорошему специалисту.
Как снимают швы после операции на глазах? По сути технология снятия везде одинаковая, если они выполнены поверхностно. Если они сделаны именно на роговице, а делают их после трансплантологии, то снимаются они не ранее чем через 8 месяцев.
Процедура снятия по сути безболезненная, но довольно неприятная. В некоторых случаях может применяться местное обезболивание, если пациент ощущает сильный дискомфорт. Во всех остальных случаях анестезия не применяется.
На сегодняшний день часто применяются лапараскопические операции. Это вмешательство имеет свои преимущества.
Лапароскопия подразумевает меньшие разрезы, через которые доктор проникает вглубь специальными приспособлениями, поэтому кожные покровы не сильно травмируются. Это ведет к тому, что восстановительный период короче, чем при обычной операции.
После проделанной работы врач зашивает небольшие разрезы. Возникает вопрос, как снимают швы после операции лапароскопии?
Для начала стоит отметить, что нужно ухаживать за приобретенными ранами, это ускорит восстановление. Для этого врачи советуют обрабатывать их антисептическими растворами, накладывать повязки, которая систематически нуждается в замене. Обо всех правилах ухода обязательно расскажет хирург.
Сами швы могут быть сделанными из рассасывающих нитей. Они сами исчезнут на 6-7 день.
Если были применены нити, которые не рассасываются самостоятельно, тогда нужно подождать, когда рана срастется. Врачи не могут определить точные сроки снятия швов. Этот вопрос решается в индивидуальном порядке.
Зачастую швы снимаются на 6-14 день после лапароскопии. Сам человек, в основном, все это время не находится в стационаре, так как выписка происходит намного ранее.
При своевременном снятии швов, не происходит их врастания. Кроме этого, восстановление должно осуществляться без осложнений, неприятных ощущений. При появлении боли, обратитесь к доктору!
Часто сильные травмы получают и домашние животные. Не стоит надеяться на то, что глубокие раны заживут сами, необходимо обратиться к ветеринару.
Если пустить все на самотек, в рану может проникнуть инфекция, с которой животное попросту не сможет справиться. Наложение и снятие швов у животных и человека практически одинаковое, отличие лишь в том, что область тела которая травмирована предварительно выбривается.
Снятие швов у кошки и у собаки производится также на 5-10 день после операции, все зависит от степени повреждения, быстроты заживления и общего состояния здоровья животного.
Если собака или кошка получили серьезные травмы, не медлите, обратитесь к врачу, не рискуйте здоровьем и жизнью домашнего питомца.
Снимать послеоперационные швы рекомендуется в больнице и делать это должен хороший врач. В некоторых случаях процедуру проводит медсестра.
Допускаются случаи, когда разрешается снятие в домашних условиях, но к процедуре необходимо тщательно подготовиться. Если есть возможность, все же обратитесь к врачу, чтобы избежать неприятных последствий.
Снимайте швы дома только в том случае, если уверены в хорошем результате, подошли все сроки и рана заживает нормально. Если рана выглядит воспаленной, а еще хуже — гноится, то в этом случае ни в коем случае не пытайтесь что-то предпринять самостоятельно, нужно обратиться к врачу.
Последовательность действий при самостоятельном снятии швов:
- Определитесь с инструментами и тщательно простерилизуйте их. Можно прокипятить инструмент, а после хорошо обработать спиртом или перекисью водорода. Ни в коем случае не снимайте ножом или тупыми ножницами, инструмент должен быть безопасным и в то же время достаточно острым!
- Тщательно вымойте и простерилизуйте шов и участок кожи вокруг него.
- Приподнимите первый узел и аккуратно потяните, когда появится светлая нить, ее необходимо подрезать. Теперь аккуратно при помощи пинцета вытяните нитку.
- Продолжайте так же выполнять действия по всем узлам. Не вытягивайте узел через кожу, только саму нить. В противном случае вы повредите кожу и может начаться кровотечение.
- Теперь необходимо тщательно проверить участок, чтобы в нем не осталось нитей. Обработайте рану и наложите стерильную повязку.
В принципе сложного ничего нет, но малейшая ошибка или неправильный подход грозят серьезными проблемами. Поэтому если все же есть сомнения, не рискуйте.
В домашних условиях не рекомендуется снимать швы, особенно после тяжелых операций, либо деликатных косметических. Иногда по ходу заживления хирург определяет, нужно ли оставить еще на несколько дней.
Бывают случаи, когда ране необходим специфический уход, который осуществим только в больнице профессионалом. Поэтому настойчиво не рекомендуется пациентам рисковать своим здоровьем и «красотой» будущего шрама.
Снимать швы необходимо в строго указанные врачом сроки. Если этого не сделать вовремя, обязательно начнется воспаление. Не допускайте этого, ведь тогда придется проходить дополнительное лечение.
Вообще, воспаление в ране грозит серьезными проблемами, в том числе и инфицированием, поэтому необходимо внимательно следить за состоянием и своевременно посещать доктора.
Сроки снятия и заживления раны — процесс индивидуальный. Сказать точно и определенно когда и как нужно снимать швы просто невозможно.
Каждая ситуация рассматривается исключительно в индивидуальном порядке врачом-хирургом. После снятия необходимо четко соблюдать все требования и рекомендации врача, только в этом случае полное заживление пройдет успешно.
источник
Блефаропластика позволяет сделать глаза моложе, а взгляд — выразительней. И хотя сама процедура относится к разряду несложных, на исход операции влияет реабилитационный период. Соблюдение определенных правил после хирургического вмешательства позволит сократить период восстановления, а также избежать таких неприятностей, как последствия и осложнения. Так в чем же состоит реабилитация после блефаропластики верхних и нижних век? Узнаем далее.
Блефаропластика относится к малотравматичным методам омоложения. Во время операции пластический хирург делает разрез на верхнем веке (в складке) или на нижнем (прямо под ресницами). Или на обоих участках сразу, если выполняется круговая блефаропластика. В ходе операции врач извлекает подкожный жир, провоцирующий появление «мешков» под глазами или нависание века над ними. После делается аккуратный шов и операция завершается.
При использовании трансконъюктивальной методики разрез делается лазером на внутренней стороне век и шов получается незаметным.
Обратите внимание! Если операцию проводит опытный хирург, риск возникновения осложнений минимален. В этом случае окончательный результат зависит от пациента. А точнее, от того, каким будет уход после блефаропластики.
Когда снимают швы, зависит от метода проведения блефаропластики век:
- если в ходе процедуры накладывались саморассасывающиеся нити (кетгут), убирать их не нужно;
- снятие швов не требуется и после операции лазером — трансконъюнктивальной блефаропластики;
- на какой день снимают швы при использовании обычных нитей — на 3-й или 4-й, в некоторых случаях срок может продлиться на неделю. После этого на месте шва образовываются рубцы, которые постепенно разглаживаются и превращаются в белые, едва заметные линии.
Больно ли снимать швы? Процедура безболезненна, как и снятие пластыря.
Несмотря на то что реабилитация после блефаропластики верхних и нижних век длится в среднем 2 недели, восстановительный период продолжается до 12 недель. Именно столько нужно для того, чтобы полностью затянулись рубцы после операции. Причем наиболее заметными они будут первый месяц, когда шов на веках остается красного цвета. Дальше рубцовая линия белеет и почти не отличается от кожи вокруг нее.
Кожа век очень тонкая, регенерирует быстро, поэтому шрамы будут не сильно заметны. Но если не соблюдать рекомендаций хирурга, они могут огрубеть. Для разглаживания рубцов применяются различные мази. Чем мазать швы, решает врач через несколько дней после блефаропластики век.
В послеоперационный период хирург дает рекомендации, которые помогут избежать осложнений.
Так, на 3–4-й день желательно показаться доктору для проверки и снятия швов. До этого момента стоит побольше отдыхать.
В первые 1–2 недели нужно соблюдать такие правила:
- нельзя прикасаться ко шву, тереть его или подвергать какому-либо воздействию;
- следует отказаться от чтения книг, просмотра телевизора;
- под запретом линзы и декоративная косметика;
- чтобы избежать отечности после блефаропластики, спать необходимо только на спине с чуть приподнятой головой;
- отказаться от посещения бассейнов, бань, саун;
- в первый день нельзя умываться;
- на второй-третий день после проведенной блефаропластики разрешается мыть голову, не затрагивая век; умываться нужно очень осторожно;
- защищать глаза от ультрафиолетовых лучей, надевая солнцезащитные очки перед выходом на улицу;
- ограничить потребление соленой пищи и отказаться от алкоголя, чтобы избежать чрезмерной отечности век;
- заниматься спортом после блефаропластики не рекомендуется, пока полностью не закончится срок реабилитации; чрезмерные физические нагрузки могут спровоцировать повышение глазного давления, по этой же причине лучше не наклоняться вперед.
После того как швы и пластырь с век сняты, можно пользоваться мазью для быстрого заживления и разглаживания рубцов. Кроме того, доктор может посоветовать антисептические глазные капли для предупреждения пересыхания роговицы или холодные компрессы для снятия с век отеков.
Реабилитация после операции подразумевает и выполнение специальных упражнений, которые следует выполнять со второго-третьего дня.

- физиотерапия;
- микротоки;
- лазерная шлифовка;
- упражнения для глаз;
- массаж;
- мезотерапия;
- лекарственные и косметические препараты.
Как правило, они применяются уже после реабилитационного периода (через 2 недели), чтобы ускорить процесс заживления.
Важно! Любые действия, направленные на восстановление глаз и век после хирургического вмешательства, нужно обязательно обсуждать с врачом.
Микротоки после блефаропластики помогают быстрому восстановлению. После процедуры происходят такие процессы:
- снимается воспаление и усталость;
- выводится лишняя жидкость и уменьшаются отеки на веках;
- улучшается отток лимфы;
- ускоряется заживление ран;
- мышцы расслабляются и восстанавливаются.
Также микротоковая терапия применяется для профилактики образования келоидных рубцов после блефаропластики.
Стимулирует обменные процессы, улучшает кровообращение и способствует восстановлению клеток. В ходе процедуры под кожу в области век вводятся инъекции с лечебными препаратами, в составе которых находятся аминокислоты, витамины, растительные компоненты и прочие полезные вещества.
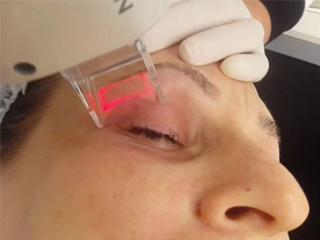
В ходе процедуры нужные места подвергаются воздействию углекислотного лазера и верхний ороговевший слой кожи очищается. Длится сеанс 30–60 минут.
После лазерного воздействия возможно несильное ощущение жжения и шелушение на веках, которые проходят в течение 10 дней. Назначается лазерная шлифовка не ранее, чем через 2 месяца после блефаропластики век.
Применяются для глаз после операции, когда нужно снять воспаление, восстановить рецепторы дермы, укрепить сосуды, воспрепятствовать образованию тромбов и улучшить общее состояние век.
Популярные средства:
- Лиотон — поможет избавиться от отеков, убрать синяки, воспаления, снимет боль;
- Локоид — снимает отек и воспаление, дезинфицирует;
- для укрепления капилляров, устранения пигментаций и смягчения рубцовых тканей применяется Дерматикс;
- убрать синяки и отеки с век поможет также Троксевазин;
- хорошо работают препараты Кело-лот и Контрактубекс для разглаживания рубцов после блефаропластики.
Внимание! Наносятся лекарственные мази на веки ватной палочкой строго по линии шва. Не допускается втирание и чрезмерное нанесение. Стандартный курс: в течение месяца дважды в день.
Среди косметических и народных средств, помогающих облегчить состояние век в реабилитационный период, могут применяться:
- гели с кофеином, ретинолом, экстрактом китайского гриба;
- отвары из ромашки, шалфея, сока листьев петрушки, липы, которые используются в качестве компрессов на веки.
Назначаются в первые два–три дня после блефаропластики для профилактики пересыхания и проникновения инфекции в области век, так как глаза еще слегка приоткрыты. Это может быть Левомицетин или Альбуцид. Закапывать их нужно через каждые 3–4 часа по две капли. Если проводилась пластика нижних век, во внутреннюю их поверхность (конъюнктиву) закладывается на ночь гель Солкосерил.
Независимо от того, проводилась блефаропластика верхних или нижних век, в период реабилитации назначается специальная гимнастика. Она помогает привести мышцы в тонус, усилить кровоснабжение и восстановить функциональность глаз.
Делать лучше дважды в день: утром и вечером.
Основные упражнения:
- Сфокусировать взгляд на точке вверху, внизу, слева и справа.
- Поднять лицо вверх и непрерывно моргать в течение 30 секунд.
- Зажмуриться, затем открыть глаза и сразу сфокусировать взгляд на дальней точке перед собой.
- Указательные пальцы расположить на висках и потянуть слегка кожу в стороны. Глаза при этом закрыты.
- Закрыть глаза и прикрыть веки указательными пальцами. Не отрывая пальцев (без давления), посмотреть вверх.
- Откинуть голову назад и сфокусировать взгляд на кончике носа. Расслабиться.
Каждое упражнение следует повторить по 5–7 раз, за исключением второго.
Чтобы избежать осложнений, связанных с блефаропластикой, врач может посоветовать массаж. Процедура способствует улучшению кровообращения, выведению токсинов и улучшению работы лимфотоков. Каждое движение нужно выполнять по 10 раз, прижимая точечно пальцы по часовой стрелке в таких местах:
- на висках;
- от внешнего края нижнего века к внутреннему;
- на крыльях носа;
- двигаясь по верхнему веку, надавливать от внутренней части глаза к виску.
Любые физиопроцедуры и другая терапия после блефаропластики помогают быстрее восстановиться. Но и у них есть противопоказания и побочные эффекты. Поэтому о целесообразности их применения следует поговорить с доктором.

- пользоваться декоративной и уходовой косметикой;
- трогать веки во время умывания, а умываться только кипяченой теплой водой или травяным отваром;
- заниматься спортом.
Ограничить физическую активность следует на весь восстановительный период — 1–2 месяца. Чрезмерные нагрузки (и спорт в том числе) могут вызвать колебания давления, что скажется на заживлении и даже может вызвать осложнения.
Неудачная блефаропластика чаще всего является результатом неопытности пластического хирурга или же нарушения правил реабилитационного периода. Но даже при опытном враче и соблюдении всех рекомендаций есть риск возникновения побочных эффектов. Об этом пациента предупреждают перед тем, как прибегнуть к хирургическому вмешательству.
Стоит отметить, что в течение первой недели могут быть явления, которые почти всегда следуют за проведенной блефаропластикой:
- отечные мешки под глазами и над ними;
- синяки — у курильщиков вероятность их возникновения намного выше, чем у некурящих;
- нередко глаза слезятся.
Как правило, все это относится к ранним последствиям операции и быстро проходит. С лечением или без него — решает врач.
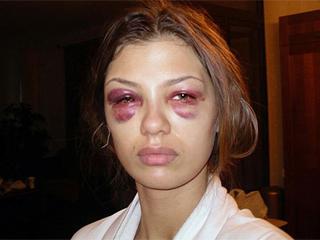
- слезоточивость остается — требуется расширение слезных каналов с помощью специального зонда;
- гематомы не рассасываются — от синяков под глазами помогут охлаждающие травяные компрессы;
- раздваивания предметов — проходит в течение двух недель;
- аллергические реакции — назначается прием антигистаминных препаратов.
Бывает, что в течение и после реабилитационного периода тянет швы и/или появляются на их месте белые вздутия. Такое явление может наблюдаться достаточно долгое время после блефаропластики — до года. Как правило, симптомы уходят без лечения. Чтобы ускорить процесс разглаживания рубцов, специалисты рекомендуют лазерную шлифовку.
Но если перечисленные симптомы все равно не проходят, к ним добавляются новые реакции, это сигнал скорейшего обращения к доктору за консультацией. В таком случае могут быть неудачные осложнения после блефаропластики и вполне возможно, что потребуется срочное хирургическое вмешательство.
Что делать, если возникают более тяжелые последствия блефаропластики век — нужно сразу же обратиться к офтальмологу и хирургу за консультацией.
Лечение назначается в зависимости от того, насколько серьезным является осложнение.
На то что после блефаропластики образовались келоидные рубцы, указывают такие признаки:
- на веках, где есть швы, соединительная ткань разрастается, становится более плотной и занимает большую площадь, чем изначальное повреждение;
- могут появиться на веках наросты;
- указанные участки нередко чешутся, появляется жжение и даже боль.
Для лечения келоидных рубцов применяются:
- кремы и мази;
- криотерапия — обработка швов жидким азотом при низкой температуре;
- лазерная шлифовка;
- хирургия, которая помогает не всегда и иногда появляется еще больший рубец;
- инъекции стероидов или иммуномодуляторов — наиболее эффективный способ для коррекции огрубевших швов.
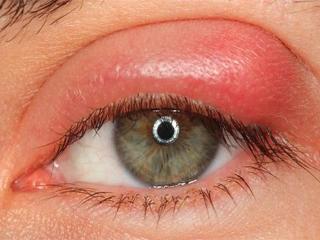
- формирующейся рубцовой ткани на веках и не являются тревожным сигналом;
- локального отека, который часто возникает на раннем периоде реабилитации и относится к неопасным последствиям блефаропластики;
- кисты, появившейся из-за неправильно выполненного шва;
- выбухания века, появившегося в результате неправильного соединения мышцы и хряща ресничного края века;
- появления пиогенной гранулемы.
Воспаление глазной роговицы часто возникает после подтяжки век. Проявляется сухостью слизистой. Для лечения назначаются глазные капли.
Опасны тем, что не всегда проявляются на ранних сроках и могут стать заметными даже через 2 месяца после проведенной блефаропластики.
Глаза разные могут являться следствием неправильно наложенных швов. Иногда состояние стабилизируется само собой или же требует повторной операции. Также это может быть связано с гиперкоррекцией кожи — чрезмерным ее удалением. В этом случае повторная хирургия на веках неизбежна.
Как и разные глаза, может стать результатом неправильного наложения швов во время блефаропластики. Другими причинами являются: сильный отек, некачественный материал для сшивания. Чтобы избежать инфицирования подкожных тканей, нужно снова наложить швы.
Опасным следствием является и проникновение инфекции. Может возникнуть из-за:
- нарушений норм санитарии во время блефаропластики;
- несоблюдения врачебных рекомендаций в течение реабилитационного периода.
Лечение включает в себе применение бактерицидных мазей, антибиотиков. При сложном течении инфекции может понадобиться вскрытие раны и обработка внутренних тканей век.
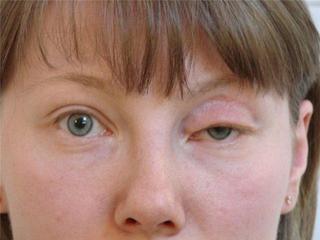
Осложнения после блефаропластики, требующие срочного хирургического вмешательства:
- блефароптоз — опущение верхнего века, связанное с повреждением глазных мышц;
- напряженная гематома — возникает, когда проводилась нижняя блефаропластика, и были повреждены сосуды;
- ретробульбарная гематома — кровь скапливается позади глазного яблока, если срочно не исправить, существует риск потери зрения;
- диплопия (раздваивание предметов) — если речь идет о следствии повреждения мышц глаза;
- ухудшение зрения и его потеря — в результате отеков, орбитального кровоизлияния и прочее;
- эктропион (выворот) глаза — глаза полностью не закрываются и слизистая пересыхает; сначала назначается массаж, а в случае его неэффективности — повторная хирургия век.
Также тревожным сигналом является отечность, которая не проходит за 2 недели.
Важно! Если после блефаропластики остались мешки и они даже становятся больше с каждым днем, значит, нарушена работа сосудов и отечность является проявлением нагноения внутри глаз.
После того как сделана блефаропластика век, наступает период реабилитации. Сколько все заживает, и как быстро можно вернуться к обычной жизни, зависит от того, каким будет уход после операции, а также от:
- состояния здоровья пациента;
- особенностей строения эпителия глаз;
- возраста — чем старше, тем дольше будет восстановление.
Ранний срок реабилитации длится около 2 недель. Окончательное заживление всех тканей и рубцов происходит в течение двух месяцев — поздний срок. Соблюдение рекомендаций врача поможет значительно сократить реабилитационный период и избежать нежелательных последствий блефаропластики.
Сразу после операции пациенту следует побыть в клинике: от нескольких часов до суток. После ему можно возвращаться домой.
Восстановление после блефаропластики рассматривается как реабилитация по дням:
1-й день. Веки опухшие, болят. Разрешается прием обезболивающих препаратов. Врач может посоветовать компрессы. Трогать прооперированную область нельзя. Важно соблюдать постельный режим.
2-й день. Можно принимать душ и мыть голову, не допуская попадания воды и шампуня на веки и швы. Назначаются глазные капли и упражнения. Глаза перетруждать нельзя.
3–5-й день. Как правило, с век снимаются швы. Если врач разрешит, можно снова носить контактные линзы.
6-й день. Снимаются антисептические пластыри.
7-й день. Отеки и синяки уменьшаются или даже исчезают совсем. Все еще нельзя пользовать декоративной косметикой.
10-й день. Уходят почти все видимые признаки: гематомы, отеки. Можно применять косметику. Желательно — для чувствительных глаз.
14-й день. Швы на веках почти незаметны. Глаза выглядят хорошо.
50-й день. Если не было никаких осложнений, может считаться окончанием реабилитационного периода. Рубцы незаметны даже без косметики. Можно полностью возвращаться к прежней жизни и заниматься спортом.
Красивые глаза с блефаропластикой — это реально. Но только в том случае, если операцию проводил высококвалифицированный врач. Ведь несмотря на то, что такая процедура относится к разряду легких, последствия могут быть очень тяжелыми — вплоть до нагноений и даже потери зрения.
Только опытный хирург сделает подтяжку качественно, минимизируя риск появления побочных эффектов и окажет правильную помощь, если осложнений избежать не удалось. И пусть блефаропластика чревата осложнениями, многочисленные отзывы свидетельствуют о том, что такая операция делает глаза красивее, а эффект длится долго — до 10 лет. Главное, попасть к хорошему специалисту и четко следовать его рекомендациям в течение всего периода реабилитации.
Пластический хирург Сергей Прокудин рассказывает об особенностях блефаропластики.
источник
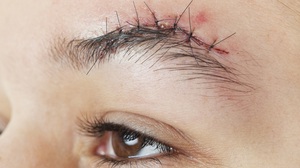
Накладывает и снимает швы врач, а необходимы они для срастания тканей. На какой день снимают швы после операции и как именно — зависит от совокупности факторов.
Например, от части тела, на которую они накладываются, от повреждений тканей и особенностей восстановления человеческого организма. Также на это влияет, помимо всего прочего, возраст пациента.
Независимо от характера раны, шовный материал удаляется из неё только при надёжном срастании её краёв. Но со снятием шовных нитей важно не затягивать, так как это может вылиться в серьёзные проблемы, если эти нити не удалить своевременно. При ношении дольше необходимого они врастают в кожу, что в дальнейшем оставляет на ней заметные рубцы. Кроме того, есть опасность нагноения шва.
В зависимости от раны пациенту может накладываться один из двух видов швов — каждый со своими достоинствами и недостатками:
-
Погружные. Если вам наложили именно их, то волноваться по поводу их снятия не стоит. Они состоят из натуральных материалов, которые постепенно рассасываются в тканях пациента естественным образом, не вызывая отторжения у организма. Их недостатком является малая прочность, поэтому, нося такие швы, нужно соблюдать осторожность, избегая резких движений и чрезмерных нагрузок. Состоять эти швы могут, например, из тонких овечьих кишок (кетгут). Их рассасывание — полностью естественный процесс без последствий для человека, обусловленный гидролизом и ферментами тканей;
- Съёмные. Они не рассасываются сами, а подлежат удалению после того, как рана срастётся. Такие швы имеют достоинство в виде прочности, существенно превосходящей прочность погружных. Соответственно, со съёмными нитями пациент может вести более активный образ жизни. Изготавливают их как из натуральных материалов наподобие шёлка, так и из синтетических — нейлона, капрона и других. Также бывают металлические швы в виде скоб и проволок.
Независимо от вида швы должны отвечать определённым требованиям: не препятствовать кровообращению в тканях раны, не терять прочности до её заживления и не оставлять в ней полостей.
Существует множество факторов, от которых зависит, когда именно после операции происходит удаление шовных нитей. Единственное, что можно однозначно сказать по этому поводу — после сращения краёв раны, а это зависит от того, насколько она серьёзна, где находится и каковы особенности организма пациента. Наиболее длительное время на восстановление требуется пожилым людям и тем, чей организм ослаблен болезнями.
Факторы, влияющие на сроки снятия швов:
- общее состояния организма;
- появление осложнений после операции;
-
способность тканей к восстановлению;
- характер операции;
- область операции;
- глубина разреза;
- шовный материал;
- наличие состояний, осложняющих восстановление организма (недугов, не связанных с операцией, но влияющих на общее состояние больного);
- возникновение инфекции (при инфицировании разреза нити удалят, чтобы рана была открыта).
Дать однозначный ответ на вопрос о том, через сколько дней снимают швы после операции, нельзя. В каждом отдельном случае сроки индивидуальны. Для того чтобы их уточнить, нужно разговаривать с врачом и трезво оценивать состояние своего организма. Можно говорить только о приблизительных сроках снятия, взятых из статистики и медицинской литературы:
- при операции на лице или шеи — снимаются через 4−5 дней;
- на голове — через 6 дней;
- в областях груди — через 10−14 дней;
- с прооперированной стопы или голени — через 10−12 дней;
- при локальных операциях брюшной области — через 6−8 дней;
- после ампутаций снимаются по истечении 12 дней.
В среднем, если брать во внимание статистику, швы чаще всего снимаются через 6−9 дней. Сам этот процесс осуществляется путём вытягивания узла нити вверх до тех пор, пока скрытая в тканях нить не покажется над кожей и её не перережут. При длинных ранах сначала снимается первая половина швов, а через несколько дней — вторая половина.
Срок может варьироваться в зависимости от используемых шовных нитей. Врач подбирает для них тот материал, который отвечает требованиям для заживления каждой конкретной раны. Именно по выбранному им материалу для её зашивания можно делать выводы о примерных сроках. Ориентироваться нужно на то, как долго нити способны удерживать рану. Кроме того, шовные нити имеют и другие характеристики, в зависимости от их вида:
- Кетгут обычный. Погружной материал. Удерживает рану 7−10 дней. Примерно через две недели теряет около половины своей изначальной прочности. Рассасывается в тканях через 30−50 дней;
-
Кетгут хромированный. Этот материал способен поддерживать рану 21−28 дней, а рассасывается около трёх месяцев;
- Дексон. Представляет собой рассасывающуюся синтетическую нить. Удерживает края раны около четырёх недель. Начинает рассасываться через месяц, а заканчивает через три;
- Шёлк. Не рассасывается. Теряет прочность на разрыв в течение года, поэтому подсчитывать, сколько времени ходить со швами из этого материала, не обязательно — в любом случае их снимут гораздо раньше, чем шёлк успеет износиться;
- Хирургический лён. Половину своей прочности теряет в течение полугода с момента зашивания. Через два года сохраняет чуть больше трети от своей начальной прочности.
Подсчитать примерные сроки снятия швов по материалам, из которых они изготовлены — дело сложное. Гораздо проще этого добиться, поговорив с врачом. Однако некоторые параметры шовного материала знать полезно. Например, если у вас рана стопы или голени, которая зашита нитями из обычного кетгута — возможно, следует задаться вопросом о квалификации оперировавшего вас врача. Дело в том, что эти места на ногах относительно проблемные и требуют длительного ухода, а кетгут не отличается прочностью и долговечностью.
Лучшим решением по удалению из раны нитей будет поход к врачу, но бывают редкие ситуации, в которых это затруднительно. При аккуратности и наличии определённых знаний нити можно удалить самому, однако если они вросли в ткани — забудьте об этом и обратитесь к медику. Опасность снятия швов в домашних условиях кроится в том, что вы можете занести в заживающую рану инфекцию. Но если вы решились, то приготовьте всё необходимое:
- пинцет;
- острые ножницы;
- марлевую салфетку с пластырем и бинтами;
- йод и перекись водорода;
- кастрюлю с кипятком и медицинский спирт.
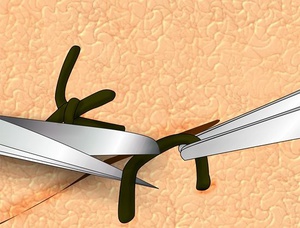
Если ничего не получается — возможно, нить вросла, и в этом случае не стоит продолжать её извлечение самостоятельно. При условии, что нить всё же тянется, обрежьте её ножницами так, чтобы узла не осталось. Затем при помощи пинцета возьмите нить с края шва, противоположного краю перерезанной нити, и аккуратно потяните. Важно: проходящая через ткани нить должна быть чистой, иначе от всех самостоятельных манипуляций нужно сразу же отказаться.
Удалив нить из раны, обработайте её вновь, желательно перекисью водорода. После этого воспользуйтесь пластырем и стерильной повязкой — плотно, но при этом чрезмерно не сдавливая, закройте ими место, с которого были удалены швы.
Занятие такой домашней медициной — дело на свой страх и риск. Идя на это, вы подвергаете себя опасности инфицировать рану, и поэтому лучше доверить снятие швов специалисту, опираясь на описанные сроки и назначения вашего врача.
источник
Чтобы выбрать медицинское учреждение для лечения птеригиума глаз необходимо учитывать, в первую очередь, квалификацию врачей.
После неудачной операции может произойти рецидив заболевания, а также возникновение косметических недостатков. Следует учитывать репутацию учреждения и стоимость лечения.
Птеригиум — офтальмологическая аномалия, которая проявляется в виде крыловидных наростов на слизистой оболочке глазного яблока (конъюнктиве), которые могут прорастать в роговицу. Это заболевание чаще возникает у людей в пожилом возрасте.
Развитие птеригиума глаз больше происходит у пациентов, которые живут в таких местах, где на них постоянно воздействуют неблагоприятные погодные условия (порывистые ветры, сильный холод, пыль, усиленное ультрафиолетовое излучение).
Фото 1. Так выглядит птеригиум — крыловидный беловатый нарост на слизистой оболочке глазного яблока.
Птеригиум может долгое время быть небольшим, в этом случае он не нуждается в лечении. Разрастание обычно происходит медленно, в течение многих лет. А может расти достаточно интенсивно и влиять на зрительные функции. Птеригиум чаще всего вырастает из угла глаза, находящегося вблизи к носу. Обычно заболевание проявляется на одном глазу, но бывает — сразу на двух.
Один из способов избавления от птеригиума — с помощью лазера.
При проведении данной процедуры глаз фиксируют с помощью держателей, он должен быть открытым и неподвижным, затем закапывают анестезирующие капли (Иннокаин).
При осуществлении лечения лазером устраняется головка крыловидной плевы. Современная техника делает данную процедуру безопасной и предотвращает появление осложнений воспалительного характера после ее проведения. Устранение птеригиума с помощью лазера уменьшает вероятность появления рецидивов, помогает избежать влияния человеческого фактора на область воздействия (исключается занесение инфекции).
Данный способ простой в исполнении и имеет свои плюсы:
- стерильность;
- возможность появления белесых пятен на роговице.
Противопоказаний для данной процедуры нет.
Применение хирургического вмешательства необязательно, если птеригиум не имеет патологического характера и не увеличивается на зрачок. Однако по желанию пациента птеригиум может быть устранен в косметических целях.
Для подготовки к хирургической операции, которая показана при усилении симптомов аномалии, необходимо:
- вечером, за день до ее проведения, нужно положить на глаз мазь, назначенную врачом;
- привести с собой человека, который поможет вернуться домой, так как самостоятельно пациент не сможет ехать после операции;
- приехать в медицинское учреждение за полчаса до назначенного времени;
- принести все используемые препараты, которые необходимо продолжать принимать в обычном режиме, кроме лекарств, запрещенных перед самой операцией (аспирин и антикоагулянты — средства для разжижения крови). Об их приеме обязательно сообщить врачу;
- для уменьшения вероятности занесения инфекции следует помыться.
Хирургическое вмешательство обычно осуществляется с использованием местной анестезии. В таком случае прием пищи и питья должен быть за 3 часа до его проведения.
Анестезия проводится способом закапывания анестетика либо его введения вблизи глаза.
Во время операции птеригиум устраняется с поверхности глаза, и на данный участок накладывается часть здоровой конъюнктивы (глазной оболочки), которую извлекают из другого участка глаза. Фиксирование данного трансплантата на роговице проводится с использованием шести швов или с помощью биологического клея.
Также применяется специальное лекарственное средство Митомицин, которое используется для того, чтобы не допустить рецидив птеригиума.
Операция проходит безболезненно, так как закапывается обезболивающий препарат. Продолжительность операции около 30 минут.
К осложнениям, которые могут возникнуть после операции, относят:
- кровоподтеки из травмированных сосудов;
- наличие боли, которая связана с травмой роговицы (даже самому опытному специалисту не удастся предотвратить микротравмы роговой оболочки);
- продолжительная гиперемия (покраснение) слизистой оболочки, являющейся наружным покровом глазного яблока;
- повторное появление нароста.
Возможность рецидива составляет 35-40%. Не допустить этого помогает применение митомицина для профилактики, который имеет способность затормаживать рост тканей.
Проведение операции становится сложнее, если пациент приходит на обследование на запущенной стадии заболевания, когда нарост полностью закрывает зрачок. Такие случаи бывают следствием потери зрения.
После оперативного вмешательства изредка могут появиться данные осложнения:
- занесение инфекции в рану;
- диплопия (аномалия, при которой пациент видит предметы раздвоенными);
- аллергия на шовный материал;
- рубцы на роговице;
- несостоятельность трансплантата;
- гемофтальм (кровоизлияние в область между сетчаткой и хрусталиком);
- перфорация глазного яблока;
- отслоение сетчатки;
- эктазия роговицы (заболевание, характеризующееся выпячиванием ее кпереди, изменением оптических свойств) или склеры (выпячивание склеры).
Роговица, с которой устраняется птеригиум, является самой чувствительной оболочкой глаза, потому после операции возникает развитие роговичного синдрома: появляется боль, которая препятствует пациенту открывать глаз, слезоточивость.
Эти признаки пройдут самостоятельно после заживления раны.
На протяжении нескольких часов после операции может быть кровотечение из кровеносных сосудов конъюнктивы, тогда нужно заменять повязку. При проведении операции есть риск проникновения крови под конъюнктиву и возникновение кровоизлияния. Это случается из-за того, что в птеригиуме находятся кровеносные сосуды, поэтому покраснение глаза наблюдается на протяжении 1-2 недель. В специальном лечении оно не нуждается.
Так как после операции по устранению птеригиума на конъюнктиву накладываются швы, то сперва после операции у пациента будет чувство соринки в глазу. Когда швы рассосутся, примерно через неделю, эти ощущения пройдут.
В случае, когда птеригиум полностью закрывает зрачок, зрение восстановить целиком невозможно.
источник
При выборе места, где будет проведена операция, стоит обратить внимание на то, как оснащено медицинское учреждение, насколько квалифицированными являются врачи, и обязательно узнать об отзывах тех, кто уже здесь оперировался.
Среди видов хирургического вмешательства по восстановлению зрения, можно выделить основные, это лазерное лечение, такие виды как склеропластика и викрэктомия. Все операции имеют свои особенности и предостережения, всегда окончательное решение остаётся за квалифицированным хирургом.
- Лечение лазером применяется, чтобы удалить поверхностный слой роговицы. Для этого используется метод LASIK ,а также такой способ как ФРК операция. В редких случаях к вмешательству прибегают, когда сильно повышается глазное давление. Глаукома может исчезнуть только на определённое время, симптоматика может возобновиться, поэтому для лечения более серьёзных заболеваний требуются иные методы.
- Склеропластика имеет своей целью закрепить верхние слои глазного яблока, что позволяет устранить близорукость. Этот метод также хорошо отработанный и относится к несложным вмешательствам. Он не несёт каких-либо серьёзных последствий, пациент оперируется под местной анестезией.
- Витрэктомия – сложный вид операций, который проводится в амбулаторных условиях, и занимает довольно длительный период, около трёх часов, при отсутствии осложнений. Во время процесса хирург удаляет ткани, поражённые болезнью, деструктивные волокна стекловидного тела, а в особо тяжёлых случаях стекловидное тело удаляется полностью. Как замена, используется специальная жидкость или силиконовое наполнение.
Подробнее о ФРК операции читайте тут.
Это вид достаточно хорошо отработанный, поэтому пользуется большой популярностью. Здесь операция проходит способом эксимерного лазера, она в большинстве случаев проходит успешно, и человеку возвращается утраченное зрение без какого-либо ущерба для здоровья. Среди показаний для применения лазерной коррекции зрения существует несколько показателей:
- Если наблюдается помутнение хрусталика.
- На лицо отслоение сетчатки.
- Изменилась структура стекловидного тела.
- Сосуды сетчатки имеют следы поражения, чаще всего связанные с диабетом.
После того, как лечение завершится, пациент находится под наблюдением докторов ещё пару часов, это нужно для контрольного осмотра глаз. Хирург должен убедиться, что верхние слои роговицы правильно присоединились. Дотрагиваться в это время до глаз категорически запрещается. Последующий период также требует определённого поведения пациента:
- После ухода домой, следует помнить о регулярных визитах в клинику по назначению врача. Это делается для контроля над процессом заживления.
- Врачом делается назначение на закапывание в глаза специального раствора по схеме, нарушать которую нельзя ни в коем случае. Длительность и частота закапывания также должна строго контролироваться, обычно процедуры проводятся дома два-три раза в день. Капли продаются в аптеке по рецепту врача.
- Можно применять после хирургического вмешательства лекарственные препараты для успокоения или обезболивания.
- Не рекомендуется в первые сутки после вмешательства спать на боку или животе, только на спине.
- После лазерной коррекции зрения категорически запрещено использовать шампуни, мыло, любые раздражающие средства. Этот период следует выдержать в течение 3-4 дней.
- Курение исключается на недельный срок. Алкоголь на более длительный период.
- Также в течение семи дней стоит отказаться от: бассейнов, саун, купания в любых водоёмах, посещения пляжей и соляриев.
- Запрещены экстремальные виды спорта и сильные физ.нагрузки.
- Необходимо носить очки с солнцезащитным эффектом и соблюдать покой.
Для ускорения реабилитационного периода многие клиники предлагают пройти курс по адаптации с помощью специально созданного для этого аппарата. Он основан на компьютерном тренинге с использованием видео манипуляций. Эти тренинги позволяют ускорить выздоровление и отказываться от них не стоит.
При соблюдении рекомендаций, пациент может довольно быстро восстановить зрительные функции и почувствовать облегчение.
К каким рекомендациям после операции катаракты следует придерживаться читайте здесь.
Необходимо помнить, что после сложной операции на глаза, организм испытывает крайнюю необходимость в восстановлении. Естественным образом возникает вопрос реабилитации. Если соблюдать все пункты этого периода, то можно не допустить негативные последствия в виде осложнений.
Когда вы возвращаетесь домой после оперативного вмешательства, вы имеет на руках рецепты на капли, которые имеют множество видов: антибактериальные или противокатарактные. Для адаптации глаз они крайне важны, поэтому принимать их входит в основу реабилитационного периода.
Как правильно закапывать капли в глаза:
- Нужно лечь, так как стоя делать процедуру нельзя.
- Следует слегка оттянуть нижнюю часть веко.
- Закапать две капельки и отпустить веко.
- Можно прижать стерильную салфетку.
- При назначении нескольких препаратов, соблюдать интервал не менее пяти минут.
- Не прикасаться пипеткой к частям глаза.
Если слезятся глаза, какие капли нужно капать смотрите по ссылке.
Если операция при катаракте имела тяжёлый характер, то врач может потребовать ношение повязки, это помогает предохранить глаза от разных неприятных моментов в виде природных явлений, повреждений и других непредвиденных моментах. Здесь лучше воспользоваться одноразовыми материалами.
Глаза в послеоперационный период могут покраснеть, повыситься слезоточивость, но эти симптомы пропадут через несколько дней, стоит запастись терпением. Для того, чтобы осуществлять контроль за ходом выздоровления, назначаются даты посещения врача, по этому плану следует действовать неукоснительно:
- Осмотр после манипуляций.
- Через неделю.
- Через месяц и далее. Здесь может быть у каждого индивидуальная схема.
Правила поведения пациента после удаления катаракты, нельзя:
- Спать на стороне прооперированного глаза.
- Делать резкие движения.
- Поднимать тяжести.
- Управлять автомобилем.
Любое вмешательство во внутренние органы может вызвать осложнения, глаза не являются исключением, потому так важно соблюдать предписания врача. Однако, нередки случаи отрицательных последствий, они могут проявиться в виде:
- Кровоизлияния.
- Инфицирования.
- Отёчности.
- Увеличения давления внутри глаза.
- Смещения хрусталика.
Осложнений может быть больше, среди них проявляются и очень тяжёлые, но шансы на удачное выздоровление есть у каждого человека. В случае каких-либо воспалений или отклонений от нормы во время реабилитации, вся врачебная помощь ложится на плечи той клиники, в которой была проведена операция.
После того, как проведена операция на глазу по удалению глаукомы, больному выдаются советы для облегчения состояния, в которые входят основные пункты, помогающие добиться быстрого и эффективного заживления.
- Несколько часов пациент обязан полежать в покое на спине.
- Нельзя притрагиваться к глазам и использовать самостоятельно приготовленные средства промывки глаз, кроме тех, что прописал врач. Любая сырая вода попавшая в глаз может спровоцировать воспаление или инфекцию.
- Для того, чтобы пыль не попала на глазную поверхность, следует надевать очки от солнца и пыли.
- Любая тяжесть вредна в это время и перенапряжение может вызвать повышение давления или разрыв сосудов.
Лазерная базальная иридэктомия как эффективный метод лечения глаукомы.
Стоит сказать, что все рекомендации после глазных операций примерно одинаковы или очень похожи. Учитывая индивидуальность заболевания и состояния больного, грамотный врач обязательно составит план реабилитации с учётом всех показателей и для облегчения организму.
Запрещено: любое воздействие на глаза, кроме лекарственного, тяжести, усиленные физические действия и тяжёлая пища. Обязательно соблюдать режим покоя в течение недели, избегать стрессов или травмоопасных ситуаций. Строго придерживаться всех советов лечащего врача и ходить на контрольные явки.
- Нельзя пользоваться косметикой в течение месяца.
- Питание и питьё строго диетическое. Этот режим требует также месячного периода.
- Остерегайтесь инфекций и простуд.
- Умываться месяц только кипячёной водой.
- Поднимать не более 3 килограммов.
Обязательной послеоперационной терапией являются капли , это предупреждает воспалительные процессы и дезинфицирует глаза. Лекарства могут применяться самостоятельно и в комплексе.
Схема закапывания строго индивидуальна , но период лечения примерно для всех одинаков- месяц. Это в том случае, если обошлось без осложнений. Если врач решил, что терапевтическое лечение может быть отменено, он вас об этом непременно оповестит. По собственной инициативе бросать процедуры запрещено!
Порядок закапывания и правила использования капель:
- в положении лежа на спине;
- пользоваться чистой пипеткой;
- использовать нужное количество капель;
- применять чистую салфетку против вытекания.
Помните, от чистоты и стерильности предметов зависит ваше здоровье.
Каким бы заядлым читателем вы ни были, стоит забыть о чтении на некоторый срок, до того времени, пока не будет разрешения от врача. В противном случае вам может грозить неприятность в виде резкого повышения внутриглазного давления, это ненужная нагрузка на повреждённый орган.
То же самое касается и компьютера. Перенапряжение категорически неприемлемо, особенно в первые недели после операции. Даже просмотр телевизора с правильного расстояния придётся прекратить, пока не заживут ваши глазки.
Водить автомобиль не разрешается в течение четырёх недель. Если выздоровление протекает должным образом, то врачом может быть разрешено сесть за руль раньше, но это уже решается в индивидуальном порядке в зависимости от личных показателей.
Так или иначе, но за рулём требуется повышенное внимание со стороны водителя, а резкие вращающие движения оперируемыми глазами, повороты головы, всё это будет приостанавливать процесс заживления и создавать неудобство за рулём.
Противовоспалительные капли для глаз Оквис описаны в этой статье.
В первое время не стоит делать даже зарядку, так как любой прилив крови к голове увеличивает давление, а это прямой путь к кровоизлиянию. Из-за резких движений линза может высвободиться, а это приведёт к плачевным результатам.
Два месяца вам придётся забыть о велосипеде, лошадях, прыжках и беге. Только после полного заживления и разрешения офтальмолога и полноценного обследования, можно начинать делать небольшие упражнения и возвращаться к полноценной жизни.
Информация о каплях для глаз от конъюнктивита в материале.
Если вы решите возобновить спортивные занятия раньше, чем позволит специалист, проблема больных глаз может не только вернуться , но и усугубиться.
Не своевольничайте и не проводите экспериментов над своим здоровьем. Глаза –это очень чувствительный и нежный орган. Любое резкое движение после операции способно лишить вас положительных результатов и повлечь осложнения.
Придерживайтесь всех советов и рекомендаций вашего доктора и будьте здоровы!
Интересуетесь вопросом, можно ли вылечить глаукому без операции, загляните в статью.
источник
- http://plastichno.com/plasticsurgery/kak-snimayut-shvy
- http://expertpokrasote.com/lico/procedury/blefaroplastika/reabilitaciya
- http://facelift.guru/plastika/snyatie-shvov-posle-operacii-kak-snimayut-shvy-i-etapy-zazhivleniya.html
- http://linza.guru/pterigium/lechenie/udalenie/
- http://eyesdocs.ru/medicinaoperacii/lazernaya-korrekciya/posle-operacii-na-glaza-chto-delat-nelzya.html

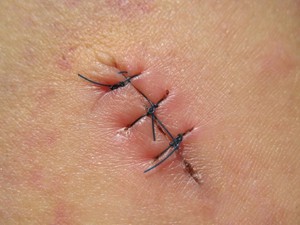 Погружные. Если вам наложили именно их, то волноваться по поводу их снятия не стоит. Они состоят из натуральных материалов, которые постепенно рассасываются в тканях пациента естественным образом, не вызывая отторжения у организма. Их недостатком является малая прочность, поэтому, нося такие швы, нужно соблюдать осторожность, избегая резких движений и чрезмерных нагрузок. Состоять эти швы могут, например, из тонких овечьих кишок (кетгут). Их рассасывание — полностью естественный процесс без последствий для человека, обусловленный гидролизом и ферментами тканей;
Погружные. Если вам наложили именно их, то волноваться по поводу их снятия не стоит. Они состоят из натуральных материалов, которые постепенно рассасываются в тканях пациента естественным образом, не вызывая отторжения у организма. Их недостатком является малая прочность, поэтому, нося такие швы, нужно соблюдать осторожность, избегая резких движений и чрезмерных нагрузок. Состоять эти швы могут, например, из тонких овечьих кишок (кетгут). Их рассасывание — полностью естественный процесс без последствий для человека, обусловленный гидролизом и ферментами тканей; способность тканей к восстановлению;
способность тканей к восстановлению; Кетгут хромированный. Этот материал способен поддерживать рану 21−28 дней, а рассасывается около трёх месяцев;
Кетгут хромированный. Этот материал способен поддерживать рану 21−28 дней, а рассасывается около трёх месяцев;



