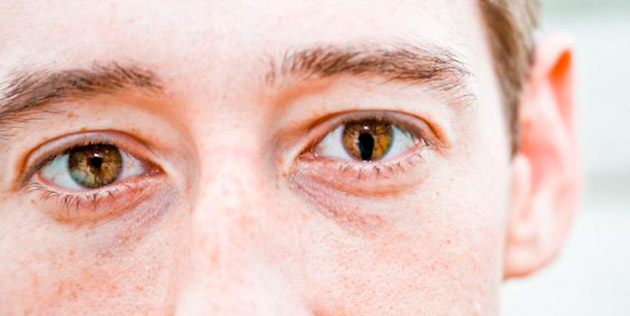
Поэты считают глаза зеркалом души, а современные медики утверждают, что они − зеркало, отражающее здоровье человека и состояние его тела. Радужная оболочка глаза индивидуальна и неповторима у каждого человека, а содержащийся в ней пигмент отвечает за цвет наших глаз. Еще врачеватели древности судили по изменению радужки о происходящих в организме процессах. Именно на этом основывается современный метод иридодиагностики.
Еще в древности люди заметили, что радужная оболочка глаза изменяется на протяжении всей человеческой жизни. Из-за этого ее на протяжении веков народы из разных уголков мира наделяли таинственными и мистическими свойствами. По радужке гадали и предсказывали будущее, старались увидеть последствия определенных событий человеческой жизни. Более трех тысяч лет назад индийские лекари диагностировали заболевания по глазам и состоянию радужной оболочки. Сохранились записи на папирусах, относящиеся ко времени правления фараона Тутанхамона, о проявляющихся на радужке признаках различных болезней. Жрецу Ел Аксу, создавшему этот труд, приписывают славу первого специалиста по иридодиагностике, благодаря которому она широко распространилась и получила признание в Тибете, Индокитае и в Вавилоне.
Современные ученые благодаря новейшим офтальмологическим приборам смогли изучить строение такой сложной системы, как человеческий глаз, отвечающей за восприятие, переработку и передачу полученной информации в мозг. Расположенная между хрусталиком и прозрачной роговицей радужная оболочка глаза представляет собой тоненькую полоску ткани, пронизанную окончаниями нервных волокон и сосудами. Состоит она из внутреннего и внешнего отдела. Передняя глазная камера (так еще называют наружный отдел) заполнена прозрачной жидкостью и состоит из радужки и роговицы. Задняя глазная камера, или внутренний отдел, представляет собой пространство, ограниченное стекловидным телом и радужной оболочкой. Благодаря расположенному в центре радужки зрачку, отвечающему за остроту зрения, регулируется количество света, пропускаемого к сетчатке.
Радужная оболочка глаза может визуально изменяться в соответствии с расширением или сужением зрачка.
Глаза, а в частности радужка – сложная система получения и перенаправления информации об окружающей реальности в головной мозг. Но кроме этих функций, радужная оболочка:
- регулирует количество поступающего на сетчатку света;
- благодаря пигментному меланиновому слою защищает глаза от избыточного света;
- участвует в процессах аккомодации, то есть фокусировки взгляда на объектах;
- сокращаясь и расширяясь, способствует циркуляции внутриглазной жидкости;
- благодаря множеству кровеносных капилляров и сосудов осуществляет питание и поддержание температурного режима глаз;
- отвечает за окрашивание в тот или иной цвет человеческих глаз.
Передняя поверхность радужки, отвечающая за цвет глаз, хорошо просматривается сквозь прозрачный слой роговицы. Именно от нее, а точнее от количества такого пигмента, как меланин, входящего в состав верхних слоев радужной оболочки, зависит, какого цвета у человека глаза.
С древних времен врачеватели разных стран замечали взаимосвязь между определенными заболеваниями тела и психики с появляющимися на радужке пятнами, полосками или крапинками. Многовековые наблюдения нескольких поколений целителей позволили создать карты, на которых обозначены проекции того или иного органа на определенную зону радужной оболочки.
Специалисты-иридиологи для удобства работы раскладывают радужку по секторам и представляют ее в виде часов. Имеется такая интересная схема.
Радужной оболочке глаза (без разницы, правого или левого) соответствуют одинаковые проекции:
- 11–12 ч – работа мозга;
- с 13 до 15 часов – состояние трахеи и носоглотки;
- 16–17 ч – позвоночный столб;
- с 17 до 18 часов — насколько хорошо функционируют мочеполовая система и почки;
- 18–19 ч – репродуктивные органы;
- около 20 часов – работа желчного пузыря и печени;
- 21–22 ч – здоровье легких;
- с 22 до 22.20 – щитовидная железа;
- около 22.30 – состояние уха.
Любая новая точка, черточка или пятно на радужной оболочке глаза подсказывают, к состоянию какого органа следует внимательно присмотреться.
Изучая рисунок собственной радужки, можно ориентироваться на следующие признаки:
- обесцвеченные крапинки – зашлакованность организма, высокий уровень кислотности;
- темные точки – нарушения в работе органов пищеварения, заболевания желчного пузыря, запоры;
- четкие «лучики» от зрачка к краю радужки – плохое функционирование нижних отделов кишечника;
- полукольца или круги – высокий уровень стресса, который может спровоцировать развитие сердечно-сосудистых заболеваний;
- явно видимая полоса белого цвета по краю радужки – высокий уровень «плохого» холестерина или развивающийся атеросклероз.
Обнаружив рисунок или пятно в той или иной зоне проекций, не стоит впадать в панику. Лучше пройти обследование у профильного специалиста и предупредить развитие заболевания.
Несмотря на то что наши органы зрения довольно хрупкие, они довольно неплохо защищены от различных внешних повреждающих факторов. Однако никто из нас не застрахован от воздействия и проникновения в глаза различных микроорганизмов, способных спровоцировать воспаление радужной оболочки глаза – ирит.
Это заболевание может возникнуть в результате:
- перенесенного инфекционного заболевания;
- оперативных вмешательств и манипуляций с органами зрения;
- различных травматических повреждений глаз;
- сбоев в работе эндокринных желез;
- иммунодефицитных состояний;
- иных заболеваний глаз.
Если у вас или членов вашей семьи возникают и не прекращаются длительное время такие симптомы, как обильное слезотечение, ощущение чего-то инородного в глазу, спазм век, болезненные и неприятные ощущения при движении глазного яблока, плохая переносимость яркого света, снижение остроты зрения, то необходимо как можно скорее обратиться к врачу-офтальмологу для постановки точного диагноза и начала лечения.
источник
Радужная оболочка играет большое значение в функционировании зрительного аппарата. Она выполняет роль своеобразного барьера для световых потоков и регулирует объем их проникновения на сетчатку. Элемент отличается по цвету, который зависит от количества пигментных клеток, вырабатывающих меланин. Оттенок глаз носит наследственный характер.
На первый взгляд может показаться, что радужная оболочка представляет собой диск, окрашенный в определенный цвет, который занимает основную часть поверхности глазного яблока. На самом деле это не так. Элемент является передним участком сосудистой оболочки органа зрения, в центре которого имеется небольшое отверстие – зрачок.
Радужка пропускает такое количество импульсов, которого достаточно для нормального восприятия окружающих предметов.
Оболочка в форме диска имеет толщину в пределах 0,2 миллиметров. В ее состав входит три слоя:
Передний слой состоит из клеточек соединительной материи, под которыми находятся меланоциты, содержащие пигмент. В строме располагается сеть капилляров и коллагеновые волокна. Задняя часть радужки состоит из гладкой мускулатуры, отвечающей за сужение зрачка, и подходит вплотную к поверхности хрусталика.
| Наружный слой радужки поделен на два пояса: зрачковый и ресничный. Между ними располагается своеобразный валик – брыжжи. Доступ крови к оболочке обеспечивают ресничные артерии, венчающиеся артериальным кругом. От него в разные стороны отходят ответвления – веточки сосудов, формирующие малый круг артерий. |
Ресничные нервы образуют густое сплетение, которое обеспечивает защитную реакцию (например, при попадании в глаз соринки появляется ощущение присутствия постороннего предмета). На стыке с ресничным телом иногда происходит травматический отрыв оболочки и кровоизлияние в камеры зрительного аппарата.
Оболочка пропускает такое количество световых лучей, которого достаточно для нормального восприятия окружающего мира. Это и есть основная функция элемента. Непрозрачный слой пигмента защищает задний отдел зрительного аппарата от избыточного света. Рефлекторное сокращение зрачка позволяет регулировать поток световых импульсов.
Дополнительные функции радужки:
- Фиксирует стекловидное тело.
- Помогает сфокусировать картинку на сетчатую оболочку.
- Равномерно распределяет по органу зрения внутриглазную влагу.
- Обеспечивает стабильный показатель температуры жидкости в передней камере.
- Благодаря внушительному количеству сосудов снабжает глаза полезными веществами.
Радужка является непрозрачной и имеет оттенок, который зависит от количества пигментных клеток. Их объем передается по генетической линии.
В зависимости от концентрации меланоцитов оболочка может иметь разный цвет:
- У грудничков количество пигмента минимально, поэтому практически все младенцы обладают серо-голубыми глазками. В течение нескольких лет их оттенок меняется, хотя в три месяца можно предположить, какой цвет получится в итоге.
- У людей преклонного возраста концентрация меланоцитов уменьшается, и радужка глаза становится светлей. К тому же сужается зрачок. Выцветание элемента можно замедлить, если с юных лет при ярком свете носить затемненные очки.
- Альбиносы могут похвастаться розовой радужкой. Ее оттенок обусловлен кровью, протекающей через сосудистую систему.
- При небольшом количестве пигмента оболочка приобретает синий, серый или голубой оттенок. При излишках меланоцитов становится коричневой.
- Зеленый тон получается за счет отложений билирубина при недостатке пигмента.
- Неоднородное окрашивание радужки и глаза разного цвета – крайне редкое явление, но все с подобным феноменом можно столкнуться.
При повреждении оболочки пациенты сталкиваются со следующими проявлениями:
- Непереносимость яркого света.
- Усиленное слезотечение.
- Падение остроты зрения.
- При надавливании в области век появляются болевые ощущения.
- Изменение размера и формы зрачка.
- Радужка становится другого цвета.
Если у пациента обнаружены симптомы повреждения оболочки, то назначается несколько обязательных обследований:
- С помощью бокового освещения проводится визуальный осмотр.
- Биомикроскопия. Бесконтактный метод диагностики, позволяющий детально разглядеть структуры зрительного аппарата.
- Пупиллометрия. Замер диаметра зрачка.
- Флуоресцентная ангиография. Для визуализации картинки в сосуды вводят специальное вещество.
| При появлении неприятной симптоматики незамедлительно посетите клинику для прохождения обследования. Помните о том, что радужка играет центральную роль в зрительном восприятии. Она контролирует количество света, которое проникает на сетчатку. При повреждении элемента страдает работоспособность многих структур зрительного аппарата. |
К нарушению функциональности радужной оболочки могут привести следующие патологии:
- Воспалительные процессы (ирит).
- Травмирование глаза.
- Болезнь Бехтерева.
- Колобома.
- Герпетические инфекции.
- Венерические недуги.
- Повышенный уровень сахара в крови (диабет).
- Туберкулез.
Ирит – это воспаление, затрагивающее радужку. Если в абсцесс оказывается втянуто цилиарное тело, то врачи диагностируют иридоциклит. Воспаление, перешедшее на сосудистую оболочку, называют увеит.
В переводе с греческого языка заболевание означает «недостающая часть». Если применить подобное определение к офтальмологии, то получится отсутствие «детали» в структуре глазного яблока. Аномалия может быть наследственной или приобретенной.
В процессе развития эмбриона на второй неделе начинает формироваться глазной пузырь. К концу четвертой он превращается в бокал со щелью в нижней части. В нее попадает мезодерма. На пятой неделе отверстие закупоривается.
На четвертом месяце внутриутробного развития начинается формирование радужки. Если эмбриональная щель закрыта, то она развивается неполноценно. В результате у малыша диагностируют врожденную колобому.
Отклонение чревато дефектами строения материй, в радужке образуется выемка и зрачок приобретает форму груши. Также меняется картина глазного дна: при увеличении отверстия в оболочке на сетчатку попадает большое количество света. Подобная реакция способна ослепить человека.
| Приобретенная форма недуга обычно наблюдается после проведения хирургического вмешательства по поводу опухоли радужки. Чаще всего патология затрагивает один глаз, в исключительных случаях поражает оба. Если колобома небольшая и не вызывает дискомфорта, то вмешательство медиков и дополнительная терапия не требуются. |
При подозрении на воспаление радужки врачи рекомендуют пройти курс терапии в стационаре, чтобы постоянно находиться под контролем медиков. Для лечения патологий, затрагивающих оболочку, обычно используют:
- противовоспалительные средства (мази или глазные капли);
- анальгетики;
- кортикостероиды;
- антигистаминные препараты;
- мидриатики для снижения внутриглазного давления.
Ни в коем случае не прибегайте к самолечению! Неправильно подобранная терапия может привести к развитию осложнений и слепоте. При необходимости осуществления оперативного вмешательства пациента направляют в специализированную клинику.
Чтобы избежать проблем с глазами нужно тщательно следить за их здоровьем. Регулярные профилактические осмотры у окулиста позволят обнаружить негативные симптомы, способные привести к развитию тяжелых осложнений. Любое повреждение радужки требует срочного визита в клинику. Ведь она играет огромную роль в зрительном процессе. Нарушение ее нормального функционирования способно привести к слепоте.
Посмотрев видеоролик, вы узнаете, о чем может рассказать радужная оболочка глаз.
источник

Радужная оболочка разделяет между собой роговицу и хрусталик, также она является своего рода анатомической диафрагмой, регулирующей поступление света (через зрачок) в глазное яблоко. Последнее происходит за счет группы мышц-антагонистов — сфинктеров (суживающих зрачок) и дилататоров (расширяющих зрачок). Подобно работе фотоаппарата, происходит расширение зрачка при малом световом потоке (для усиления поступления фотонов света) и сужение при резком или ярком освещении (предупреждение ослепления).
Кроме регулирования потока световых лучей, сокращения зрачка способствуют углублению резкости поступающего изображения на сетчатку.
Наиболее лучшие сократительные способности зрачка отмечаются в молодом возрасте (диаметр последнего может варьировать от 1,5 до 8 мм), в зрелом и пожилом возрасте показатели хуже, вследствие возрастных изменений (фиброз, склероз, атрофия мышечной ткани).
Радужка имеет форму диска и состоит из трех слоев: переднего пограничного, среднего стромального (из мезодермы) и заднего пигментно-мышечного (из эктодермы).
Передний слой образован клетками соединительной ткани, под которыми находятся пигментсодержащие клетки (меланоциты). Под ними еще глубже (в строме) располагается сеть капилляров и коллагеновых волокон.
Задний листок (слой) радужки состоит из мышц — кольцевидного сфинктера зрачка и радиально расположенного дилататора.
Переднюю поверхность радужки принято делить на два пояса: зрачковый и ресничный. Границей между ними служит циркулярный валик – брыжжи. В зрачковом поясе находится сфинктер зрачка, а в ресничном (цилиарном) – дилататор.
Наружная область органа имеет лакуны или крипты, которые расположены между сосудами.
Обильное кровоснабжение радужки обеспечивается за счет двух задних и нескольких передних ресничных артерий, образующих большой артериальный круг. От последнего в радиальном направлении отходят веточки сосудов, формирующие на границе зрачкового и ресничного поясов малый артериальный круг.
Чувствительную иннервацию орган получает от длинных реснитчатых нервов, образующих густое сплетение.
Толщина радужной оболочки около 0,2 мм. Наиболее она тонка на границе с цилиарном телом. Именно в этой зоне могут быть отрывы органа и обильное кровотечение в камеры глаза.
Задняя часть примыкает к поверхности хрусталика. Поэтому при воспалительных явлениях могут формироваться синехии — сращения капсулы хрусталика и пигментных клеток радужной оболочки.
Окрашивание радужки зависит от количества пигментных клеток (меланоцитов) в строме. Коричневый цвет является доминантным признаком, голубой рецессивным.
У новорожденного меланоциты отсутствуют, в течение нескольких первых месяцев (и лет) они постепенно появляются, и цвет радужки меняется. У альбиносов радужная оболочка имеет розовый цвет.
В некоторых случаях возможно не симметричное распределение пигментных клеток в обоих глазах, в связи с чем развивается гетерохромия.
Меланоциты стромы являются источником развития меланомы глаза.
Состояние радужки оценивают с помощью осмотра:
- Осмотр при боковом (фокальном) освещении
- Биомикроскопия (осмотр под микроскопом)
- Флуоресцентная ангиография (оценивается сосудистая сеть).
Методы исследования зрачка:
- Папиллоскопия (визуальный осмотр)
- Папиллометрия (определение диаметра, например, с помощью линейки Гааба)
- Папиллография (запись «игры зрачков»).
- Боль в глазу (односторонняя).
- Снижение остроты зрения.
- Светобоязнь, головная боль.
- Покраснение глаза и слезотечение.
- Изменение цвета радужки, формы или размера зрачка.
При исследовании могут выявляться врожденные аномалии:
- Отсутствие радужки (аниридия).
- Многочисленные зрачки (поликория).
- Дислокация зрачка.
- Альбинизм (полное отсутствие пигментных клеток как в строме, так и в пигментном эпителии).
- Остатки эмбриональной мембраны зрачка.
- Колобома (следствие недостаточного смыкания щели в нижней трети развивающего глазного яблока).
Кроме этого, могут быть определены приобретенные патологии:
- Синехии заднего листа радужки.
- Рубеоз (формирование новообразованных сосудов).
- Круговая задняя синехия с капсулой хрусталика.
- Заращение зрачка.
- Расслоение и дрожание радужки.
- Воспаление радужки (ирит, иридоциклит).
- Травматические и дистрофические изменения.
источник
Радужная оболочка глаза отвечает за регулирование светового потока, попадающего через зрачок на сетчатку глаза, и защита светочувствительных клеток. От ее работы зависит острота зрения. В ней содержатся пигментные клетки, определяющие цвет наших глаз.
При воспалениях или аномалиях последняя, как правило, нарушена, и может грозить человеку полной потерей зрения. Особенно большое внимание поддержанию достаточной активности и упругости мышечных тканей необходимо уделять в юном и пожилом возрасте, когда данные элементы зрительной системы особенно уязвимы.
Радужная оболочка глаза представляет собой две группы мышц. Мышцы первой группы находятся вокруг зрачка, от их работы зависит его сокращение. Вторая группа мышц радиально расположена по всей толщине радужки и отвечает за расширение зрачка.
Радужка глаза состоит из несколько слоев, или листов:
- Пограничный (передний)
- Стромальный
- Пигментно-мышечный (задний)
Если внимательно посмотреть на радужку спереди, то можно легко различить определенные детали ее строения. Самое высокое место венчают брыжи (круг Краузе), благодаря которым радужка как бы разделена на две части: внутреннюю зрачковую (поменьше) и наружную цилиарную.
По обе стороны брыжей (круга Краузе) на поверхности радужки расположены крипты или лакуны — щелевидные бороздки. Толщина радужка глаза варьируется от 0,2 до 0,4 мм. У зрачкового края радужная оболочка намного толще, чем на периферии.
От работы мышц радужки зависит ширина светового потока, проникающего через зрачок внутрь глаза, к сетчатке. Дилататор — мышца, отвечающая за расширение зрачка. Сфинктер — мышца, благодаря которой зрачок суживается.
Тем самым поддерживается освещенность на нужном уровне. Слабое освещение вызывает расширение зрачка и тем самым увеличение потока света. Сильное, наоборот, сокращение. На работу мышц радужной оболочки влияет также наше психическое и эмоциональное состояние и медикаменты.
Радужная оболочка является непрозрачным слоем и обладает цветом, который зависит от пигмента меланина. Последнее передается человеку по наследству. Новорожденные дети часто имеют радужку голубого цвета. Это является следствием слабой пигментации. Но спустя полгода число пигментных клеток начинает увеличиваться, и цвет глаз может заметно измениться.
Кроме того, в природе встречается полное отсутствие меланина в радужной оболочке. Люди, лишенные пигментов не только в радужке, но в кожных и волосяных покровах, называются альбиносы. Еще реже в природе встречается явление гетерохромии — цвет радужки одного глаза отличается от другого.
Диагностика и исследование радужки проводится несколькими способами. Простейшими медицинскими манипуляциями являются обычный осмотр радужки и детальный осмотр — под микроскопом. Обычной процедурой является также определение диаметра зрачка.
В современных медицинских центрах проводится исследование сосудистой сетки при помощи флуоресцентной ангиографии.
Вышеописанное исследование позволяют выявить ряд врожденных аномалий, например: дислокацию зрачка, гетерохромию и альбинизм, множественные зрачки и другое.
Кроме того, они необходимы для диагностики заболеваний глаз и назначения соответствующего курса лечения. Среди заболеваний радужной оболочки чаще всего встречаются воспалительные процессы.
Все воспалительные процессы в радужке называются иритами. Если воспаление захватывает цилиарное тело, заболевание называют иридоциклит, а при переходе воспалительного процесса на сосудистую оболочку, его уже называют увеит.
Источником заражения может быть не только внешние факторы, но инфекция в крови. Причинами, по которым может воспалиться радужка глаза, являются вирусы, бактерии, грибки, паразиты и аллергическая реакция.
Довольно часто радужка глаз поражается при активном течении таких заболеваний, как ревматизм, болезнь Бехтерева, воспаление суставов, синдром Рейтера, болезнь Бехчета, герпес, сахарный диабет, васкулит, сифилис, туберкулез, саркоидоз и другие. Очень часто воспаление радужки является следствием травм или ожога.
Первым симптомом воспаления радужки является сильная боль в области одного глаза, головная боль, особенно в вечернее и ночное время, слезотечение, светобоязнь, потеря четкости зрения. Глазное яблоко приобретает неестественный сине-красный цвет, а радужка глаза становится зеленого оттенка, или даже серо-бурого. Зрачок подвержен деформации.
Стоит помнить, что при отсутствии своевременного и адекватного лечения человеку грозит полная утрата зрения или всевозможные поражения сосудистой и сетчатой оболочки.
Поэтому при подозрении воспаления радужки пациенту рекомендуют стационарное лечение и постоянные контроль со стороны специалистов, так как всегда существует вероятность неверного диагностирования.
Если воспаление местное, то врач-офтальмолог назначает противовоспалительные мази и капли, кортикостероиды, мидриатики, стероиды. Любой вид самолечения может нанести непоправимый вред вашему организму. Допустимо до приема у офтальмолога принимать анальгетики.
источник
Радужная оболочка глаза призвана контролировать функционирование зрительного аппарата и качество зрения. Она способна не только сигнализировать о состоянии здоровья внутренних органов человека, но и придает красоту, очарование взгляду благодаря многообразию цветовых оттенков.
На первый взгляд кажется, что радужка – это обыкновенный цветной диск, занимающий значительную поверхность глазного яблока. Но на самом деле она являет собой передний отдел его сосудистой оболочки – диафрагму, в центре которой расположено отверстие круглой формы – зрачок.
Радужка пропускает предельно допустимое количество световых лучей для того, чтобы человек видел нормально.
Результат достигается с помощью поочередного сужения и расширения зрачка. В норме его ширина варьируется от 2 до 5 мм, но при слабом или излишне ярком свете он может сужаться до 1 мм или расширяться до 8-9. На диаметр зрачка, помимо освещения, может влиять эмоциональное настроение человека (боль, страх, радость), применение медицинских препаратов, офтальмологические заболевания, неврологические недуги.
Болезни воспалительного характера именуются иритами. Поражение недугом цилиарного тела называется иридоциклитом, а если воспаление переходит на сосудистую оболочку, то это уже увеит.
Основой развития заболевания могут служить:
• вирусы, бактерии, паразиты;
• аллергены;
• ревматические недуги;
• болезнь Бехтерева;
• герпетические инфекции;
• сахарный диабет любого типа;
• туберкулез;
• венерические заболевания.
Основными признаками воспалительной реакции являются:
• резкая и сильная боль в голове (особенно вечером или ночью);
• неприятные ощущения в области пораженного глаза;
• усиленное слезотечение;
• потеря четкости зрения;
• боязнь света;
• проявление на белке глаза сине-красных пятен.
Отсутствие профессиональной терапии чревато как частичной, так и полной потерей зрения, поражением сосудистой оболочки или сетчатки. Больному необходимо стационарное лечение. В борьбе с недугом офтальмологи обычно используют противовоспалительные капли и мази, анальгетики, антигистамины, кортикостероиды и мидриатики, снижающие внутриглазное давление.
В переводе с греческого, колобома – «недостающая часть», а применительно к офтальмологии – отсутствие части структуры глазного яблока. Проблема бывает наследственной или приобретенной.
Также колобома влечет за собой изменения глазного дна: при увеличенном зрачке на сетчатку глаза попадает слишком много света, что может ослепить больного.
Для предотвращения проблем с глазами необходимо внимательно следить за состоянием здоровья. Регулярные медицинские осмотры позволят выявить негативную симптоматику, провоцирующую осложнения на глаза, в том числе и на радужную оболочку. Любое ее поражение требует незамедлительного визита к офтальмологу и четкого выполнения всех врачебных рекомендаций.
источник
Радужка глаза (лат. iris) – это круглый цветной диск в передней видимой части глаза, главной функцией которого является регулирование количества светового потока, попадающего в зрительный орган. Непосвященному человеку может показаться, что радужка – это всего лишь пигментированный участок части органа, в действительности же это тонкая диафрагма, состоящая из различных соединительных тканей и мышечных волокон.
Чувство зрения — это, пожалуй, самый важный орган восприятия, адаптирующий организм к жизни в окружающей среде. Именно благодаря этому органу человек может различать цвета, формы, размеры и яркость предметов в пространстве. Радужная оболочка глаза — это та единица зрительного аппарата, которая во многом отвечает за качество и остроту зрения.
Анатомически ирис расположен во фронтальной части нашего глаза между кристаллической линзой и роговой оболочкой. В центре радужной оболочки глаза находится отверстие (зрачок), через которое световое излучение попадает на сетчатку зрительного аппарата. Размер зрачка может изменяться благодаря влиянию крошечных мышц, находящихся в ирисе. Когда эти маленькие мышцы расслабляются, зрачок расширяется, и это позволяет свету проникать в сетчатку. В то же время, когда мышцы сжимаются, диафрагма сокращается, что приводит к уменьшению количества фотонов, могущих достичь глаз.
Сокращение и расширение зрачка также связано с количеством оптического излучения в окружающей среде. Ночью, например, мышцы расширят зрачковое отверстие, чтобы усилить попадание светового потока к органу. Когда свет в окружающем пространстве слишком яркий, зрачок будет сокращаться, чтобы уменьшить количество фотонов, могущих попасть в глаза, и предотвратить повреждение сетчатки.
Мышцы радужной оболочки глаза, ответственные за изменение размера зрачка можно отнести к двум группам, действующим противоположно друг другу:
- Радиальные (дилататор) – размещены по всей окружности ириса, несут ответственность за расширение отверстия;
- Круговые (сфинктер) – расположены вокруг зрачка, вызывают его сокращение.
Таким образом, зрачок расширяется и сжимается, как отверстие объектива камеры, когда изменяется степень оптического излучения в окружающей среде.
Радужная оболочка – это тонкая составляющая сосудистой оболочки органа зрения. Ирис начинает формироваться еще в период внутриутробного развития человека. Средний плотный участок сосудистого тракта глаза (цилиарное (ресничное) тело) и задний участок сосудистой оболочки глаза (хориоидея) активно развиваются в период с четвертого по восьмой месяц развития плода. Радужка глаза образуется приблизительно к концу четвертого месяца пренатального периода, когда на так называемый край глазного бокала происходит наложение зародышевой ткани (мезодермы).
Мышцы, которые отвечают за изменение размера зрачка, появятся немного позже, к пятому месяцу внутриутробного развития плода. Пигментированная эпителиальная часть, которую можно наблюдать при непосредственном общении, появится к шестому месяцу пренатального развития.
Радужка глаза является
Радужная оболочка глаза это не только световая, но и топографическая диафрагма, условно делящая орган на две камеры. Первая камера расположена в передней части зрительного органа между ирисом и роговой оболочкой, задняя, в виде узкого промежутка, – позади светопреломляющей линзы (хрусталика). Свободное место между двумя полостями заполнено межклеточной жидкостью, позволяющей световому потоку без ограничений проникать в орган.
При визуальном обследовании передней видимой части ириса можно рассмотреть некоторые характерные части его строения. По крайней границе зрачкового отверстия можно увидеть черный зубчатый кант, представляющий вывернутую часть тыльного окрашенного листа радужки. Параллельно зубчатой окружности на расстоянии 1.5 мм. расположена бахромка радужки — невысокий валик пигментированной оболочки глаза, называемый кругом Краузе. В области Краузе ирис имеет наибольшую плотность 0.4 мм, постепенно утончаясь до 0.2 мм. по направлению к отверстию зрачка.
Если описывать строение ириса с точки зрения гистологии, то его можно условно разделить на два листа (слоя): передний пограничный и задний пигментно-мышечный.
Передний слой окрашенной части глаза состоит из клеток мезодермы, соединенной с эпителием роговицы. При исследовании строения пограничного слоя части органа при помощи биомикроскопии можно определить в основе строму радужки, покрытую мелкими сосудами. Паутинка кровеносных сосудов образует рельефный чертеж, уникальный для каждого человека.
Неровная поверхность передней части цветной окружности представлена выступающими мезодермальными тяжами – трабекулами. Более заметные трабекулы соответствуют местам соединения сосудов большого и малого круга кровообращения оболочки глаза. Небольшие тяжи имеют мезодермальную природу и не содержат сосудов. По обе стороны круга Краузе между трабекул тянутся щелевидные лимфатические полости – лакуны или крипты. При сужении отверстия зрачка лакуны немного уменьшаются.
Вдоль окружности зрачка хорошо видна зубчатая линия, состоящая из сосудистой сети. Зубчатая окантовка делит ирис на два сегмента: зрачковый и ресничный (цилиарный) край. В ресничном поясе размещены направленные складки, называемыми контракционными бороздками или складками сокращения, которые как бы складывают радужку при расширении зрачкового отверстия.
Задний слой радужной оболочки глаза представлен пигментно-мышечным образованием, имеющим эктодермальный источник возникновения. Уплотненный пигментированный участок органа активно предохраняет от чрезмерного оптического излучения. Здесь же, на заднем слое, расположены мышцы антагонисты – дилатор и сфинктер.
Передача нервных импульсов 
Поступление артериальной крови в ирис осуществляется с помощью цилиарных артерий, образующих большой артериальный круг. Кровеносные ответвления устремлены в сторону зрачкового отверстия, образуя радиальные соединения. Так появляется обширная сеть кровеносных сосудов ресничной (цилиарной) зоны пигментированной оболочки. От цилиарного участка тянутся дугообразные ветви капиллярной сети, концентрирующейся по окружности зрачка. Отток крови по венам происходит по направлению от капилляров к корню радужного диска. Благодаря тому, что сосудистая сеть не образует острых углов в органе, нарушение кровоснабжения тканей не происходит.
Радужка глаза имеет многоуровневое строение и функциональный сбой хотя бы одной составной части органа может повлечь за собой нарушение в работе всего зрительного аппарата.
Пигментированная оболочка глаза выполняет четыре основные функции:
- Фотоэнергетическая функция. Регулирование проникающих внутрь зрительного аппарата фотонов света считается главной физиологической функцией радужки. Это достигается путем сокращения и расширения зрачкового отверстия.
- Светозащитная функция. Радужка зрительного аппарата имеет плотный пигментированный слой клеток, который предохраняет светочувствительные единицы органа от чрезмерного излучения. Проведенные эксперименты свидетельствуют, что эффективность поглощения света выше при значительном количестве меланина в радужке глаза. Время от времени встречаются случаи врожденного отсутствия пигмента меланина. Такая ситуация приводит к неполной слепоте и боязни дневного света. Например, альбиносы, которые рождаются без пигмента в органе зрения, плохо видят от рождения и испытывают болезненные ощущения при ярком освещении, их зрение лишь в сумерках немного улучшается.
- Терморегуляторная функция. Световые лучи так необходимые человеку для полноценного видения несут с собою и тепловую энергию, которую принимает на себя зрительный орган. Клетки глаза, поглощая световые фотоны, должны естественным образом нагреваться. Благодаря широкой разветвленной сети сосудов радужки происходит терморегуляция органа. Строение радужной оболочки обеспечивает отвод тепла и поддержание постоянной температуры зрительного аппарата.
- Цитолизосомная функция. Окрашенные клетки радужки (меланоциты) имеют противомикробную и противоопухолевую активность. Меланоциты способны нейтрализовать чужеродные микроорганизмы и опухолевые клетки при помощи воздействия особых ферментов. Пигментированная самостоятельная биосистема защищает белки и отдельные ферменты от разрушения, а также от негативного воздействия продуктов окислительной деградации липидов.
Помимо вышеперечисленных 
Немногие владеют информацией о том, что рисунок и цвет радужки индивидуален, как и отпечатки пальцев человека. Цветовая палитра ириса варьируется от темно-коричневого до серо-голубого цвета. Окрас радужной окружности формируется разной степенью проявления пигментных клеток (меланобластов) в органе. Количество красящего вещества меланина наследуется генетически. При рождении цвет радужного диска обычно голубой, что объясняется низкой пигментацией клеток ириса новорожденного. По мере взросления степень меланина радужной оболочки глаза растет и к шестому месяцу жизни ребенка уже можно заметить изменение пигментации в клетках. К преклонному возрасту ситуация меняется, количество пигмента постепенно снижается и окрас радужного диска светлеет.
Ученые выявили закономерность между цветом глаз и климатической зоной, в которой проживает человек. Например, у жителей южных и крайних северных широт радужка глаза преимущественно темного цвета. Это объясняется эволюционными изменениями пигментации ириса, как фактор предохранения от яркого излучения.
Итак, плотность скопления клеток меланоцитов определяет цвет глаз. Если степень пигментации низкая, радужная оболочка имеет серый, голубой или синий оттенок. Избыточное содержание меланина окрасит ирис в карий цвет. Сочетание излишнего скопления пигментных единиц и единиц с недостаточным содержанием меланоцитов придаст радужке болотный оттенок. Зеленоватый тон радужки можно встретить у человека за счет отложений желчного пигмента при малом количестве окрашивающего вещества.
Иногда рождаются люди с отсутствием красящего пигмента в клетках, такое заболевание является генетическим и называется альбинизмом. Цвет ириса у людей-альбиносов кажется розовым за счет просвечивающих кровеносных сосудов. Еще реже встречается явление гетерохромии, то есть цвет радужной оболочки одного глаза отличается от другого. Подобное явление связано с неоднородным скоплением меланоцитов в органе.
источник
Одной из наиболее серьезных и опасных патологий зрительной системы является атрофия радужной оболочки глаза. Офтальмологами это заболевание называется эссенциальной мезодермальной прогрессирующей дистрофией радужки. О том, что представляет данный недуг и как он лечится, мы и расскажем в данной статье.
Развитию атрофии радужки, как правило, ничего не предшествует. Говоря простым языком, болезнь может возникнуть из ниоткуда. Прогрессировать она начинает без каких-либо симптомов и признаков воспаления, а потому большинство людей не догадывается о том, что в строении их глазного яблока происходят какие-либо изменения. До проявления начальных признаков заболевания больной способен лишь заметить неприятные ощущения в глазах или головные боли. Кроме того, даже при наличии ярко-выраженных изменений роговицы, острота зрения продолжает оставаться высокой. В большинстве случаев именно это и является основной причиной, по которой многие пациенты не торопятся обращаться к врачу-офтальмологу.
Долгое время атрофия радужки глаза протекает незаметно для больного, симптомы болезни все же дают о себе знать, но спустя определенное время. Первое, на что стоит обратить внимание — это изменение естественного цвета радужки и деформация зрачка. При проведении биомикроскопического исследования на данном этапе специалисты уже могут обнаружить усиление сосудистой сетки лимбального рисунка, увеличение венозных стволов и петехиальных кровоизлияний, которые, по своей природе, хоть и являются незначительными, но провоцируют появление специфических точек — петехий. Кроме того, на задней поверхности роговицы могут появляться небольшие по размеру пигментированные отложения сероватого цвета. Нарушается проницаемость роговичного эндотелия — пласта клеток, покрывающих собой кровеносные сосуды, а мышцы глаза утрачивают первоначальную форму.
В дальнейшем начинает снижаться чувствительность роговицы, а изменения окраски радужки становятся более заметными. В некоторых случаях цвет меняется по направлению от лимба к зрачку. Это свидетельствует о поражении стромы радужки. Следующим этапом развития болезни является переход изменений на задний слой радужной оболочки. Зрачок принимает сначала грушевидную форму, а затем становится похож на эллипс. Вместе с этим происходит выворот заднего пигментного листа, который иногда принимают за новообразование. В той области, в сторону которой становится «перетянут» зрачок, врач-офтальмолог может обнаружить образование синехий — сращение тканей, находящихся вблизи друг от друга. В некоторых случаях это может быть и локальный фиброз — разрастание соединительных тканей, который зачастую довольно сложно отличить от опухоли.
Одним из последних этапов проявления симптомов становится обнажение сосудов радужки. Если ее атрофия не была выявлена на более ранних стадиях, то к этому моменту радужная оболочка глаза уже может иметь множество отверстий, пускай и незаметных человеку. В самых крайний случаях при поздней диагностике она может быть настолько изменена, что визуально напоминает узкую кайму, проходящую вдоль зрачка. На этой стадии начинаются и проблемы со зрением, самой распространенной среди которых является диплопия, проще говоря, раздвоение изображения. Основная опасность атрофии заключается в том, что она нередко провоцирует развитие глаукомы, которая может быть как открытоугольной, так и закрытоугольной.
По мнению врачей-офтальмологов, вторая форма наиболее опасна, так она влечет за собой стремительное снижение зрения и гораздо хуже поддается медикаментозному лечению.
Говорить о причинах, по которым возникает атрофия радужки глаза довольно сложно. Патогенез данной болезни до конца не изучен специалистами. Основные предположения заключаются в нарушении развития мезодермы, окружающей собой глазное яблоко. Немаловажную роль играет и наследственный фактор. Если в роду, диагноз «атрофия радужной оболочки» имел место быть, то вполне вероятно, что заболевание даст о себе знать снова, возможно даже спустя несколько поколений. Кроме того, по мнению исследователей данной патологии, в группу риска входят люди:
- страдающие нейротрофическими нарушениями;
- предрасположенные к аллергическим реакциям;
- склонные к нарушению белкового обмена.
Помимо этого, некоторые специалисты считают, что немаловажную роль в развитии заболевания играет склероз, а также перерождение сосудов радужки. Другие же специалисты считают, что поражение сосудистой области является не причиной болезни, а ее следствием.
Чаще других атрофии радужной оболочки глаза подвержены женщины. Причем, патология не относится к категории возрастных, как, например, катаракта или глаукома. Довольно часто она обнаруживается при обследовании женщин, возраст которых не превышает 30-35 лет. Также специалистами было замечено, что поражение зрительных органов может возникать у нескольких членов семьи одновременно.
Кроме того, исследования ученых позволили выявить случаи развития атрофии радужки по принципу антиципации. Проще говоря, если болезнь носит наследственный характер, то у представителей каждого последующего поколения заболевание будет проявляться в более раннем возрасте. Например, есть бабушке диагноз был поставлен в 45 лет, ее дочери — в 25, то у внука или внучки атрофия может начать развиваться еще в дошкольном возрасте.
Как мы уже писали ранее, атрофия глаза зачастую приводит к развитию глаукомы — опасного офтальмологического заболевания, заключающегося в повышении внутриглазного давления и являющегося одной из основных причин полной слепоты. Почему же на фоне атрофии радужной оболочки возникает данная патология? Врачи-офтальмологи объясняют эту закономерность следующим образом — образование синехий и разрастание фиброзной ткани провоцируют собой затруднение оттока внутриглазной жидкости. Давление внутри глаза начинает повышаться тогда, когда фиброзная ткань закрывает собой радужку наполовину.
Кроме того, помимо нарушения оттока внутриглазной жидкости происходит и уменьшение ее последующего выделения. Специалисты объясняют это дистрофическими процессами, происходящими в цилиарном теле — части сосудистой оболочки глазного яблока, обеспечивающий нормальную работу хрусталика и процессов аккомодации.
Одним из наиболее важным шагов в лечении атрофии радужной оболочки является снижение внутриглазного давления. В таких случаях врачи-офтальмологи назначают пациентам антиглаукоматозные лекарственные препараты, способствующие ускорению оттока внутриглазной жидкости. Для достижения большего эффекта также могут назначаться препараты, которые нормализуют обмен веществ и улучшают микроциркуляцию в тканях глазного яблока. Подбор медикаментов — не самая легкая задача, так как перед этим специалисту необходимо будет провести тщательный осмотр пациента, а также учесть множество факторов, включая наличие хронических заболеваний. Назначенные лечащим врачом препараты необходимо использовать в четком соответствии с инструкцией и ни в коем случае не прекращать прием преждевременно.
Чаще всего офтальмологами назначаются следующие лекарственные средства, способствующие ускорению оттока внутриглазной жидкости:
Кроме того, сегодня существуют и комбинированные препараты, в состав которых входит одновременно несколько компонентов, имеющих различное действие. Благодаря их свойствам возможно заменить два и даже три лекарственных средства одним, что не только удобно в использовании, но и весьма выгодно для пациента в финансовом плане. Это такие препараты, как:
- Фотил;
- Азарга;
- Косопт;
- Проксофелин;
- Нормаглуон.
В зависимости от степени развития патологии врачом-офтальмологом могут быть назначены и другие средства, но все это решается индивидуально и только после тщательно проведенного обследования и сбора анамнеза конкретного пациента.
Если атрофия радужки сопровождается глаукомой, то возможно и оперативное вмешательство. Основным показанием для него является параллельное развитие с атрофией открытоугольной формы глаукомы, которая плохо поддается консервативному лечению. Если же у пациента была выявлена закрытоугольная форма, то операция может быть проведена только в том случае, если повышение внутриглазного давления не удается нормализовать с помощью применения лекарственных препаратов.
Как правило, при атрофии оперативное лечение направлено, в первую очередь, на нормализацию оттока внутриглазной жидкости.
Такие операции могут проводиться как с помощью микрохирургического вмешательства, так и с помощью лазерной коррекции зрения. Последний вариант ввиду своей малоинвазивности и короткого реабилитационного периода является наиболее предпочтительным для большинства пациентов. Если пациенту был поставлен диагноз «атрофия радужки», то наиболее эффективным способом решения проблемы является проведение фистулизирующих операций, во время которых офтальмохирургам удается сформировать новый путь оттока жидкости, не повредив при этом мышцы больного глаза. В том случае, если у пациента большой хрусталик, или кроме атрофии радужки развилась катаракта, как нередко бывает у пожилых пациентов, то врачом может быть рекомендовано проведение факоэмульсификации — процедуры, при которой воздействие на радужную оболочку глаза оказывается методом ультразвука.
источник
Цветная часть органов зрения называется радужкой и ее роль в их функционировании очень большая. Радужка глаза для излишка света служит препятствием и регулятором. Благодаря особому строению и анатомии она работает по принципу диафрагмы фотокамеры, контролирует работу зрительного аппарата, обеспечивает качество зрения.
ВАЖНО ЗНАТЬ! Даже «запущенное» зрение можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Юрий Астахов читать рекомендацию.
Радужная оболочка глаза пропускает предельное количество световых лучей, чтобы человек видел нормально. Это главная функция радужки. Непрозрачный слой пигмента оберегает задний отдел глаза от избыточного света, а рефлекторное сокращение регулирует проникающий поток.
- Обеспечивает постоянное значение температуры жидкости передней камеры глаза.
- Помогает сфокусировать изображение на сетчатку.
- Равномерно распределяет внутриглазную жидкость.
- Способствует фиксации стекловидного тела.
- Снабжает глаз питательными веществами, благодаря наличию множества сосудов.
Вернуться к оглавлению
Радужка является частью сосудистой оболочки глаза толщиной 0,2—0,4 мм, посередине которой находится круглое отверстие — зрачок. Тыльной стороной примыкает к хрусталику, отделяя переднюю полость глазного яблока от задней, находящейся за хрусталиком. Заполняющая полости бесцветная жидкость, помогает свету легко проникать внутрь глаза. Возле зрачковой части радужка становится толще.
Слои, из которых состоит диафрагма, их строение и характеристики:
- Передний пограничный. Сформирован из клеток соединительной ткани.
- Средний стромальный. Покрыт эпителием, представлен кровеносной структурой из капилляров и имеет неповторимый рельефный рисунок.
- Нижняя часть – пигменты и мышцы радужной оболочки. У мышечных волокон есть различия:
- Сфинктер — круговая мышца радужки. Расположена по кромке, отвечает за его сокращение.
- Дилататор — гладкомышечные ткани. Расположены радиально. Соединяют корень радужки со сфинктером и расширяют зрачок.
Кровоснабжение радужки выполняется задними длинными цилиарными и передними ресничными артериями, имеющих между собой соединения. Ветви артерий направляются к зрачку, где формируются сосуды пигментного слоя, от которых отходят радиальные веточки, что по зрачковому краю образуют капиллярную сеть. Отсюда кровь поступает от центра радужки к корню.
Цвет радужной оболочки глаза у человека определяется генами и зависит от количества пигмента меланина. Климатический пояс влияет на цвет глаз. Южные народы имеют темные глаза, так как подвержены действию активного солнца, что в свою очередь способствует выработке меланина. У представителей севера, наоборот, светлые. Исключение составляют эскимосы и чукчи — с карими глазами. Этот факт объясняется тем, что слепящий белый снег стимулирует образование меланина. В течение жизни цвет радужки меняется. У младенцев они серо-голубые. Начинают меняться после 3 месяца жизни. У стариков радужка светлеет, так как количество пигмента уменьшается. Если с раннего возраста защищать органы зрения солнцезащитными очками, выцветание можно замедлить.
Черный или карий цвет связан с высоким уровнем содержания пигмента, а оттенки серого, синего и голубого говорят о его малом количестве. Зеленый цвет приобретается из-за образования отложений билирубина в сочетании с небольшим количеством меланина. У альбиносов она красная из-за неимения меланоцитов и наличия кровеносной сетки в радужке. Бывают редкие случаи неоднородной окраски разных ее участков и разноцветные глаза у одного человека. Плотность волокон, из которых состоит пигментный слой, тоже много значит для окраски глаз.
Воспалительный процесс в радужке называется ирит. Это глазная болезнь, при которой инфицирование может произойти через кровь. Основой развития недуга являются:
- вирусы;
- грибковые поражения;
- бактерии;
- ревматические патологии;
- сахарный диабет;
- туберкулез;
- болезнь Бехтерева:
- венерические заболевания;
- герпес;
- паразиты;
- аллергены.
Наличие воспалительной реакции в глазах определяется по таким признакам:
- болевые ощущения в области пораженного органа зрения;
- светобоязнь;
- снижение резкости видимого изображения;
- повышенное слезотечение;
- сине-красные пятна на белке глаз;
- зеленоватый или бурый оттенок радужки;
- деформированный зрачок;
- сильная головная боль, особенно в вечернее и ночное время.
Вернуться к оглавлению
Другие болезни, приобретенные в результате травмирования зрительных органов и аномалии развития пигментного слоя:
- расслоение;
- дистрофия;
- различный цвет оболочки правого и левого глаза;
- красные глаза при альбинизме (отсутствии естественного пигмента);
- гиперплазия или гипоплазия стромы;
- «двойная зеница» — наличие нескольких, но возможно полное отсутствие;
- присутствие фрагментов эмбриональной мембраны;
- деформация;
- отклонение от нормального расположения;
- неодинаковый диаметр.
Вернуться к оглавлению
Любое поражение глаз, в том числе радужки требует срочной консультации офтальмолога. Для предупреждения заболеваний глаз нужно следить за состоянием здоровья и регулярно обследоваться для выявления негативной симптоматики, дающей осложнения на органы зрения. Обследование радужки осуществляется следующими способами:
- осмотр под разным углом освещения;
- исследование под микроскопом;
- измерение диаметра зрачка.
Вернуться к оглавлению
В борьбе с заболеваниями радужки офтальмологи применяют:
- противовоспалительные мази или капли;
- анальгетики;
- антигистамины;
- кортикостероиды;
- мидриатики, снижающие внутриглазное давление.
Заболевания глаз требуют профессиональной терапии. Самолечение не имеет значения и может привести к поражениям сосудистой оболочки органа, сетчатки или к полной потере зрения. Терапия проводится в условиях стационара под наблюдением врача. При необходимости хирургического вмешательства офтальмолог по результатам исследований направляет пациента в специализированное отделение или клинику глазных патологий.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с не четким зрением пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь глаза — очень важные органы, а его их правильное функционирование — залог здоровья и комфортной жизни. Резкая боль в глазу, затуманивание, темные пятна, ощущение инородного тела, сухости или наоборот слезоточение. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Юрия Астахова, что он рекомендует сделать. Читать статью >>
источник
- http://zdorovoeoko.ru/stroenie-glaza/raduzhka-glaza-stroenie-funktsii-bolezni-i-osobennosti/
- http://mgkl.ru/patient/stroenie-glaza/raduzhnaya-obolochka-glaza
- http://www.zrenimed.com/stroenie-glaza/raduzhka
- http://glazaizrenie.ru/stroenie-glaza/raduzhka-glaza-stroenie-funktsii-bolezni-i-osobennosti/
- http://zrenie.guru/raduzhka-glaza
- http://www.ochkov.net/wiki/atrofiya-raduzhki-glaza-lechenie.htm
- http://etoglaza.ru/anatomia/kak-ustroen/raduzhka-glaza.html