ВИЧ является покрытым липидной оболочкой РНК-вирусом семейства ретровирусов с уникальным типом репродукции, которая в качестве обязательного этапа включает обратную транскрипцию от РНК к ДНК. Он отнесен к подсемейству лентивирусов, вызывающих медленные инфекции. Выделено две группы вируса иммунодефицита человека — ВИЧ-1 и ВИЧ-2. Наиболее широко распространен ВИЧ-1, который подразделяется на субтипы.
Источником инфекции являются инфицированные люди — больные или вирусоносители. Вирус в большой концентрации содержится в их крови, сперме, менструальных выделениях и цервикальном секрете.
Вирус, попавший в кровь или на слизистые оболочки, поглощается мононуклеарными фагоцитами, которые представляют его CD4-хелперам. ВИЧ проникает в них, размножается и разрушает эти клетки. Через 3-6 нед он в большом количестве определяется в крови, распространяется по организму, инфицируя лимфоидную ткань, центральную нервную систему, ткани глаза и другие. Цитотоксические лимфоциты уничтожают зараженные клетки, уровень ВИЧ в крови падает, но полного подавления ВИЧ-репликации не происходит. Первые антитела обнаруживаются через 1—3 мес после заражения, лишены прямой антивирусной активности и не препятствуют распространению вируса между клетками.
Репликация вируса продолжается, количество CD4-хелперов постепенно и прогрессивно уменьшается и развивается хроническая ВИЧ-инфекция, которая вначале протекает бессимптомно и может продолжаться месяцы и годы. При снижении количества CD4-хелперов менее 200/мкл больной становится беззащитным против инфекций и опухолей, болезнь вступает в стадию вторичных заболеваний.
У большинства больных в этой стадии болезни выявляются различные поражения глаз в связи с поражением сосудов, инфекциями, неоплазмами или неврологическими нарушениями.
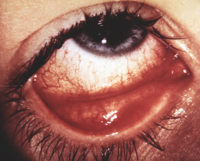
«Ватные комочки» — белые хлопьевидные пятна неправильной формы с нечеткими границами на поверхности сетчатки — наиболее частая находка при офтальмоскопии у больных СПИДом. Они являются ограниченными участками ишемического повреждения ретинального слоя нервных волокон, связанного с васкулитом. «Ватные комочки» обнаруживаются при отсутствии снижения зрения, сохраняются постоянно или исчезают через 4—6 нед. Могут наблюдаться также изолированные кровоизлияния в сетчатку, микроаневризмы. Часто обнаруживаются сосудистые нарушения в конъюнктиве в виде сужения артериол, затруднения кровотока, аневризм венул, подконъюнктивальные и склеральные кровоизлияния.
Первым проявлением ВИЧ-инфекции может быть глазная форма опоясывающего герпеса. В связи с этим, при таком поражении глаза у молодого человека, должна подозреваться возможность ВИЧ-инфекции. Вирусы опоясывающего и простого герпеса у ВИЧ-инфицированных могут вызывать двусторонний некротический ретинит с одновременным поражением сосудистой оболочки и роговицы, что сопровождается болью и нарушением зрения, возможна отслойка сетчатки.
Наиболее частой клинической формой оппортунистической глазной инфекции у больных СПИДом является цитомегалови-русный ретинит, обычно как проявление генерализованной формы болезни, который практически постоянно развивается при снижении CD4-хелперов менее 50/мкл.
Другими инфекционными болезнями, развивающимися при СПИДе и протекающими с поражением глаз, являются пневмоцистоз и токсоплазмоз.
Pneumocystis carinii вызывает хориоидит, который обычно выявляется после перенесенной пневмоцистной пневмонии и может быть первым проявлением диссеминированной инфекции.
Токсоплазмоз у больных СПИДом дает генерализованные формы болезни с поражением центральной нервной системы в виде энцефалита или менингоэнцефалита. Примерно у 10% этих больных развивается ретинит. При этом в воспаление вовлекаются прилегающие участки сосудистой оболочки, стекловидного тела, может поражаться зрительный нерв. У больных ухудшается зрение, беспокоит светобоязнь, «летающие мушки».
Саркома Капоши — многоочаговая неоплазма, состоящая из множественных сосудистых узелков, встречается примерно у 10% ВИЧ-инфицированных. У некоторых больных она вначале появляется на веках или конъюнктивах в виде мелких приподнятых узелков темно-красного или фиолетового цвета. Мелкие очаги могут быть приняты за конъюнктивальные кровоизлияния.
Внутричерепные опухоли и асептический менингит могут вызывать различные неврологические нарушения в виде параличей черепных нервов, дефектов поля зрения, патологии со стороны зрачков, атрофии зрительного нерва или отека диска зрительного нерва.
— Вернуться в содержание раздела «офтальмология» на нашем сайте
Ни одно из глазных проявлений, связанных со СПИД, не вызывается напрямую вирусом иммунодефицита человека (ВИЧ). Однако вирус изолирован из глазных тканей,идентифицирован в клетках на поверхности глаза, а также обнаружен в слезе.
Никакие проявления не уникальны для СПИД, но до ассоциации со СПИД они так редко встречались, что большинство офтальмологов с ними не знакомы. Опыт работы офтальмологов свидетельствует, что у больных со СПИД за время их болезни возникает либо одно, либо несколько заболеваний глаз.
Патология на глазном дне
Глазные осложнения встречаются у 70% больных СПИДом.
Четыре основные категории, это:
- Микроангиопатии . Конъюнктивальная микроваскулопатия У 70-80% ВИЧ-позитивных пациентов отмечаются изменения микрососудовконъюнктивы, включающие расширение и сужение сосудов,образование микроаневризм. Эти изменения коррелируют с появлением микроангиопатии сетчатки.
- Оппортунистические инфекции
- Опухоли
- Нейроофтальмологические поражения, связанные с интракраниальными инфекциями и опухолями

В конъюктивальных сосудах изменения в крови включают зернистость кровяного столбика,связанную с агрегацией эритроцитов и уровнем кровотока. В сосудах сетчатки идентифицированы ультраструктурные изменения, заключающиеся в потере и дегенерации перицитов, отеке эндотелия клеток, утолщении базального слоя и сужении просвета капилляров.
Однако подобные изменения имеются при диабетической ретинопатии, неконтролируемой гипертонической ретинопатии, хронической миелогенной лейкемии, системной красной волчанке и т.д.
И здесь необходимо дать унифицированное объяснение сходству офтальмоскопических проявлений различных, несвязанных между собой заболеваний.
Они вызваны реологическими изменениями. При равных концентрациях более крупные молекулы, особенно наиболее асферичные из них, оказывают наибольшее влияние на агрегацию клеток и вязкость крови. Асимметричная молекула фибриногена, имеющая молекулярный вес приблизительно в 2 раза больший, чем у иммуноглобулинов, оказывает в 20 раз большее влияние на межклеточные взаимодействия.
Увеличение уровня фибриногена приводит к неспецифическому связыванию рядом расположенных клеток белками плазмы.Происходит агрегация эритроцитов –наиболее важная причина нарушения микроциркуляции. Это механизм утяжеления диабетических ретинопатий.
У больных СПИДом также имеется связь между уровнями фибриногена и тяжестью микроциркуляторных нарушений. Усиливает агрегацию эритроцитов увеличение уровней ЦИК ииммуноглобулинов. Анемия (низкий уровень гематокрита у больных приводит к транзиторным эпизодам усиления ишемии и образованию ватоподобных экссудатов.
Липемия ретиналис

2 механизма развития липемии:
- Освобождаются цитокины как результат иммунного ответа триглицеридов на системную инфекцию.
- Острые липидные изменения встречаются при использовании ингибиторов протеаз.
Гипотеза: игибиторы протеаз, используемые в лечении, структурно подходят к протеинам, кототорые регулируют метаболизм липидов. У больных СПИД липидные отклонения могут вызвать кардиоваскулярные болезни и панкреатиты.
- Терапия, снижающая уровень липидов.
- Ацикловир, зидовудин, ламивудин, диданозин, триметоприм-сульфат, ксазол, рифабутин, фоскарнет.
Оппортунистическая инфекция в глазу
Оппортунистическая инфекция в глазу является серьезным осложнением течения заболевания у больных СПИДом. К настоящему времени в глазу идентифицированы вирусы (цитомегаловирус, вирус простого герпеса, Herpes Zoster, Varicella Zoster), бактерии (Mycobacteria avium-intracellulare, стафилококк, стрептококк), грибковые инфекции (Criptococcus neoformans, Aspergillus Fumigatus,кандидоз, кокцидиоидоз, Histoplasma capsulatum), протозойные инфекции (Toxoplasma gondii,криптоспоридиоз, микроспоридиоз) и др. Так как развитие инфекции в глазу вызывает снижение зрения, то офтальмологи зачастую первыми фиксируют появление инфекционного процесса, который уже имеется во всем организме.
Цитомегаловирусная ретинопатия
Цитомегаловирусная ретинопатия — наиболее частое заболевание у больных со СПИД. Возникает у 30-40% ВИЧ-инфицированных пациентов в развитых странах, обычно при количестве CD4+-лимфоцитов ниже 100 клеток в 1 мл.Большинство взрослых инфицируются ЦМВ втечение жизни, но у здоровых лиц вирус не вызывает серьезного заболевания. Развитию данной патологии способствуют нарушения микроциркуляции, позволяющие проходить вирусным элементам через поврежденные сосудистые стенки в ретинальную ткань.
Интервал между диагнозом СПИД и некротизирующим ЦМВР составляет 9 месяцев. Этот эндотелиальный и нейротропный вирус вызывает лизис клетки и болезнь распространяется от клетки к клетке как при пожаре, имеются геморрагии, ишемические проявления (окклюзивный артериит), перифлебит и некроз тканей с мягкой гранулоцитной реакцией. Исследование передней камеры глаза и стекловидного тела обнаруживают незначительное воспаление, зрительный нерв поражается в 5% случаев.
Пациенты жалуются на:
- появление плавающих пятен,
- фотопсию,
- выпадение поля зрения,
- пелену перед глазами.
Наибольшие потери зрения связанны с прогрессированием ретинита, который приводит к разрушению макулы и отслойке сетчатки у 20% больных.
Качество жизни больных значительно улучшилось после появления новых препаратов среди ингибиторов протеаз, которые могут применяться вместе с антивирусными средствами, такими как диданозин. Назначается всегда и немедленно, поскольку увеличивает выживаемость пациентов. В первые годы распространения заболевания у больных ЦМВ безвариантно развивалась слепота. Лечение альфа-интерфероном и интерлейкином- 2 не было успешным.
В лечении используется ганцикловир — в/в в дозе 10 мг/кг каждые 12 часов в течение 2-3 недель, затем по 5 мг/кг/день в течение недели, затем по 3,000 мг/день после 3 недель в/в введения.
Лечение проводится под контролем общего анализа крови, поскольку препарат вызывает нейтропению и тромбоцитопению. Его не следует назначать больным, у которых количество нейтрофилов менее 500/мк и уровень тромбоцитов менее 25000/мкл. Профилактика проводится ганцикловиром при наличии в крови антител к ЦМВ и CD4
Слепота — причины и заболевания вызывающие потерю зрения
Слепота – невозможность воспринимать зрительные раздражители – может быть внезапной или постепенной, временной или необратимой, частичной или полной.
Потеря зрения может быть результатом глазного, неврологического или системного заболевания, травмы или использования определенных лекарственных препаратов.
Исход заболевания нередко зависит от своевременной, верной постановки диагноза и адекватного лечения.
Возможные причины слепоты включают:
1. Преходящая слепота, называемая amaurosis fugax.
При этом заболевании могут наблюдаться повторяющиеся приступы односторонней слепоты, которые длятся от нескольких секунд до нескольких минут. В остальное время зрение в норме. Обследование может выявить повышенное внутриглазное давление и некоторые другие отклонения в пораженном глазу.
Обычно проявляется как безболезненное, малозаметное и постепенное нарушение четкости зрения, предшествующее слепоте. Болезнь прогрессирующая, лечится только хирургическим путем.
Наблюдается сразу травмы головы. У больного может быть затуманенное зрение, двоение в глазах, потеря зрения. Эти явления обычно временные. Другие признаки включают: головная боль, амнезия, нарушение сознания, тошнота, рвота, головокружение, раздражительность, сонливость и афазия.
4. Наследственная дистрофия роговицы может вызывать потерю зрения, которая сопровождается болью, светобоязнью, слезотечением и помутнением роговицы.
5. Диабетическая ретинопатия.
Отечность и кровоизлияния приводят к нарушениям зрения, которые могут прогрессировать, приводя к полной слепоте. Наблюдается при неконтролируемом сахарном диабете.
Это внутриглазное воспаление обычно возникает после сквозного ранения глаза, операций на глазу и т.д. Односторонняя потеря зрения бывает необратимой. Воспаление может даже распространиться на соседний глаз.
Это заболевание вызывает прогрессирующее повреждение зрительного нерва, что ведет к полной слепоте. Причина этого – повышенное внутриглазное давление. Иногда болезнь возникает в форме острой закрытоугольной глаукомы – это состояние, требующее срочного лечения, так как может привести к полной слепоте в течение 3-5 суток. Но чаще глаукома протекает годами, ничем не выдавая себя.
8. Опоясывающий лишай (вирус Herpes zoster).
Когда вирусная инфекция поражает назоцилиарный нерв, может возникнуть двухсторонняя слепота. Болезнь сопровождается сыпью в области носа, конъюнктивитом и параличом глазных мышц.
9. Гифема – кровь в передней камере глаза.
Скопление крови может нарушить восприятие света, понизив зрение. Гифема обычно является результатом травмы глаза.
10. Кератит – воспаление роговицы – может со временем вызвать полную потерю зрения со стороны пораженного глаза. Болезнь сопровождается слезотечением, светобоязнью, раздражением и помутнением роговицы.
11. Травма глаза.
Внезапная односторонняя или двухсторонняя слепота может возникнуть из-за травмы глаза. Потеря зрения при травме может быть частичной или полной, временной или постоянной, в зависимости от того, какие структуры были затронуты.
12. Атрофия зрительного нерва.
Дегенерация, или атрофия зрительного нерва может вызвать сужение поля зрения, нарушение восприятия цвета и полную потерю зрения. Атрофия может возникнуть спонтанно, или в результате воспалительных заболеваний.
13. Неврит (воспаление) зрительного нерва обычно приводит к тяжелой, но временной односторонней потере зрения. Воспаление сопровождается медленной реакцией зрачка, дефектами поля зрения и болью вокруг глаза, особенно при движении глазного яблока.
14. Болезнь Педжета.
При этом заболевании давление костей на черепные нервы приводит к двухсторонней слепоте, потере слуха, звону в ушах, головокружению, головной боли. Характерна постоянная, сильная боль в костях.
15. Отек диска зрительного нерва возникает из-за повышенного внутричерепного давления. Может протекать в острой и хронической форме.
16. Опухоль гипофиза.
По мере роста опухоли у больных могут прогрессировать нарушения зрения, вплоть до полной двухсторонней слепоты. Могут наблюдаться нистагм, птоз, ограничение движения глаз, двоение в глазах, головная боль.
17. Окклюзия артерии сетчатки.
Это безболезненное, крайне опасное состояние, вызывающее одностороннюю потерю зрения, которая может быть полной или частичной. После нескольких часов без лечения слепота становится необратимой, поэтому тромбоз сосудов сетчатки нужно лечить немедленно.
18. Отслоение сетчатки.
При этом тяжелом состоянии может наблюдаться безболезненная, внезапная потеря зрения. Требуется срочное лечение.
19. Лихорадка долины Рифт.
Одно из осложнений этого вирусного заболевания – воспаление сетчатки, которое может привести к потере зрения. Другие признаки болезни включают: лихорадка, боль в мышцах, слабость, головокружение, боль в спине. У некоторых больных развивается энцефалит или геморрагические осложнения.
20. Старческая дистрофия сетчатки вызывает безболезненную потерю зрения. Слепота может наступать относительно быстро, или развиваться постепенно. Острота зрения может быть гораздо хуже в ночное время.
21. Синдром Стивенса-Джонсона.
При этом тяжелом заболевании рубцевание роговицы приводит к потере зрения, которая может сопровождаться гнойным конъюнктивитом, болью в глазах. Другие симптомы включают: жар, сыпь, недомогание, кашель, воспаление горла, рвота, боль в груди, мышцах и суставах, отказ почек.
22. Гигантоклеточный артериит.
Воспаление сосудов приводит к проблемам со зрением, а также к односторонней, пульсирующей головной боли. Другие признаки – недомогание, анорексия, потеря веса, слабость, боли в мышцах, незначительное повышение температуры.
23. Трахома (хламидийная инфекция).
Это редкое заболевание может изначально вызывать различные по тяжести нарушения зрения в сочетании с «незначительной» инфекцией, похожей на бактериальный конъюнктивит. Признаки включают: воспаление век, боль, светобоязнь, слезотечение, выделения из глаза и др..
24. Увеит – воспаление увеального тракта (сосудистой оболочки глаза) – может стать причиной односторонней потери зрения. Увеит может вызывать боль, выраженную инъекцию сосудов конъюнктивы, светобоязнь, затуманенное зрение, ошибки зрения.
25. Кровоизлияние в стекловидное тело.
Это состояние может быть результатом травмы глаза, опухолей глаза или системных заболеваний (особенно таких, как сахарный диабет, гипертония, серповидноклеточная анемия, лейкемия). Кровоизлияние может вызвать внезапную слепоту и покраснение глаза. Потеря зрения может быть необратимой.
Лекарственные препараты, которые способны вызывать потерю зрения, включают следующие наименования:
1. Дигоксин и аналоги.
2. Индометацин.
3. Этамбутол.
4. Хинин.
Одной из распространенных причин слепоты является случайный прием метилового спирта (метанола), который может повреждать зрительный нерв, вызывая необратимую потерю зрения.
Причины потери зрения у детей.
Западные специалисты особо отмечают, что у детей, которые жалуются на медленно прогрессирующее падение зрения, нужно исключить такие серьезные заболевания, как глиома зрительного нерва (доброкачественная опухоль) и ретинобластома (злокачественная опухоль сетчатки). Врожденная краснуха и сифилис могут вызывать потерю зрения у младенцев. Ретинопатия недоношенных – тяжелое заболевание, которое может приводить к потере зрения у недоношенных детей.
Другие врожденные причины слепоты у детей включают: синдром Марфана, амблиопия (ленивый глаз) и пигментный ретинит.
Лечение цт
100-200 мг/сут 4-8 г/сут
100-200 мг/сут 600 мг 4 раза/сут
100-200 мг/сут 600-1800 мг/сут
Фансидар (пириметамин 25 мг +
сульфадоксин 500 мг)
2 таблетки 4 раза в день
Фолиниевая кислота или лейковорин в любую схему
курс лечения более 8 недель
Поддерживающая терапия — пириметамин 25-75 мг/сут + сульфадиазин 0,5-1 г 4 р/сут + фолиниевая кислота (25 мг/нед) или лейковорин.
Цмв-инфекция у больных спидом
У больных ВИЧ-инфекцией ЦМБ — самый частый этиологический фактор ретинита, поражения надпочечников, полирадикулопатии, миелита, склерозирующего холангита, дилатационной кардиопатии. ЦМБ входит в тройку основных этиологических причин эзофагита у больных ВИЧ-инфекцией. Цитомегаловирусный ретинит — основная причина полной потери зрения у больных СПИДом. ЦМВ-энцефаловентрикулит приводит к развитию деменции у больных ВИЧ-инфекцией. Манифестная ЦМВ-инфекция — непосредственная причина смерти 10-20% больных СПИДом.
Клиническая характеристика ЦМВИ у ВИЧ-инфицированных больных: у подавляющего числа больных (94% случаев) развернутым клинико-анатомическим проявлениям ЦМВИ предшествует длительный (от 1 до 6 мес., в среднем 3.2+0.2 мес.) «продромальный» период: «немотивированная» лихорадка, снижение массы тела, слабость, анорексия. Также характерно повышение t тела — наблюдается у 94.1% больных (>39.0 — 35.3%). Отмечается снижение веса — наблюдается в 88.2% случаев (> 20% m тела — 52.9%).
Цмв-поражение органов зрения при спиде
Частота: ретинит — 45% среди больных манифестной ЦМВИ.
Клиника: жалобы на плавающие точки и пятна перед глазами, пелена, туман перед взором. Снижение остроты зрения. Дефекты полей зрения.
Офтальмоскопия: некротический ретинит — на сетчатке глаза очаги белого цвета с геморрагиями по ходу ретинальных сосудов по периферии глазного дна. В дальнейшем — диффузный обширный желто-белый инфильтрат с зонами ретиналыюй атрофии и очаги кровоизлияний по поверхности поражения.
Осложнения: иридоциклит (71%), атрофия зрительного нерва (63%), ретинальный васкулит (26%), частичный гемофтальм (8%), отслойка сетчатки (8%), тромбоз ЦВС (3%). Поражение второго глаза через 1-8 мес. (4.7 + 0.6 мес.)
КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ ЦМВ-ПНЕВМОНИИ
Сухой приступообразный кашель
Повышение t тела (в т.ч. до 38.5 — 40 С)
Ослабленное дыхание в нижних отделах
Интерстициальные изменения в легких на R-грамме
Мелкоочаговые тени слабой интенсивности
КТ легких — изменение легочной ткани по типу «матового стекла» (уплотнение ткани, утолщение стенок бронхиол, наличие очаговых и мелкофокусных изменений).
Пневмония, вызванная ЦМВ, встречается у 30 % больных ВИЧ.
Болезненность при пальпации живота
Диарея (в т.ч. с частотой стула 5-10 р/сут)
Потеря веса (в т.ч. на 15 — 20% массы тела)
Повышение t тела (в т.ч. до 38.5 -40 С)
Колоноскопия: эрозии, язвы (частое поражение ободочной кишки).
Частота: поражение ЖКТ — 38.9% больных ЦМВИ.
ЦМВ-энцефаловентрикулит у больных ВИЧ-инфекцией
Частота: 12.8% больных ЦМВИ. Из 40 больных эзофагитом -70% Candida albicans, 20% — ЦМВ, 10% — ВПГ, СК, н/этиологии.
Единичные случаи: микобактерии, криптоспоридии, пневмоцисты, лимфома.
Клиника: выраженные дисфагия, одинофагия, неэффективность противогрибковой терапии (Diettrich, 1995).
ЭГДС: эрозии, обширные (несколько см в d) плоские овальные хронического типа язвы в средних и нижних отделах пищевода.
Эзофагография с контрастированием имеют малую диагностическую пользу, правильный диагноз выставляется лишь в 25% случаев).
Окончательный диагноз устанавливается по наличию ЦМК (ДНК ЦМБ) в биоптатах из глубоких отделов пищевода (из дна язвы).
Частота: энцефалит 16% , миелит 8%, радикулопатия 20% среди больных ЦМВИ
Общие клинические симптомы: повышение температуры тела (100%), снижение веса на 15-20% начальной массы тела (100%).
Неврологические нарушения: головные боли (100%), сильное головокружение (50%), горизонтальный нистагм (50%), нарушение походки (пошатывание, резкое отклонение в сторону) (50%), оживление сухожильных рефлексов на конечностях (42%), нарез глазодвигательного нерва (42%), невропатии лицевого нерва (42%), менингеальные знаки (33%), пирамидные знаки (17%), эпилептиформные приступы (8%).
Ликвор: умеренное повышение белка (0.6-0.9 г/л), р-я Панди 2+ — 3+, цитоз до 10 клеток, наличие ДНК ЦМВ в 80% случаях.
Выраженные изменения в психическом статусе (97,1%), в т.ч. в 50% случаях необратимые мнестико-интеллектуальные нарушения — деменция.
РОЛЬ ПЦР В ДИАГНОСТИКЕ МАНИФЕСТНОЙ ЦМВ-ИНФЕКЦИИ У ВИЧ-ИНФИЦИРОВАННЫХ БОЛЬНЫХ:
наличие высокой концентрации ДНК ЦМВ в крови подтверждает диагноз манифестной ЦМВИ;
в лейкоцитах крови: титр 1:1000 (4-Ь) ДНК ЦМВ (полуколичественный метод) > 3.0 (> 2.0) log10 ДНК ЦМВ (Real-time PCR);
в плазме крови: > 10 000 копий ДНК ЦМВ в мл плазмы (> 4.0 log10 ДНК ЦМВ) (количественный метод).
Лечение манифестной ЦМВ-инфекции. Ганцикловир (Цимевеп). Лечебный (индукционный) курс заключается в следующем: 5 мг/ кг в/в медленно в течение 1 часа х 2 раза в сутки с 12-тичасовым интервалом (10/мг/кг/сут) на протяжении 21 дня и более. Противовирусный эффект ганцикловира обусловлен подавлением синтеза ДНК ЦМВ путем конкурентного ингибирования вирусной ДНК-полимеразы и нарушения удлинения цепи ДНК.
Лечение детей с манифестной ЦМВИ: Ганцикловир (Цимевен): 6 мг/кг 2 раза в сутки в/в с 12-часовым интервалом (10/мг/кг/сут) 14 дней, далее 10 мг/кг через день в течение 3 месяцев.
Лечение ЦМВ-ретинита: лечебный курс при поражении центральной зоны сетчатки — ганцикловир 5 мг/кг в/в в 2 р/сутки 14-21 день.
Лечебный курс при поражении периферии сетчатки: Валганци-кловир 900 мг 2 р/д внутрь 14-21 день или ганцикловир 5 мг/кг в/в в 2 р/сутки 14-21 день .
Поддерживающий курс (после окончания терапевтического курса): Валганцикловир 900 мг 1 р/д внутрь (основной режим) или Ганцикловир (цимевен) 1000 мг (4 капсулы) х 3 р/д или Ганцикловир 5-6 мг/кг в/в в 1 раз в сутки 5-7 дней в неделю.
Поддерживающая терапия (профилактика рецидивов) может быть прекращена при отсутствии клинических симптомов заболевания, повышении числа CD4-лимфоцитов в крови до уровня > 100-150 клеток/мм, сохраняющегося не менее 3-6 месяцев и при регулярных осмотрах офтальмолога. При отсутствии восстановления системы иммунитета поддерживающая терапия проводится пожизненно. При рецидиве заболевания назначается повторный терапевтический курс.
Лечение ЦМВ-поражения легких: лечебный курс Ганцикловира 5 мг/кг в/в в 2 р/сут 21 день или более до клинического улучшения состояния или Валганцикловира 900 мг 2 р/д внутрь во время еды 21 день. Поддерживающий курс (после окончания терапевтического курса) — Валганцикловир 900 мг 1 р/д внутрь (основной режим) или Ганцикловир 5-6 мг/кг в/в 1 раз в сутки 5-7 дней в неделю.
Эффективность поддерживающей терапии при ЦМВ-пневмонии не ясна. Длительная поддерживающая терапия обычно не проводится до момента возникновения повторной пневмонии или развития поражений ЦМВ других органов. Одновременно с лечением цитомегаловирусной инфекции целесообразно проводить терапию поражений легких другой этиологии (пневмоцистоза, бактериальной, грибковой инфекции), поскольку поражения легких часто обусловлены смешанной инфекцией.
Лечение ЦМВ-поражения нервной системы (энцефалит, миелит, полирадикулопатия): лечебный курс Ганцикловира 5 мг/кг в/в 2 р/ сут 21—42 дней или более до клинического улучшения состояния. Поддерживающий курс (после окончания терапевтического курса) -Валганцикловир 900 мг 1 р/д внутрь или Ганцикловир 5 мг/кг в/в в 1 раз в сутки. При отсутствии восстановления системы иммунитета поддерживающая терапия проводится пожизненно.
Валганцикловир (Вальцит) применяется для лечения и профилактики манифестной ЦМВ-инфекции. Биодоступность валганцикловира по сравнению с ганцикловиром для перорального приема выше в 10 раз.
— лечебный курс: 900 мг 2 р/сут per os;
— поддерживающий курс: 900 мг 1 р/сут per os.
Упреждающая (превентивная) терапия ЦМВИ у больных ВИЧ-инфекцией проводится больным, имеющим высокий риск развития клинически выраженной ЦМВ-инфекции: количество CD4-лимфоцитов 1.0 и более log10 ген/мл) или ДНК ЦМВ в плазме). Валганцикловир 900 мг 1 р/сут per os. Терапия проводится под контролем ДНК ЦМВ в крови. Длительность терапии не менее 1 месяца.
Признаки поражения глаз при синдроме приобретённого иммунодефицита
ВИЧ-инфекция сегодня распространена по территории всей Земли. СПИД-ом называется синдром приобретенного иммунодефицита, который является последней, терминальной, стадией ВИЧ – вируса иммунодефицита человека. Как подсчитала Всемирная организация здравоохранений, за последние, примерно 35 лет, в мире от СПИД-а умерло около 50 000 000 человек.
Мировое сообщество впервые узнало про СПИД в 1981 году, когда у двух гомосексуалистов мужского пола были выявлены воспаление легких пневмоцистной этиологии и саркома Капоши. И ровно через год ученые дали «имя» этой злосчастной смертоносной болезни 20-го века, назвав ее СПИД.
Как мы уже сказали, СПИД вызывается ВИЧ-инфекцией. ВИЧ-инфекция же попадая в организм человека, начинает медленно развиваться и постепенно и безвозвратно уничтожать иммунитет, делая человека высоко восприимчивым к любым заболеваниям, условно-патогенной флоре и даже к естественно-полезным (сапрофитным) микроорганизмам, которые и становятся причиной летального исхода.
Как ВИЧ попадает в здоровый человеческий организм или пути передачи ВИЧ инфекции?
Для того, чтобы здоровый человек заразился ВИЧ, достаточно даже короткого контакта с биологическими жидкостями больного человека или же носителя инфекции. У людей, являющихся как носителями, так и больными, вирус присутствует во всех секретах организма, например, в слюне, если есть повреждение тканей, и, конечно же, в крови и половом секрете. Но каждая биологическая жидкость по-разному действует, то есть степень заразности каждой отдельно взятой биологической жидкости зависит от концентрации патогена в данный момент в данной жидкости.
Передается ВИЧ-инфекция парентеральным (через кровь) и половым путем.
ВИЧ – это микроорганизм, содержащий РНК и относящийся к группе лентивирусов, а они являются провокаторами латентно (медленно) текущего патогенного процесса.
- ВИЧ-1. Он является наиболее распространенной формой ВИЧ-инфекции. Именно этот вирус и стал причиной эпидемии во всем мире. Он обладает высокой степенью изменчивости и опасности.
- ВИЧ-2. Он распространен не так широко и обладает меньшей вирулентностью (изменчивостью). Больше всего он встречается и фиксируется в Западной Африке.
- ВИЧ-3, как и ВИЧ-4 встречаются редко и не способны стать причиной эпидемий.
Так что фраза «заражение ВИЧ инфекцией» сразу должна указывать на заражение ВИЧ-1.
Каковы особенности ВИЧ?
Одной из главных, и можно сказать, важных особенностей ВИЧ является его неустойчивость к внешней среде. Во внешней среде он начинает разрушаться уже при 55 градусах по Цельсию и через полчаса в таких условиях он погибает. А если его поместить в 100-градусную температуру, тогда период его распада составит одну минуту. Также любое дезинфицирующее средство губительно влияет на ВИЧ-инфекцию. Но в сухой сперме ВИЧ может сохраняться в течение суток.
Еще одной важной особенностью ВИЧ является его внедрение в ядро Т-лимфоцитов, где он начинает активно размножаться (реплицировать), разрушая тем самым иммунные клетки. Т-лимфоциты являются одним из важнейших звеньев иммунного аппарата, так как участвуют в поглощении (фагоцитировании) патогенных микроорганизмов. Так что их разрушение ведет к тотальному «разгулу» представителей атипичной флоры.

- Грибковые инфекции. Это криптококкоз, кандидоз, гистоплазмоз;
- Паразитарные инфекции. К ним относятся: пневмоцистоз, изоспориаз, токсоплазмоз, криптоспоридоз;
- Вирусные инфекции вызываются вирусами: герпеса, цитомегаловирусом;
- Онкологические новообразования: лимфома беркитта, саркома Капоши, рак шейки матки, диффузная крупноклеточная В-лимфома;
- Осложнения ассоциированные с ВИЧ: деменция, энцефалопатия, синдром эндогенной интоксикации.
Хоть ВИЧ-инфекция и живет за счет того, что «ест» иммунные клетки, но все же в ее рацион еще входят и клетки нервной системы. Иммунотропное действие ВИЧ-инфекции стоит всего лишь на порядок выше нейротропного действия.
Поражение органа зрения при ВИЧ
Заболевание глаз при ВИЧ характеризуются поражением их передней или задней части. К заболеваниям передней части глаза относятся: изменения микроциркуляторного русла конъюнктивы, опухоли и инфекции. Среди болезней задней части глаза можно выделить ретинопатию, инфекционные поражения и первичную лимфому.
Появление экссудата у части пациентов становится первым и ранним признаком СПИД-ассоциированной ретинопатии. Он получается в результате некроза нервных тканей и связан с ишемией некоторых участков. Дифференциальную диагностику СПИД-ассоциированной ретинопатией проводят с ишемией при цитомегаловирусной инфекции. Для цитомегаловируса характерно более яркое течение с более крупными морфологическими признаками и очагами поражения. Чаще всего медики сталкиваются с геморрагиями, находящимися в разных слоях сетчатки. СПИД-ассоциированная ретинопатия также сопровождается микроаневризмами, телеангиоэктазами, неоваскуляризацией дисков зрительного нерва и ишемическими зонами.
Также чаще всего при СПИД встречаются случаи неинфекционных поражений дисков зрительного нерва, которые проявляется в виде атрофии зрительного нерва, нейропатии и отека ДЗН.
Опухоли органа зрения при СПИД представлены лимфомами. А метастазирование происходит при саркоме Капоши.
Что касается заболевания под названием увеит, то у ВИЧ-инфицированных людей оно, как правило, проявляет себя на двух глазах одновременно, в отличие от людей, не страдающих иммунодефицитом. И течение увеита у ВИЧ-пациентов значительно более тяжелое, а реакция на лечение более слабая, с появлением эффекта только по прошествии трех недель.
Цитомегаловирус (ЦМВ) и СПИД
ВИЧ–ассоциированные увеиты возникают под влиянием некоторых видов инфекций (оппортунистических), возникающих в результате снижения иммунитета при ВИЧ, и которые практически никогда не встречаются у здоровых людей. Лечение ВИЧ-инфекции привело к снижению заражения цитомегаловирусом.
Ретиниты, вызванные цитомегаловирусом, впервые были описаны в 1982 году, когда стали диагностироваться у людей с критически сниженным иммунитетом. Цитомегаловирус становится причиной некроза глазного дна. Распространение инфекции происходит через кровь (гематогенный путь передачи) и зачастую проявляется васкулитами дисков зрительного нерва и сетчатки.
Когда же симптомы купируются, на атрофических очагах образуются слегка пигментированные отложения.
Лечат это заболевание фоскарнетом и ганцикловиром и вполне успешно. Но учитывая иммунологический статус пациентов и высокую степень рецидивирования, наблюдение у офтальмолога им крайне необходимо. Наибольший эффект от лечения получается, если лекарственные препараты вводятся прямо в стекловидное тело, то есть интравитреально. Нередок переход заболевания в генерализованную форму.
Если же противовирусная терапия не проводится, срок жизни пациентов с ретинитом и СПИД-ом резко сокращается.
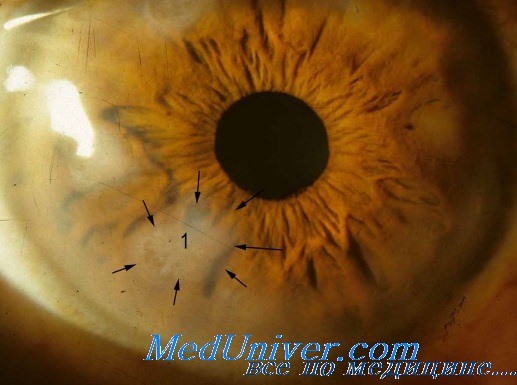
 Токсоплазмоз при СПИД
Токсоплазмоз при СПИД
Провокатором ретинита также является и токсоплазма Гондии. Для СПИД-ассоциированного токсоплазмоза характерно поражение глубоких слоев сетчатки, при которых происходит выделение экссудата в стекловидное тело в форме шляпки гриба. Средствами для борьбы со СПИД-ассоциированным токсоплазмозом являются кларитромицин, периметамин, клиндамицин и азитромицин.
Острый некроз сетчатки при СПИД
Это достаточно часто встречающееся заболевание при СПИД. Характеризуется оно острым некроз сетчатки и появлением отдельно взятых очагов, которые впоследствии сливаются в один большой очаг с четкими границами. Бывают случаи, когда отмечаются отеки и кровоизлияния. В дальнейшем острый некроз сетчатки развивается в окклюзионный васкулит, а после этого появляются зоны с ишемическими изменениями сетчатки.
Но это не единственное ВИЧ-ассоциированное заболевание глаз. Также существуют склерит, витреит и увеит.
Некроз сетчатки вызывается вирусом герпеса и лечится такой некроз ацикловиром.
Надо понимать и помнить, что эти заболевания у ВИЧ-инфицированных людей могут являться первым звонком СПИДа. Поэтому каждый врач потенциально должен воспринимать пациентов как ВИЧ-инфицированных и предостерегать себя от опасности заражения.
Глазные проявления ВИЧ
Глазные проявления ВИЧ – это специфические изменения органа зрения, вызванные присоединением оппортунистической инфекции у пациентов с ВИЧ-инфекцией в анамнезе. Клиническая картина определяется характером поражения. Общие симптомы для большинства форм – снижение остроты зрения, скотомы, фотопсии, нарушения цветовосприятия, фотофобия, повышенное слезотечение. Постановка диагноза базируется на применении ПЦР, ИФА, инструментальных методов диагностики (визометрия, офтальмоскопия, периметрия, тонометрия, биомикроскопия, УЗИ, КТ головы). Для лечения используется антиретровирусная и симптоматическая терапия.
Общие сведения
Глазные проявления встречаются у 70-80% больных ВИЧ-инфекцией. Примерно у 50% пациентов отмечается симметричное вовлечение в патологический процесс обоих глазных яблок. Распространенность цитомегаловирусной ретинопатии у людей, инфицированных вирусом иммунодефицита, составляет 30-40%. В 5% случаев наблюдается необратимое поражение зрительного нерва. У 30-35% лиц с данной патологией отмечается высокий риск необратимой потери зрения. У 30-50% внутриорбитальные проявления осложняются поражением нервной системы. Глазные проявления с одинаковой частотой встречаются среди лиц мужского и женского пола. Географических особенностей распространения не отмечается.
Причины глазных проявлений ВИЧ
Причина поражения глаз – инфицирование вирусом иммунодефицита человека, который относится к семейству ретровирусов, и присоединение оппортунистической инфекции. Источник распространения – больной человек. Вирус содержится в биологических средах организма (кровь, сперма, грудное молоко, влагалищные выделения, спинномозговая жидкость). Инфицирующая доза – 10 000 вирусных частиц. Пути передачи инфекции: половой, гематогенный и вертикальный (от матери к ребёнку). Глаза поражаются при попадании заражённой крови на открытые слизистые оболочки (конъюнктива) или проникновении вируса через гематоофтальмический барьер.
Вирус иммунодефицита удаётся идентифицировать в оболочках глаза и водянистой влаге, однако патологические изменения вызывает не собственно возбудитель, а ассоциации других микроорганизмов. Активация оппортунистической инфекции становится причиной рецидивирующих воспалительных процессов внутриглазной локализации. Инфицирование цитомегаловирусом ведёт к лизису клеток и развитию гранулоцитарной реакции. Из-за нарушения реологических свойств крови возникают ишемические проявления, обусловленные окклюзивным артериитом, перифлебитом. Придатки глаза (веки, слезные пути) наиболее часто поражаются вирусом опоясывающего герпеса, саркомой Капоши, реже – контагиозным моллюском.
Центральная форма токсоплазмоза приводит к очаговому некротизирующему хориоретиниту. Внелегочные проявления инфицирования пневмоцистой провоцируют поражение увеального тракта. При травматическом повреждении глаз наблюдается высокая вероятность возникновения аспергиллеза. Повышение уровня триглицеридов влечёт за собой увеличение синтеза цитокинов. Этот механизм лежит в основе развития липемии сетчатки. Усугубляет нарушение липидного обмена приём ингибиторов протеаз. Интенсивное поражение клеток, на поверхности которых расположены CD4-рецепторы, ведёт к прогрессированию патологических изменений.
Симптомы глазных проявлений ВИЧ
На начальных этапах развития патологии поражения глаз имеют бессимптомное течение. При прогрессировании изменений со стороны сетчатки и зрительного нерва пациенты предъявляют жалобы на выпадение отдельных участков поля зрения, нарушение цветовосприятия и контрастной чувствительности. Развитие цитомегаловирусной ретинопатии приводит к фотопсиям, появлению плавающих помутнений или «пелены» перед глазами, зрительной дисфункции. Поражение глаз зачастую двухстороннее. Выраженный болевой синдром отмечается при герпетической природе заболевания. При этом на кожных покровах век и окологлазничной области появляются мелкие пузырьки с серозным содержимым, что свидетельствует о развитии везикулобуллезного дерматита.
Неврологическая симптоматика представлена светобоязнью, двоением перед глазами, мелкоразмашистыми движениями глазных яблок при попытке фиксации взгляда. В ряде случаев возникает блефароспазм, вызванный параличом черепных нервов. При внутриутробном инфицировании плода существует высокий риск развития аномалий органа зрения (анофтальм, колобома роговицы). Саркома Капоши с локализацией на веках или орбитальной конъюнктиве длительное время характеризуется бессимптомным течением. Рост новообразования затрудняет процесс смыкания век, приводит к развитию местных воспалительных реакций в виде гиперемии и отека оболочек переднего сегмента глаз.
Осложнения
Кровоизлияние в стекловидное тело может достигать степени тотального гемофтальма. Реже возникает гипопион, гифема. Продолжительное течение аспергиллеза приводит к образованию бельма и множественных эрозивных дефектов на поверхности роговицы с риском ее перфорации. Высока вероятность бактериальных и инфекционных поражений переднего отдела глаз (конъюнктивит, кератит). Возможно развитие вторичного дакриоцистита. В редких случаях патологический процесс распространяется на кости черепа и ткани мозга. У 20% пациентов наблюдается отслойка сетчатки, обусловленная некрозом отдельных участков внутренней оболочки глаз. Осложнения со стороны нервной системы представлены криптококковым менингитом, лимфомой мозговых оболочек, нейросифилисом.
Диагностика
Для диагностики ВИЧ-инфекции проводится полимеразная цепная реакция (ПЦР), которая даёт возможность выявить фрагменты РНК или ДНК вируса. Иммуноферментный анализ (ИФА) позволяет обнаружить специфические антитела к вирусу. С целью оценки тяжести иммунодефицита изучают содержание CD4-лимфоцитов. В комплекс специфического офтальмологического обследования входит:
- Офтальмоскопия. При исследовании глазного дна офтальмолог выявляет признаки микроангиопатии сетчатки, аневризмы сосудов. На внутренней оболочке глаза определяются «ватоподобные» пятна, зоны кровоизлияния, признаки атрофии зрительного нерва. Ретинальные сосуды приобретают молочно-белую окраску. При ретинохориоидите токсоплазмозного генеза на сетчатке визуализируются пигментные рубцы.
- УЗИ глаза. Ультразвуковое исследование показано при помутнении оптических сред глаза. Патологические изменения зрительного нерва представлены увеличением глубины его физиологической экскавации при наличии зон отека на сетчатке.
- КТ головы. Применяется для выявления новообразований внутриорбитальной локализации (саркома Капоши, лимфома).
- Ангиография сетчатки. Определяется нарушение регионального кровотока, вызванное агрегацией форменных элементов.
- Биомикроскопия глаз. При аспергиллезе глаз зона поражения на роговице имеет белую или желтоватую окраску с сухой поверхностью. Очаг ограничен валом инфильтрации.
- Периметрия. Наблюдается концентрическое сужение зрительного поля. Выявляются множественные скотомы.
- Визометрия. Степень снижения остроты зрения зависит от характера поражения сетчатки и оптических нервных волокон, варьирует от незначительной дисфункции до полной слепоты.
- Бесконтактная тонометрия. Наличие объемных образований внутриглазной локализации провоцирует повышение внутриглазного давления.
Лечение глазных проявлений ВИЧ
Этиотропная терапия ВИЧ-инфекции не разработана, однако применение антиретровирусных средств позволяет замедлить прогрессирование заболевания. Эффективность симптоматического лечения зрительных нарушений повышается при использовании противовирусных препаратов, угнетающих персистенцию вируса в организме. При развитии инфекционного кератита, ретинита или везикулобуллезного дерматита, вызванного опоясывающим герпесом, показано внутривенное введение ацикловира, фамцикловира. Сухой кератоконъюнктивит в сочетании с ксерофтальмией требует назначения препаратов искусственной слезы, увлажняющих мазей.
Лечение токсоплазмозного ретинохориоидита основывается на применении пириметамина, сульфаниламидов, клиндамицина. Острое течение иридоциклита у ВИЧ-инфицированных больных требует инстилляций глюкокортикостероидов в комбинации с короткими курсами антибактериальной терапии. При цитомегаловирусном ретините используют цидофовир, фоскарнет, ганцикловир. Тактика лечения пациентов с саркомой Капоши сводится к назначению химио- или криотерапии, оперативного иссечения новообразования, внутриопухолевого введения цитостатиков. При аспергиллезном поражении структур глазного яблока показана антифунгальная терапия. Доказана целесообразность внутривенного использования амфотерицина В, итраконазола.
Прогноз и профилактика
Исход заболевания определяется вирусной нагрузкой, особенностями поражения глаз и течения основной патологии. По собранным в офтальмологии статистическим данным риск полной потери зрения составляет 40%. Неспецифические превентивные меры сводятся к предупреждению инфицирования вирусом иммунодефицита (использование средств контрацепции, стерилизация медицинского инструментария, борьба с инъекционной наркоманией). Пациентам рекомендовано отдавать предпочтение очковой коррекции остроты зрения перед контактными линзами. Специфические методы профилактики не разработаны, однако применение антиретровирусной терапии значительно улучшает прогноз.
ИЗМЕНЕНИЯ ОРГАНА ЗРЕНИЯ ПРИ СПИДе
Офтальмологические проявления при СПИДе наблюдаются часто – примерно в 75% — 80% случаев. Установлена локализация вируса иммунодефицита человека в таких тканях глаза и его защитного аппарата, как слеза, клетки эпителия конъюнктивы и роговицы, внутриглазная жидкость (клетки эпителия радужки и цилиарного тела), сетчатка. Эти сведения необходимы для правильной организации профилактики заражения ВИЧ-инфекцией в медицинском учреждении офтальмологического профиля. Основную опасность представляют контактные лечебные и диагностические манипуляции, а именно:
- измерение внутриглазного давления, тонография, гониоскопия, УЗИ, извлечение инородного тела конъюнктивы или роговицы, снятие швов, субконъюнктивальные и парабульбарные инъекции;
- подбор контактной коррекции
- хирургические операции (кератопластика, укрепление склеры и др.)
Классификация изменений органа зрения у больных СПИДом весьма условна ввиду исключительного многообразия симптоматики. В целом можно выделить три основные группы:
· 1) оппортунистические (СПИД-ассоциированные) инфекции (повышенная восприимчивость к бактериальной, вирусной, грибковой инфекции вследствие иммунодефицита)
o цитомегаловирусный (ЦМВ) ретинит
o офтальмогерпес (чаще H. zoster ophthalmicus)
o язва роговицы (микоз Candida spp.)
o хориоретинит туберкулезной, токсоплазмозной, пневмоцистозной, сифилитической этиологии;
o саркома Капоши век и конъюнктивы
o эпителиома Боуэна,
o контагиозный моллюск век,
o орбитальная или внутриглазная злокачественная (неходжкинская) В-клеточная лимфома
· 3) другие поражения органа зрения, вызванные вирусом иммунодефицита челевека или развившиеся вследствие специфической энцефалопатии:
· ВИЧ-ретинопатия (микроангиопатия), геморрагический ретиноваскулит
· парезы черепных нервов (нарушения подвижности глаз, аккомодации, зрачковых реакций).
Наиболее частые поражения органа зрения:
1) Придаточный аппарат глаза:
· Саркома Капоши век и конъюнктивы (примерно у 5% больных СПИДом):
Типичны новообразования (ретикулосаркома) в виде ярко-красных или цианотичных узлов округлой и овальной формы размером 1 – 5 мм, выступающие над поверхностью кожи (чаще) или под конъюнктивой в нижней части глазного яблока. В поздних стадиях — резко выраженный отек век, затрудняющий раскрытие глазной щели, трихиаз, заворот век.
Лечение: криодеструкция узлов ретикулосаркомы, короткодистанционная рентгенотерапия, винбластин эффективны для резорбции и рубцевания очагов новообразований, устранения отека век.
- Контагиозный моллюск век.
- Эпителиома (carcinoma in situ) Боуэна, микроангиопатия конъюнктивы.
- Злокачественная (неходжкинская) В-клеточная лимфома орбиты.
2) Передний отдел глаза:
- Кератоиридоциклит герпетический (обычно H. zoster ophthalmicus, реже H. simplex) – клиника и лечение см. в главе 9. Часто является первым клиническим проявлением СПИДа. Начинается с везикулезных высыпаний на коже лица в зоне иннервации I-й ветви тройничного нерва (половина лба и носа, надбровье, верхнее веко). Может сопровождаться склеритом, парезом черепных нервов, гемофтальмом, изменениями на глазном дне – ретиноваскулитом, ретинальным некрозом, вторичной отслойкой сетчатки. Следует исключить ретробульбарный оптический неврит.
NB: У всех пациентов старше 40 лет с H. zoster ophthalmicus необходимо провести обследование на ВИЧ-инфекцию (тест ELISA к ВИЧ-антителам, при положительном его результате дополнить пробой Western).
- Язва роговицы (чаще грибковой этиологии – Candida spp). В типичных случаях развивается на фоне иммунодефицита и/или существовавших ранее заболеваний роговицы даже в отсутствие травмы последней. Клинически проявляется вялым постепенным развитием, стертым роговичным синдромом, формированием обширного желтовато-белого инфильтрата роговицы. В дальнейшем развивается некроз и изъязвление роговицы, медленная эпителизация язвенного дефекта без признаков сопутствующей неоваскуляризации. Возможны осложнения – эндофтальмит, ретинит.
Лечение – местно флуцитозин 1%, внутрь флуконазол (дифлюкан) по 50 мг х 1 р/д., сульфаниламиды для профилактики вторичной бактериальной инфекции, лечебная послойная кератопластика.
3) Задний отдел глаза:
- Цитомегаловирусный ретинит, наблюдаемый у 20-40% больных СПИДом старшего возраста, является неблагоприятным прогностическим показателем: срок жизни пациентов с таким диагнозом ограничен 6-18 месяцами даже при условии проведения интенсивной противовирусной терапии. Жалобы на снижение остроты зрения и дефекты в поле зрения. Офтальмоскопическая картина характеризуется пестротой, чередованием белых и желто-белых очагов периферического ретинального некроза и красных (от ярких до темных оттенков) кровоизлияний в сетчатку. Очаги постепенно перемещаются от периферии к центру глазного дна (глазное дно по типу «сыра с кетчупом», «пиццы-пай»), завершаются образованием рубцов с мелкими гранулами пигмента и атрофией зрительного нерва с полной утратой зрения.
- ВИЧ-ретинопатия (микроангиопатия), геморрагический ретиноваскулит различной степени выраженности встречается почти во всех случаях офтальмологических расстройств у больных СПИДом:
— микроангиопатии (микроаневризмы, телеангиоэктазии) обычно бессимптомны;
— склонность к кровоизлияниям в сетчатку (спонтанная резорбция в течение 3-6 недель), образованию белых «ватообразных очагов» ишемического инфаркта в слое нервных волокон и ганглиозных клеток сетчатки и обтурации сосудов с внезапным резким снижением зрения;
— светло-желтые футляры («муфты») воспаленной отечной сетчатки по ходу ретинальных сосудов;
— ишемический отек сетчатки и диска зрительного нерва, геморрагии вокруг обтурированного сосуда;
— острый ретинальный некроз (некротический ретинит), атрофические очаги, истончение и разрывы сетчатки (15-29% больных).
Лечение офтальмолога не требуется.
Прогноз для зрения в случаях неосложненной ретинопатии благоприятный, после острого ретинального некроза зрение не восстанавливается.
• Хориоретиниты туберкулезной, токсоплазмозной, пневмоцистозной, сифилитической этиологии – наблюдаются редко. Диагноз подтверждают положительными результатами лабораторных анализов.
Возможные пути передачи ВИЧ – инфекции в офтальмологическом учреждении
— контактные лечебные и диагностические манипуляции (измерение внутриглазного давления, тонография, гониоскопия, УЗИ, извлечение инородного тела конъюнктивы или роговицы, снятие швов);
— подбор контактной коррекции
— хирургические операции (кератопластика)
Профилактика ВИЧ-инфекции в офтальмологическом учреждении:
– тщательное соблюдение стандартных правил асептики и антисептики при обработке инструментов и датчиков приборов, контактирующих с глазом; контроль за работой среднего и младшего медперсонала;
– оптимально – недопущение повторного использования пробных контактных линз; при невозможности соблюдения данной рекомендации — обработка проточной водой и хранение использованных пробных контактных линз в свежем растворе перекиси водорода не менее 15 минут;
– анализ крови на содержание антител к ВИЧ у пациентов, поступающих на хирургическое лечение, и у потенциальных доноров:
– выполнение хирургических операций, ряда контактных диагностических и лечебных манипуляций в перчатках.
| | | следующая лекция ==> | |
| СИСТЕМЫ И ГЕМОРРАГИЧЕСКИХ ДИАТЕЗАХ | | | ИЗМЕНЕНИЯ ОРГАНА ЗРЕНИЯ |
Дата добавления: 2017-05-18 ; просмотров: 570 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
- http://eyesfor.me/home/eye-diseases/syndromes-in-ophthalmology/ocular-manifestations-of-aids.html
- http://medbe.ru/news/meditsina/slepota-prichiny-i-zabolevaniya-vyzyvayushchie-poteryu-zreniya/
- http://studfiles.net/preview/5810745/page:10/
- http://lechenie-simptomy.ru/priznaki-porazheniya-glaz-pri-sindrome-priobretyonnogo
- http://www.krasotaimedicina.ru/diseases/ophthalmology/HIV-ocular-manifestations
- http://helpiks.org/9-15855.html



 Токсоплазмоз при СПИД
Токсоплазмоз при СПИД