Воспаление радужной оболочки глаза – это процесс, при котором чаще всего не отмечается симптомов бактериальной или вирусной инфекции. Преобладают симптомы местного воспалительного процесса, вызванного собственными лимфоцитами больного, реагирующими на ткани глаза, как на чужеродные, патогенные клетки.
Воспаление радужной оболочки глаз чаще всего связаны с аутоиммунными заболеваниями. Лимфоциты больного ложно распознают некоторые ткани организма, как чужеродные и разрушают их, вызывая местные воспалительные изменения.
Воспаление радужной оболочки часто появляется в ходе ревматических болезней, например:
- анкилозирующий спондилит
- реактивный, псориатический и ревматоидный артрит
- аутоиммунный васкулит
- системная красная волчанка
- неспецифическое воспаление кишечника или болезнь Крона
- саркоидоз
- тубулоинтерстициальное воспаление почек
- синдром Шегрена
Среди других причин следует упомянуть инфекционные заболевания, такие как сифилис или туберкулез. Воспаление радужной оболочки может появиться в ходе злокачественной лимфомы, развивающейся в другой области организма инфекции или как осложнение после операционного вмешательства на глазном яблоке.
В части случаев причину не удаётся установить, тогда говорят об идиопатическом воспалении радужной оболочки.
Воспаление радужной оболочки глаза может появиться внезапно, в острой или хронической форме (в последнем случае прогрессирование изменений медленнее, а симптомы, хотя и идентичны, имеют меньшую выраженность).
Офтальмологическое исследование (выполняемое с помощью щелевой лампы и соответствующих линз) позволяет выявить интенсивное покраснение конъюнктивы и склеры в пределах лимба (область у основания роговицы), гиперемию радужной оболочки, искажение или нарушение подвижности зрачка.
Роговица может быть опухшей и иметь слегка уменьшенную прозрачность. В случае тяжелых поражений в водянистой влаге, заполняющей переднюю камеру глаза, наблюдаются клетки или воспалительные инфильтраты, гнойные выделения, образующейся между роговицей и радужной оболочкой.
Внутриглазное давление может быть увеличено (особенно, если увеит не ограничен радужной оболочкой, а также включает цилиарное тело).
Лечение воспаления радужной оболочки глаза, как правило, длительное. Если симптомы появляются в ходе заболевания соединительной ткани, необходима одновременная терапия первичных изменений, например, в отношении суставов. Важно также внедрение терапии инфекционных заболеваний (антибиотикотерапия) и ликвидация очага инфекции (медикаментозное лечение и такие действия, как удаление зуба, иссечение абсцесса или гнойника и т.д.).
Основным лечением воспаления радужной оболочки является местное лечение. Изначально применяются противовоспалительные препараты и антибиотики, которые подаются в виде глазных капель. На ночь глазной врач может дополнительно назначить мазь, которую закладывают в конъюнктивальный мешок. Её действие продолжительнее, но из-за агрегатного состояния она мешает зрению, поэтому её не используют в течение дня.
Введение антибиотиков играет профилактическую роль – защищает от вторичных бактериальных инфекций глаза, для которых воспаление создает хорошие условия развития. В очень тяжелых условиях лекарственные средства могут вводиться дополнительно (перорально или внутривенно).
Если пациент жалуется на сильную светобоязнь, ему или ей рекомендуется носить солнцезащитные очки или даже закрывать пораженный глаз специальным окуляром.
После устранения острых симптомов пациент обычно принимает нестероидные противовоспалительные препараты (НПВП) в виде глазных капель в течение длительного времени. Изменение лекарств связано с тем, что длительное (более 14 дней) применение стероидов может привести к осложнениям в виде повышенного внутриглазного давления или (в долгосрочной перспективе) ускоренному развитию катаракты.
Острый ирит может распространиться на всю сосудистую мембрану. Это состояние требует очень интенсивного лечения, поскольку оно может даже привести к слепоте в пораженном глазу.
Наиболее распространенные осложнения:
- рецидив
- нарушения внутриглазного давления, даже приводящие к глаукоме
- образование спаек между радужной оболочкой и хрусталиком или радужкой-роговицей
- ускоренное развитие катаракты
- постоянное ухудшение остроты зрения
Поскольку болезнь оставляет стойкие последствия примерно в 20% случаев, её нельзя недооценивать, даже если интенсивность симптомов низкая или когда проведение лечения приносит быстрое улучшение. Принято считать, что любой ирит глаза должен лечиться офтальмологом, предпочтительно в условиях больницы.
источник
Ирит или передний увеит — воспаление радужной оболочки глаза. Как правило, от заболевания чаще всего страдают молодая часть населения от двадцати до сорока лет. Намного реже дети и люди пенсионного возраста.
Передняя часть сосудистой оболочки глаза состоит не только из радужной зоны, но и из ресничного тела. Когда воспалительный процесс затрагивает и его, патологический процесс носит название иридоциклит. Если своевременно не выявить болезнь и не начать необходимое лечение, ирит может привести к значительному ухудшению зрения или даже к полному его лишению.
Передний увеит по виду течения подразделяется на хронический и острый ирит. Острая форма заболевания, как правило, длится до двух месяцев. Патологическое состояние хронического характера может длиться несколько месяцев или даже лет. Для хронического ирита свойственно рецидивировать. Особенно часто это происходит в зимнее время года.
По патогенезу, воспалительный процесс подразделяется следующим образом:
- Инфекционный — воспаление в радужной оболочке глаза возникает вследствие наличия заболеваний инфекционного характера. Например таких, как ГРИПП, герпес и прочие.
- Токсико-аллергический — аллергическая реакция появляется в результате нарушения обмена веществ и приема медикаментозных препаратов. Также спровоцировать передний увеит данного типа могут ревматизм и хронический артрит.
- Гипопион-ирит — является осложнением двух предыдущих видов. Для этого вида характерны гнойные формирования в передней камере глаза. При диагностических мероприятиях зачастую ставят ложный диагноз «конъюнктивит».
Передний увеит развивается в результате попадания в сосудистую оболочку глаза инфекционных микробов. Спровоцировать воспалительный процесс могут следующие состояния:
- Туберкулез;
- Токсоплазмос;
- Ревматизм;
- ГРИПП;
- Лептоспироз;
- Сифилис;
- Бруцеллез;
- Заболевания спровоцированные попаданием гонококков;
- Повреждения глаза;
- Патологии обменного процесса;
- Хирургические вмешательства на глаза;
- Гнойные формирования в роговичной зоне.
Инородное тело — одна из причин воспаления радужки
Факторами возникновения служат частое переохлаждение, депрессивные состояния, постоянные стрессы, а также физические и зрительные перегрузки.
Основными симптомами воспалительного процесса радужной оболочки является следующее:
- Изменение окраса. Чтобы определить наличие воспалительного процесса необходимо сравнить цвет обоих глаз. Если конечно у человека нет такой особенности, как гетерохромия.
- Изменения в узоре радужной оболочки. Ее рисунок в результате воспалительного процесса становится расплывчатым и нечетким.
- Плохая реакций на свет и суженный зрачок.
Также могут проявиться дополнительные признаки:
- Болевой синдром, который увеличивается при пальпации;
- Боли в височной зоне со стороны воспаленного глаза;
- Боязнь света;
- Краснота в результате лопнувших капилляров;
- Обильное слезовыделение;
- Отек;
- Ощущение постороннего тела в глазном яблоке.
При воспалении есть риск возникновения застоя внутриглазной жидкости. Это провоцирует повышение офтальмотонуса.
Если вовремя не выявить передний увеит и начать его своевременное лечение, могут возникнуть следующие осложнения:
- Катаракта или помутнение хрусталика глаза. В ходе этого можно потерять зрение.
- Глаукома.
- Лентовидная кератопатия.
- Кистозный макулярный отек.
Чтобы поставить точный диагноз, врач-офтальмолог собирает полный анамнез и проводит осмотр. Помимо этого измеряет офтальмотонус и проводит лазерную компьютерную томографию, чтобы исключить риск развития вторичной глаукомы. Чтобы выявить какой именно болезнетворный микроорганизм вызвал воспалительный процесс, назначается биомикроскопическое исследование.
Как измеряют офтальмотонус
Только после всех проведенных диагностических мероприятий, специалист может назначить необходимое лечение. Чем раньше будет выявлено заболевание и начата терапия, тем больше шансов на благоприятный прогноз.
В первую очередь, при подозрении на ирит, лечащий специалист назначает курс приема анальгетиков и дополнительные процедуры. Такие, как ванночки для ног или терапия медицинскими пиявками. При высоком офтальмотонусе используются мочегонные препараты.
После того, как специалист поставит точный диагноз, назначаются антибактериальные и противовоспалительные средства. Необходимо использование капель для глаз, которые расширяют зрачок. Помимо этого применяются мази с кортикостероидами, электрофорез, аппликации из парафина. Если же воспаление вызвано аллергией, ток этому списку добавляются еще и антигистаминные лекарства.
Чтобы избавиться от ирита, очень важно вылечить заболевание, которое его вызвало. Если в уголке глаза появилось гнойное воспаление, необходимо использование антибиотиков и внутримышечных уколов стрептомицина. В определенных случаях врач также может назначить субконъюнктивальные инъекции и комплекс витаминов В и С.
Для того что бы убрать помутнение и для устранения последствий применяют биогенные стимуляторы. Так же эффективный результат дает введение пациенту собственной крови.
- Ромашка аптечная. Чтобы приготовить отвар, возьмите одну столовую ложку растения и залейте горячей водой. Медицинскую ромашку можно приобрести в любой аптечной сети. Дайте настояться в течение тридцати минут. Отвар можно использовать как для промывания глаз, так и для компрессов. Перед применением настой необходимо процедить. Температура отвара должна быть комфортной для кожи и глаз.
- Полезные ягоды. Возьмите четыре столовые ложки красной рябины и столько же черники. Добавьте по одной десертной ложке облепихового и цветочного меда. Все ингредиенты тщательно перемешайте. Употреблять внутрь по две столовой ложки на завтрак и обед. Перед едой за тридцать минут.
- Мокрица. На одну ст.л. нужно взять 200 мл кипятка, залить и оставить настаиваться на примерно 30 минут. После этого настой пропустить через стерильную марлю и, если это необходимо, остудить. С помощь получившегося отвара нужно промывать глаза, примерно 2-3 раза в сутки. Длительность лечения составляет две недели.
Все методы народного лечения не могут избавить от воспаления без основного. Нетрадиционные способы можно использовать только в комплексе с консервативной медициной. Перед их применением нужно обязательно согласовать это с лечащим специалистом, чтобы не усугубить и без того тяжелую ситуацию.
Если воспаление в радужке было обнаружено на начальных этапах развития, и было назначено своевременное лечение, прогноз благоприятный. Консервативные методы дают возможность полностью избавиться от переднего увеита и обойтись без осложнений.
Согласно статистическим данным, у 20% больных получается полностью вылечить ирит. В 50% случаев заболевание может рецидивировать. Но эти рецидивы не тяжелые. Обычно это происходит во время обострения сопутствующего заболевания.
Профилактические меры для устранения риска воспаления радужной оболочки глаза:
- Медицинские процедуры очистки хронических очагов инфекции;
- Своевременное выявление патологических процессов, которые вызывают передний увеит;
- Терапевтические мероприятия по укреплению иммунной системы;
- Своевременное обращения за помощью к специалисту при наличии любых признаков воспалительного процесса в радужке глаза;
- Ежегодный обязательный медосмотр у врача-офтальмолога.
- Правильное питание с достаточным содержанием полезных веществ для глаз (витамины А, С,В1, В6,В12). Также, чтобы защитная функция органов зрения работала без перебоев, необходимо употреблять продукты питания в которых содержится кальций.
источник
Пространство между роговицей и хрусталиком разделяется специальной диафрагмой, которую называют радужной оболочкой глаза.
Она состоит из сосудов и мышечной ткани, её хорошо видно при осмотре без дополнительных приборов.
Цвет радужной оболочки зависит от количества содержащихся в ней меланоцитов. А его изменение – это либо реакция на окружающую среду, либо показатель заболевания в организме.
Ирит — это воспалительный процесс в области радужки зрительного органа и цилиарном теле. Воспаление возникает в результате перенесения следующих заболеваний:
- токсоплазмоз;
Болезнь сопровождается следующими симптомами:
- боль в области поражения;
- ощущение ломоты в глазах;
- боль в области виска;
- светобоязнь;
- слезотечение;
- снижение зрения;
- блефароспазм.
Постоянное расширение сосудов приводит к появлению вокруг радужки розово-фиолетового кольца. Разрушение сосудистой оболочки меняет цвет радужки от ржавого до коричнево-жёлтого.
Хроническая форма заболевания обладает ремиссионным характером — на протяжении нескольких месяцев или даже лет, острые рецидивы чередуются с ремиссией. Симптомы часто проявляются в холодную погоду:
- постоянное слезотечение;
- ощущение инородного тела в глазах;
- резкая боль;
- воспаление сосудов и мышечной ткани зрительных органов;
- изменение цвета радужки из-за её разрушения и разрывов сосудов.
Острая форма проявляется в следующих особенностях:
- ломота в висках;
- сильное слезотечение, светобоязнь, непроизвольное моргание;
- отёки в области радужки — это изменяет её внешний вид: ажурный рисунок становится смазанным, нечётким, цвет меняется от жёлтого до ржавого;
Фото 1. Если радужка отекает и становится желтоватого цвета, это может быть признаком острой формы иридоциклита.
Важно! На задней стенке радужки образуются спайки, которые срастаются с хрусталиком, внутриглазное давление повышается и возникает глаукома.
Прозрачная оболочка глаза — это роговица. Изменение её цвета связано с разрушением структуры (эрозией). Часто это происходят по причине попадания инородных частиц или инфекции, механической травмы, химического воздействия либо заболевания глаз.
А также из-за высокого температурного воздействия или неправильного роста ресниц. Все это приводит к травмам, которые формируют эрозию роговой ткани.
Появление инфекционного ирита связано с протеканием инфекционного или воспалительного процесса. Например:
- стоматологические заболевания — кариес, запущенные воспалённые десна и гнилые зубы;
- инфекция в горле и носоглотке — воспаление миндалин, гнойная ангина, хронический тонзиллит, воспаление носовых пазух;
- гнойный экссудат в оболочках глаза;
- инфекционные заболевания — сифилис, герпес, гонококковые инфекции и лептоспироз.
Проникая внутрь, болезнетворные микробы и вирусы разрушают ткани организма.
Аллергический ирит возникает вследствие:
- ревматизма;
- хронического артрита;
- нарушения в обмене веществ;
- побочных действий лекарственных средств;
- сбоя иммунологической системы.
Изменения в структуре радужной оболочки глаза, которые затрагивают не только её состояние, но и цвет, возникают из-за травм глазного яблока. Частые причины:
- Химическая травма — попадание резких химических веществ, которые сжигают внешнюю оболочку зрительного органа. Это могут быть моющие порошки, реагенты.
- Физическая травма — холодный ветер, давление на глаз, попадание твёрдой частицы.
- Термическая травма — воздействие высокой температуры на оболочку глаза.
Внутренние патологии также могут привести к развитию ирита. Обычно это инфекционные заболевания и болезни сосудов, которые приводят к повышенному давлению в глазном яблоке и распространению инфекции:
- сифилис;
- туберкулёз;
- нарушение обмена веществ;
- гнойные скопления в органах;
- раковые заболевания и хронические воспаления.
Для выявления ирита проводят следующие процедуры:
- Первичный осмотр офтальмологом, пальпация глазного яблока (на ощупь больной глаз мягче).
- Измерение внутриглазного давления.
- Биомикроскопия — метод проверки с помощью щелевой лампы, которая позволяет осматривать видимые области зрительного органа под большим увеличением.
- Анализы — крови, общий анализ мочи и исследование на микробов, анализ глазного секрета.
На первом месте стоит устранение первоначального заболевания, которое вызвало ирит. Дальнейшее лечение носит общий характер.
- Противоаллергическая терапия — приём препаратов диазолин, супрастин, кларитин.
- Противовоспалительные лекарства — гидрокортизон в таблетках и глазных мазях.
- Анальгетические препараты — ксефокам.
- Мочегонные (для снижения давления) — амилорид, фуросемид.
- Против образования синехий используют препараты для расширения зрачков — мазь атропин, кортикостероиды, гормональные препараты.
- Антибиотики при глазном воспалении, гнойном скоплении, инфекции — флоксал, окоферон.
Фото 2. Порошок для приготовления капель Окоферон в комплекте с растворителем Нипагином, производитель — ОАО «Биофарма».
Внимание! При ирите нельзя допускать переохлаждения не только лица, но и всего организма.
Ознакомьтесь с видео, в котором рассказывается о процессе воспаления радужки и симптомах иридоциклита.
Покраснение радужки глаз возникает по разным причинам. Часто это патология характеризует воспалительное заболевание, проникновение инфекции в организм или травмы различного происхождения. Радужка глаз изменяет свой цвет и структуры, разрушается.
Для лечения воспаления и его причин офтальмологи назначают специальные препараты, глазные мази, витаминные комплексы, физиотерапию, а в некоторых случаях проводят хирургические операции.
источник
Некоторые офтальмологические недуги маскируются под другие патологии. Воспаление радужной оболочки глаза в медицинской терминологии именуется иридоциклитом. Болезнь характеризуется острой болью в глазу, его покраснением, светобоязнью, снижением остроты зрения и слезотечением. Клиника ее неспецифическая, недуг легко спутать с другими заболеваниями глазного яблока. Поэтому необходима своевременная и комплексная диагностика с использованием всех целесообразных лабораторных и инструментальных методов. Вслед за ней, после уточнения диагноза, нужно незамедлительно начать лечение.
Изолированное воспаление радужки (ирит глаза) встречается редко. Чаще недуг протекает в виде иридоциклита, спровоцированного такими факторами, как:
- Травма.
- Анкилозирующий спондилоартрит. Это ревматологическая болезнь, характеризующаяся поражением опорно-двигательного аппарата, в первую очередь позвоночника.
- Синдром Рейтера.
- Увеит. Этим термином обозначают воспаление цилиарного тела.
- Болезнь Лайма или лайм-боррелиоз. Заболевание возникает после укуса клеща и поражает нервную и опорно-двигательную системы.
Вернуться к оглавлению
Наибольшее коварство болезни в том, что при ней внутриглазное давление может быть как повышенным, так и пониженным. Это делает клиническую картину более стертой.
Воспаление радужки характеризуется следующей клинической симптоматикой:
- Болевые ощущения в глазу. Они носят острый, резкий характер.
- Покраснение конъюнктивы. Этот симптом возникает вследствие сосудистой инъекции.
- Светобоязнь. Пациенту становится трудно смотреть даже в окно.
- Ухудшение остроты зрения.
- Слезотечение.
- Боль при легком нажатии на глазные яблоки.
Вернуться к оглавлению
Воспаление оболочки глаза диагностируют с помощью общеклинических и специфических офтальмологических методик, таких как:
- Общий анализ крови. Повышенная концентрация лейкоцитов и ускоренное оседание эритроцитов свидетельствуют о присутствии острого воспалительного процесса.
- Анализ на острофазовые показатели. К таковым относится C-реактивный протеин. Он повышается при остром воспалении.
- Офтальмоскопия. С помощью щелевой лампы в больном глазу удается проследить такие изменения:
- Преципитаты. Это вкрапления в виде точек или облаков, возникающие на радужке глаза при иридоциклите.
- Узелки Кеппе. Этим специфическим термином обозначается скопление клеток по краям зрачка.
- Узелки Бусакка. Они представляют собой скопление клеток на поверхности радужки.
- Миоз. Этот симптом представляет собой сужение зрачка.
- Передние и задние синехии. Они выглядят как спайки внутри глазного яблока.
- Мутное стекловидное тело.
- Перикорнеальная инъекция. Она представляет собой скопление сосудов.
Вернуться к оглавлению
Лечить острое воспаление радужной оболочки непросто. Сложность заключается в определении этиологического фактора, который вызвал эту патологию. В рамках медикаментозной терапии местно применяют препараты, расширяющие зрачки. Широко используются антибактериальные капли, глюкокортикостероиды, неспецифические противовоспалительные лекарственные средства. Субконъюнктивально также вводят антибиотики.
С целью профилактики пациент должен придерживаться гигиены органов зрения, оберегать глаза от травм и при возникновении первых симптомов или болезненных ощущений, нарушения остроты или качества зрения обращаться за консультацией к офтальмологу. А также больной обязан правильно питаться, соблюдать режим умеренной физической активности и здорового образа жизни. Комплексный подход к профилактике поможет избежать осложнений заболевания.
источник
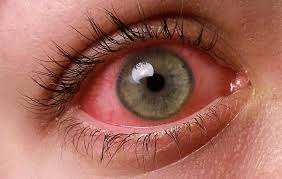
Глаза нужно беречь смолоду, потому что с помощью органа зрения человек получает больше информации из внешнего мира, чем с помощью слуха, осязания и обоняния. Существует большое количество глазных заболеваний, на которые стоит своевременно обращать внимание, чтобы сохранить свое зрение. Одним из них является ирит – воспаление радужной оболочки глаза. Заболевание выявляют в любом возрасте, но основная группа заболевших приходится на возраст 20-40 лет.
Ирит (заболевание глаз) является распространенной патологией, эпидемиологические характеристики которой напрямую зависят от этиологии заболевания. Это заболевание редко возникает как самостоятельная патология, потому что радужка очень тесно связана анатомически и функционально с ресничным телом, с которым она образует передний отдел сосудистой оболочки глазного яблока. У больных ирит практически всегда сопряжен с циклитом – воспалением цилиарного (ресничного) тела и носит название иридоциклит.
Основными причинами воспаления радужки являются:
- Системные заболевания. В 10% случаев ирит развивается на фоне болезни Рейтера, Бехтерева, псориаза, синдрома Фукса. Часто радужка воспаляется при наличии у человека заболеваний, связанных с нарушением метаболических процессов в организме (сахарный диабет, гипотиреоз, гипокортицизм).
- Инфекционные заболевания.
Основной причиной появления ирита является воспаление радужной оболочки глаза в результате воздействия инфекционного агента. Бактерии и вирусы проникают через ранки и царапинки на глазах или с током крови при поражении инфекцией внутренних органов. Возникновение ирита способны вызвать возбудители сифилиса, бруцеллеза, токсоплазмоза, туберкулеза. Патология может стать следствием наличия в организме хронических очагов инфекции (воспаленные миндалины, синусит, кариозные зубы).
- Травматизация переднего отдела глаза. Воспаление радужки часто развивается в результате проникновения в глаз инородного тела, ожога или травматического повреждения тканей глаза.
- Аллергические реакции. Аллергия на пыльцу, пыль, шерсть могут стать причинами развития ирита.
- Оперативное вмешательство на глазах. Воспаление радужной оболочки глаз развивается после хирургических операций на ней (после пластики радужки, лазерной иридэктомии).
В соответствии с причинами возникновения ирит разделяют на токсико-аллергический, инфекционный, гипонион-ирит (сопровождается образованием гнойного экссудата в глазу).
Ирит протекает в различных формах. В 30-70% случаев воспаление имеет хроническое течение. Острый период длится до 2 месяцев, а хронический протекает месяцами (иногда годами) с чередованием ремиссии и обострений.
Проявление клинических признаков ирита нарастает постепенно. Заболевание начинается бессимптомно в большинстве случаев. Неприятные симптомы больной наблюдает после воздействия провоцирующих факторов, таких как стресс, переохлаждение, ослабление иммунитета, контакт с инфекционными больными, обострения фоновой патологии.

При хронической форме на первый план выходят такие признаки, как постоянное ощущение соринки в глазу, воспаление глазного яблока.
К общим признакам, характерным для обеих фаз, относят:
- Изменение цвета радужки. Из-за отложения кровяных клеток на дне радужной оболочки глаз, кровенаполнение приводит к тому, что карие глаза сильно темнеют, а голубые меняют свой цвет на зеленый. Если ирит развился только в одном глазу, такой признак становится самым ярким, его невозможно не заметить. Достаточно взглянуть в зеркало, чтобы увидеть разного цвета глаза.
- Изменение рисунка радужки. Края оболочки становятся неестественными, размытыми, невыраженными.
- Миоз (изменение зрачка).
Распрямляются радиальные сосуды глаза, радужка становится отечной, зрачок сужается, полностью или частично не реагирует на свет. В связи с этим нарушается преломляющая сила глаза, поэтому отмечается снижение зрения. Часто отмечается «туман» перед глазами. При длительных нагрузках на орган зрения появляется жжение, головная боль, отдающая в надбровные дуги, общая слабость организма.
Дополнительными признаками являются наполнение передней камеры глаза кровью, светобоязнь, конъюнктивит, сращение или заращение зрачка.
У детей симптомы ирита глаза имеют менее выраженную форму, поэтому часто они не предъявляют жалоб. Заболевание протекает совершенно бессимптомно и проходит само. Но это не значит, что нужно все пускать на самотек. Если родители замечают кровоизлияния в глазах ребенка, их покраснение, изменение цвета радужки, лучше обратиться к доктору.
Для выявления воспаления радужки нужна консультация офтальмолога. После первичного осмотра врач назначает лабораторные методы исследования. Их описание представлено в следующей таблице.
| Название процедуры. | Описание. |
| Биомикроскопия глаза. | С помощью исследования выявляют отечность, задние синехии, дистрофические изменения радужки. |
| Гониоскопия. | Определяют изменения в дренажной системе глаза, наличие мутной жидкости, иногда с примесью гноя в передней камере глаза. |
| Исследование реакции зрачка на свет. | При ирите зрачок медленно реагирует на поток света. |
| Реакция на мидриатики. | В глаз закапывают однопроцентный платифиллин или гоматропина гидробромид. Под их воздействием зрачок расширяется. При наличии ирита он принимает неправильную форму. Если глаз здоров, зрачок расширится, но будет естественной, круглой формы. |
| Ультразвуковое исследование глаза. | УЗИ используется для определения вторичных поражений глаза (помутнение хрусталика, передние и задние синехии). |
| Проверка остроты зрения. | Отмечается его снижение, вызванное изменением в преломлении светового луча. |
| Измерение внутриглазного давления. | Воспаление радужки сопровождается изменением давления внутри глаза из-за нарушения гидродинамики. |
При хронической форме воспаления радужки обязателен осмотр у эндокринолога, стоматолога, ЛОРа, терапевта, фтизиатра, ревматолога.
Любое проявление симптоматики воспаления радужной оболочки глаза требует консультации у специалиста. После визуального осмотра и проведения ряда диагностических мероприятий офтальмолог выбирает тактику лечения.
Терапия строится на устранении патологии, которая вызвала воспалительный процесс в радужной оболочке глаза. Без специфического лечения не удастся устранить ирит туберкулезного или сифилитического генеза. Одновременно назначают офтальмологические препараты, которые помогают снять местное воспаление, ускорить рассасывание экссудата. Комплексное лечение сведет к минимуму риск развития осложнений.
Традиционная терапия включает в себя применение следующих средств:
- Антибактериальные препараты (капли Флоксал). Назначают, если воспаление радужки вызвано бактериальной инфекцией. Перед проведением терапии определяют чувствительность возбудителей к антибиотикам.
- Противовирусные средства (Окоферон). Используют при установленном вирусном генезе воспаления.
- Нестероидные противовоспалительные средства (Гидрокортизон). Применяют для снятия воспалительного процесса. Если одних нестероидных препаратов будет недостаточно, то назначают глюкокортикостероиды. Острую форму ирита лечат гидрокортизоновой мазью, назначают субконъюнктивиальные инъекции эмульсии гидрокортизона дважды в неделю.
- Мидриатики (Атропина сульфат, Платифиллин, Гоматропина гидробромид). Препараты, вызывающие расширение зрачка. Их назначают в качестве профилактики передних и задних синехий. Если обнаруживают повышенное внутриглазное давление, мидриатики не применяют.
- Противоаллергические (Кларитин, Тавегил). Используют при аллергическом происхождении воспаления радужки.
- Витамины. Для укрепления сосудов глаза и для поднятия общего иммунитета на протяжении всего курса лечения рекомендовано принимать витамины Р, А, С.
- Физиотерапия. При обнаружении задних спаек проводится терапия электрофорезом с фибринолизином, папаином, мидриатиками. После устранения воспаления назначают электрофорез с экстрактом алоэ.
Оперативное вмешательство является крайней мерой для лечения ирита. Обычно к нему прибегают в следующих случаях:
- сформировались спайки;
- в передней камере глаза быстро скапливается воспалительный экссудат;
- развилась вторичная глаукома;
- гнойный процесс распространился за радужку;
- произошло заращение зрачка.
При своевременной терапии острая форма ирита излечивается за 3-6 недель. Хроническая трудней поддается лечению. Из-за склонности к рецидивам, она может продолжаться годами.
Если появились симптомы ирита глаза, то лечение можно проводить, воспользовавшись рецептами народной медицины. Но консультация офтальмолога при этом обязательна! Самыми популярными средствами против воспаления радужки являются:
-
Капли из ромашки. Чайную ложку сухих соцветий ромашки аптечной заливают 100 мл кипятка, настаивают на протяжении 2 часов, затем тщательно отфильтровывают через несколько слоев стерильной марли. Полученный настой закапывают в глаза по 2-3 капли ежедневно.
- Витаминный коктейль. Потребуется средних размеров головка репчатого лука, 100 грамм свежих листьев одуванчика, 2 столовых ложки жидкого меда. Лук и листья измельчают, отжимают из них сок. Добавляют мед, перемешивают, убирают в темное место для настаивания. Через 3 часа лекарство готово. Его принимают по столовой ложке перед каждым приемом пищи. Курс лечения составляет месяц. Ежедневно нужно готовить свежий состав.
- Настой для промывания глаз. Стакан свежей травы мокрицы (звездчатка средняя) или столовую ложку сухого аналога заливают 300 мл кипятка. Настаивают 30 минут и отфильтровывают. Полученный настой используют для промывания глаз дважды в сутки на протяжении 2 недель.
Специальных профилактических мер против ирита не разработано. Общие превентивные меры основаны на своевременном выявлении заболеваний глаз. При наличии патологий, связанных с нарушением обмена веществ, рекомендовано раз в год проходить профилактические обследования у окулиста или офтальмолога. То же самое стоит делать пациентам, перенесшим операцию на радужке.
Ирит не является опасным для жизни заболеванием. При своевременном лечении человек возвращается к обычной жизни. Но вот осложнения могут значительно снизить ее качество.
По мере развития ирита и отсутствия лечения между краем зрачка и передней поверхностью хрусталика появляются спайки или задние синехии. Такие же спайки появляются и между роговой оболочкой глаза и радужкой (передние синехии). Они препятствуют нормальному прохождению внутриглазной жидкости через хрусталик. В результате она скапливается и вызывает повышение внутриглазного давления. Возникает вторичная глаукома. При частых рецидивах ирита резко возрастает риск развития катаракты. Из-за высокой проницаемости сосудистой стенки развивается кровоизлияние в конъюнктиве глаза. Заращение зрачка, вторичная глаукома, катаракта могут привести к полной слепоте.
Только своевременное устранение воспаления радужной оболочки глаза поможет сохранить зрение надолго.
источник
В офтальмологии воспаление радужной оболочки глаза называется иритом. Частым «спутником» заболевания является и циклит, конъюнктивит. Чтобы установить причину боли либо других симптомов патологии, офтальмолог использует медицинское оборудование, позволяющее обследовать скрытые склерой и радужкой внутренние слои глаза.
Когда на слизистую глазного яблока, конъюнктивы, либо в кровь и лимфу, попадает болезнетворный возбудитель и начинает вырабатывать продукты своей жизнедеятельности – зарождается воспалительный процесс в месте поражения (очаг). Со временем патология разгорается и приобретает острый, длящийся 2–8 недель, либо хронический характер. Вторая форма воспаления радужки протекает с рецидивами и ремиссиями на протяжении нескольких месяцев.
Причиной ирита считаются общие заболевания инфекционного характера – бактериальные, вирусные, грибковые, тому подобные. Это герпес, хламидии, микоплазменные, гонококковые, стафилококковые, стрептококковые виды.
Воспаление радужки может спровоцировать стрессовая ситуация, физическое переутомление либо чрезмерная нагрузка на мышечно-сосудистую систему. Причиной также бывают эндокринные заболевания, из-за чего нарушается обмен веществ. Вследствие переохлаждения может воспалиться над глазом или на нижнем веке ячмень и покраснеть склера.
Такие патологии, как травма глаза или операция на нём, нагноение, обострение риносинусита, гайморита, тонзиллита вызывают и воспаление радужки. Ирит также возникает на фоне:
- синдрома Рейтера;
- подагры;
- аутоиммунного тиреоидита;
- саркоидоза;
- диабета;
- анкилозирующего спондилита (болезнь Бехтерева).
Несвоевременно начатое лечение воспаления радужки вызывает осложнение – спайка зрачка с капсулой хрусталика (образование задних синехий, круговое сращение), кровотечение в камеру (гифема). Вследствие этого нарушается циркуляция глазной жидкости или её скопление, в результате чего повышается внутриглазное давление и человек может ослепнуть. Среди осложнений ирита числится циклит, глаукома, атрофия яблока.
Как правило, поражаются оболочки ириса и цилиарного (ресничного) тела, поэтому врач указывает диагноз иридоциклит, которому в МКБ-10 присвоен код H20. Воспаление глазного яблока и покраснение склер может быть также при увеите, блефарите, конъюнктивите.
Первым признаком ирита является сильная боль. Она ощущается по пути пролегания тройничного нерва, усиливается при ярком освещении, нерезком надавливании пальцем на яблоко. Поражённая оболочка становится мягче по сравнению со здоровым (соседним) глазом.
Дальнейшее развитие воспаления отображается на пигментации и рисунке радужки. Она блекнет, слегка зеленеет либо становится ржавого оттенка, теряется чёткость линий, может измениться форма, оболочка ириса отекает.
Нередко отмечается воспаление склеры – белок делается розовым, с множеством жилок, стабильное сужение зрачков, потеря остроты зрения, светобоязнь. Часто при сборе анамнеза пациенты жалуются на ощущение инородного тела внутри глаза, красные белки (эписклерит) или кровяное пятно на них.
При ирите может произойти воспаление конъюнктивы. Она отекает и становится болезненной, возникает слезотечение. Это сопровождается:
- зудом;
- покраснением;
- жжением слизистой века.
Подобные признаки присутствуют, когда начинают воспаляться глаза при простуде, поэтому при развитии одного из симптомов лучше обратиться к офтальмологу. Он проведёт исследование глазного дна, оболочек яблока, визуально осмотрит и установит причины. Лечение в домашних условиях должно осуществляться после врачебной консультации.
При ирите для полного восстановления функций необходимо длительное и беспрерывное применение лекарств. Если воспалившийся глаз не требует оперативного вмешательства или беспрерывного наблюдения врача – человек проходит терапию амбулаторно.
Когда ирит обострился в холодное время года, к поражённому яблоку требуется прикладывать сухой компресс – ватная повязка, шерстяной платок и подобные тёплые, мягкие ткани. Воспаление глаз при простуде надо снимать каплями Визин, настоями трав. Вирусное или бактериальное поражение устраняют каплями Диклофенак 0,1%, Софрадекс, Виофтан и прочими средствами.
Чем лечить воспаление глаза (капли, мази, таблетки, другие препараты):
- анальгетики (Лорноксикам);
- антигистаминные (Кларитин);
- антисептические (Комистин, Витабакт);
- кортикостероиды (Бетаспан, Дексаметазон);
- антибактериальные (Флоксал, Тобрадекс);
- противовирусные (Окоферон).
При остром воспалении радужки показаны экспресс-инстилляции – частое применение лекарств за короткий отрезок времени. Это закапывание эмульсии гидрокортизона 1% до 5 раз в сутки, субконъюнктивальная инъекция 0,5–1% кортизона дважды в неделю и так далее.
Гнойное воспаление глаз лечат антибиотиками широкого спектра действия (Тобрекс, прочие), сульфаниламидами, и поддерживают организм кальцием, витаминами PP, C, группы B. При необходимости назначают Бутадион, Реопирин, Салициламид, Пипольфен, Димедрол и другие лекарства.
Если у пациента с воспалением радужки снижено внутриглазное давление, врач прописывает мидриатики (Атропиновая 1% глазная мазь или р-р Сульфат Атропина 1%). Для ускорения нормализации функции «сужение-расширение» зрачка, делают инстиляции с использованием р-ра 0,1% гидрохлорид адреналина и последующим закапыванием Офтандексаметазона.
Чтобы снять воспаление глаз, для промываний и компрессов используют цветы аптечной ромашки. Для настоев требуется брать 1 ст. л. сухого сырья, запаривать в закрытой посуде 250 мл горячей воды. Готовую жидкость необходимо тщательно фильтровать, а во время применения – температура настоя должна быть комфортной для кожи и яблока.
В домашних условиях лучшее средство от воспаления глаз – офтальмологические капли на основе алоэ, примочки из настоя зелёного чая (без добавок), промывание травяными отварами.
Доктор консультирует пациента, как лечить воспаление глаз в конкретно его случае. Эффективность терапии напрямую зависит от подобранной методики, последовательности применения лекарств, соблюдения временного интервала между процедурами. Лечение народными средствами воспаления глаз не должно мешать или противоречить методам консервативной либо хирургической терапии.
источник

Если процесс запустить, он не только станет хроническим, но и может спровоцировать необратимые изменения тканей глаза.
О здоровье зрительного аппарата необходимо заботиться постоянно, поскольку сбой в его работе непременно скажется на качестве жизни. Воспаление глаз – нарушение, с которым приходилось иметь дело практически каждому. Полного выздоровления можно ожидать только в том случае, если лечение было начато незамедлительно.
При первых признаках воспалительного процесса необходимо записаться к доктору. Проведя диагностику, он определит происхождение болезни и назначит действенные препараты для лечения воспаления глаз при их покраснении.
Чем лечить воспаление глаза? Лекарства подбираются с учетом причин, вызвавших нарушение:
- Если воспаление возникло вследствие попадания в глаз чужеродного предмета, проводится его извлечение. Врач пропишет препараты, предупреждающие инфекционное поражение.
- При патологиях бактериального происхождения показано лечение с помощью средств, обладающих противомикробным действием, – тетрациклиновой мази, Декса-Гентамицина, Бетагенота и прочих.
- При заболевании вирусной природы назначаются средства с противовирусным свойством, среди которых популярным является Ацикловир.
- С аллергическим воспалением справляются благодаря применению Аллергодила, Лекролина, Задитена.
По поводу лечения необходимо обязательно советоваться с врачом. Для временного устранения дискомфорта в органах зрения можно в домашних условиях воспользоваться простыми способами.
При отсутствии инородного тела или ячменя, разрешается применение Визина или Визомитина, а также препаратов натуральной слезы, способствующих увлажнению и питанию пересохшей роговицы.
Если воспаление сформировалось в результате «синдрома сухого глаза», названных средств будет достаточно, чтобы появившаяся симптоматика исчезла. В противном случае, следует обратиться к специалисту.
С воспалением отлично справляются всевозможные отвары и настойки из растений, а также лечебные компрессы. Главное, предварительно согласовать использование народных средств с доктором.
Ослабить проявления помогут следующие рецепты:
- При покраснении, болезненном дискомфорте и жжении в глазах необходимо измельчить сырой картофель, яблоко или огурец, завернуть в ткань и поместить на больное место. Область ниже затылка накрывается горячим и влажным полотенцем.
- Ромашка (3 ст. л.) заваривается кипятком (200 мл), настаивается на протяжении часа и фильтруется. Раствор используется для промываний.
- Кипятком (1 стакан) заливается календула (1 ч. л.) и оставляется на полчаса настаиваться. Средством полезно промывать органы зрения, делать примочки и компрессы.
- Если воспаление сопровождается нагноением, пригодится настой, сделанный из подорожника. Сырье в количестве 50 г необходимо залить литром кипятка и настаивать всю ночь. В дневное время с помощью настоя осуществляются промывания, а перед сном можно сделать компресс.
Большую опасность для зрительного аппарата несет состояние, при котором происходит воспаление роговицы глаза. Медики называют подобное заболевание кератитом. Из-за него больному грозит утрата зрения.
Симптоматика патологии обуславливается ее разновидностью. Однако существуют признаки, которые являются общими для всех типов кератита.
- слезоточивости;
- светобоязни;
- блефароспазма;
- отечности роговицы;
- инфильтратов, отличающихся по оттенку, форме и размеру.
Кроме того, роговица теряет блеск и прозрачность.
Когда заболевание прогрессирует, в процесс вовлекаются находящиеся рядом участки глаза.
При грибковом кератите отмечается образование:
- значительного по размерам очага воспаления белого или желтоватого цвета;
- сухой поверхности, обладающей схожестью с солевым инкрустатом;
- валика вокруг пораженной зоны, который ограничивает область инфильтрации.
Для вирусной формы характерно возникновение:
- пузырьковых высыпаний;
- покраснения;
- болевых ощущений;
- инфильтратов;
- невралгии тройничного нерва;
- язвочек на месте лопнувших пузырьков.
Чаще всего больной обретает слепоту из-за язвенного типа болезни. Патология проявляется в виде язвочек, болей, которые при моргании становятся интенсивнее, слезоточивости и повышенной чувствительности к свету. Иногда может выделяться гной.
В случае развития травматического кератита сосуды могут врастать в роговицу, при этом на ней происходит формирование эрозии. Процесс дополняется болезненным дискомфортом и выделением слезной жидкости.
Если воспалительные процессы происходят в радужной оболочке, диагностируется ирит. Обычно заболевание выявляется у людей возрастной категории от 20 до 40 лет. Откладывая лечение, больной рискует получить полную слепоту.
Ирит вызывается многими болезнями инфекционного характера:
- запущенным кариесом;
- туберкулезом;
- бруцеллезом;
- гриппом;
- сифилисом;
- воспалением пазух носа и миндалин;
- гнойным абсцессом роговицы.
Возникновение патологии обуславливается ревматоидными недугами, метаболическими нарушениями и интоксикацией в результате распада тканей, что бывает при наличии опухоли глазного органа или отслоения сетчатки.
Ирит сопровождается тремя главными признаками:
- изменением цвета радужки;
- видоизменением ее рисунка;
- сужением зрачка.
Также при воспалении радужной оболочки глаза пациент страдает от:
- болей в глазном яблоке, которые при надавливании усиливаются;
- головных болей, локализующихся в области виска возле пораженного органа;
- повышенной чувствительности к свету;
- покраснения;
- усиленного выделения слезной жидкости;
- отечности век и их спазма;
- ощущения чужеродного тела в глазу.
Ирит опасен тем, что между зрачком и хрусталиком может образоваться спаечный процесс. Это приведет к застойным явлениям из-за сбоя в циркулировании глазной жидкости.
Если рассматривать строение сосудистой (увеальной) оболочки глаза, то можно заметить ее сходство с виноградной гроздью. Воспалительный процесс, поражающий данную часть глаза, принято называть увеитом («увеа» с древнегреческого – «виноградина»).
Сосудистая оболочка выполняет целый ряд функций, без которых зрительный аппарат не может нормально работать. Одна из ее главных задач – обеспечение бесперебойного кровообращения в глазном яблоке. Следовательно, нарушение функционирования увеальной оболочки чревато серьезными последствиями.
Например, при наличии переднего увеита, для которого характерно острое начало, больные жалуются на:
- боли в глазах;
- светобоязнь;
- проблемы со зрением;
- «пелену» перед глазами;
- гиперемию;
- чрезмерное слезотечение;
- рези в глазах;
- снижение чувствительности роговицы.
Появление периферического увеита сопровождается поражением обоих глаз, мельканием «мушек» и снижением зрительной остроты. Данную форму диагностировать сложнее всего, потому что область локализации болезни достаточно сложно исследовать. Тяжелей всего заболевание протекает в детском возрасте и у молодых людей.
Если возникает задний увеит, признаки выражены слабо. Снижение зрения развивается постепенно, при этом нет болезненных ощущений и покраснения.
Самой сложной и редкой формой патологии считается иридоциклохориоидит. Другими словами, полностью воспаляется сосудистый тракт. Признаки, характерные для других видов увеита, комбинируются между собой.
На фоне аллергической реакции или инфекционного поражения может возникать довольно распространенная патология – конъюнктивит, при котором воспаляется слизистая зрительного органа. Благодаря характерным симптомам заболевание легко диагностируется.
Воспаление бывает инфекционной и неинфекционной природы. Первую группу составляют конъюнктивиты, возникающие в результате воздействия бактерий, вирусов, хламидий, грибка, а во второй находятся патологии, вызванные различными аллергенами.
Независимо от происхождения конъюнктивитов существуют признаки, которые считаются общими для всех имеющихся форм.
- отечностью;
- покраснением;
- жжением и зудом;
- слезотечением;
- слизистыми или гнойными выделениями;
- дискомфортом от ощущения инородного тела в глазу;
- ухудшением самочувствия.
Каждая форма болезни имеет свою симптоматику, по которой ее удается определять. Врачи советуют воздерживаться от самолечения, чтобы не усугубить состояние. Любые препараты назначаются с учетом того, по какой причине конъюнктивит возник. Поэтому перед назначением лекарств необходимо пройти обследование.
Сетчатка обладает довольно сложным строением. Хорошее зрение обеспечивается благодаря нормальному функционированию ее фоторецепторов. Вследствие воздействия внутренних или внешних факторов сетчатка способна воспаляться. Таким образом, возникает ретинит. Соответственно, наблюдаются нарушения различных видов зрения.
Когда воспаление локализуется в макулярной зоне, снижаются функции центрального зрения, а цветовая гамма воспринимается с искажениями. Проблемы с сумеречным зрением возникают при распространении ретинита по периферии сетчатки. Нередко больные сталкиваются с двоением предметов, искажением их границ, мелькающими перед глазами искрами.
Ретинит способен осложняться:
- гемофтальмом – излиянием крови в сетчатку или стекловидное тело;
- отслоением сетчатки.
Патология может поражать один глаз или оба. Важно при первых тревожных изменениях обращаться за помощью, потому что даже своевременная терапия не всегда помогает полностью восстановить зрение. Прогрессирующее воспаление нередко оборачивается слепотой.
Заболевание, при котором наблюдается воспаление твердой белковой оболочки зрительного органа, именуется склеритом. Склера защищает внутренние ткани глаза от случайного травмирования и препятствует проникновению микробов. Это своеобразный каркас, благодаря которому глазное яблоко поддерживается в нужном положении.
Острое течение для склерита не характерно. Сначала пораженным оказывается один глаз. По истечении некоторого времени воспаляется другой.
Склерит распознают по следующим признакам:
- незначительным либо интенсивным болям;
- дискомфорте во время движений глазным яблоком;
- ощущению посторонних частиц в глазу;
- чрезмерном слезотечении;
- покраснению белковой оболочки;
- отечности;
- гнойным пятнам на склере;
- выпячиванию глаза.
Запущенная патология может дополняться развитием кератита или ирита. Если в области склеры происходит скапливание гноя, не исключаются абсцессы.
Постоянные рецидивы приводят к:
- истончению оболочки;
- формированию стафилом (выпячиваний поверхности склеры);
- образованию рубцов;
- деформации глазного яблока;
- астигматизму.
Кожные поверхности, расположенные вокруг зрительных органов, отличаются чрезмерной чувствительностью, поэтому на них могут негативно влиять всевозможные раздражители.
Воспаленная кожа сигнализирует о:
- воздействии аллергенов, к примеру, цветочной пыльцы или укуса насекомого;
- реакции на внешнюю среду – холод, тепло, повышенную влажность;
- инфекционном поражении;
- сбоях в функционировании внутренних органов – дисбактериозе, авитаминозе и прочих патологиях;
- влиянии бытовых факторов – недостаточного отдыха, переутомления, пищевого отравления.
Когда кожа воспаляется из-за аллергии, отмечается возникновение припухлости или повышенной раздражительности. Авитаминоз проявляется в виде покраснения кожных покровов и их шелушения. Кроме того, кожа часто шелушится по причине обветривания, нахождения в комнате с чрезмерно сухим воздухом и сильных морозов.
Заболевания инфекционного характера сопровождаются воспалением и отечностью вокруг глаз, при этом не исключается появление конъюнктивита или ячменя.
Прежде чем принимать какие-либо препараты, следует обратить внимание на то, насколько часто и в каких случаях воспалительные процессы возникают.
Практически каждому родителю знакома ситуация, когда у ребенка воспаляются глаза. Но не все знают, как необходимо действовать.
Зачастую при воспалении глаза у ребенка выявляют признаки конъюнктивита, симптомы которого, как и у взрослых, обуславливаются происхождением заболевания. Воспаленный глаз краснеет, веки становятся отечными. Малыши страдают от повышения температуры, проблем с засыпанием, отсутствия аппетита. В утренние часы ресницы оказываются склеенными гнойным отделяемым.
Причины воспаления бывают самые разные, поэтому составлять схему лечения должен только офтальмолог. Если присутствует бактериальный конъюнктивит, понадобится терапия антибиотическими каплями.
Родители должны запомнить некоторые правила, без которых лечение окажется неэффективным:
- Нельзя промывать глаза малышу грудным молоком или слюной. Это может спровоцировать усиление воспалительного процесса.
- Использование назначенных средств должно осуществляться с соблюдением инструкции. При лечении глазными каплями важно дезинфицировать пипетку перед каждым закапыванием.
- Чтобы убрать гнойное отделяемое и образовавшуюся пленку, понадобится ватный тампон, предварительно смоченный в воде. Им нужно аккуратно промыть глаза. По окончании процедуры обработанное место промакивается сухой ваткой.
- Зудящие ощущения можно удалить при помощи капель с противовоспалительным свойством или компрессов с холодной водой.
Ребенку требуется помощь, если:
- в уголках глаз собираются гнойные или слизистые выделения;
- склеиваются ресницы;
- малыш не может нормально открыть глаза;
- отекают веки;
- воспаление сохраняется дольше 2-недельного срока.
Воспаленные органы зрения нуждаются в особом внимании. Стоит избегать самостоятельного подбора лечебных препаратов, в частности, если нарушение обнаруживается у детей. Благодаря своевременно принятым мерам удастся остановить дальнейшее развитие патологии и предотвратить осложнения.
источник
- http://vashe-zrenie.ru/bolezni-glaz/irit.html
- http://linza.guru/krasnie-glaza/radugka/
- http://etoglaza.ru/bolezni/zarazhenie/vospalenie-raduzhnoy-obolochki-glaza.html
- http://glazalik.ru/bolezni-glaz/bolezni-raduzhnoj-obolochki-glaz/irit-glaznoe-zabolevanie-i-metody-lecheniya/
- http://provospalenie.ru/lico/raduzhnoj-obolochki-glaza.html
- http://medglaza.ru/profilaktika/uhod/vospalenie-pokrasnenie-lechenie.html



 Основной причиной появления ирита является воспаление радужной оболочки глаза в результате воздействия инфекционного агента. Бактерии и вирусы проникают через ранки и царапинки на глазах или с током крови при поражении инфекцией внутренних органов. Возникновение ирита способны вызвать возбудители сифилиса, бруцеллеза, токсоплазмоза, туберкулеза. Патология может стать следствием наличия в организме хронических очагов инфекции (воспаленные миндалины, синусит, кариозные зубы).
Основной причиной появления ирита является воспаление радужной оболочки глаза в результате воздействия инфекционного агента. Бактерии и вирусы проникают через ранки и царапинки на глазах или с током крови при поражении инфекцией внутренних органов. Возникновение ирита способны вызвать возбудители сифилиса, бруцеллеза, токсоплазмоза, туберкулеза. Патология может стать следствием наличия в организме хронических очагов инфекции (воспаленные миндалины, синусит, кариозные зубы).
 Капли из ромашки. Чайную ложку сухих соцветий ромашки аптечной заливают 100 мл кипятка, настаивают на протяжении 2 часов, затем тщательно отфильтровывают через несколько слоев стерильной марли. Полученный настой закапывают в глаза по 2-3 капли ежедневно.
Капли из ромашки. Чайную ложку сухих соцветий ромашки аптечной заливают 100 мл кипятка, настаивают на протяжении 2 часов, затем тщательно отфильтровывают через несколько слоев стерильной марли. Полученный настой закапывают в глаза по 2-3 капли ежедневно.




