При попадании на эпидермис появляются участки гиперемии.
В месте контакта наблюдается интенсивная болезненность.
Вследствие попадания растворителя в глаза возможна полная утрата зрения .
Симптомы химического ожога при попадании в глаза носят выраженный характер. Перед оказанием первой помощи необходимо безотлагательно вызвать скорую.
Вследствие попадания растворителя в зрительный аппарат наблюдаются симптомы:
- интенсивная боль в области контакта;
- сильное смыкание век;
- покраснение пораженного участка;
- интенсивное выделение слез;
- жжение;
- появление пелены перед зрительным аппаратом.
Интенсивность симптоматики зависит от времени контакта едкой жидкости со слизистыми оболочками или веком и концентрации реагента. Основным правилом при попадании растворителя выступает своевременная и неотложная помощь медицинского персонала. При контакте зрительного аппарата с реактивом необходимо не растеряться и оказать быструю первую помощь до приезда скорой помощи. В первую очередь необходимо устранить контакт с едким веществом и слизистых оболочек. Первой помощью при контакте глаз с растворителем выступают этапы:
- Промыть глаза обильным количеством проточной воды.
- Незамедлительно вызвать скорую помощь или доставить пациента в медицинское учреждение самостоятельно. Время в пути должно занимать минимальное количество времени.
Запрещено проведение дополнительных манипуляций, кроме промывания под проточной водой:
- не рекомендуется тереть место повреждения;
- недопустимо прикладывание холодного или теплого компресса;
- запрещается смазывание зоны контакта глаз с растворителем жирными мазями или присыпать крахмалом;
- нельзя вытирать растворитель полотенцами или ватными тампонами;
- первая помощь не отменяет вызова скорой помощи.
После поступления больного в медицинское учреждение проводится диагностирование уровня зрения:
- определяют четкость картинки;
- оценивают поражение век;
- изучают степень ожога глазного яблока;
- удаляется повреждающее слизистую оболочку вещество.
Для лечения ожога вследствие попадания растворителя назначаются медикаменты:
- противовоспалительные лекарства;
- обезболивающие средства;
- антибиотики;
- препараты, ускоряющие регенерацию зрительного аппарата.
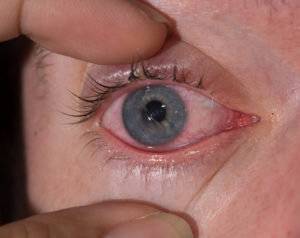
Последствиями контакта зрительного аппарата с растворителями выступает:
- понижение четкости картинки;
- повышение уровня артериального давления в полости глаз;
- образование дефектов на роговице;
- гиперемия и отек конъюнктивы, что свидетельствует о наличии воспалительного процесса;
- побледнение роговицы;
- рубцевание в зоне конъюнктивы;
- перфорация роговицы.
Работа с растворителями значительно облегчает повседневные хлопоты. Однако при взаимодействии с едким веществом необходимо заранее побеспокоиться о наличии спецодежды, которая предотвратит возможное попадание в зрительный аппарат химической жидкости . В случае непредвиденного занесения едкой жидкости на слизистую оболочку необходимо сохранять спокойствие и придерживаться этапов оказания первой помощи.
источник
Попадание в глаза едких химических веществ может быть очень опасным для зрения. Уровень повреждения зависит от площади поражения и концентрации препарата. Чаще всего от массивных травм глаза защищает инстинкт – при угрозе попадания чего-либо они сразу же закрываются. Правда, это не защитит от химических ожогов век, которые тоже могут быть глубокими и весьма болезненными.
Особенно опасным может быть ожог глаза щелочью. В домашних условиях редко применяются концентрированные вещества, тем не менее, ожог ими может быть очень существенным. Промышленные концентраты могут привести к частичной или полной слепоте. Поэтому каждый человек должен знать, как оказывается первая помощь при попадании щёлочи в глаза.
Все причины поражения глаз щелочью можно разделить на две группы:
- Бытовые травмы.
- Производственные травмы.
При поражении глаз в домашних условиях «виновником» происшествия чаще всего становится бытовая химия, а именно средства для чистки кухонных плит, раковин, ванн и унитазов, особенно препараты для пробивания бытовых засоров в трубах.
Причиной этому – элементарная небрежность и нежелание использовать такие средства индивидуальной защиты, как резиновые перчатки и специальные закрытые очки.
Реже случаются несчастные случаи во время ремонта – ожоги известью, растворами для побелки, штукатурки, различными красителями на щелочной основе.
На производстве же могут применяться высококонцентрированные растворы щелочных препаратов, чаще всего причиной травм становится едкий натр, или щелок и другие опасные вещества. В случае попадания препаратов на кожу, слизистые оболочки и в глаза пострадавшему должна быть оказана немедленная первая помощь, иначе последствия могут оказаться плачевными для здоровья человека.
Неотложная помощь при ожоге глаз щелочью оказывается немедленно, так как химическое вещество должно быть как можно быстрее нейтрализовано. Антагонист щелочи – кислота, поэтому для промывания глаз применяется наименее опасное для них средство – раствор борной кислоты.
Порядок действий, когда оказывается первая помощь при щелочных ожогах, следующий:
- Аккуратно удалить с век и прилегающей кожи остатки химического вещества.
- Промыть глаза чистой водой для удаления следов щелочи. Можно воспользоваться марлевой салфеткой, кусочком ваты или бинта. При обильном поражении допустимо струйное промывание из стакана или любой другой емкости. Глаза при этом должны быть открыты. Важно вымыть всю щелочь, поэтому рекомендуется проводить промывание до четверти часа.
- Нейтрализовать остатки щелочи промыванием 2% раствором борной кислоты.
- Наложить на глаза сухую стерильную повязку.
- Так как поражения глаз вызывают очень сильную боль, пострадавшему рекомендуется дать обезболивающий препарат.
Пока один человек стремится как можно быстрее промыть от щелочи глаза пострадавшего, другой должен сразу же вызывать «скорую помощь», объяснив оператору, что именно произошло, и какая часть тела пострадала.
Также нужно обеспечить слабое освещение в помещении, где находится больной, так как при поражении глаз развивается сильнейшая светобоязнь.
Если под рукой не оказывается борной кислоты, промывать можно просто чистой водой, физраствором, рингеровским раствором и даже обычным молоком. Важно делать это максимально быстро и качественно, так как оставшаяся в глазу щелочь будет продолжать разъедать слизистые оболочки и роговицу, нанося глубокие повреждения.
Если в глаз попала едкая щелочь, самостоятельно использовать различные лекарства и капли без разрешения врача не стоит, это может быть опасно. После того как вы промоете глаза, чтобы удалить следы щелочного раствора, к лечению приступают опытные офтальмологи.
Они могут назначить применение следующих препаратов:
- «Атропин». Цель применения – обезболивание и предотвращение образования спаек из-за химического ожога. Закапывают по назначению врача по 1 – 2 капли трижды в сутки. Препарат запрещено использовать при аллергии на него, детям в возрасте до 7 лет, при высоком артериальном давлении, при наличии глаукомы и синехии радужки.
- Левомицетиновые капли. Это средство с антибиотиком, которое не позволит развиться воспалительному процессу из-за инфицирования. Препарат не назначают при аллергической реакции, почечной и печеночной недостаточности, проблемах с кровью.
- «Корнерегель».
- «Офтагель».
- «Солкосерил». Как и два предыдущих препарата, средство назначается для ускорения заживления раневой поверхности и восстановления функции клеток глаза. Это замечательное средство нужно применять в обязательном порядке, так как оно поможет ускорить заживление и избавит больного от опасных для зрения поражений роговицы и оболочек, век. При закапывании, особенно в первое время, может появиться неприятная резь или пощипывание, но это временный эффект, он скоро пройдет. Также больной может почувствовать замутнения «картинки». Это тоже нормальное явление, и оно быстро пройдет. Капают «Солкосерил» в глаза по одной капле однократно в течение суток. При очень тяжелых поражениях капать в глаза можно каждый час, но на это должен обязательно дать разрешение лечащий врач.
Препараты для лечения подбирает лечащий врач индивидуально, для конкретного пациента с учетом степени поражения и сопутствующих заболеваний.
Если вы не знаете, что делать при попадании щелочи в глаза, не пытайтесь закапывать пострадавшему первые попавшиеся капли, это может быть очень опасно. Столь же рискованно пытаться вытирать щелочь сухими вещами – полотенцем, носовыми платками, особенно растирая вещество по коже. Так можно только усугубить поражение и разнести «химию» по коже.
Если на кожу или в глаза попал кусок или капля побелки, извести, штукатурки, его нужно сначала аккуратно снять каким-то предметом, а затем промыть это место. Если этого не сделать, а сразу начать промывать, щелочное вещество будет размазано по большой площади и ожог только увеличится.
Для того чтобы избежать опаснейших поражений глаз, нужно всего лишь соблюдать простейшие правила:
- Всегда надевать перчатки и защитные очки при пользовании домашними химическими средствами, особенно при прочистке труб и мытье унитаза.
- Тщательно промывать руки с мылом после пользования «химией».
- Хранить бытовые щелочи в плотно закрытой подписанной таре вдали от доступа детей.
- На рабочем месте всегда использовать индивидуальные средства защиты.
- Сделать специальное место в шкафу или использовать закрывающийся контейнер для хранения бытовой химии.
- Не применять для домашних нужд промышленные очистители и другие опасные средства.
Простая предосторожность и бережное отношение к своему здоровью позволят защитить глаза от опаснейших травм и химических поражений щелочью.
источник
Химический ожог глаз является экстренной ситуацией, которая требует немедленной медицинской помощи. Важно правильно очистить слизистую от раздражителя, чтобы в будущем добиться полного заживления. Нужно знать, как правильно оказывать первую помощь при ожоге глаза химическими веществами, чтобы не усугубить повреждения.
Чаще всего химические ожоги глаз случаются на производстве. Травмировать слизистую можно и в домашних условиях, если не соблюдать технику безопасности при использовании бытовой химии, извести, аммиака. Даже если используется небольшое количество вещества, нужно надевать перчатки и специальные защитные очки. Обычные очки не прилегают к коже и оставляют пути для проникновения раздражителей.
Ожог глаза может произойти в процессе наращивания ресниц. Клей, который используют в салоне, является сильным раздражителем. При контакте с ним возникает отек, зуд, жжение, покраснение и боль.
Химический ожог глаза – частое последствие использования газового баллончика для самозащиты. При контакте с раздражителем может произойти блефароспазм, то есть глаз резко закроется и не будет открываться. Обычно спазм сохраняется на час, если вовремя не промыть глаз. Рекомендуется поморгать 5 минут после промывания, чтобы восстановить работу мышц.
Почти все химические вещества могут раздражать слизистую глаза, но серьезные повреждения возникают при контакте с сильными щелочами и кислотами. Чаще всего случаются ожоги щелочами, но они и самые опасные, в особенности при двустороннем повреждении. Нередко такие травмы заканчиваются инвалидностью по зрению.
Тяжесть химического ожога будет зависеть от объема, температуры и концентрации раздражителя, длительности воздействия и степени проникновения. В некоторых обстоятельствах также важен возраст человека: как правило, у детей ожоги обычно тяжелее.
Бывает четыре степени ожога глаза, но механизм повреждения щелочами и кислотами отличается. Первичная оценка тяжести ожога основывается на степени прозрачности роговицы и выраженности ишемии (побледнение).
Степени ожога глаза:
- Первая степень (благоприятный прогноз). Характеризуется отсутствием ишемии и прозрачным состоянием роговицы.
- Вторая степень (хороший прогноз). Ишемия затрагивает треть лимба, помутнение роговицы имеется, но видны детали радужки.
- Третья степень (неоднозначный прогноз). Имеется помутнение стромы роговицы, полностью потерян эпителий, ишемия от трети до половины лимба маскирует детали радужки.
- Четвертая степень (неблагоприятный прогноз). Ишемия затрагивает большую часть лимба, имеется тотальное помутнение роговицы.
Дополнительно рассматривают наполнение сосудов лимба. При определении степени также учитывают протяженность разрушения эпителия роговицы, наличие симптомов конъюнктивита, состояние хрусталика и радужки, а также показатели внутриглазного давления.
Ожог глаза серной кислотой не так опасен, как щелочью. Это обусловлено тем, что на глазу образуется пленка из свернутого белка, когда раздражитель вступает в реакцию со слизистой. Пленка не пропускает кислоту вглубь, защищая глаз от глубинного повреждения. Однако коагуляция не предохраняет от осложнений, если в глаза попадает концентрат азотной и фтористоводородной кислот. Ожог кислотой отличается сильной болью, а иногда даже болевым шоком.
Примечательно, что при повреждении глаза спиртом человек испытывает сильнейшую боль, но отмечаются минимальные повреждения. Однако спирт может поглощать влагу из смазывающей жидкости и глазного яблока, проникая вглубь и повреждая роговицу и хрусталик. При своевременном промывании последствий для зрения не будет.
Самые опасные – ожоги щелочью. В этом случае имеется сильное обезвоживание и разрушение клеток. Щелочи спровоцируют разложение белковых структур, развивается влажный некроз, а при попадании раздражителя во внутриглазную жидкость поражаются глубокие структуры глаза. Щелочь может достигнуть стромы роговицы и трабекулярной сети. Вследствие этого роговица мутнеет, повышается внутриглазное давление.
- Ухудшение зрения. Первоначальное снижение остроты зрения обусловлено эпителиальными дефектами, повышенным слезотечением, помутнением и дискомфортом. Даже при средних и тяжелых ожогах зрение может сохраняться, если помутнение роговицы незначительно, однако со временем произойдет сильное ухудшение.
- Фрагменты раздражителя в сводах наружной оболочки. Остатки инородного вещества видны при попадании в глаз штукатурки и других твердых раздражителей. Фрагменты нужно удалить сразу, иначе они продолжат выделять токсины и усугублять повреждения. Только после очищения глаза начинается естественный процесс восстановления. Наиболее опасны карбид и известь, поскольку они растворяются в слезе и вызывают тяжелые повреждения. При попадании этих веществ нельзя затягивать с очищением.
- Повышение внутриглазного давления. Резкое повышение давления происходит из-за деформации и сокращения коллагеновых волокон в переднем отделе глазного яблока. Впоследствии повышение связывают с воспалением.
- Воспалительный процесс в конъюнктиве. Даже при слабом повреждении отмечается отек и покраснение слизистой. Иногда при ожоге меняется цвет конъюнктивы (коричневый при поражении хромовой кислотой, желтоватый при попадании азотной).
- Перилимбальная ишемия. По степени побледнения можно составить прогноз о восстановлении роговицы, ведь лимбальные ростковые клетки восстанавливают эпителий. Выраженная ишемия говорит о неблагоприятном течении процесса.
- Помутнение. При прозрачной роговице определяют нулевую степень повреждения, а при полном помутнении – пятую. Полное стромальное помутнение делает невозможным осмотр передней камеры глаза.
- Дефекты эпителия роговицы. Повреждение роговичной оболочки может быть выражено в диффузном точечном кератите или полном отсутствии эпителия. В последнем случае дефект плохо прокрашивается флюоресцеином и может быть не диагностирован. Если при первичном осмотре эпителиальный дефект не просматривается, рекомендовано скорое повторное обследование.
- Перфорация роговицы. Симптом проявляется через несколько дней после сильного ожога глаза, когда снижается способность роговицы к регенерации.
- Воспаление в переднем отделе. Реакция может затрагивать единичные клетки, либо иметь выраженную фибриноидную форму. Воспаление более выражено при попадании в глаз щелочи, поскольку эти вещества могут поникать глубоко в структуры.
- Рубцевание или другое повреждение конъюнктивы и век. Симптом может быть проблемой, если рубцевание не дает закрываться глазной щели.
Перед оказанием первой помощи нужно перевести пострадавшего в темное помещение, чтобы минимизировать влияние света на глаза и ослабить боль. Народные средства при химическом ожоге глаза неэффективны, а некоторые могут быть опасными. Нельзя промывать глаза чайным или травяным настоем. Отказываться от помощи врачей в пользу народной медицины не рекомендуется.
Первая помощь при химическом ожоге глаза:
- Остатки вещества с век удаляют ватной палочкой.
- Глаза обильно промывают под струей воды на протяжении 15 минут. Щелочные ожоги рекомендуется дополнительно промывать 2% раствором борной кислоты, а кислотные – раствором соды.
- Если имеется сильная боль, пациенту нужно дать эффективное обезболивающее.
- Закапать 4% раствор новокаина или лидокаина, либо 0,2% раствор левомицетина.
- Использовать дезинфицирующее средство (0,25% Левомицетин, Себизон, Альбуцид-натрий, Ацетопт, Офтальмит, капли Гентамицин).
Промывание должно длиться больше 15 минут. Можно использовать чистую воду, раствор хлорида натрия (0,9%) или слабый раствор марганцовки. Если нет возможности применить специальный раствор, разрешается использовать водопроводную воду. Потенциальное инфицирование в перспективе не так опасно, как длительное отравление остатками раздражителя.
Весь процесс лечения химического ожога может включать как консервативные методы, так и хирургические. Главное, добиться сохранения зрения. Пациентов с тяжелыми ожогами нужно срочно госпитализировать. При поражении I и II степени желательно обратиться к врачу после оказания первой помощи и выполнять все рекомендации в домашних условиях.
Этапы терапии химических повреждений глаза:
- Удаление раздражителя. Самый важный этап неотложной помощи при химических ожогах – обильное промывание. При возможности нужно анестезировать глаз перед промыванием. Местная анестезия уменьшает боль и блефароспазм. Желательно использовать стерильный буферный раствор (нормальный солевой или раствор Рингера).
- Контроль воспалительного процесса. В момент повреждения выделяются воспалительные медиаторы, которые провоцируют некроз. Этот процесс тормозит реэпителизацию, повышает риск возникновения язв и перфорации роговицы. Прервать воспаление можно при помощи местных стероидов, дополнительно назначают цитрат или аскорбиновую кислоту. Для торможения коллагеноза и профилактики язв иногда используют 10% или 20% Ацетилцистеин.
- Ускорение регенерации. Полноценная эпителизация начинается только после устранения раздражителя из глаза. Химическое повреждение провоцирует временное увеличение слезопродукции и уменьшение выработки слезы в будущем, поэтому для заживления важно использовать увлажняющие препараты. Восстановить структуру коллагена и ускорить регенерацию роговицы помогает аскорбиновая кислота. В некоторых случаях рекомендовано ношение лечебных бандажных линз.
Поскольку химические ожоги глаз сопровождаются сильной болью, пострадавшему назначают мощные анестетики. Дополнительно применяют противовоспалительные средства и препараты, препятствующие образованию спаек. Обычно лечение ожогов начинают с противостолбнячной вакцинации.
Если при ожоге развивается сильное воспаление, врачи назначают глюкокортикостероиды:
- Дикаин. Глазные капли с леокаином и натрия хлоридом оказывают местное анестетическое действие, ослабляют боль и подготавливают полость перед операцией. Дозировку определяют по степени ожога.
- Ципрофлоксацин. Офтальмологический препарат выпускается в форме капель или мази, но при ожоге рекомендовано применение раствора. Ципрофлоксацин оказывает антибактериальное и противовоспалительное действие. Препарат закапывают каждые 15 минут на протяжении первых 6 часов, затем каждые полчаса на следующий день. На 3-14 дни интервал увеличивают до 4 часов. Ципрофлоксацин разрешен только пациентам от 1 года.
- Атропин. При химических ожогах глаз это средство помогает уменьшить болевой синдром и предотвратить спаечный процесс. Активный компонент – сульфат атропина. Препарат закапывают трижды в сутки по 1-2 капли.
- Диакарб. Средство в форме таблеток назначают при повышении внутриглазного давления. Эффективность Диакарба обусловлена содержанием ацетазоламида, стеарата магния, повидона, кроскармеллоза натрия и других веществ. Обычно назначают по таблетке 3-4 раза в сутки. Диакарб противопоказан при сахарном диабете, острой печеночной и почечной недостаточности, уремии, гипонатриемии, метаболическом ацидозе, гипокалиемии, в первом триместре беременности и во время лактации. Препарат назначают пациентам от 3 лет.
- Преднизолон. Этот глюкокортикостероид принимают только с разрешения врача. Обычно назначают по таблетке в сутки. Преднизолон противопоказан при грибковой инфекции.
Несмотря на то, что химические ожоги требуют экстренной помощи, прогноз часто благоприятный. Если повреждения не затронули глубокие структуры глаза, а соответствующие меры были выполнены своевременно и правильно, сохранность зрения будет обеспечена. В некоторых случаях даже срочная помощь не предотвращает образование бельма на глазу. Даже после успешного лечения могут сохраняться рубцы и шрамы, которые будут влиять на качество зрения.
Серьезный химический ожог не обходится без длительного и сильного болевого синдрома. На начальном этапе чаще всего используют пероральные анальгетики. Ослабить спам цилиарной мышцы можно при помощи циклоплегических препаратов.
Если при ожоге был сильно поврежден эпителий роговицы, повышается риск инфицирования. На начальном этапе терапии назначают антибиотики для профилактики. Небольшие глубокие повреждения роговицы можно лечить при помощи глазного цианакрилатного клея.
Если при ожоге отмечаются повышенные показатели давления, назначают блокаторы выработки внутриглазной жидкости. Такие препараты показаны как на начальном этапе лечения, так и при поздней восстановительной терапии. Когда повышенное внутриглазное давление сохраняется даже при использовании гипотензивных средств, требуется хирургическое вмешательство (проникающие антиглаукомные или операции с шунтирующими или клапанными устройствами).
Если консервативные методы оказываются неэффективными, проводят хирургическое лечение последствий ожога. В зависимости от осложнений применяют самые разные методики.
Хирургическое лечение ожога глаза может включать:
- частичное удаление участков некроза конъюнктивы или поверхности роговицы;
- покрытие амниотической мембраной на время;
- трансплантация лимбальных клеток или культивированных клеток эпителия роговицы;
- удаление сращения конъюнктивы век с глазным яблоком (симблефарон).
Для ускорения реабилитации применяют сквозную или частичную кератопластику и кератопротезирование. При возникновении катаракты проводят ее экстракцию.
К первичным осложнениям химического ожога относят конъюнктивит, эрозии роговицы, отек или помутнение, острое повышение внутриглазного давления, расплавление роговичной оболочки. Вторичные осложнения обычно более разнообразны.
Возможные последствия химического ожога глаза:
- глаукома;
- катаракта;
- рубцевание конъюнктивы;
- язвы роговицы;
- истончение и разрывы роговицы;
- разрушение поверхности роговицы;
- помутнение и васкуляризация;
- субатрофия глаза.
Основная мера профилактики ожогов – соблюдение техники безопасности при работе с бытовой химией и на производстве, где используются химические вещества. Важно проявлять осторожность и носить защитные очки.
источник
Нельзя применять нейтрализующую жидкость при попадании в глаза едких химических виществ (кислота, щелочь)
СНЕЖНАЯ СЛЕПОТА
СНЕЖНАЯ СЛЕПОТА — поражение глаз ультрафиолетовыми лучами. Случается на освещенном снегу, на море, при сварочных работах.
ПРИЗНАКИ: раздражение от света, частое моргание, слезоточение, боль в глазах, «песок в глазах»; все видится в розово-красных тонах; временная потеря зрения.
ДЕЙСТВИЯ: укройтесь в темном месте, наложите на лоб мокрую тряпку; на глаза — непрозрачную повязку, примочки холодной водой или холодным настоем чая.
ПРОФИЛАКТИКА: очки, козырек.
Первая помощь при ожогах, обморожениях и замерзании
Ожог – это термическое повреждение покровов организма, вызванное соприкосновением с горячими предметами или реагентами. Ожог опасен тем, что под действием высокой температуры сворачивается живой белок организма, т. е. умирает живая человеческая ткань. Кожные покровы призваны защищать ткани от перегрева, однако при длительном действии поражающего фактора от ожога страдают не только кожа,
но и ткани, внутренние органы, кости.
Ожоги можно классифицировать по ряду признаков:
• по источнику: ожоги огнем, горячими предметами, горячими жидкостями, химическими веществами;
• по степени поражения: ожоги первой, второй,третьей и четвертой степени;
• по величине пострадавшей поверхности (в процентах от поверхности тела).
При ожоге первой степени обожженное место слегка краснеет, припухает, чувствуется легкое жжение. Заживает такой ожог в течение 2–3 дней. Ожог второй степени вызывает покраснение и припухлость кожи, на обожженном месте появляются пузыри, наполненные желтоватой жидкостью. Заживает ожог через 1 или 2 недели.
Ожог третьей степени сопровождается омертвлением верхнего слоя кожи, повреждением дермы, иногда лежащих под ней мышц.
Ожого третьей степени сопровождается повреждением мышц, обугливание тканей, иногда и кости.
Опасность ожога зависит не только от его степени, но и от величины поврежденной поверхности. Даже ожог первой степени, если он захватывает половину поверхности всего тела, считается серьезным заболеванием. При этом пострадавший испытывает головную боль, появляются рвота, понос. Повышается температура тела. Эти симптомы вызваны общим отравлением организма вследствие распада и разложения омертвевших участков кожи и тканей. При больших поверхностях ожога, когда организм не в состоянии вывести все продукты распада, может случиться отказ работы почек.
Ожоги третьей и четвертой степени, если они поразили значительную часть тела, могут привести к летальному исходу.
Первая медицинская помощь при ожогах первой и второй:
1) обожженное место подставить под струю холодной проточной воды во избежание увеличения глубины ожога
2)на обожженное место приложить лед, снег и тд.
3)Ни в коем случае нельзя прокалывать образовавшиеся в результате ожога пузыри.
4) Если целостность пузырей была нарушена, то обожженные места следует прикрыть сухой чистой тканью.
5)Место ожога ни в коем случае нельзя мазать лосьонами, маслом, мазями, зеленкой, йодом, присыпать порошками и заклеивать пластырем!
Если произошел ожог третьей степени, на обожженное место надо положить сухую стерильную повязку. Пострадавшего немедленно отправляют в медицинское учреждение.
Фосфор, попадая на кожу, вспыхивает и вызывает двойной ожог — химический и термический. Необходимо немедленно опустить обожженное место в холодную воду на 10-15 минут, палочкой удалить кусочки фосфора и наложить повязку.
Если на кожу попала негашеная известь, ни в коем случае нельзя допускать ее соприкосновения с влагой — произойдет бурная химическая реакция, что усилит травму. Удалите известь сухой тряпкой.
Отморожения – это термическое поражение кожных покровов, вызванное их сильным охлаждением. Данному виду термического поражения больше всего подвержены незащищенные участки тела: уши, нос, щеки, пальцы рук и ног. Вероятность обморожения увеличивается при ношении тесной обуви, грязной или мокрой одежды, при общем истощении организма, малокровии.
Выделяют четыре степени обморожения:
– I степень, при которой бледнеет и теряет чувствительность пострадавшее место. При прекращении действия холода обмороженное место приобретает синюшно-красный цвет, становится болезненным и отечным, часто появляется зуд;
– II степень, при которой на обмороженном участке после согревания появляются пузыри, кожа вокруг пузырей имеет синюшно-красную окраску;
– III степень, при которой происходит омертвление кожных покровов. С течением времени кожа высыхает, под ней образуется рана;
– IV степень, при которой омертвление может распространиться и на лежащие под кожей ткани.
Первая помощь при обморожении заключается в восстановлении кровообращения в пострадавшем участке. Пострадавшее место нельзя обтирать спиртом или водкой, смазывать вазелином или несоленым жиром и растирать ватой или марлей. Не следует растирать обмороженное место снегом.
1. На поражённую поверхность наложить теплоизоляционную повязку, например, такую: слой марли, толстый слой ваты, снова слой марли, а сверху клеёнку или прорезиненную ткань, обернуть шерстяной тканью. Возможно наложение покрывала с фольгой. Поврежденную конечность лучше зафиксировать до приезда мед.персонала.
2. Обмороженную руку или ногу можно согреть в ванне, постепенно повышая температуру воды с 20 до 40 градусов и в течении 40 минут нежно массируя конечность.
3. Выпить тёплый и сладкий чай. Ожоги и волдыри, образовавшиеся в результате обморожения, схожи с ожогами от воздействия повышенной температуры. Соответственно, повторяются действия, описанные выше.
В холодное время года в сильные морозы и пургу возможно ПЕРЕОХЛАЖДЕНИЕ
ПРИЗНАКИ: озноб, мышечная дрожь, заторможенность и апатия, бред и галлюцинации, неадекватное поведение, посинение или побледнение губ, снижение температуры тела.
1. Укройте пострадавшего, предложите теплое сладкое питье или пищу с большим содержанием сахара.
2. При возможности дайте 50 мл алкоголя и доставьте в течение 1 часа в теплое помещение или укрытие.
3. В помещении — снимите одежду. Разотрите тело.
4. Поместите пострадавшего в ванну с водой 35-40oС (терпит локоть). Можно лечь рядом или обложить его большим количеством теплых грелок (пластиковых бутылок).
5. После согревающей ванны обязательно укройте пострадавшего теплым одеялом или надень на него теплую сухую одежду.
6. Продолжайте давать теплое сладкое питье.
7. Обязательно вызовите врача.
При признаках собственного переохлаждения — думай о самоспасении и не засыпай, двигайся; используй бумагу, пластиковые пакеты и другие средства для утепления своей обуви и одежды; ищи или строй убежище от холода.
Следует, однако, учесть, что при длительном нахождении на холодном воздухе или в холодной воде все сосуды человека сужаются. А затем вследствие резкого нагрева организма кровь может ударить в сосуды мозга, что чревато инсультом. Поэтому обогрев человека нужно производить постепенно.
Первая помощь при солнечном, тепловом ударе и угаре
Солнечным ударом называют поражение, получаемое при долговременном попадании солнечных лучей на незащищенную голову. Солнечный удар можно получить и при долгом пребывании на улице в ясный день без головного убора.
Тепловой удар – это чрезмерное перегревание всего организма в целом. Тепловой удар может случиться и в пасмурную жаркую безветренную погоду – при длительной и тяжелой физической работе, долгих и трудных переходах и т. д. Тепловой удар более вероятен, когда человек недостаточно физически подготовлен и испытывает сильное утомление, жажду.
Симптомами солнечного и теплового удара являются:
• покраснение, а затем и побледнение кожных покровов;
• сильная слабость и вялость;
• снижение интенсивности пульса и дыхания;
• иногда судороги и обморок.
Оказание первой медицинской помощи при солнечном и тепловом ударах следует начинать с транспортировки пострадавшего в защищенное от теплового воздействия место. При этом необходимо уложить пострадавшего таким образом, чтобы его голова была выше тела. После этого пострадавшему нужно обеспечить свободный доступ кислорода, ослабить его одежду. Для охлаждения кожных покровов можно обтереть пострадавшего водой, голову охладить холодным компрессом. Пострадавшему нужно дать холодное питье. В тяжелых случаях необходимо делать искусственное дыхание.
Обморок – это кратковременная потеря сознания вследствие недостаточного притока крови к мозгу. Обморок может произойти от сильного испуга, волнения, большой усталости, а также от значительной потери крови и ряда других причин.
При обмороке человек теряет сознание, лицо его бледнеет и покрывается холодным потом, пульс еле прощупывается, дыхание замедляется и часто обнаруживается с трудом.
Первая помощь при обмороке сводится к улучшению кровоснабжения мозга. Для этого пострадавшего укладывают так, чтобы голова его была ниже туловища, а ноги и руки несколько приподняты. Одежду пострадавшего нужно ослабить, его лицо спрыскивают водой.
Необходимо обеспечить приток свежего воздуха (открыть окно, обмахивать пострадавшего). Для возбуждения дыхания можно дать понюхать нашатырный спирт, а для усиления деятельности сердца, когда больной придет в сознание, давать горячий крепкий чай или кофе.
Угар – отравление человека угарным газом (СО). Угарный газ образуется при сгорании топлива без достаточного притока кислорода. Отравление угарным газом происходит незаметно, так как газ не имеет запаха. При отравлении угарным газом проявляются следующие симптомы:
При тяжелом отравлении наблюдаются нарушения сердечной деятельности и дыхания. Если угоревшему не будет оказана помощь, может наступить смерть.
Первая помощь при угаре сводится к следующему. Прежде всего пострадавшего необходимо вынести из зоны действия угарного газа или проветрить помещение. Затем нужно приложить холодный компресс к голове пострадавшего и дать ему понюхать ватку, смоченную нашатырным спиртом. Для улучшения сердечной деятельности пострадавшему дают горячее питье (крепкий чай или кофе). К ногам и рукам прикладывают грелки или ставят горчичники. При обмороке делают искусственное дыхание. После чего немедленно нужно обратиться за врачебной помощью.
ОТРАВЛЕНИЕ БЫТОВЫМ ГАЗОМ, МЕТАНОМ
ПРИЗНАКИ: тяжесть в голове, головокружение, шум в ушах, рвота, покраснение кожи, резкая мышечная слабость, усиление сердцебиения, сонливость. При тяжелом отравлении — потеря сознания, непроизвольное мочеиспускание, побледнение/посинение кожи, поверхностное дыхание, судороги.
1. Вынесите пострадавшего на свежий воздух.
2. Расстегните одежду, восстановите проходимость дыхательных путей, следя за тем, чтобы не западал язык.
3. Уложите пострадавшего (ноги должны быть выше тела). Приложите холод к голове.
4. Разотрите тело и грудь, укройте потеплее и дайте понюхать нашатырный спирт. Если началась рвота, поверните на бок.
5. При остановке или замедлении дыхания (до 8 вздохов в минуту) начинайте искусственную вентиляцию легких. Чтобы самому не отравиться, вдох делайте через мокрую марлевую повязку (носовой платок), а при выдохе пострадавшего отклоняйтесь в сторону.
6. При улучшении состояния пострадавшего — давайте обильное питье (чай, молоко, кефир).
Человек не может жить без кислорода более 5 мин, поэтому, попадая под воду и находясь там в течение долгого времени, человек может утонуть. Причины возникновения данной ситуации могут быть различными: судорога конечностей при купании в водоемах, истощение сил при длительных заплывах и др. Вода, попадая в рот и нос пострадавшему, заполняет дыхательные пути, и наступает удушье. Поэтому помощь утопающему нужно оказывать очень быстро.
Первая помощь утопающему начинается с извлечения его на твердую поверхность. Особо отметим, что спасатель должен быть хорошим пловцом, в противном случае могут утонуть и утопающий, и спасатель.
Если тонущий сам старается удержаться на поверхности воды, его нужно ободрить, бросить ему спасательный круг, шест, весло, конец веревки, чтобы он мог держаться на воде, пока его не спасут.
Спасающий должен быть без обуви и одежды, в крайнем случае без верхней одежды. Подплывать к тонущему нужно осторожно, лучше сзади, чтобы он не схватил спасающего за шею или за руки и не потянул за собой на дно.
Утопающего берут сзади под мышки или за затылок около ушей и, поддерживая лицо над водой, плывут на спине к берегу. Можно обхватить утопающего одной рукой вокруг пояса, только сзади.
На берегу нужно восстановить дыхание пострадавшего: быстро снять с него одежду; освободить рот и нос от песка, грязи, ила; удалить воду из легких и желудка. Затем производятся следующие действия.
1. Оказывающий первую помощь становится на одно колено, на второе колено животом вниз кладет пострадавшего.
2. Рукой производит надавливание на спину между лопатками пострадавшего до тех пор, пока из его рта не перестанет вытекать пенистая жидкость.
3. Далее производится искусственное дыхание «рот в рот» или «рот в нос» до тех пор (иногда несколько часов), пока человек не начнет дышать самостоятельно.
4. Когда пострадавший придет в сознание, его нужно согреть, растерев тело полотенцем или обложив его грелками.
5. Для усиления сердечной деятельности пострадавшему дают выпить крепкий горячий чай или кофе.
6. Затем пострадавшего транспортируют в медицинское учреждение.
Если тонущий человек провалился под лед, то бежать к нему на помощь по льду, когда он недостаточно прочен, нельзя, так как спасающий тоже может утонуть. Нужно положить на лед доску или лестницу и, осторожно приблизившись, бросить тонущему конец веревки или протянуть шест, весло, палку. Затем так же осторожно нужно помочь ему добраться до берега.
Первая помощь при укусах ядовитых насекомых, змей и бешеных животных
В летнее время человека могут укусить пчела, оса, шмель, змея, а в некоторых областях – скорпион, тарантул или другие ядовитые насекомые. Ранка от таких укусов небольшая и напоминает укол иголкой, но при укусе через нее проникает яд, который в зависимости от его силы и количества либо действует сначала на область тела вокруг укуса, либо сразу вызывает общее отравление.
Единичные укусы пчел, ос и шмелей особой опасности не представляют. Если в ранке осталось жало, его нужно осторожно удалить, а на ранку положить примочку из нашатырного спирта с водой или холодный компресс из раствора марганцово-кислого калия или просто холодной воды.
Укусы ядовитых змей опасны для жизни. Обычно змеи кусают человека в ногу, когда он на них наступает. Поэтому в местах, где водятся змеи, нельзя ходить босиком.
При укусе змеи наблюдаются следующие симптомы: жгучая боль в месте укуса, краснота, отечность. Через полчаса нога может увеличиться в объеме почти вдвое. Одновременно с этим появляются признаки общего отравления: упадок сил, мышечная слабость, головокружение, тошнота, рвота, слабый пульс, иногда потеря сознания.
Укусы ядовитых насекомых очень опасны. Их яд вызывает не только сильные боли и жжение в месте укуса, но иногда и общее отравление. Симптомы напоминают отравление змеиным ядом. При тяжелом отравлении ядом паука каракурта через 1–2 дня может наступить смерть.
Первая помощь при укусе ядовитых змей и насекомых заключается в следующем:
1..Нельзя высасывать кровь из ранки ртом, так как во рту могут быть царапины или разрушенные зубы, через которые яд проникнет в кровь того, кто оказывает помощь.
2. При укусе змеи в течение 2 часов необходимо обеспечить введение противозмеиной сыворотки.
3. Приложите холод к месту укуса.
4. При укусах конечностей — обязательно наложите шину, обеспечьте неподвижность пострадавшего.
5. Дайте обильное сладкое и соленое питье.
6. Следите за состоянием больного до прибытия врача. При появлении тошноты, судорог, дайте до 20 капель кордиамина и димедрол (супрастин, тавегил, диазолин).
7. При потере сознания поверните на живот. При остановке сердца и дыхания начинайте реанимацию (наружный массаж сердца, искусственную вентиляцию легких).
Нельзя при потере сознания оставлять пострадавшего лежать на спине. Нельзя использовать грелку или согревающие компрессы, делать прижигания.
Укушенную конечность нужно опустить и попытаться выдавить из ранки кровь, в которой находится яд.
Оттянуть кровь вместе с ядом из ранки можно с помощью медицинской банки, стакана или рюмки с толстыми краями. Для этого в банке (стакане или рюмке) надо несколько секунд подержать зажженную лучинку или ватку на палке и затем быстро накрыть ею ранку.
Каждого пострадавшего от укуса змеи и ядовитых насекомых нужно обязательно транспортировать в медицинское учреждение.
От укуса бешеной собаки, кошки, лисицы, волка или другого животного человек заболевает бешенством. Место укуса обычно кровоточит незначительно. Если укушена рука или нога, ее нужно быстро опустить и постараться выдавить кровь из раны. При кровотечении кровь некоторое время не следует останавливать. После этого место укуса промывают кипяченой водой, накладывают на рану чистую повязку и немедленно отправляют больного в медицинское учреждение, где пострадавшему делаются специальные прививки, которые спасут его от смертельной болезни – бешенства.
Следует также помнить, что бешенством можно заболеть не только от укуса бешеного животного, но и в тех случаях, когда его слюна попадет на оцарапанную кожу или слизистую оболочку.
ИНОРОДНОЕ ТЕЛО В ДЫХАТЕЛЬНЫХ ПУТЯХ
Инородное тело, попадая в дыхательные пути, раздражает их, вызывает кашель, носящий защитный характер. Однако если при кашле не происходит удаления инородного тела из гортани, то могут возникнуть судороги голосовых связок, а при крупных инородных телах происходит даже полная закупорка гортани. В таком случае возникает прямая опасность удушения.
Пострадавшему велят, если это вообще возможно, сильно и резко откашляться. Если пострадавший не может кашлять, производят осмотр гортани, стараясь найти инородное тело; при обнаружении инородного тела его пытаются осторожно освободить и удалить. Пострадавшего можно также согнуть через колено (спинку стула) и несколько раз ударить по спине. В случае необходимости выполняется прием Хаймлека:
1. Необходимо встать за спиной пострадавшего (если он еще на ногах и не потерял сознания), обхватив его руками.
2. Сжать одну руку в кулак и той стороной, где большой палец, положить ее на живот пострадавшего на уровне между пупком и реберными дугами (в так называемую эпигастральную область живота).
3. Ладонь другой руки кладется поверх кулака, быстрым толчком вверх кулак вдавливается в живот. Руки при этом нужно резко согнуть в локтях, но грудную клетку пострадавшего не сдавливать.
4. При необходимости прием повторить несколько раз, пока дыхательные пути не освободятся.
Если эти меры не помогают, то пострадавшего следует немедленно транспортировать в лечебное учреждение.
Среди многочисленных проявлений эпилепсии неотложных мер требуют только эпилептический припадок и судороги. Эпилептический припадок может возникать либо внезапно, либо после предвестников. Это могут быть разнообразные нарушения восприятия (зрительные, звуковые, обонятельные ощущения), сердцебиение, кишечная перистальтика, речевые и психические предвестники и т.д. Для каждого больного они индивидуальны, но постоянны.
Причинами, вызывающими эпилептические припадки, могут быть травмы головного мозга, опухоли, острые нарушения мозгового кровообращения, эклампсия беременных.
Внезапная потеря сознания с характерным вскриком перед падением. Голова запрокидывается, руки сгибаются, пальцы сжимаются в кулаки, ноги разогнуты. Грудная клетка застывает в положении максимального выдоха. Затем начинаются судороги, непроизвольные телодвижения. Изо рта выделяется пена, иногда с примесью крови; происходят непроизвольные мочеиспускания, дефекация. Так продолжается до 2 мин. После этого больной затихает. Его сознание отсутствует, мышцы расслаблены, бывают автоматические движения. Дыхание из судорожного становится тихим, спокойным. Наступает глубокий сон, через полчаса сменяющийся поверхностным, легким, длящимся до нескольких часов. После приступа — кратковременная потеря памяти.
Вне стен больницы Ваша помощь должна заключаться, прежде всего, в предупреждении травмирования пациента. Если Вы успели заметить предвестники припадка, поддержите больного, чтобы он не упал навзничь, со всего размаха своего роста, как можно дальше отодвинь его от мебели, стекол и острых предметов. Постарайтесь плавно опустить его на пол, подложив под голову любой мягкий предмет (кофту, тапочки, сумку), поверните его на бок. Прижмите плечевой пояс и голову к полу. На следующем этапе надо постараться разжать его зубы и вставить между ними (сбоку) какой-нибудь твердый предмет, обернутый тканью (ложка, обернутая полотенцем, сложенный вдвое не размотанный бинт и т.д.). Этим Вы предотвратите прикусывание языка. Обязательно организуйте вызов врача. До прибытия врача не отпускайте больного, следите за его состоянием. После окончания припадка, когда больной уснет, ни в коем случае не будите его, он должен проснуться самостоятельно.
источник
При попадании ядохимикатов на лицо может возникнуть химический ожог глаза. Состояние опасно последствиями в виде конъюнктивита, тотального повреждения роговой оболочки, катаракты, глаукомы. Ожог имеет 4 степени тяжести и сопровождается невыносимой болью, отечностью и покраснением органов зрения, чувством наличия соринки в глазу. Следует своевременно оказать помощь пострадавшему при попадании кислоты и других химсредств и доставить его в медучреждение, где врач назначит препараты, проведет хирургическое вмешательство и даст профилактические рекомендации.
ВАЖНО ЗНАТЬ! Даже «запущенное» зрение можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Юрий Астахов читать рекомендацию.
Химическое повреждение глаз возникает при попадании веществ, таких как:
- клей для ресниц или силикатный;
- бытовая химия, содержащая щелочь и кислоты («Доместос», Grass, Arena, Pro Service, стиральные порошки);
- очиститель для кухни;
- аккумуляторная жидкость (электролит) для карбюратора, в которой содержится серная кислота;
- кислотное моющее средство с азотной кислотой;
- уксусная эссенция;
- растворитель для масляной краски;
- аэрозоли: освежители воздуха, газовые баллончики, дезодоранты-спреи;
- хлорная известь.
Вернуться к оглавлению
Тяжесть поражения зависит от разновидности вещества и длительности его пребывания в глазных структурах.
Медики различают 4 степени тяжести ожогов глаз. В зависимости от стадии признаки отличаются так, как показано в таблице:
- http://vizhunasto.ru/raznoe/chto-delat-esli-v-glaz-popala-shheloch.html
- http://beregizrenie.ru/vospaleniya/ximicheskij-ozhog-glaz/
- http://poisk-ru.ru/s29903t11.html
- http://etoglaza.ru/travmirovanie/himicheskiy-ozhog-glaza.html
- http://doloypsoriaz.ru/ozhogi/vidy-04/ximicheskij-ozhog-glaza.html

 Кислоты. Чаще всего возникает ожог такими кислотами:
Кислоты. Чаще всего возникает ожог такими кислотами: Это происходит в связи с тем, что щелочь провоцирует колликвационный некроз в белках, что приводит к их расплавлению (миомаляции) и распространению по всему глазу. При этом глазные нервы повреждаются щелочью, что приводит к потере ими чувствительности. Вот почему человек при щелочных ожогах практически не ощущает боли. Это часто приводит к недооценке повреждения.
Это происходит в связи с тем, что щелочь провоцирует колликвационный некроз в белках, что приводит к их расплавлению (миомаляции) и распространению по всему глазу. При этом глазные нервы повреждаются щелочью, что приводит к потере ими чувствительности. Вот почему человек при щелочных ожогах практически не ощущает боли. Это часто приводит к недооценке повреждения.  Работа, связанная с частым использованием химикатов. Это может быть производство концентрированных кислот и щелочей или другие виды работ, где используются такие вещества.
Работа, связанная с частым использованием химикатов. Это может быть производство концентрированных кислот и щелочей или другие виды работ, где используются такие вещества. тип химического вещества (кислота, щелочь и другие);
тип химического вещества (кислота, щелочь и другие); Если нет ничего под рукой, глаза промывают обычной водой от внутреннего угла глаза к наружному, чтобы избежать попадания химикатов в здоровый глаз. Если в глазу имеются твердые частицы химиката (известь), то перед промыванием их нужно убрать сухим ватным тампоном.
Если нет ничего под рукой, глаза промывают обычной водой от внутреннего угла глаза к наружному, чтобы избежать попадания химикатов в здоровый глаз. Если в глазу имеются твердые частицы химиката (известь), то перед промыванием их нужно убрать сухим ватным тампоном.  антибиотики для профилактики возникновения инфекции (капли, содержащие ципрофлоксацин, глазная мазь Левомицетин);
антибиотики для профилактики возникновения инфекции (капли, содержащие ципрофлоксацин, глазная мазь Левомицетин);

