Частым вариантом микрохирургической операции в глазной практике является ЛАСИК – метод лечения при различных видах патологии зрительного анализатора с применением современных технологий. Исходы и последствия лазерной коррекции зрения в большинстве случаев вполне благоприятны, но в 5% случаев возможны осложнения, часть из которых требуют дополнительных лечебных мероприятий.
В наше время миллионы людей недовольны несовершенством своего зрения, у одних близорукость, у других дальнозоркость, а иногда ещё и астигматизм. Чтобы исправить все эти несовершенства просто носить очки или линзы не достаточно, поэтому многие обращаются за помощью к лазерной коррекции, часто не задумываясь о последствиях.
Когда нужна лазерная коррекция
Для начала давайте остановимся более подробно на тех частых глазных заболеваниях, из-за которых может потребоваться лазерная коррекция зрения.
Близорукость
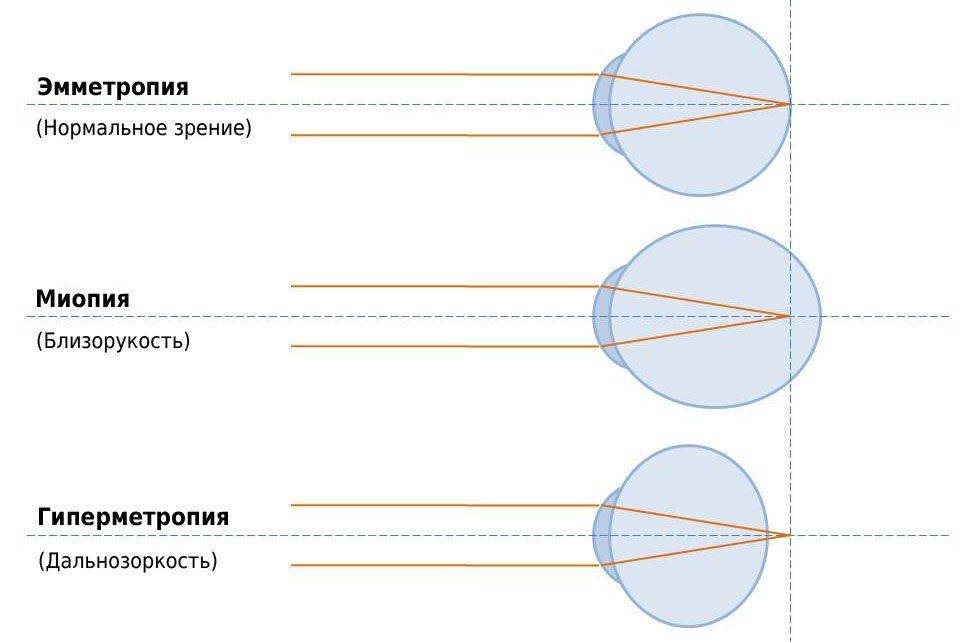
Данная патология (по-научному миопия) возникает при деформации глазного яблока — его вытягивании. При этом фокус смещается с сетчатки глаза в сторону хрусталика, и человек видит предметы размытыми.
Дальнозоркость
Дальнозоркость или гиперметропия появляется вследствие уменьшения глазного яблока, при этом фокус ближних к человеку предметов формируется за сетчаткой, в результате чего эти предметы человек видит нечётко.
Астигматизм
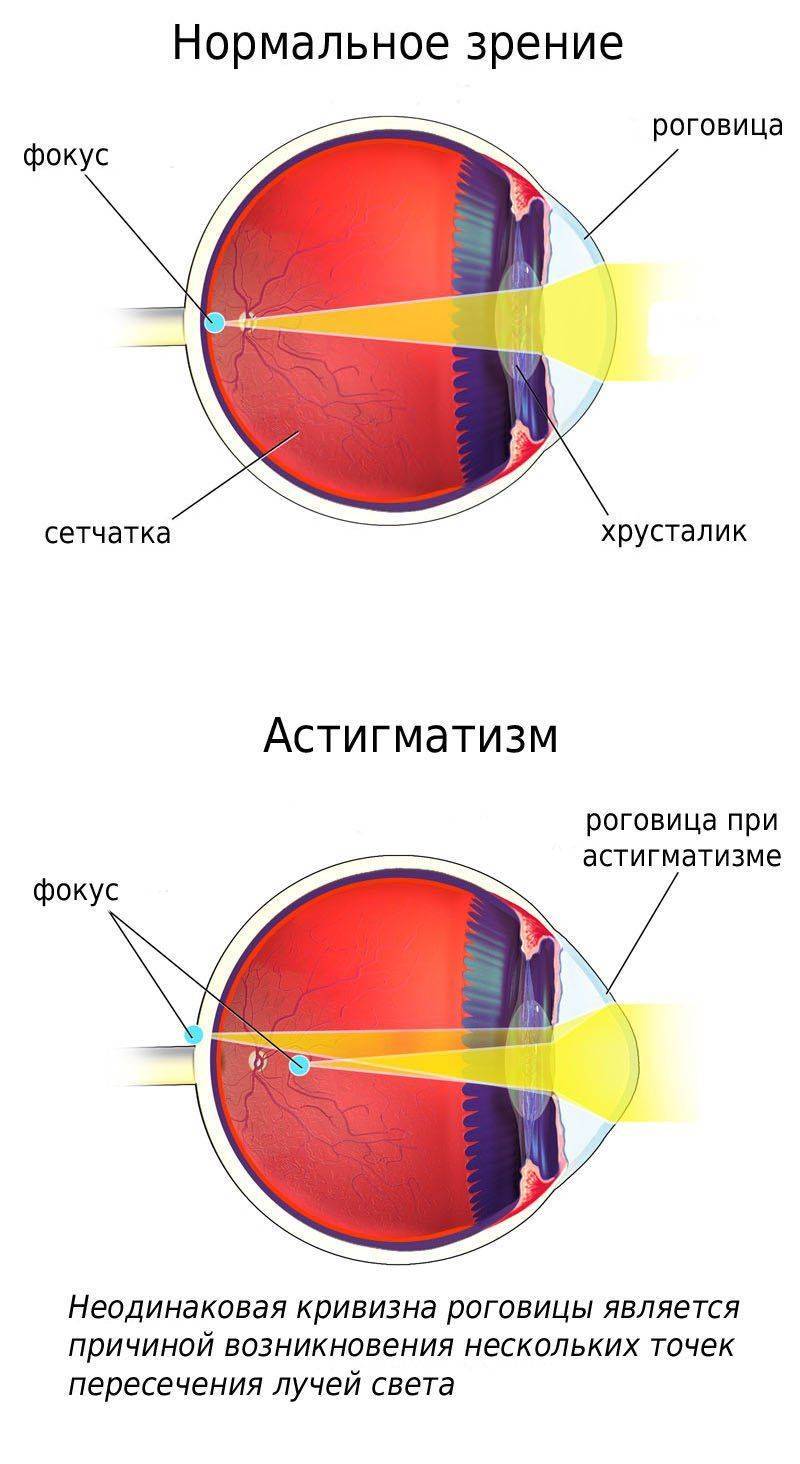
Данное заболевание является более сложным, чем миопия или гиперметропия, и может наблюдаться и в первом и во втором случае. Оно возникает при неправильной форме роговицы глаза, иногда хрусталика. У нормальных людей роговица и хрусталик правильной сферической формы, а при астигматизме их форма нарушена. При этом, когда человек смотрит на предметы, фокус находится то за сетчаткой, то перед ней, в результате чего одни линии он видит чётко, а другие нет, а изображение получается размытым.
Что представляет собой лазерная коррекция зрения
Чаще всего врачи советуют корректировать данные патологии при помощи очков и линз, но существуют и альтернативные способы борьбы с ними, среди которых не последнее место занимает лазерная коррекция. В данный момент это самый эффективный и востребованный способ лечения данных недугов.
В 1949 году колумбийский врач Хосе Барракуер нашел способ коррекции зрения при помощи лазера. А в 1985 году уже была проведена первая операция эксимерным лазером. Простыми словами лазерная коррекция — это опреативное вмешательство, цель которого — изменить роговицу глаза. Сегодня есть две основные методики лазерной коррекции — ФРК и Ласик, и несколько усовершенствованных методик на основе системы Ласик. А теперь подробно рассмотрим каждую из этих методик.
Рекомендуем посмотреть короткое видео, чтобы узнать в чем отличие операций ФРК и Ласик.
Фоторефракционная кератэктомия (ФРК)
ФРК — это самая первая операция с применением лазера. При этом методе происходит непосредственное воздействие на верхний слой роговицы. С помощью лазера специалист удаляет поверхностный слой роговицы, затем холодным ультрафиолетовым лучом он корректирует ее до нужных размеров, вычисленных при помощи компьютера, чтобы фокус изображения оказался на сетчатке. Так при близорукости роговицу делают более пологой, при дальнозоркости более выпуклой, при астигматизме роговицу корректируют до формы правильной сферы. Восстановление верхнего эпителиального слоя после операции происходит за три-четыре дня, это происходит с небольшим дискомфортом для глаза. Через три-четыре недели зрение восстанавливается.
Преимущества методики:
- бесконтактное воздействие;
- безболезненность;
- непродолжительность операции;
- стабильность в прогнозе результатов;
- достигается высокое качество зрения;
- малая вероятность осложнений;
- возможность проведения при тонкой роговице.
Недостатки методики:
- длительность восстановления;
- дискомфорт в глазу во время восстановления;
- временное ухудшение прозрачности поверхности роговицы (хейз);
- невозможность одновременного проведения коррекции на обоих глазах.
Операция по технологии Ласик происходит следующим образом: поверхностный слой роговицы (роговичный лоскут) отделяется инструментом или специальным раствором, а после коррекции ставится обратно на мето. Уже через пару часов после операции эпителиальный слой полностью восстанавливается. А зрение возвращается через семь, а иногда уже через четыре дня.
Методика Ласик подразделяется ещё на несколько методик: сама методика Ласик, супер Ласик, фемто Ласик и фемто супер Ласик.
Эти методики отличаются друг от друга тем, с помощью чего происходит отделение эпителия роговицы на первом этапе операции, а также применением более совершенного компьютеризированного оборудования, что позволяет сократить до минимума осложнения после операции.
Классический Ласик
При данной операции используется «холодный» ультрафиолетовый луч эксимерлазера, с помощью которого изменяется оптическая сила роговицы. Благодаря данному изменению удается достичь полностью сфокусировать лучи света на сетчатке, что и нужно для возвращения острог зрения. Так, пациентам с близорукостью методика Ласик позволяет исправить крутую форму роговицы, сделав ее достаточно плоской. А пациентам с дальнозоркостью, наоборот, исправляет форму роговицы на более крутую.
Преимущества методики:
- быстрое восстановление;
- сохранение эпителиального слоя роговицы;
- безболезненность;
- отсутствие осложнений в восстановительный период;
- возможность оперирования обоих глаз одновременно.
Недостатки методики:
- большой риск интраоперационных осложнений (кровотечение);
- неприятные ощущения в глазу после операции (быстро проходят);
- невозможность применения при тонкой роговице;
- при отсутствии прочного соединения роговичного слоя с роговицей возможно возникновение оптических искажений;
- риск возникновения синдрома сухого глаза (восстанавливается через год);
- необходимость закапывать в глаза лекарство в течении 10-14 дней.
Супер Ласик
Методика Супер Ласик позволяет более индивидуально подойти к каждому случаю при помощи высокотехнологичного диагностического оборудования — системы волнового анализатора Wave Scan. С помощью этого оборудования специалист может узнать размеры всех составляющих зрительного аппарата и точно зафиксировать все отклонения зрительной системы оперируемого человека.
Преимущества методики:
- индивидуальность подхода для каждого конкретного пациента;
- достижение высоких результатов вплоть до 100%;
- быстрая реабилитация;
- возможность исправления недостатков, полученных при проведении более ранних операций.
Недостатки методики:
- осложнения из-за механического воздействия на роговицу;
- возможность появления синдрома сухого глаза;
- иногда глубина воздействия на роговицу больше, чем при обычном Ласике.
Советуем посмотреть видео про операцию Супер Ласик:
Фемто Ласик
Методика Фемто Ласик исключает применение механических инструментов для получения роговичного лоскута, как при методике Ласик. Специалист задаёт нужные параметры, а компьютерная система, включающая в себя высокоточный фемтосекундный лазер, отделяет роговидный лоскут заданной толщины. Далее происходит всё также, как при операции Ласик.
Преимущества методики:
- отсутствие механического воздействия;
- возможность операции при тонкой роговице;
- высокая стабильность результатов;
- быстрая реабилитация.
Недостатки методики:
- больше времени для работы с лоскутом роговицы и как следствие удлинение всего процесса;
- необходимость строгой фиксации глаза, что может повлиять на глазное яблоко;
- стоимость в два раза выше, чем обычной операции Ласик.
Советуем посмотреть видео про операцию лазерной коррекции зрения Фемто Ласик:
Фемто Супер Ласик
Методика Фемто Супер Ласик включает в себя использование анализатора Wave Scan и фемтосекундного лазера. Это позволяет бесконтактным образом получить роговичный лоскут и учесть все индивидуальные особенности глаза конкретного оперируемого в данный момент человека.
Преимущества методики:
- быстрое проведение операции;
- индивидуальность подхода для каждого конкретного пациента;
- достижение высоких результатов;
- быстрая реабилитация;
- отсутствие механического воздействия;
- возможность операции при тонкой роговице.
Недостатки методики:
Осложнения после лазерной коррекции зрения
Хотя лазерная коррекция — полностью безболезненная и амбулаторная операция и риск возможных неблагоприятных последствий сведён к минимуму, это все еще операция и пациенту, который хочет воспользоваться ей для коррекции зрения, надо знать возможные осложнения. Вот некоторые последствия лазерной коррекции зрения:
- осложнения из-за некачественного оборудования или неквалифицированного специалиста;
- нарушения, которые могут появиться в послеоперационный период;
- воспаление после операции;
- отеки, покраснение, дискомфорт в глазу;
- неудовлетворительный результат операции (заболевание глаза была излечено не полностью и т. п.);
- отдалённые последствия (возможность возвращения болезни через несколько лет после операции);
- возможность ухудшения зрения;
- вероятность помутнения роговицы.
Советуем посмотреть видео про возможные осложнения после операции (пролистайте видео до 1 минуты 30 секунд):
Рассмотрим некоторые последствия осложнений более подробно.
Осложнения из-за некачественного оборудования или неквалифицированного специалиста
Иногда, в связи с какими-либо техническими причинами или из-за недостаточного уровня квалификации врача, возможны некоторые осложнения в ходе самой операции. Например, могут быть неправильно подобраны показатели к операции, может произойти потеря вакуума, может быть неправильно срезан роговичный лоскут. Все эти причины могут привести к помутнению роговицы глаза, появлению неправильного астигматизма, двоению в глазах. Такие осложнения составляют примерно 27% от всех операций.
Нарушения, появляющиеся в послеоперационный период
К осложнениям в этот период относятся воспаление и отёк глаза, отторжение сетчатки, кровоизлияния, дискомфорт в глазах. Причиной таких осложнений является индивидуальность каждого организма, его возможность быстро восстанавливаться после операции. Такие осложнения составляют примерно 2 %. Чтобы избавиться от них придётся долго лечиться или делать повторную операцию, а иногда и это не помогает полностью восстановиться.
Неудовлетворительный результат операции
Иногда операция полностью себя не оправдывает и мы не получаем желаемый результат. Например, после лазерной коррекции может возникнуть остаточная близорукость. В таком случае нужна повторная операция через один — два месяца. Если получился из минуса плюс, или наоборот, тоже нужна повторная операция, но уже через два — три месяца.
Отдалённые последствия
Иногда возникает так называемые отдалённые последствия, которые возникают по прошествии трех или более лет после операции, К сожалению, в большом количестве случае коррекция не позволяет полностью избавиться от болезни, и в будущем она может возвратиться. Специалисты не определили из-за чего происходят эти осложнения, из-за самой операции или из-за особенностей организма человека, или возможно из-за его образа жизни. Но даже после повторной операции удача не гарантирована.
Противопоказания к проведению лазерной коррекции
Лазерную коррекцию зрения нельзя проводить:
- беременным женщинам;
- в период кормления грудью;
- пациентам не достигшим 18 лет;
- людям больным сахарным диабетом (и в целом с заболеваниями, из-за которых может плохо идти заживление);
- при нарушениях иммунитета;
- при глазных заболеваниях, таких как: истончение роговицы (заболевание кератоконус), отслоение сетчатки, катаракта, глаукома.
Ограничения и необходимые действия пациента после лазерной коррекции
Чтобы избежать осложнений после операции необходимо строго следовать советам врача:
- в период реабилитации стараться спать на спине;
- не применять косметические средства на лице, особенно для глаз;
- ограничить умывание лица и головы в течении 3-4 дней после операции;
- меньше проводить время за телевизором, компьютером, чтением;
- не посещать общественные водоёмы;
- носить тёмные очки при ярком солнце;
- не пить спиртных напитков в течении одной недели после операции;
- не водить транспорт в тёмное время;
- не тереть глаза;
- постараться исключить физические нагрузки;
- строго по времени и необходимое число раз применять глазные капли, выписанные специалистом;
- в назначенное время проходить осмотры у врача.
Последствия лазерной коррекции зрения
Любое оперативное вмешательство связано с рисками возникновения осложнений, и лазерная коррекция зрения не является исключением. Частота побочных эффектов составляет менее одного процента, все же с ними стоит ознакомиться.
Вообще вокруг лазерной коррекции зрения существует большое количество мифов и предубеждений, которые не имеют никакого отношения к реальности. Часто у пациентов возникают необоснованные страхи и боязнь потерять зрение.
Процедура проводится под местным наркозом и является практически безболезненной. Для проведения анестезии применяются высококачественные препараты. Сразу же после исправления зрения разрешается читать, писать, работать за компьютером.
А что можно сказать о боязни некоторых людей ослепнуть после манипуляции? Это просто невозможно! Сама идея и технологичность лазерной операции исключает вероятность ухудшения зрения и тем более слепоты. Лазерный луч воздействует исключительно на поверхностные ткани роговицы. Проколы и глубокие разрезы не делаются. За всю историю лазерной хирургии нет ни одного случая, чтобы пациент потерял зрение.
С годами зрительные улучшения, достигнутые благодаря коррекции, не меняются. Исключением служат некоторые офтальмологические заболевания, при которых может потребоваться проведение докоррекции. Манипуляция длится около двадцати минут. Нет никакой необходимости в том, чтобы пациент находился в стационаре.
Автоматизированная система сводит к минимуму человеческий фактор. Вероятность ошибки в работе лазера исключена. Процедура назначается с целью коррекции близорукости, дальнозоркости и астигматизма. На выходе мы получаем стабильно хорошее зрение. Современное оборудование упростило проведение манипуляции. Миллионы людей по всему миру отказались от очков и контактных линз, вернув себе зрение. Наряду с безоговорочными преимуществами имеются и некоторые отрицательные стороны. К каким последствиям может привести коррекция зрения лазером?
Возможные осложнения
Специалисты открыто говорят о недостатках лазерной операции. К сожалению, не всегда удается избавиться от астигматизма и дальнозоркости. То же можно сказать и о миопии высокой степени. Чаще всего процедура оказывается бесполезной.
Иногда встречаются неточности в расчетах и диагностике, что чревато недостаточной коррекцией. Стоит понимать, что лазерная коррекция – это исправление уже существующего дефекта зрения, но она не может защитить от возможных дисфункций. Вот почему у пациентов, которые проводили операцию в молодом возрасте, риск возникновения пресбиопии (старческой дальнозоркости) не исключен. Более того, из-за проведённой раннее операции патология может протекать непредсказуемо.
Лазерная коррекция зрения может привести к развитию таких осложнений:
- колебания остроты зрения;
- синдром сухого глаза;
- светобоязнь;
- покраснение, отек, слезоточивость;
- повышение внутриглазного давления;
- повреждение сетчатки;
- распространение инфекции;
- ухудшение сумеречного зрения;
- астигматизм;
- появление световых ореолов.
Сухость глаза обусловлена повреждением нервных окончаний, участвующих в работе слезных желез, при операции. Увлажнять органы зрения, возможно, придется на протяжении полугода после процедуры.
Сумеречное зрение может ослабнуть на несколько месяцев. Более продолжительные нарушения видения наблюдаются менее чем у одного процента пациентов.
Еще одним осложнением лазерной операции может быть избыточная или, наоборот, недостаточная коррекция. В первом случае это означает переход от минуса к плюсу. Обычно с течением времени зрение выравнивается. Для исправления возрастной дальнозоркости недостаточную коррекцию вводят сознательно. Так как один орган зрения оперируют для качественного видения вдали, а второй – вблизи. Лишь в двух процентах всех случаев возникает необходимость в повторной процедуре.
А почему после лазерной операции портится зрение? В норме эффект наступает через пару дней и не имеет регресса. Восстановление зрительной функции на какое-то время может приостановиться, а потом снова возобновиться. Но падение зрения встречается крайне редко.
Все же у некоторых пациентов через несколько недель после коррекции наблюдается снижение остроты зрения. Чаще всего сами пациенты провоцируют развитие таких событий. К примеру, не все пациенты сознательно относятся к рекомендациям врача и начинают заниматься интенсивной физической деятельностью или перегружать глаза. Такое безответственное отношение к своему здоровью может привести не просто к замедлению регенерации, но и регрессии. Но ухудшения прекратятся, как только пациент перестанет нарушать прописанный врачом режим.
Синдром сухого глаза (ССГ)
Несмотря на то что лазерная хирургия минимально разрушает ткани глазного аппарата, примерно у каждого второго пациента после коррекции наблюдается сухой кератоконъюнктивит. Пациент ощущает присутствие инородного тела. Ему кажется, что веко прилипает к глазному яблоку. Обычно дискомфорт сопровождается резью, жжением, болью, зудом, покраснением. Слезотечение не приносит никакого облегчения. В течение дня показатели остроты зрения меняются. Присутствует расплывчатое видение предметов.
Во время хирургического вмешательства происходит повреждение слезной пленки. А ведь именно она защищает глазное яблоко от пересыхания, инфекции и раздражения. Кроме того, во время процедуры срезается внешняя часть роговичной оболочки, из-за чего разрушаются нервные окончания, отвечающие за производство слезной жидкости.
Риск возникновения сухого кератоконъюнктивита возрастает в следующих случаях:
- сухость глаз до операции;
- миопия;
- болезни щитовидной железы;
- гиповитаминоз;
- менопауза;
- прием некоторых медикаментозных средств;
- ношение контактных линз;
- длительное пребывание в кондиционированном помещении.
При обнаружении факторов риска за несколько недель до операции проводится слезозаместительная терапия. Эффективным средством терапии ССГ являются препараты искусственной слезы.
Справиться с чрезмерной сухостью также можно с помощью активного моргания. Это способствует равномерному распределению слезной жидкости по всей поверхности глазного яблока. Кроме того, специалисты рекомендуют увеличить потребление жиров растительного и животного происхождения. Большую пользу для зрительного аппарата приносит рыбий жир и льняное масло.
Главным направлением в лечении ССГ является стимуляция выработки слезы и улучшение стабильности пленки. Параллельно с этим устраняются первичные причины патологического процесса и беспокоящие симптомы.
Фармацевтический рынок предлагает широкий выбор увлажняющих капель. Такие препараты отличаются по консистенции, длительности терапевтического действия и наличию активного компонента. Для пациентов, ведущих активный образ жизни, разработаны одноразовые тюбики-капельницы. Они не просто удобны в применении, но и обеспечивают гигиеничность и предупреждают развитие инфекционного процесса.
Предпочтение отдается медикаментам, которые мягко увлажняют органы зрения, а также эффективно борются с недостаточным слезоотделением. Лучше всего выбирать препараты на натуральной основе, которые отличаются продолжительным терапевтическим действием.
Кератоконус
Кератоконус – это заболевание, при котором происходит поражение роговицы. Это прогрессирующий двусторонний недуг, который может привести к ухудшению зрения и даже инвалидизации.
Осложнение может возникнуть вследствие таких причин:
- не диагностированный кератоконус до лазерной коррекции;
- присутствие латентного кератоконуса;
- нарушение в техники проведения операции.
Клинические симптомы этого осложнения обычно появляются спустя какое-то время после процедуры. У пациента может настолько ухудшиться зрение, что он даже не может посчитать пальцы на руке. При взгляде на источник света появляются ореолы. Еще одним проявлением заболевания является выраженный астигматизм, который не поддается коррекции.
Что делать при обнаружении такого опасного осложнения? К сожалению, консервативная терапия в большинстве случаев оказывается неэффективной. Стабилизировать состояние специалистам удается с помощью кросслинкинга. Суть этой процедуры заключается в воздействии на роговицу ультрафиолетового излучения. В тяжелых случаях проводится повторная рефракционная операция или пересадка роговицы.
Как избежать побочных эффектов
Любая медицинская процедура имеет ряд противопоказаний к применению. К проведению лазерной коррекции также существуют определенные ограничения. Если их игнорировать, риск возникновения нежелательных последствий резко возрастает. Итак, лазерная коррекция противопоказана в следующих случаях:
- пациенты младше восемнадцати лет и старше сорока пяти;
- катаракта;
- глаукома;
- беременность;
- период лактации;
- кератоконус;
- спазм хрусталика;
- сахарный диабет;
- СПИД;
- ревматоидный артрит;
- воспалительные процессы глаза;
- артрит;
- сосудистые патологии;
- пресбиопия;
- отслоение сетчатки.
К относительным противопоказаниям можно отнести простудные заболевания, которые сопровождаются насморком и кашлем. Кроме того, после предварительного осмотра офтальмолог может обнаружить индивидуальные ограничения к проведению манипуляции.
Отдельно хотелось бы выделить некоторые из абсолютных противопоказаний. Почему операция запрещена несовершеннолетним пациентам? Дело в том, что в детском возрасте ткани глазного яблока еще развиваются и формируется. Из-за этого острота зрения может колебаться. Даже при достижении стопроцентного зрения физиологические процессы в организме могут повлиять на результат.
Что касается состояния иммунной системы, то само по себе ослабление защитных сил организма не является ограничением к проведению операции. Все же нарушения в работе иммунитета могут увеличить риски возникновения осложнений и удлинить восстановительный период.
Если говорить о таких серьезных заболеваниях, как катаракта, глаукома и отслоение сетчатки, то они требуют предварительного лечения. При наличии подобных патологий специалисту сложно установить особенности нарушения зрительной функции и правильно провести коррекцию.
При офтальмологических заболеваниях воспалительного характера лазерная процедура может еще больше усилить течение патологического процесса. Реабилитационный период в этом случае будет длиться гораздо дольше.
При наличии заболеваний кожи, например, экземы, псориаза или нейродермита, велика вероятность образования келоидных рубцов. В качестве реакции на процедуру рубцовые процессы могут происходить и на тканях глаза, а это чревато полной слепотой.
И конечно же, процедура не проводится пациентам с серьезными заболеваниями неврологического или психологического состояния. Непредвиденное неадекватное поведение во время операции или реабилитационного периода может привести к самотравмированию.
У беременных женщин и кормящих матерей происходит нарушение гормонального фона. Это может негативно отразиться на процессе заживления зрительного органа. Стоит также учесть и тот факт, что после операции пациентам назначают антибактериальные средства во избежание осложнений. Антибактериальные средства могут отразиться на развитии плода. А в период лактации из-за этого придется переводить младенца на искусственное вскармливание.
Резкое падение остроты зрения в течение года также является противопоказанием к проведению манипуляции. Дело в том, что падение зрения может быть проявлением каких-то скрытых патологий. Поэтому в первую очередь пациент должен пройти комплексное обследование и провести медикаментозное лечение.
Последствия лазерной коррекции будут минимизированы, благодаря правильной подготовке и планирования. Главным элементом подготовительных мероприятий является проведение комплексного обследования на предмет наличия противопоказаний. Во время диагностики врач определяет характеристики, которые впоследствии используются для настройки лазерного аппарата.
При наличии каких-либо хронических патологий пациент должен уведомить об этом офтальмолога. Непосредственно перед манипуляцией запрещается использовать любые косметические средства, в том числе кремы и лосьоны.
В первые несколько дней после процедуры пациента может беспокоить сильный зуд. Его не стоит бояться. Появление этого симптома указывает на заживление тканей. Ни в коем случае не нужно тереть глаз, это может привести к травме прооперированной области.
В течение нескольких дней после операции будет присутствовать повышенная чувствительность к солнечному свету, поэтому с собой лучше взять солнцезащитные очки. Также в первые дни врачи не рекомендуют вождение автомобиля.
Врачи не рекомендуют в первые дни вообще умываться. Старайтесь, чтобы в глаз не попадала вода, а тем более косметические средства. Посещение бани и сауны запрещено. Попадание влаги может нарушить процесс заживления тканей.
Если профессиональная деятельность пациента не связана с интенсивными зрительными или физическими нагрузками, он может приступать к работе уже на следующий день. Лазерная коррекция зрения относится к косметическим процедурам, поэтому больничный лист в большинстве случаев не выдается.
Бесспорно, лазерная коррекция – это современная и эффективная процедура, помогающая вернуть зрение. Операция имеет массу преимуществ и минимальные риски возникновения осложнений. Следование врачебным рекомендациям поможет избежать появления побочных эффектов. Распространенным последствием лазерной коррекции является синдром сухого глаза. С этой проблемой эффективно борются увлажняющие капли. В первые дни могут возникать болевые ощущения и зуд, но они быстро проходят. Помните, реабилитация играет не менее важную роль, чем сама операция!
К каким последствиям и осложнениям может привести лазерная коррекция зрения?

Несмотря на применение современных материалов, инструментов и большой опыт квалифицированных специалистов, такие вмешательства не всегда проходят без последствий.
И в ряде случаев у пациентов возможно развитие кратковременных или отложенных осложнений, которые способствуют ухудшению зрения.
Лазерная коррекция зрения и показания к ней
Основной принцип современных способов такой коррекции заключается в обработке тканей роговицы лазером.
Под его действием часть ее тканей испаряется и этот элемент обретает новые преломляющие характеристики, лучше фокусируя на сетчатке свет, отраженный от объектов.
Для обеспечения доступа к таким тканям сначала с роговицы снимается верхний слой, который надрезается в форме лепестка с сохранением «ножки», соединяющей его с основной поверхностью.

Таким способом можно исправить следующие нарушения зрения:
- астигматизм при диоптрическом диапазоне от -4 до +4;
- близорукость от -1 до -13 диоптрий;
- дальнозоркость от +1 до +6 диоптрий.
Кратковременные последствия коррекции
- снижение остроты зрения;
- ощущение присутствия в глазах инородного тела или «песка»;
- покраснение конъюнктивы и ее отечность;
- неконтролируемое слезотечение;
- воспаления;
- восприимчивость к свету;
- синдром сухого глаза;
- двоение или размытость видимых объектов.
Такие осложнения могут проявляться от нескольких дней до нескольких месяцев, но если они со временем исчезают – их нельзя считать патологическими.

В категорию временных попадают и интраоперационные осложнения.
То есть это проблемы, возникающие в ходе проведения операции из-за человеческого фактора в работе хирурга или при скрытых противопоказаниях и сложных анатомических особенностях в строении органов зрения.
К таким последствиям относятся резкие обострения имевшихся хронических воспалений, расширение роговой оболочки с ее последующим выпячиванием и потеря вакуума в теле глазного яблока.
Серьезные осложнения, влияющие на зрение
Ситуация осложняется, когда у пациента развиваются системные осложнения, которые даже если и проходят с течением времени, могут в будущем прямо или косвенно оказывать негативное влияние на качество зрения.
Следующие из этих последствий требуют устранения путем проведения повторной корректирующей операции:
-
утрата лоскута роговицы, срезанного лазером (в большинстве случаев это происходит уже за пределами клиники вследствие травм, полученных после операции);
- разрастание фиброзной эпителиальной (шрамовой) ткани, которая распространяется под разрез роговой оболочки;
- кератит;
- чрезмерная или недостаточная коррекция;
- нарушение кривизны роговицы.
Существуют и отдаленные последствия, о развитии которых в ближайшие месяцы и даже годы можно не предполагать, но они все равно проявятся со временем.
- ухудшение метаболических процессов, приводящее к недостаточному питанию тканей и развитию на этом фоне синдрома сухого глаза;
- прогрессирующее помутнение роговой оболочки;
- развитие астигматизма;
- резкие рецидивы дальнозоркости или близорукости;
- деформация роговой оболочки с сопутствующим нарушением светопроводимости;
- повышение уровня внутриглазного давления;
- формирование кератоконуса и истончение роговичной ткани.
Такие проблемы требуют отдельного лечения, которое назначается после диагностики.
Почему может падать зрение после операции?

То есть даже если восстановление зрительных функций происходит медленно, оно может на какое-то время приостановиться и потом возобновиться, но падения и регрессы отмечаются крайне редко.
Но все-таки у ряда пациентов зрение спустя несколько недель может ухудшаться и падать.
В основном это связано именно с отдаленными осложнениями, которые проявляются без очевидных на первый взгляд причин, но нередко и сами пациенты провоцируют такое развитие событий.
Например, не все соблюдают ограничения по физическим нагрузкам в первые недели после операции, а также начинают пользоваться компьютером с первых дней.
Но если вовремя прекратить нарушение предписанного реабилитационного режима – такие ухудшения зрения прекратятся.
Берут ли в армию после коррекции зрения?
Некоторые призывники считают, что после лазерной коррекции служба в армии им не грозит, но это не то послеоперационное состояние, при котором призыва можно миновать.

Ошибочно полагать, что глаза после операции в принципе более уязвимы для воздействия внешних негативных факторов и сильных нагрузок.
С точки зрения реабилитационных мероприятий служба в армии является лишь источником нагрузок, недопустимых во время восстановления.
И так как на такое восстановление уходит максимум два месяца – по прошествии этого срока призывник ничем не отличается от тех, кто такой операции не подвергался.
Но если молодого человека призывают в армию вне зависимости от того, сколько времени прошло со дня операции – ему необходимо уведомить об этом врачей военкомата.
И уже они должны направить человека на подробное офтальмологическое обследование.
Бывает так, что после коррекции зрение восстанавливается не полностью.
Отзывы о коррекции с последствиями
«После исправления близорукости с помощью лазера в первые дни заживление проходило нормально.

В итоге поднятие мешка со строительным мусором вызвало у меня резкие болевые ощущения, а впоследствии я еще несколько дней видел все размыто.
К счастью, в дальнейшем зрение восстановилось».
Юрий Еранцев, 23 года.
«Перед лазерной коррекцией зрения я проходил обследование, в ходе которого выяснилось, что у меня истончение роговой оболочки.
Врачи не рекомендовали делать операцию, но это состояние не входило в список абсолютных противопоказаний, поэтому на коррекцию я все же решился.
Результат – развитие кератоконуса. И хотя в целом видеть я стал гораздо лучше, мне пришлось потратить еще немало времени на лечение такого осложнения».
Игорь Гайворонский, Омск.
Полезное видео
Из данного видео вы узнаете о возможных последствиях лазерной коррекции зрения:
Современный уровень развития медицинских технологий позволяет в большинстве случаев избежать или предупредить осложнения на ранних стадиях.
А благодаря использованию в восстановительный период способствующих заживлению глазных капель такие риски сводятся к минимуму.
Но быть готовым даже к минимальным негативным последствиям необходимо всегда, и при первых проявлениях таких нарушений нужно заниматься лечением под наблюдением офтальмологов.
Осложнения после лазерной коррекции зрения
Лазерная коррекция зрения – это один из самых эффективных способов избавиться от проблем с глазами. Миопия, гиперметропия, астигматизм и прочие недуги проходя после операции. Однако, несмотря на использование современных аппаратов, инновационных технологий и высокий профессионализм врачей сохраняется риск столкнуться с осложнениями после лазерной коррекции зрения. В некоторых случая проблемы могут иметь кратковременный характер, в других ситуациях способны проявиться отдаленные осложнения, которые отрицательно воздействовать на здоровье глаз.
Что такое лазерная коррекция зрения
Человеческий глаз – это сложный механизм. Он передает оптические импульсы по нервным окончаниям в головной мозг, где происходит обработка полученной картинки. При наличии некоторых офтальмологических заболеваний (например, миопия или астигматизм) световые потоки не фокусируются на сетчатой оболочке, поэтому человек получает размытое изображение без четких контуров.
Основное предназначение корректирующих мероприятий – изменить преломляющие способности глазного яблока, чтобы нормализовать функционирование органа зрения. В результате проведенных вмешательств, пациент вновь получает возможность видеть четкую картинку.
| Оптические изделия (очки и линзы) дают эффект только во время эксплуатации, но проблем со здоровьем глаз они не решают. При осуществлении лазерной коррекции оказывается непосредственное воздействие на роговую оболочку, одну из основных преломляющих областей световых импульсов. |
Современные установки с ювелирной точностью моделируют форму роговицы таким образом, чтобы зрительные сигналы попадали непосредственно на сетчатку.
Во многих странах лазерную коррекцию относят к категории косметических процедур. Она позволяет быстро и легко избавиться от самых распространенных проблем с органом зрения:
- Миопия высокой степени (до минус пятнадцати диоптрий). Фокус попадает перед сетчаткой. Проводится при условии, что толщина роговой оболочки составляет не менее четырехсот пятидесяти микрон;
- Гиперметропия. Фокусировка зрения происходит за сетчаткой. Коррекция проводится при наличии отклонения в рефракции до плюс шести диоптрий;
- Астигматизм. Световой поток сосредотачивается одновременно в нескольких местах. Состояние глаз -/+ 3D, включая минус шесть диоптрий близорукости и плюс восемь дальнозоркости.
Преимущества
Методика имеет массу положительных откликов от пациентов, благодаря своим неоспоримым достоинствам:
- В процессе операции человек не испытывает болезненных ощущений;
- Гарантирован результат практически при любых формах отклонений в рефракции;
- Безопасность для здоровья и жизни человека;
- Высокая скорость проведения, вмешательство занимает минут десять вместе с подготовительным этапом;
- Практически мгновенный результат, эффект заметен сразу после завершения коррекции;
- В процессе проведения процедуры применяется местная анестезия;
- Короткий восстановительный период;
- Стабильный результат, который держится в течение многих лет;
- Вмешательство осуществляется в амбулаторных условиях. Спустя пару часов после коррекции пациент может отправиться домой.
| Вероятность возникновения осложнений после лазерной коррекции минимальна, всего один процент. Однако поскольку это оперативное вмешательство, риск в любом случае имеется. Чаще всего он связан с устаревшим оборудованием или низкой квалификацией доктора. |
Противопоказания
Лазерная коррекция зрения не является терапевтической процедурой. Она помогает устранить проблемы с глазами, но заболевание не лечит. К сожалению, эффективная методика имеет ряд противопоказаний к проведению:
- Нестабильный зрительный процесс. Пока человек растет, глаза также меняются в лучшую или худшую сторону. Поэтому операцию не проводят пациентам младше восемнадцати лет. Чтобы осуществить коррекцию с помощью лазера показатели остроты зрения должны быть стабильны в течение двух лет;
- Заболевания внутренних органов и систем. Например, сахарный диабет или артрит;
- Патологические процессы в зрительном аппарате (развитие глаукомы или наличие старческой катаракты);
- Период беременности и кормления. Причина кроется в том, что в этом время у женщин наблюдается нестабильность гормонального фона. Также в процессе восстановления часто назначают прием антибактериальных препаратов, которые могут оказать негативное воздействие на здоровье будущего крохи или новорожденного младенца;
- Резкое падение остроты зрения;
- Воспалительные процессы, затрагивающие глаза. Прежде чем проводить операцию необходимо пройти курс терапии и избавиться от них;
- Первоначальная стадия дистрофических изменений, затрагивающих сетчатую оболочку. В этом случае предварительно стоит провести лазерную коагуляцию, которая укрепит ослабленный элемент;
- Деструктивные процессы в роговице (кератоконус, синдром сухого глаза);
- Любые недуги, сопровождающиеся понижением защитного барьера организма. Для укрепления иммунитета нужно пропить витаминно-минеральный курс.
| Также процедуру не проводят при наличии злокачественных новообразований, проблем с эндокринной системой и венерических заболеваниях. |
Со скольки лет и до какого возраста можно делать лазерную коррекцию зрения?
Минимальный порог для проведения операции – восемнадцать лет. Если провести вмешательство раньше, эффект не будет окончательным. Поскольку дети растут, а вместе с ними меняются ткани органа зрения. Соответственно, корректируются рефракционные характеристики глаза. Стабильное состояние достигается только к совершеннолетию.
Пациенты от сорока пяти до пятидесяти лет часто страдают от пресбиопии (возрастная гиперметропия). Это объясняется уплотнением хрусталика, которому сложно подстраиваться под оптические условия. Также ослабевает мускулатура, удерживающая его, око теряет способность к аккомодации. С помощью лазерной коррекции можно избавиться от заболевания, но глаз все равно не сможет правильно фокусироваться, из-за атрофии мышц.
Если до вмешательства пациент хорошо видел вдали, то после проведения коррекции и достижения условного 100% зрения, диапазон зрительного обзора будет ограничен определенным расстоянием. Поэтому врачи не рекомендуют проводить операцию лицам старше пятидесяти пяти лет.
Вернуться к оглавлению
Как делают и сколько длится лазерная коррекция зрения?
Пациента располагают на горизонтальной кушетке. Процедура проводится под общим наркозом, в качестве которого выступают обезболивающие капли. Все вмешательство занимает максимум двадцать минут, причем непосредственно обработка глаз лазером длится около шестидесяти секунд. Операция проходит в несколько этапов:
- С помощью вакуумного кольца доктор фиксирует веко, чтобы исключить риск моргания в процессе коррекции. Затем орган зрения обрабатывают специальным обеззараживающим раствором. После того как соединение эпителиального слоя роговой оболочки и боуменовой мембраны ослабнет, начинается сама операция;
- Используя фемтосекундный лазер или кератом, врач иссекает роговицу, формируя лоскут, который прикреплен одним краем к оболочке. Его отодвигают в сторону, будто перелистывают страничку книги;
- Лазерным лучом оказывают воздействие на роговицу, выпаривая глубинные слоя и корректируя форму в соответствии с заранее замеренным параметрами больного;
- Лоскут возвращают на место, проводят фиксацию без применения хирургических нитей. Закрепление осуществляется за счет коллагеновых волокон зрительного аппарата. Лоскут плотно держится и заживает, не оставляя рубцов.
Виды лазерной коррекции
Способы исправить отклонения в рефракции делятся на несколько разновидностей:
- Фоторефракционная кератэктомия. Одна из самых первых форм лазерной коррекции. Несмотря на «древность» способа, его применяют и в современной медицине. Чаще всего ФРК используют для устранения близорукости слабой степени. Изначально доктор удаляет слой эпителия на роговой оболочке, глубинные слоя подлежат выпариванию. Реабилитационный период занимает от пяти до семи дней;
- Субэпителиальный кератомилез (ЛАСЕК). Чаще всего процедуру назначают пациентам, имеющим индивидуальные особенности строения истонченного рогового слоя. Из боуменовой мембраны, стромы и эпителия формируется клапан. Его закрепляют с помощью специальной линзы. Восстановительный период занимает несколько дней;
- Лазерный кератомилёз (ЛАСИК). Считается самой безопасной и щадящей методикой. На первом этапе лучом врач срезает поверхностный слой роговицы. Затем устраняет деструктивные процессы в зрительном аппарате и восстанавливает иссеченный участок. Процедура помогает справиться с глазными недугами любой формы.
На сегодняшний день существует несколько разновидностей коррекции ЛАСИК:
- Super Lasik. Для проведения вмешательства применяется современная аппаратура, учитывающая особенности строения глаз. Отличается высокой эффективностью;
- Femto Super LASIK. Идентичен с предыдущим методом. Единственное отличие заключается в том, что для иссечения роговицы применяется фемто-лазер;
- Presby ЛАСИК. Хирургическое вмешательство, помогающее восстановить здоровье глаз у пациентов старше сорока лет.
Посмотрев видеоролик, вы узнаете интересные сведения о современных методиках коррекции зрения с помощью лазерных установок.
Реабилитационный период
Чтобы исключить риск негативных последствий и отрицательной реакции со стороны организма крайне важно придерживаться всех рекомендаций, озвученных доктором. Первую ночь после проведения коррекции необходимо провести лежа на спине. Спустя сутки после осуществления вмешательства нужно посетить кабинет окулиста для прохождения осмотра.
Врач анализирует состояние органа зрения, при необходимости прописывает лечебные препараты и озвучивает дату следующего визита. Чтобы свести к минимуму риск инфицирования прооперированных глаз при закапывании медикаментов соблюдайте максимальную стерильность. Вымойте руки с мылом, не допускайте соприкосновения кончика пипетки и слизистой оболочки.
| Если возникнет зуд или появятся дискомфортные ощущения, незамедлительно обратитесь в клинику для осмотра и получения медицинской помощи (при необходимости). |
Что нельзя делать после лазерной коррекции зрения?
Восстановительный период после осуществленного вмешательства включает в себя ряд ограничений, которых важно придерживаться, чтобы не столкнуться с развитием осложнений:
- В течение двух дней старайтесь не прикасаться к глазам и ни в коем случае не трите их;
- На протяжении трех суток нельзя мыть голову. Лицо споласкивайте прокипяченной водой комнатной температуры. Старайтесь, чтобы жидкость не попадала на область вокруг органа зрения;
- Барышням стоит воздержаться от использования косметических средств;
- Если профессиональная деятельность связана с компьютером, первые три месяца после коррекции регулярно делайте перерывы, чтобы избежать перенапряжения глаз;
- Ограничьте физические и зрительные нагрузки. На протяжении четырех недель после операции не стоит читать книги и журналы;
- Отложите планирование беременности на полгода;
- В первые тридцать дней после вмешательства запрещены визит в фитнес-клуб, баню, бассейн и солярий;
- Избегайте попадания на слизистую прямых солнечных лучей;
- В течение месяца не рекомендуется курить и употреблять алкогольные напитки;
- На тридцать дней откажитесь от вождения автомобиля.
В некоторых случаях пациенту для защиты прооперированного органа зрения прописывают ношение окклюдеров. Это специальные экраны, предотвращающие получение травмы.
Вероятность осложнений после операции
Каждый метод лечения имеет свои преимущества и недостатки. Опытный доктор учтет все возможные факторы, которые могут оказать отрицательное воздействие в период реабилитации. Осложнения лазеротерапии в офтальмологической практике делятся на три вида:
- Произошедшие в процессе коррекции;
- Ранние;
- Отдаленные последствия.
Некоторые осложнения носят временный характер и проходят спустя определенный промежуток. Другие побочные эффекты требуют повторной операции.
Вернуться к оглавлению
Интраоперационные проблемы
Любое микрохирургическое вмешательство – это невероятно сложный процесс, требующий наличия современного оборудования и слаженной работы команды врачей. Иногда невозможно с максимальной точностью высчитать мощность воздействия луча лазера на роговицу, которая у каждого пациента имеет индивидуальное строение.
В обязательном порядке перед проведением вмешательства составляется карта роговичного слоя с использованием волнового анализатора. Это позволяет свести к минимуму риск появления побочных эффектов. В процессе коррекции можно столкнуться с некоторыми проблемами:
- Утрата вакуума;
- Расширение роговой оболочки с последующим выпячиванием;
- Обострение хронических воспалительных процессов.
| В большинстве случаев доктор оперативно устраняет возникшие трудности и проводит ряд терапевтических мер, направленных на коррекцию интраоперационных осложнений. |
Ранние побочные эффекты
В первые дни после осуществления вмешательства можно столкнуться со следующими неприятными последствиями:
- Незначительные болевые ощущения в периорбитальной области;
- Отечность роговой оболочки;
- Несущественные кровоизлияния в структуры зрительного аппарата;
- Усиленное и неконтролируемое слезотечение;
- Фотофобия (непереносимость яркого света);
- Размытые контуры предметов;
- Раздвоение картинки;
- Проблемы со зрением в условиях слабой освещенности;
- Синдром сухого глаза;
- Ощущение присутствия инородного тела в органе зрения.
Все эти явления носят временный характер, поэтому не стоит волноваться. Как правило, в течение двух – трех дней неприятная симптоматика проходит. Главное, прислушивайтесь к рекомендациям лечащего врача и аккуратно используйте прописанные медикаменты.
Помимо несущественных побочных эффектов в раннем послеоперационном периоде можно столкнуться с серьезными проблемами:
- Разрастание эпителия с последующим проникновением под разрез роговой оболочки;
- Негативный эффект относительно остроты зрения (гипер- или гипокоррекция);
- Воспалительные процессы (например, кератит);
- Потеря срезанного лоскута (чаще всего подобная проблема возникает в первый месяц после вмешательства на фоне травмы ока);
- Корректировка кривизны роговицы с выпячиванием и падение остроты зрения (обычно происходит, при наличии не выявленного до операции кератоконуса).
| Подобные побочные эффекты требуют проведения повторного вмешательства. От некоторых проблем можно избавиться с помощью медикаментозной терапии. В каждом конкретном случае подбирается индивидуальная схема лечения, которая помогает добиться положительного эффекта. |
Отдаленные последствия
В течение длительного времени после коррекции пациент находится под наблюдением доктора, это помогает выявить отдаленные побочные эффекты от проведенного вмешательства. Спустя несколько месяцев или даже лет пациент может столкнуться со следующими негативными последствиями:
- Прогрессирующее помутнение роговой оболочки;
- Повторное появление миопии или гиперметропии с ухудшением показателей рефракции;
- Повышение внутриглазного давления;
- Деформирование роговой оболочки с нарушением светопроходимости и развитием кератэктази;
- Истончение роговицы на фоне формирования кератоконуса;
- Спровоцированный коррекцией астигматизм;
- Проблемы с питанием наружной оболочки органа зрения, сопровождающиеся частыми рецидивами синдрома сухого глаза и воспалениями.
Крайне важно бережно относиться к своему здоровью в процессе реабилитации и своевременно обращаться к доктору при обнаружении отклонений в работе зрительного аппарата.
Вернуться к оглавлению
Берут ли в армию после коррекции зрения?
Некоторые молодые люди призывного возраста уверены, что операция станет весомым поводом не служить. Однако спешим их разочаровать. Состояние пациента после лазерной коррекции считается вполне приемлемым для прохождения армейской службы.
Более того, если изначально призывника признали непригодным из-за серьезных проблем со зрением, после проведения вмешательства и повторного переосвидетельствования его переводят в категорию «А» («годен»).
Бытует ошибочное мнение, что зрительный аппарат после коррекции становится уязвимым для воздействия отрицательных факторов внешней среды и тяжелых физических нагрузок. На самом деле с точки зрения восстановительного периода, армейская служба считается лишь источником недопустимых нагрузок, запрещенных на срок реабилитации. Поскольку на него уходит максимум пара месяцев, по истечении этого периода парень ничем не отличается от остальных призывников.
Однако, если призыв состоялся спустя несколько дней после коррекции, об этом в обязательном порядке нужно уведомить докторов в военкомате. Они отправляют на детальное офтальмологическое обследование. В некоторых случаях после вмешательства острота зрения восстанавливается лишь частично.
| Если у призывника выявлена близорукость от минус шести, гиперметропия от плюс восьми или астигматизм от плюс четырех диоптрий, то он признается годным для армейской службы только на период военных действий. |
Можно ли с помощью лазерной коррекции изменить цвет глаз?
Вмешательство с использованием современной аппаратуры используют не только для борьбы с офтальмологическими заболеваниями. Оно помогает изменить оттенок радужной оболочки. Операция длится не более минуты. С помощью лазера удаляется избыток пигмента. Процедура помогает скорректировать цвет только у темноглазых пациентов.
Через месяц после вмешательства карие очи станут голубыми. Однако не забывайте о том, что эффект необратим. Поэтому прежде чем решаться на операцию, тщательно все обдумайте. По итогам коррекции могут проявиться такие осложнения, как фотофобия и диплопия.
Операция не требует дополнительной подготовки и не вызывает болезненных ощущений в процессе проведения. Прибор, с помощью которого проводят операцию, по внешнему виду напоминает бинокль. Пациент наблюдает анимационный видеоролик, в это время лазер испускает импульсы. Врачи используют лучи слабой мощности, поэтому пигмент меланин пропадает только с поверхности. Сама оболочка остается невредимой.
Сразу после коррекции радужка темнеет, поскольку происходит процесс отмирания клеток. Однако спустя пару недель она начнет светлеть. Конечный результат виден через тридцать дней.
Советы тем, кто решился на операцию
Для начала необходимо подобрать хорошую клинику и опытного доктора с высокой квалификацией. Ознакомьтесь с отзывами в интернете, размещенными на специализированных сайтах. Можно обратиться за советом к участковому окулисту. Поскольку вмешательство стоит дорого, не стесняйтесь задавать дополнительные вопросы и уточнять интересующие моменты.
Обследование перед операцией помогает выявить наличие противопоказания и тех, кому коррекция не поможет избавиться от проблем со зрением. Доктор измеряет толщину роговой оболочки, проводит её топографию, выполняет анализ состояния зрачка в темноте. Также в обязательном порядке осуществляется осмотр глазного дна, чтобы выявить имеющиеся отслоения сетчатки и ее разрыв. Обязательно уведомите врача о наличии хронических патологий.
Вмешательство должен проводить хирург, имеющий соответствующую аттестацию и прошедший обучение. Экзамены на подтверждение квалификации сдают каждые пять лет. У хороших врачей уровень хирургических ошибок (совершенных в процессе коррекции) составляет меньше одного процента.
| Наблюдение после вмешательства и оказание срочной медицинской помощи обязательно прописывают в договоре. Выясните окончательную стоимость операции и уточните, что входит в прейскурант. Нередко клиники заманивают клиентов низкими ценами, затем выставляют дополнительные счета. |
Заключение
Отрицательные последствия лазерной коррекции проявляются крайне редко. Применение инновационных технологий и качественного оборудования, а также высокий профессионализм врачей сводит к минимуму развитие побочных эффектов. Однако стоит помнить о том, что любая операция таит в себе опасность. Поэтому 100% гарантии от появления негативных последствий не даст ни один микрохирург.
Чтобы исключить риск возникновения осложнений придерживайтесь советов доктора на восстановительный период и при появлении мельчайших нарушений в работе зрительного аппарата сразу обращайтесь в клинику.
Посмотрев видеосюжет, вы узнаете, какие последствия могут проявиться после лазерной коррекции зрения.
- http://glazexpert.ru/korrekciya/hirurgija/posledstviya-lazernoj-operacii.html
- http://glaziki.com/zdorove/posledstviya-lazernoy-korrekcii-zreniya
- http://zrenie1.com/lechenie/operatsii/lazer-korr/posledst-oslozhn-laz-k.html
- http://zdorovoeoko.ru/korrektsiya-zreniya/oslozhneniya-posle-lazernoj-korrektsii-zreniya/



 утрата лоскута роговицы, срезанного лазером (в большинстве случаев это происходит уже за пределами клиники вследствие травм, полученных после операции);
утрата лоскута роговицы, срезанного лазером (в большинстве случаев это происходит уже за пределами клиники вследствие травм, полученных после операции);









