Что такое поле зрения? В медицинском понимании – это видимое пространство, которое воспринимает глаз в фиксированном состоянии. По сути, для оценки поля зрения берется момент, когда взор направлен в одну определенную точку. Взгляд должен быть зафиксирован прямо и при этом быть полностью неподвижным. Такой показатель, как поле зрения, необходим для оценки объемов того сегмента, который способен захватывать орган зрения.
За способность видеть и распознавать определенный объем окружающей картинки отвечает отдел периферического зрения. Качество такой зрительной способности зависит от объема пространственных точек, которые способен фиксировать глаз, находясь в неподвижном состоянии.
Для определения качества периферического зрения используется специальная методика исследования границ поля зрения – периметрия. Указанный метод диагностики позволяет на раннем этапе выявить серьезные нарушения в области сетчатки глаза, проблемы со зрительным нервом и прочие возможные патологии, которые оказывают влияние на качество зрения.
Нарушения, связанные с полем зрения могут возникнуть по следующим причинам:
- Патологические изменения в области сетчатки (кровоизлияния, онкообразования, отслоение и т.д.).
- Наличие хронической артериальной гипертензии.
- Присутствие ряда офтальмологических недугов (глаукома, неврит и др.)
- Травмы и ожоги глаз, а также черепно-мозговые повреждения.
В вышеперечисленных ситуациях, а также по ряду других причин человеку может быть назначено периметрическое обследование зрения. Эта процедура абсолютно безболезненна, безопасна и показывает весьма впечатляющие результаты.
Стоит отметить, что существует ряд противопоказаний к проведению такого вида исследования:
- Состояние алкогольного или наркотического опьянения.
- Психические расстройства.
Перечень противопоказаний, как можно заключить из вышеприведенного списка, мал. В основном, проведение компьютерной периметрии допустимо во многих требующих такого обследования ситуациях. При серьезных противопоказаниях и срочной необходимости такой диагностики рекомендуются альтернативные способы обследования.
Для осуществления означенного вида исследования применяется специальный прибор — периметр. Офтальмологические периметры — приборы, позволяющие отследить диапазон поля зрения в заданных границах.
Эти приборы представлены в нескольких разновидностях и предполагают использование определенных методик исследования.
Периметрическое исследование проводится несколькими методами:
- Кинетический.
- Статический.
- Кампиметрия.
- Тест Ампспера.
- Тест Дондерса.
Кинетическая периметрия заключается в оценке зависимости поля зрения от размеров, цветовой насыщенности перемещаемого предмета. Для такого исследования используется яркий световой стимул. Объект перемещают по заданным траекториям. Точки, в которых глаз показывает определенные реакции, заносят в специальный бланк. После окончания теста, все точки соединяют и получают те самые границы поля зрения. Вот так выглядит бланк периметрического обследования:
Этот метод обследования позволяет определить наличие не только офтальмологических патологий, но некоторых нарушений ЦНС. Для проведения кинетической периметрии используются специальные проекционные периметры.
Современные проекционные периметры обеспечивают высокую точность измерений. Это, в свою очередь, позволяет диагностировать большое количество серьезных офтальмологических расстройств.
Статическая периметрия основывается на наблюдении за неподвижным объектом, который фиксируют в разных участках поля зрения. При помощи этой методики определяют порог чувствительности глаза к восприятию изменений интенсивности выраженности картинки. Эта методика подходит для проведения скрининговых исследований и позволяет выявить многие патологии сетчатки на начальном этапе развития. Эта разновидность исследования осуществляется при помощи автоматических компьютерных периметров. Такое оборудование позволяет исследовать все поле зрения или определенные показатели на отдельных участках. За счет такого оборудования можно провести надпороговую или пороговую периметрию.
Надпороговое исследование позволяет зафиксировать качественные изменения поля зрения. Основываясь на таких показателях можно предположить ряд офтальмологических патологий.
Пороговая периметрия применяется для количественной оценки световой чувствительности сетчатки глаза.
Выше указаны две основных методики, применяемые для проведения рассматриваемого вида офтальмологического обследования.
Тест Амспера базируется на изучении реакции глаза, при взгляде, зафиксированном на объекте, помещенном в середине решетки. Это достаточно простая методика, которая позволяет оценить центральное поле зрения. Для этих же целей может использоваться другая методика — кампиметрия.
Кампиметрия – это исследование, проводимое с фиксацией взгляда на объект белого цвета, который помещен в черный квадрат.
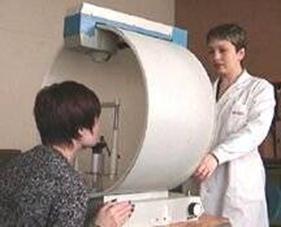
Тест Дондерса – простейшая методика, которая рассчитана на ориентировочную оценку границ поля зрения. Опирается тест на фиксацию взгляда пациента на объекте, который потом перемещается от периферии к центру одного из меридианов (4-8). При этом виде тестирования за норму берется поле зрения врача. Рассчитывается, что ,и доктор, и пациент должны сфокусировать взгляд на объекте одновременно.
Для проведения теста Дондерса врач и пациент должны занять положение, показанное на картинке.
В отличие от остальных методик, этот тест выполняется без применения специальной аппаратуры. Этот вариант проверки выбирается в случаях, когда проведение инструментальной диагностики по каким-либо причинам невозможно.
Компьютерная периметрия
Компьютерная периметрия — современное высокоэффективное обследование, направленное на определение поля зрения пациента. Такая диагностика выполняется при помощи специального компьютерного периметра, который снабжен программным обеспечением для проведения скринингового или порогового исследования. Память прибора предполагает возможность сохранения промежуточных результатов и последующее проведение статического анализа серии обследований.
Использование компьютера для подобного рода исследования позволяет получить наиболее точные данные о состоянии зрения пациента. Различные настройки предполагают возможность изучения всех областей зрения.
Сама процедура не таит в себе ничего сложного. Компьютерная периметрия проводится следующим образом:
- Пациента усаживают перед прибором (компьютерным периметром).
- Обследуемому предлагают сфокусировать взгляд на определенном объекте, отображающемся в момент проведения обследования на мониторе.
- Пациент видит на экране различные метки, которые находятся в хаотичном движении.
- При фиксации взглядом объекта, пациенту требуется нажать кнопку.
- После окончания процедуры, специалист распечатывает бланк с результатами проверки. На основании этих данных врач имеет возможность составить картину особенностей зрения пациента.
Описанная процедура проводится по одной и той же схеме с изменением скорости, направлений и цветов объектов. При необходимости, спустя время процедуру можно повторить. Компьютерная периметрия абсолютно безвредна и не доставляет никаких неприятных ощущений. Проводить такое обследование можно неограниченное количество раз, ровно столько сколько требуется для объективной оценки особенностей периферического зрения пациента.
Расшифровка результатов
Результаты проведения означенного вида исследования нуждаются в расшифровке. Все показатели в ходе обследования заносятся в специальный бланк. После этого специалист проводит подробную оценку результатов и дает заключение о качестве зрения пациента.
На патологию могут указывать следующие моменты:
- Выпадение зрительной функции из некоторых участков поля зрения. Если таких выпадений больше определенной нормы, то скорей всего присутствует нарушение.
- Обнаружение скотом определенного состояния может указывать на наличие глаукомы.
- Спектральное, центрическое или двухстороннее сужения зрения может говорить о серьезной патологии зрительной функции глаза.
Нормой при проведении статической периметрии считаются следующие показатели:
- Для белого поля: Кверху- 55 градусов, кверху снаружи -65 градусов, кнаружи – 90 градусов, к низу кнаружи 90 градусов, к низу 70 градусов, книзу кнутри 45 градусов, кнутри 55 градусов, кверху кнтури50 градусов.
- Цветные поля зрения: кнаружи на зеленый – 30 градусов, на красный – 50 градусов, на синий – 70 градусов, кнутри – 30, 40,50 градусов, книзу и кверху – 3-,40,50 градусов.
123458, г. Москва, ул. Твардовского, 8
Телефон: +7 (495) 780-92-55
Факс: +7 (495) 780-92-57
Поле зрения и методы его исследования
Полем зрения называется пространство, которое одновременно воспринимается неподвижным глазом. Состояние поля зрения обеспечивает ориентацию в пространстве и позволяет дать функциональную характеристику зрительного анализатора при профессиональном отборе, освидетельствовании военнообязанных, экспертизе трудоспособности, в научных исследованиях. Изменение поля зрения является ранним и нередко единственным признаком многих глазных болезней. Динамика поля зрения часто служит критерием для оценки течения заболевания и эффективности проводимого лечения, а также имеет прогностическое значение. Выявление нарушений поля зрения оказывает существенную помощь в топической диагностике поражения головного мозга в связи с характерными дефектами поля зрения при повреждении различных участков зрительного пути. Изменения поля зрения при поражении головного мозга нередко являются единственным симптомом, на котором базируется топическая диагностика. Все это объясняет практическую значимость изучения поля зрения и вместе с тем требует единообразия методик для получения сопоставляемых результатов.
Размеры поля зрения нормального глаза определяются как границей оптически деятельной части сетчатки, расположенной по зубчатой линии, так и конфигурацией соседних с глазом частей лица (спинка носа, верхний край глазницы). Основными ориентирами поля зрения являются точка фиксации и слепое пятно. Первая связана с областью центральной ямки желтого пятна, а второе – с диском зрительного нерва, поверхность которого лишена светорецепторов.
Исследование поля зрения заключается в определении его границ и выявлении дефектов зрительной функции внутри них. Для этой цели применяют контрольные и инструментальные методы.
Обычно поле зрения каждого глаза исследуют отдельно (монокулярное поле зрения) и в редких случаях одновременно обоих глаз (бинокулярное поле зрения).
Контрольный методисследования поля зрения прост, не требует применения приборов. Он широко используется в амбулаторной практике и у тяжелобольных для ориентировочной оценки.
Сущность контрольного метода исследования заключается в сравнении поля зрения обследуемого с полем зрения врача, которое должно быть нормальным. Поместив больного спиной к свету, врач садится против него на расстоянии 1 м. Закрыв один глаз обследуемого, врач закрывает свой глаз, противоположный закрытому у больного.
Контрольный метод исследования поля зрения
Обследуемый фиксирует взглядом глаз врача и отмечает момент появления пальца или другого объекта, который врач плавно передвигает с разных сторон от периферии к центру на одинаковом расстоянии между собой и больным. Сравнивая показания обследуемого со своими, врач может установить изменения границ поля зрения и наличие в нем дефектов.
К инструментальным методам исследования поля зрения относятся кампиметрия и периметрия.
Кампиметрия (от лат.: campus – пoлe, плоскость и греч.: metreo – измерять) – способ измерения на плоской поверхности центральных отделов поля зрения и определения в нем дефектов зрительной функции.
Метод позволяет наиболее точно определить форму и размеры слепого пятна, центральные и парацентральные дефекты поля зрения – скотомы (от греч.: skotos – темнота).
Исследование проводят с помощью кампиметра – матового экрана черного цвета с белой фиксационной точкой в центре. Больной садится спиной к свету на расстоянии 1 м от экрана, опираясь подбородком на подставку, установленную против точки фиксации.
Белые объекты диаметром от 1-5 до 10 мм, укрепленные на длинных стержнях черного цвета, медленно передвигают от центра к периферии в горизонтальном, вертикальном и косых меридианах. При этом булавками или мелом отмечают точки, где исчезает объект. Таким образом отыскивают участки выпадения – скотомы и, продолжая исследование, определяют их форму и величину.
Слепое пятно – проекция в пространстве диска зрительного нерва, относится к физиологическим скотомам. Оно расположено в височной половине поля зрения на 12-18° от точки фиксации. Его размеры по вертикали составляют 8-9°, а по горизонтали – 5-8°.
Изображение физиологических скотом на скотометрических схемах при исследовании поля зрения правого глаза (крестиком обозначена точка фиксации): 1 – слепое пятно; 2 – ангиоскотомы.
К физиологическим скотомам относятся и лентовидные пробелы в поле зрения, обусловленные сосудами сетчатки, расположенными впереди ее фоторецепторов, – ангиоскотомы. Они начинаются от слепого пятна и прослеживаются на кампиметре в пределах 30-40° поля зрения.
Периметрия– наиболее распространенный простой и достаточно совершенный метод исследования периферического зрения. Основным достоинством периметрии является проекция поля зрения не на плоскость, а на вогнутую сферическую поверхность, концентричную сетчатке. Благодаря этому исключается искажение границ поля зрения, неизбежное при исследовании на плоскости. Перемещение объекта на определенное число градусов по дуге даст равные отрезки, а на плоскости их величина неравномерно увеличивается от центра к периферии.
Основной деталью наиболее распространенного настольного периметра является дуга шириной 50 мм и с радиусом кривизны 333 мм. В середине этой дуги расположен белый неподвижный объект, служащий для обследуемого точкой фиксации. Центр дуги соединен с подставкой осью, вокруг которой дуга свободно вращается, что позволяет придавать ей любой наклон для исследования поля зрения в разных меридианах. Меридиан исследования определяют по диску, разделенному на градусы и расположенному позади дуги. Внутренняя поверхность дуги покрыта черной матовой краской, а на наружной с интервалами 5° нанесены деления от 0 до 90°. В центре кривизны дуги расположена подставка для головы, где по обе стороны от центрального стержня имеются упоры для подбородка, позволяющие установить исследуемый глаз в центр дуги. Для исследования используют белые или цветные объекты, укрепленные на длинных стержнях черного цвета, хорошо сливающихся с фоном дуги периметра.
Достоинствами настольного периметра являются простота в обращении и дешевизна, а недостатком – непостоянное освещение дуги и объектов, неточный контроль за фиксацией глаза. С его помощью трудно обнаружить небольшие дефекты поля зрения (скотомы).
Значительно больший объем информации о периферическом зрении получают при исследовании с помощью проекционных периметров, действие которых основано на принципе проекции светового объекта на дугу или на внутреннюю поверхность полусферы (сферопериметр, рисунок 3.12).
Рис. 3.12 – Измерение поля зрения на сферопериметре
Набор диафрагм и светофильтров, вмонтированных на пути светового потока, позволяет быстро и главное дозированно изменять величину, яркость и цветность объектов. В сферопериметре, кроме того, можно дозированно менять яркость освещения фона и исследовать дневное (фотопическое), сумеречное (мезопическое) и ночное (скотопическое) поля зрения. Устройство для последовательной регистрации результатов позволяет сократить время, необходимое для проведения исследования. У лежачих больных поле зрения исследуют с помощью портативного складного периметра.
Методика периметрии.Поле зрения исследуют поочередно для каждого глаза. Второй глаз выключают с помощью легкой повязки так, чтобы она не ограничивала поле зрения исследуемого глаза.
Больного в удобной позе усаживают у периметра спиной к свету. Исследование на проекционных периметрах проводят в затемненной комнате. Регулируя высоту подголовника, устанавливают исследуемый глаз в центре кривизны дуги периметра против фиксационной точки.
Для определения границ поля зрения на белый цвет используют объекты диаметром 3 мм, а для измерения дефектов внутри поля зрения – 1 мм. При плохом зрении можно увеличить размеры и яркость объектов. Периметрию на цвета проводят с помощью объектов диаметром 5 мм. Перемещая объект по дуге периметра от периферии к центру, отмечают по градусной шкале дуги момент, когда обследуемый констатирует появление объекта. При этом необходимо следить за тем, чтобы обследуемый не двигал глазом и постоянно фиксировал неподвижную точку в центре дуги периметра. Движение объекта следует проводить с постоянной скоростью 2-3 см/с.
Поворачивая дугу периметра вокруг оси, последовательно измеряют поле зрения в 8-12 меридианах с интервалами 30 или 45°. Увеличение числа меридианов исследования повышает точность периметрии, но вместе с тем прогрессивно возрастает время, затрачиваемое на исследование.
Периметрия с помощью одного объекта позволяет дать только качественную оценку периферического зрения, довольно грубо отделяя видимые участки от невидимых. Более точную характеристику поля зрения можно получить с помощью компьютерной статической периметрии.
Исследование проводят на сферопериметре двумя объектами разной величины, которые с помощью светофильтров подравнивают так, чтобы количество отраженного ими света было одинаковым. В норме границы поля зрения (изоптеры), полученные с помощью двух объектов, совпадают. Разница изоптер более чем на 5° указывает на нарушение пространственной суммации в поле зрения. Метод позволяет улавливать патологические изменения поля зрения на ранних стадиях заболевания, когда обычная периметрия не выявляет отклонений от нормы.
При исследовании поля зрения на цвета следует учитывать, что при движении от периферии к центру цветной объект воспринимается различно. На крайней периферии в ахроматической зоне все цветные объекты видны примерно на одинаковом расстоянии от центра поля зрения и кажутся серыми. При движении к центру они становятся хроматичными, но сначала их цвет воспринимается неправильно. Так, красный из серого переходит в желтый, затем в оранжевый и, наконец, в красный, а синий – от серого через голубой к синему. Границами поля зрения на цвета считаются участки, где наступает правильное распознавание цвета. Раньше всего узнаются синие и желтые объекты, затем красные и зеленые. Границы нормального поля зрения на цвета подвержены выраженным индивидуальным колебаниям (табл. 3.1).
Средние границы поля зрения на цвета (в градусах)
| Цвет | Сторона | ||
| Височная | Нижняя | Носовая | Верхняя |
| Синий | |||
| Красный | |||
| Зеленый |
В последнее время область применения периметрии на цвета все больше сужается, ее вытесняет квантитативная периметрия.
Наряду с описанными методиками периметрии все шире внедряется статическая периметрия, при которой в заранее обусловленных точках поля зрения (50-100 и более) предъявляют неподвижные объекты переменной величины и яркости. Это не только повышает вероятность обнаружения дефектов поля зрения, но и позволяет судить об абсолютной и различительной световой чувствительности в различных участках сетчатки.
Автоматическая периметрия. В последнее время созданы автоматические периметры, освобождающие офтальмолога от кропотливой работы и позволяющие избежать случайных результатов. Полусферический периметр управляется портативным компьютером, в который заложено несколько программ исследования. Специальные устройства в соответствии с заданной программой проецируют тестобъект в любую точку полусферы, автоматически меняя его яркость в заданных пределах. Специальное приспособление регистрирует только результаты, полученные при правильном положении неподвижного глаза.
Регистрация результатов периметрии должна быть однотипной и удобной для их сравнения. Результаты измерений заносят на специальные стандартные бланки отдельно для каждого глаза. Бланк состоит из серии кругов с интервалом между ними 10°, которые через центр поля зрения пересекает координатная сетка, обозначающая меридианы исследования. Последние наносят через 10 или 15°.
Схемы полей зрения принято располагать для правого глаза справа, для левого – слева; при этом височные половины поля зрения обращены кнаружи, а носовые – кнутри.
На каждой схеме принято обозначать нормальные границы поля зрения на белый и хроматические цвета (рисунок 3.13).
Рис. 3.13 – Нормальные границы полей зрения на белый и хроматические цвета
Для наглядности разницу между границами поля зрения обследуемого и нормой густо заштриховывают. Кроме того, записывают фамилию обследуемого, дату, остроту зрения данного глаза, освещение, размер объекта и тип периметра.
Границы нормального поля зрения в определенной степени зависят от методики исследования. На них оказывают влияние величина, яркость и удаленность объекта от глаза, яркость фона, а также контраст между объектом и фоном, скорость перемещения объекта и его цвет.
Границы поля зрения подвержены колебаниям в зависимости от интеллекта обследуемого и индивидуальных особенностей строения его лица. Например, крупный нос, сильно выступающие надбровные дуги, глубоко посаженные глаза, приспущенные верхние веки могут обусловить сужение границ поля зрения. В норме средние границы для белой метки размером 5 мм 2 и периметра с радиусом дуги 33 см (333 мм) следующие: кнаружи – 90°, книзу кнаружи – 90°, книзу 60°, книзу кнутри – 50°, кнутри – 60°, кверху кнутри – 55°, кверху – 55° и кверху кнаружи – 70°.
Для характеристики изменений поля зрения в динамике заболевания и статистического анализа используют суммарное обозначение размеров поля зрения, которое образуется из суммы видимых участков поля зрения, исследованного в восьми меридианах: 90 + 90 + 60 + 50 + 60 + 55 + 55 + 70 = 530°. Это значение принимают за норму. При оценке данных периметрии, особенно если отклонение от нормы невелико, следует соблюдать осторожность, а в сомнительных случаях проводить повторные исследования.
studopedia.org — Студопедия.Орг — 2014-2019 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования (0.004 с) .
Как проводится исследование полей зрения
Периферическое зрение (его еще называют боковым) позволяет человеку нормально ориентироваться в пространстве. Высокую остроту передачи изображений имеет только центральная часть сетчатки – макула. Другие ее зоны цвета и формы предметов не различают, зато являются высокочувствительными к движению. Периферическое зрение позволяет вовремя замечать опасность, а также нормально ориентироваться в темное время суток. О способах исследования полей и лечении возможных отклонений – далее.
Определение
Полем зрения называют пространство, объекты которого являются одновременно видимыми при фиксированном взгляде. Исследования полей проводятся для оценки состояния сетчатки, зрительного нерва, диагностики глаукомы, прочих опасных заболеваний, контроля за патологическими процессами и ходом их лечения.
Поле зрения – это пространство, в рамках которого объекты видны при фиксированном взгляде одновременно. Графически его обычно представляют как трехмерное изображение – зрительный холм.
В здоровом глазу скотома одна – она соответствует месту выхода из сетчатки зрительного нерва. Клеток, воспринимающих свет, в данной зоне нет, поэтому она является «слепой». Выпадения, сужения дополнительных участков из поля зрения обычно вызывают различные болезни глаз, головного мозга, а также зрительного нерва.
Методы диагностики
Для исследования используются разные методики, при этом каждый глаз нужно диагностировать отдельно. Врач попросит вас смотреть в одну точку, отмечая появление объекта в близлежащих участках.
Поле зрения для каждого глаза определяется по отдельности. Тот глаз, который не проверяется, закрывается щитком, ладонью либо повязкой.
Основные диагностические методики:
-
Контрольная – позволяет производить ориентировочную оценку поля зрения, не занимает много времени и не требует применения специального оборудования. Главный контроль в данном случае – нормальное поле зрения специалиста, проводящего диагностику. Вам нужно будет закрыть ладонью один глаз, а вторым зафиксировать открытый глаз сидящего напротив врача. В процессе проверки отмечается появление пальцев, ручки и других предметов, попадающих в поле зрения.
- Кинетическая – для ее проведения используется ручной периметр (экран, имеющий форму полусферы). Подбородок устанавливается на подставке прибора, исследуемым глазом фиксируется соответствующая метка. Как только вы увидите боковым зрением светящийся объект (он может передвигаться от периферии к центру или наоборот), говорите врачу, что вы его видите. В данном случае за границы поля зрения принимаются точки, в которых объект исчезает или появляется.
- Статическая – данный тип периметрии проводится с применением автоматического периметра. Подбородок устанавливается на подставку, исследуемый глаз фиксирует метку. Компьютер в разных участках экрана начинает показывать светящийся объект и увеличивает его яркость, пока вы не заметите его и не нажмете соответствующую кнопку.
- С удвоенной частотой – в данном случае исследуемый рассматривает черные и белые вертикальные полосы, которые мерцают с высокой частотой (за счет это возникает эффект их удвоения). Если вертикальные полосы на определенных частотах не видны, это указывает на патологии зрительного нерва или сетчатки. Методика имеет высокую эффективность на ранних стадиях диагностики глаукомы.
Основные способы периметрии – кинетическая, статическая, контрольная, с удвоенной частотой.
Заболевания

- патологии глаз (например, глаукома, катаракта, периферическая дистрофия сетчатки);
- нарушения в работе зрительного нерва (неврит, атрофия);
- заболевания головного мозга (сосудистые, врожденные заболевания, опухоли).
Где именно локализуется патологический процесс, врач определяет по величине, формы и расположению дефектов поля зрения.
Способы лечения и восстановления
Способ лечения и восстановления поля зрения зависит от первопричины, вызвавшей развитие патологии:
- При глаукоме осуществляется наблюдение за динамикой процесса либо назначаются соответствующие терапевтические меры.
- При макуле определяется природа ее поражения, по возможности устраняется первопричина (например, прием определенных препаратов).
- Хирургическим путем проводится лечение отслойки сетчатки.
При поражениях зрительного нерва, корковых центров, тракта, значительном нарушении питания клеток мозга, после инсульта, ишемии, компрессионного повреждения назначается восстанавливающая терапия.
Помутнение роговицы, или лейкома, именуемое еще бельмом на глазу, – что это такое и как лечить данное заболевание расскажет эта статья.
Наружная граница поля зрения начинает сужаться при недостаточности мозгового кровообращения, а внутренняя при глаукоме. Основные способы периметрии – это кинетическая, статическая, контрольная и с удвоенной частотой. Лечение любых отклонений назначается с учетом причины, вызвавшей их. Самые частые причины искажения поля зрения – поражения глаз, зрительного нерва и мозга.
Также читайте про такие методы диагностики, как визометрия и кератотопография.
Определение поля зрения на периметре
Полем зрения называется пространство, которое одновременно воспринимается неподвижным глазом. Состояние поля зрения обеспечивает ориентацию в пространстве и позволяет дать функциональную характеристику зрительного анализатора. Изменение поля зрения является ранним и нередко единственным признаком многих глазных болезней. Динамика поля зрения часто служит критерием для оценки течения заболевания и эффективности лечения, а также имеет прогностическое значение. Выявление нарушений полей зрения оказывает существенную помощь в топической диагностике поражения головного мозга в связи с характерными дефектами поля зрения при повреждении разных участков зрительного пути.
Исследования поля зрения заключается в определении его границ и выявлении дефектов зрительной функции внутри них. Периметр Ферстера представляет собой дугу шириной 50мм и с радиусом кривизны 333мм. В середине этой дуги расположен белый неподвижный объект, служащий для обследуемого точкой фиксации. Центр дуги соединен с подставкой осью, вокруг которой дуга свободно вращается, что позволяет придавать ей любой наклон для исследования полей зрения в разных меридианах. Меридиан исследования определяют по диску, разделенному на градусы и расположенному позади дуги. Внутренняя поверхность дуги покрыта черной матовой краской, а на наружной с интервалами 5º нанесены деления от 0 до 90º. В центре кривизны дуги расположена подставка для головы, где по обе стороны от центрального стержня имеются упоры для подбородка, позволяющие ставить исследуемый глаз в центр дуги. Для исследования используют белые или цветные объекты, укрепленные на длинных стержнях черного цвета, хорошо сливающихся с фоном дуги периметра.
Методика периметрии. Поле зрения исследуют поочередно для каждого глаза. Второй глаз выключают с помощью легкой повязки так, чтобы она не ограничивала поле зрения исследуемого глаза.
Больного в удобной позе усаживают у периметра спиной к свету. Исследование на проекционных периметрах проводят в затемненной комнате. Регулируя высоту подголовника, устанавливают исследуемый глаз в центре кривизны дуги периметра против фиксационной точки.
Для определения границ поля зрения на белый цвет используют объекты диаметром 3мм, а для измерения дефектов внутри поля зрения – 1мм. При плохом зрении можно увеличить размеры и яркость объектов. Периметрию на цвета проводят объектами диаметром 5мм. Перемещая объект по дуге периметра от периферии к центру, отмечают по градусной шкале дуги момент, когда обследуемый констатирует появление объекта. При этом необходимо следить, чтобы обследуемый не двигал глазом и постоянно фиксировал неподвижную точку в центре дуги периметра. Движение объекта следует проводить с постоянной скоростью 2 – 3см/с.
Поворачивая дугу периметра вокруг оси, последовательно измеряют поле зрения в 8 – 12 меридианах с интервалами 30 или 45º. Увеличение числа меридианов исследования повышает точность периметрии, но вместе с тем прогрессивно возрастает время, затрачиваемое на исследование.
При исследовании поля зрения на цвета следует учитывать, что при движении от периферии к центру цветной объект меняет окраску. На крайне периферии в ахроматической зоне все цветные объекты видны примерно на одинаковом расстоянии от центра поля зрения и кажутся серыми. При движении к центру они становятся хроматичными, но сначала их цвет воспринимается неправильно. Так, красный из серого переходит в желтый, затем в оранжевый и, наконец, в красный. Границами поля зрения на цвета считаются участки правильного распознавания цвета. Раньше всего распознаются синие и желтые объекты, затем красные и зеленые. Границы нормального поля зрения на цвета подвержены выраженным индивидуальным колебаниям.
Регистрация результатов периметрии проводятся на специальные стандартные бланки отдельно для каждого бланка. Границы нормального поля зрения в определенной степени зависят от методики исследования и особенностей лица (крупный нос, глубоко посаженные глаза, выраженные надбровные дуги и др.). На них оказывают влияние величина, яркость и удаленность объекта от глаза, яркость фона, а также контраст между объектом и фоном, скорость перемещения объекта и его цвет. В норме средние границы для белой метки размером 5мм 2 и периметра с радиусом дуги 33см следующие: кнаружи – 90º, книзу кнаружи – 90º, книзу – 60º, книзу кнутри – 50º, кнутри – 60º, кверху кнутри – 55º, кверху – 55º, кверху кнаружи – 70º.
Патологические изменения полей зрения: сужении границ поля зрения (концентрическое или локальное) и очаговые выпадения зрительной функции – скотомы.
Концентрическое сужение полей зрения – органические заболевания глаза (пигментное перерождение сетчатки, невриты, атрофии зрительного нерва, периферические хориоретиниты, поздние стадии глаукомы), может быть и функциональным – при неврозах, неврастении, истерии.
Гомонимная гемианопсия – выпадение височной половины поля зрения в одном глазу и носовой — в другом – при ретрохиазмальном поражении зрительного пути на стороне, противоположной выпадению поля зрения – опухоли, кровоизлияния и воспалительные заболевания головного мозга.
Гетеронимная гемианопсия – выпадение наружных или внутренних половин поля зрения, обусловлена поражением зрительного пути в области хиазмы. Битемпоральная – патологический очаг в области средней части хиазмы, чаще при опухолях гипофиза. Биназальная – поражение неперекрещенных волокон зрительного пути в области хиазмы – при двустороннем склерозе или аневризмах внутренней сонной артерии.
Определение цветоощущения по полихроматическим таблицам.
Цветоощущение – способность глаза различать цвета. Все тона и оттенки цветового спектра характеризуются тремя качествами: 1) цветовым тоном, который зависит от длины волны светового излучения; 2) насыщенностью, определяемой долей основного тона и примесей к нему; 3) яркостью – степенью близости его к белому цвету. Согласно теории Гельмгольца в глазу имеется
Расстройство цветоощущения может быть врожденным и приобретенным. Врожденные аномалии цветоощущения наблюдаются приблизительно у 8% мужчин и 0,5% женщин. Нормальное ощущение цвета называется нормальной трихромазией. Расстройство цветоощущения может проявляться либо аномальным восприятием цветов, которое называется цветоаномалией (аномальная трихромазия), либо полным выпадением одного из трех компонентов – дихромазия. В редких случаях наблюдается только черно-белое восприятие – монохромазия.
Для исследования цветового зрения применяют 2 основных метода, специальные таблицы и спектральные приборы – аномалоскопы. Из пигментных таблиц наиболее совершенными признаны полихроматические таблицы Рабкина, так как они позволяют установить не только вид, но и степень расстройства цветоощущения.
В основе построения таблиц лежит принцип уравнения яркости и насыщенности. Таблица содержит набор тестов. Каждая таблица состоит из кружков основного и дополнительного цветов. Из кружков основного цвета разной насыщенности и яркости составлена цифра или фигура, которая легко различима нормальным трихроматом и не видна людям с расстройством цветоощущения, так как цветослепой человек не может различать тона и производит уравнение по насыщенности. В некоторых таблицах имеются скрытые цифры или фигуры, которые могут различать только лица с расстройством цветоощущения. Это повышает точность исследования и делает его более объективным.
Исследование проводят только при хорошем дневном освещении. Обследуемого сажают спиной к свету на расстоянии 1м от таблиц. Врач поочередно демонстрирует тесты таблиц и предлагает называть видимые знаки. Длительность экспозиции 2 – 3с., но не более 10с. Первые 2 теста правильно читают лица, как с нормальным, так и расстроенным цветоощущением. Они служат для контроля и объяснения обследуемому его задачи. Показания по каждому тесту регистрируют и согласуют с указаниями, имеющимися в приложении к таблицам. Анализ полученных данных позволяет определить диагноз цветовой слепоты или вид и степень цветоаномалии.
Перечень практических навыков и данные по технике их проведения и интерпретации полученных результатов
| Назва | Перечень практических навыков и данные по технике их проведения и интерпретации полученных результатов |
| Дата | 28.08.2012 |
| Розмір | 220.4 Kb. |
| Тип | Исследование |
| Перечень практических навыков и данные по технике их проведения и интерпретации полученных результатов.
таблицам Е.Б. Рабкина……………………………………………………………………. 1
1.Исследование цветоощущения по полихроматическим таблицам Е.Б. Рабкина В основе построения таблиц лежит принцип уравнения яркости и насыщенности. Каждая таблица состоит из кружков основного и дополнительного цветов. Из кружков основного цвета разной насыщенности и яркости составлена цифра или фигура, которая легко различима нормальным трихроматом и не видна пациентам 1. Исследуемый сидит спиной к источнику освещения (окну или лампам дневного света). Уровень освещенности должен быть в пределах 500-1000 лк. 2. Таблицы предъявляют с расстояния I метра, на уровне глаз исследуемого, располагая их вертикально. 3. Длительность экспозиции каждого теста таблицы 3-5 секунд, но не более 10 секунд. Если исследуемый пользуется очками, то он должен рассматривать таблицы в очках. 4. Для выявления врожденной патологии исследование проводят бинокулярно; для выявления приобретенной патологии исследуют поочередно правый и левый глаз. Оценку результатов исследования по полихроматическим таблицам Е.Б. Рабкина проводят в следующей последовательности. 1) Все таблицы (25) основной серии названы правильно — у исследуемого нормальная трихромазия. 2) Неправильно названы таблицы в количестве от I до 12 аномальная трихромазия. Основной признак, позволяющий отличить аномальную трихромазию от дихромазии – правильное чтение одной или нескольких таблиц из группы: 3,7,8,9,11,12,13,16-19. 4) Для точного определения вида и степени цветоаномалии результаты исследования по каждому тесту регистрируют и согласуют с указаниями, имеющимися в приложении к таблицам Е.Б. Рабкина. Пациента направляют к офтальмологу.
Оптотипы Ландольта 1. Пациент садится на расстоянии 5 метров от таблицы Ландольта. Исследование проводят попеременно: сначала правого (OD), зачем левого (OS) глаза. Второй глаз закрывают щитком (листом бумаги, ладонью). 2. Знаки таблицы предъявляют в течение 2-3 с. Следят за тем, чтобы указка не мешала пациенту определять направление разрезов в оптотипах. 3. Остроту зрения характеризуют знаки наименьшего размера, которые исследуемый различает. При чтении первых 7 строк ошибок быть не должно, начиная с 8-й строки одной ошибкой в строке пренебрегают (острота зрения указана в каждом ряду справа от оптотипов). Пример регистрации данных: Visus OD = 1,0; Visus OS = 0,6. 4. При остроте зрения менее 0,1 (исследуемый не видит с расстояния 5 метров 1-й строки таблицы) следует подвести его на расстояние (d), с которого он сможет назвать знаки 1-го ряда (нормальный глаз различает знаки этого ряда с 50 м; D = 50 м). Расчет по формуле Снеллена: где Visus (Vis, V) — острота зрения; d — расстояние, с которого исследуемый читает 1-й ряд; D — расчетное расстояние, с которого детали знаков данного ряда видны под углом зрения в 1 минуту (оно указано в каждом ряду слева от оптотипов). Удобнее демонстрировать раздвинутые пальцы руки врача с разных расстояний, т.к. угловые размеры толщины пальцев примерно соответствуют размерам разрезов колец 1-го ряда. Больной должен правильно определить количество показываемых пальцев. 5. Если пациент различает пальцы с расстояния 50 см — Visus =0,01, при счете пальцев на более близком расстоянии — Visus = счет пальцев у лица. 6. Если исследуемый не может сосчитать пальцы, но видит движение руки у лица, то данные об остроте зрения записываются следующим образом: Visus OS = движению руки у лица. 7. Самой низкой остротой зрения является способность глаза отличать свет от темноты; это проверяется в затемненном помещении при освещении глаза ярким световым пучком. Если исследуемый видит свет, то острота зрения равна светоощущению (Visus OD = 1/∞, или perceptio lucis). Наводя на глаз пучок света с разных направлений (сверху, снизу, справа, слева), проверяют, как сохранилась способность отдельных участков сетчатки воспринимать свет. Правильные ответы указывают на правильную проекцию света (Visus OD = l/∞ proectio lucis certa). Если пациент не может определить локализацию источника света хотя-бы с 1-й стороны — Visus = l/∞ proectio lucis incerta. При отсутствии светоощущения — Visus = 0. используют при Visus менее 0,1. Они представляют из себя кольца Ландольта либо параллельные полосы разных размеров, наклеенные на картон. Каждый оптотип имеет заранее рассчитанные расстояния до больного с соответствующим значением Visus. Острота зрения определяется с точностью до 0,01. Подобная точность необходима для определения динамики Visus у пациентов с низким зрением, для решения вопросов об установлении группы инвалидности по зрению и в случаях аггравации и симуляции.
Периметрия — это метод исследования поля зрения на сферической поверхности с целью определения его границ. Исследование проводят при помощи специальных приборов — периметров, имеющих вид дуги или полусферы. Широко распространен недорогой периметр Ферстера. Это дуга 180°, покрытая с внутренней стороны черной матовой краской и имеющая на наружной поверхности деления на градусы — от 0 в центре до 90 на периферии. Для определения наружных границ поля зрения используют белые объекты диаметром 3-5 мм. Исследуемый сидит спиной к окну (освещенность дуги периметра дневным светом не менее 160 лк), подбородок и лоб размещает на специальной подставке и фиксирует одним глазом белую метку в центре дуги. Второй глаз пациента закрывают. Объект ведут по дуге от периферии к центру со скоростью 2 см/с. Исследуемый сообщает о появлении объекта, а врач замечает, какому делению дуги соответствует в это время положение объекта. Это и будет наружная граница поля зрения для данного меридиана. Определение наружных границ поля зрения проводят по 8 (через 45 °) или (лучше) по 12 (через 30 °) меридианам. Нормальные границы поля зрения на белый цвет в среднем составляют: сверху — 55°, сверху снаружи — 65°, снаружи — 90°, снизу снаружи — 90°, снизу — 70°, снизу кнутри — 45°, кнутри — 55°, сверху кнутри — 50°. Изменения поля зрения могут проявиться в виде выпадения в нем отдельных участков (скотом). Для точного исследования лучше всего пользоваться кампиметрическим методом. Больного помещают на расстоянии 1 м перед черной доской (кампиметром) размером 2х2 м. Для фиксации служит точка фиксации белого цвета в центре доски. Исследование производят объектом белого цвета (кружок диаметром 1 или 3 мм). Иногда используют цветные объекты, что необходимо для ранней диагностики патологии сетчатой и зрительного нерва. Объект ведут от периферии к центру или от центра к периферии по горизонтали, пересекающей фиксационную точку в поле зрения. Отмечается момент исчезновения объекта. Затем исследуют границы скотомы по вертикали и в промежуточных меридианах. Таким образом, можно определить форму и угловые размеры патологических скотом и слепого пятна. Последнее имеет важное диагностическое и прогностическое значение. Исследуют отдельно каждый глаз. ^ 4. Исследование поля зрения контрольным методом 1. Врач и исследуемый сидят друг против друга на расстоянии 50-60 см. 2. Исследуемый закрывает ладонью левый глаз, а врач закрывает свой правый глаз. Открытым правым глазом пациент фиксирует находящийся против него открытый левый глаз врача. 3. Объект (слегка шевелящиеся пальцы врача) двигают от периферии к центру на равном расстоянии между врачом и пациентом, а при определении височной границы поля зрения объект предъявляют сбоку, со стороны исследуемого глаза, из-за головы больного. Объект двигают до точки фиксации сверху, снизу, с височной и носовой сторон, а также в промежуточных радиусах. При оценке результатов исследования необходимо учитывать, что эталоном является поле зрения врача (оно не должно иметь патологических изменений). Поле зрения пациента считают нормальным, если врач и пациент одновременно замечают появление объекта и видят его во всех участках поля зрения В случае, если пациент заметил появление объекта в каком-то радиусе позже врача, то поле зрения оценивают как суженное с соответствующей стороны. Если в поле зрения больного объем исчезает на каком-то участке, то имеется скотома. 1. Правой рукой пациент держит перед правым глазом свернутый в трубку лист бумаги. 2. Ребро ладони левой руки исследуемый располагает на боковой поверхности конца трубки. 3. Оба глаза пациента открыты. Оценку результатов исследования проводят следующим образом. При бинокулярном зрении пациент видит «дыру» в ладони, сквозь которую видна та же картина, что и через трубку. При монокулярном либо одновременном зрении «дыра» в ладони отсутствует. ^ Исследование характера зрения на 4-х точечном приборе Исследование на четырехточечном цветовом приборе 1. С помощью 4-точечного цветового прибора или проектора знаков пациенту предъявляют с расстояния 5 метров 4 кружка -2 зеленых (3), красный (К) и белый (Б). 2. Используют красно-зеленые очки (перед правым глазом — красный светофильтр, перед левым — зеленый). 3. При аномалии рефракции у пациента исследование проводят дважды — без коррекции и с коррекцией. При оценке результатов исследования учитывают следующее. Если исследуемый видит 4 кружка — 2 зеленых и 2 – красных либо 3 зеленых и 1 красный, это свидетельствует о наличии у пациента бинокулярного зрения. Если пациент видит 5 кружков — 3 зеленых и 2 красных, то зрение одновременное. В случае, если исследуемый видит 2 красных кружка (то есть видит только правый глаз) или 3 зеленых (то есть видит только левый глаз), то зрение монокулярное.
Метод бокового освещения используют при исследовании конъюнктивы век и глазного яблока, склеры, роговицы, передней камеры, радужки, зрачка и передней поверхности хрусталика. Этот метод позволяет выявить даже незначительные изменения в переднем отделе глаза. Исследование проводят в затемненной комнате. Настольную лампу устанавливают на уровне глаз сидящего пациента, на расстоянии 40-50 см, слева и немного спереди от него. Голову пациента поворачивают в сторону источника света. В правую руку врач берет лупу 13 D и держит ее на расстоянии 7-8 см от глаза пациента, перпендикулярно лучам, идущим от источника света, фокусирует свет на том участке глаза, который подлежит осмотру. Благодаря контрасту между ярко освещенным небольшим участком глаза и неосвещенными соседними его частями изменения лучше видны. Необходимо следить, чтобы рука не дрожала и не смещался фокус. Для этого при осмотре левого глаза руку фиксируют, упираясь мизинцем правой руки на скуловую кость, при осмотре правого глаза — на спинку носа или лоб. Вместо настольной лампы и лупы для освещения можно использовать электрический фонарик. Для рассматривания патологического участка можно пользоваться бинокулярной лупой. Определение дефектов эпителия роговицы проводят с помощью закапывания в конъюнктивальный мешок 1 % раствора флюоресцеина. При этом они окрашиваются в зеленый цвет. Исследование зрачковых реакций. В норме зрачки одинаковые по величине и имеют равномерно округлую форму. При освещении одного глаза происходит сужение зрачка (прямая реакция зрачка на свет), а также сужение зрачка другого глаза (содружественная реакция зрачка на свет). Сужение зрачка называется миозом, расширение — мидриазом, разность в величине зрачков — анизокорией. Встречаются такие врожденные изменения, как смещение зрачка — корэктопия или наличие нескольких зрачков — поликория. Зрачковую реакцию считают «живой», если под влиянием света зрачок быстро сужается, и «вялой», если реакция зрачка замедленна и недостаточна. Прямая реакция зрачка на свет может отсутствовать (при полной слепоте глаза, задних синехиях и при нейросифилисе). Реакция зрачков на аккомодацию и конвергенцию проверяется при переводе взгляда с отдаленного предмета на палец врача, который он держит на расстоянии 20-30 см от лица. В норме зрачки суживаются равномерно.
Для исследования прозрачности оптических сред глаза применяется осмотр в проходящем свете. Нарушения прозрачности роговицы и передних отделов хрусталика видны при боковом освещении глаза, а нарушения прозрачности задних отделов хрусталика и стекловидного тела — в проходящем свете. При проведении исследования в проходящем свете пациент и врач находятся в затемненной комнате. Осветительную лампу (60-100 Вт) располагают слева и сзади от пациента, врач сидит напротив. С помощью офтальмоскопического зеркала, расположенного перед правым глазом врача, в зрачок обследуемого глаза направляется пучок света. Исследователь рассматривает зрачок через отверстие офтальмоскопа. Отраженные от глазного дна (преимущественно от сосудистой оболочки) лучи имеют розовый цвет. При прозрачных преломляющих средах глаза врач видит равномерное розовое свечение зрачка. Это свечение называется рефлексом с глазного дна. Различные препятствия на пути прохождения светового пучка, то есть помутнения сред глаза, задерживают часть отраженных от глазного дна лучей, и на фоне розового зрачка эти помутнения видны как темные пятна разной формы и величины. При движении исследуемого глаза помутнения хрусталика перемещаются до тех пор, пока двигается глаз. Помутнения в стекловидном теле, обычно, продолжают беспорядочно перемещаться и после остановки глаза. Если помутнение расположено в роговице или перед плоскостью зрачка, то при движении исследуемого глаза оно будет смещаться в ту же сторону. При расположении помутнения в задних слоях хрусталика и стекловидном теле, помутнение сместится в сторону противоположную движению глаза. Точно определить глубину залегания и интенсивность помутнений в роговице и хрусталике позволяет биомикроскопия.
Проводят при общем осмотре, фокальном освещении и при биомикроскопии. При осмотре век следует обращать внимание на их положение, подвижность, состояние их кожного покрова, переднего и заднего ребра, интермаргинального пространства, выводных протоков мейбомиевых желез, ресниц, наличие новообразований, травматических повреждений. В норме кожа век тонкая, нежная, под ней расположена рыхлая подкожная клетчатка, вследствие чего легко развиваются отеки и гематомы. При общих заболеваниях (болезни почек и сердечно-сосудистой системы) и аллергическом отеке Квинке отеки кожи век двусторонние, кожа век светлая. Цвет кожи век от розового до ярко-красного наблюдается при воспалительных процессах: — века (абсцесс, ячмень, укус насекомого); — конъюнктивы в сочетании с хемозом ( отек конъюнктивы глазного яблока); — глазного яблока (радужка, цилиарное тело, все оболочки глаза, инфицированные ранения глаза); — слезного мешка или слезной железы; — орбиты или окружающих ее пазух. Следует отметить, что сходная с отеком картина отмечается при подкожной эмфиземе, возникающей при травме в результате попадания в рыхлую подкожную клетчатку век воздуха из придаточных пазух носа. При этом при пальпации определяется крепитация. При некоторых состояниях может происходить изменение цвета кожи век. Так, усиление пигментации наблюдается при базедовой болезни и болезни Аддисона, во время беременности, уменьшение пигментации — при альбинизме. Резкая болезненность при надавливании на верхний край орбиты в области надглазничной вырезки, а также под нижним краем орбиты, в области fossa canina, указывает на поражение первой или второй ветви тройничного нерва. При осмотре краев век следует обращать внимание на переднее, слегка закругленное ребро (limbus palpebralis anterior), вдоль которого растут ресницы, на заднее острое ребро (limbus palpebralis posterior), плотно прилегающее к глазному яблоку, а также на узкую полоску между ними — межреберное пространство, где открываются выводные протоки заложенных в толще хряща мейбомиевых желез. Ресничный край может быть гиперемирован, покрыт чешуйками или корочками, после удаления которых обнаруживаются кровоточащие язвочки. Обращают внимание на правильность роста ресниц, их количество. Уменьшение или даже облысение (madarosis), неправильный рост ресниц (trichiasis) указывают на текущий тяжелый хронический воспалительный процесс или на перенесенное заболевание век и конъюнктивы (трахома, блефарит). Полиоз (частичное или полное поседение ресниц) наблюдается при хронических блефаритах, псориазе, после ожогов и удаления ресниц. В норме длина глазной щели составляет 30-35 мм, ширина 8-15 мм, верхнее веко прикрывает роговицу на 1-2 мм, край нижнего века не доходит до лимба на 0,5-1 мм. Из патологических состояний следует выделить: — лагофтальм (lagophthalmus), или «заячий глаз», несмыкание век, зияние глазной щели, наблюдающееся при параличе n. facialis, вывороте век, злокачественном экзофтальме. — птоз (ptosis) — опущение верхнего века, отмечающееся при поражении n. oculomotorius (полный птоз) и синдроме Горнера (частичный птоз); — широкую глазную щель, наблюдающуюся при раздражении симпатического нерва и базедовой болезни; — сужение глазной щели — спастический блефароспазм, который возникает при инородных телах и воспалении конъюнктивы и роговицы.
Пальпаторный способ дает приблизительное представление о внутриглазном давлении (ВГД). Больного просят смотреть вниз. Врач фиксирует указательные пальцы правой и левой руки над хрящом верхнего века и осторожно попеременно надавливает на глаз. Подушечки пальцев ощущают податливость глазного яблока. Чем выше давление, тем глаз менее податлив. В случае низкого давления глазное яблоко мягкое. Нормальное внутриглазное давление обозначается буквами TN. Различают 3 степени повышения внутриглазного давления при пальпаторном исследовании: Т+1 – умеренное повышение тонуса глаза, Т+2 – более значительное повышение, Т+3 – резкое повышение тонуса, и 3 степени понижения – соответственно Т-1, Т-2 и Т-3 (резкая гипотония). Этот метод необходим для ориентировки в уровне внутриглазного давления в случае, когда тонометрия не показана (язва роговой, кератит). В такой ситуации тонус одного глаза сравнивают с тонусом другого. Высокое ВГД наблюдается при врожденной, первичной и вторичной глаукоме, эндофтальмитах, а также при офтальмогипертензии. Гипотония глаза встречается при проникающих травмах, перфорациях роговой оболочки, отслойке сетчатой и сосудистой оболочках, субатрофии глазного яблока и хронических увеитах. Пальпаторное исследование ВГД в глазах с острым иридоциклитом вызывает резкую боль.
Все методы определения рефракции возможно подразделить на субъективные и объективные. Субъективный состоит в подборе пациенту корригирующих стекол под контролем определения остроты зрения (максимальное зрение без коррекции стеклами называется относительным, с коррекцией — абсолютным). Относительная и абсолютная острота зрения равны у эмметропов и в случае гиперметропии слабой степени. Вначале определяют остроту зрения, а затем раздельно к каждому глазу пациента приставляют слабые собирающие или рассеивающие линзы (+0,5 Д или –0,5 Д) У эмметропа собирающие линзы вызовут ухудшение, а рассеивающие линзы не улучшат зрения; у миопа наступит повышение остроты зрения от рассеивающих стекол, а у гиперметропа от собирающих. После этого соответствующим усилением улучшающих остроту зрения стекол определяют такое, которое предельно повышает остроту зрения и хорошо переносится больным. Это стекло определит клиническую рефракцию. Например, стекло sph +5,0D – соответствует гиперметропии в 5,0D. Нередко больной называет последующие буквы и не может назвать буквы предыдущего ряда или меняет положение головы для улучшения зрения. В таком случае речь может идти об астигматизме. При этом с помощью только сферических линз невозможно добиться максимально хорошей абсолютной остроты зрения, и требуется коррекция с использованием цилиндрического стекла. Пример коррекции астигматизма. К методам объективного определения рефракции относят скиаскопию, и рефрактометрию. Скиаскопия — или теневая проба, проводится при наличии у пациента розового рефлекса с глазного дна при исследовании в проходящем свете (светопроводящие среды глаза должны быть прозрачны). Эту пробу осуществляют после выключения аккомодации путем инстилляций мидриатиков (например, атропина). Если при освещении офтальмоскопом глаза пациента появляется розовое свечение зрачка, врач производит легкие качательные движения плоским зеркалом офтальмоскопа слева направо или сверху вниз, то на область зрачка будет набегать тень. Она может двигаться либо в сторону движения офтальмоскопа, либо в противоположную. В зависимости от характера движения тени определяют вид клинической рефракции. Затем приставляют к глазу исследуемого стекла в соответствии с видом клинической рефракции и продолжают исследование, постепенно увеличивая силу стекла до тех пор, пока тень не исчезнет или не станет двигаться в противоположную сторону (что означает — врач взял стекло уже большее, чем необходимо для нейтрализации данной степени рефракции и тень стала двигаться в противоположную сторону). Обычно скиаскопия проводится с расстояния в 1,0 м., при этом врач искусственно превращает исследуемого в миопа в 1,0 D. Поэтому для определения степени аномалии клинической рефракции к тому стеклу с которым произошла нейтрализация тени необходимо прибавить -1,0 D. Например, нейтрализация тени при скиаскопии произошла после приставления к глазу больного собирательного стекла +4,0 Д. Для определения степени гиперметропии в данном случае необходимо к величине этого стекла прибавить -1,0 D. Тогда получается: +4,0 D + (-1,0 D)= +3,0 D. Другой метод объективного определения клинической рефракции и ее степени — рефрактометрия, в настоящее время используется все шире и заключается в том, что пациента усаживают к прибору, называемому рефрактометром и проецируют на глаз специально установленные в аппарате метки. Путем перемещения этих меток добиваются наиболее четкого их изображения и при этом по специальной шкале или автоматически (в автоматизированном рефрактометре) определяют клиническую рефракцию и ее степень. При этом возможно и объективное исследование меридианов астигматизма и его степеней.
Косоглазие бывает односторонним и двусторонним (альтернирующим), при котором наблюдается попеременное отклонение глаз. В зависимости от того, в какую сторону отклоняется глаз, различают внутреннее и наружное косоглазие, а также косоглазие кверху и книзу. Величина отклонения глаза (угол косоглазия) выражается в градусах и определяется различными способами. Наиболее простым из них является способ Гиршберга. Заключается он в том, что больного просят фиксировать взором офтальмоскоп. Пучок света от него на роговой совпадает с центром зрачка некосящего глаза. Во втором глазу роговичное отражение света будет смещено. Если при средней ширине зрачка (3-3,5 мм) роговичное отражение света расположится по краю зрачка, то угол косоглазия составит 15º, между краем зрачка и лимбом – 25-30º, на лимбе — 45º, за лимбом — 60º и более. Необходимо различать явное косоглазие от мнимого. При последнем, световой рефлекс также не будет соответствовать центру зрачка. Самый простой метод дифдиагноза – определение характера зрения на 4-х точечном приборе. При явном косоглазии бинокулярное зрение всегда отсутствует.
Обычно проводят при жалобах больных на чувство «сухости», неприятные ощущения в глазах, а также при хронических кератитах неясной этиологии. При осмотре слезных органов определяют величину слезных точек (в норме d = 0,35-0,5мм), их положение по отношению к слезному озеру. Надавливая на область слезного мешка, выявляют возможные отхождения через слезные точки патологического содержимого канальцев и слезного мешка. Подняв верхнее веко кверху и кнутри и предложив больному смотреть на кончик своего носа, осматривают пальпебральную часть слезной железы. Проба Ширмера – служит критерием оценки уровня слезопродукции. За нижнее веко закладывается полоска промокательной бумаги 1х5 см. Свободный конец полоски остаётся на коже века. При нормальной слезопродукции бумага через 5 мин. намокает от края века на 15-18 мм. Намокание полоски менее чем на 15 мм говорит о снижении уровня слезопродукции. Последнее является важным диагностическим симптомом синдрома Съегрена. Синдром характеризуется аутоиммунным воспалением и разрушением слезных и слюнных желез.
Канальцевая проба или проба Веста (West) применяется для исследования присасывающей функции слезных канальцев. Капнув за нижнее веко 1-2 капли 2% р-ра колларгола, предлагают больному делать частые, легкие мигательные движения. Если слезные точки и канальцы функционируют нормально, то колларгол через 0,5-2 мин исчезает из конъюнктивального мешка, что узнают по побелению конъюнктивы склеры. При надавливании на слезные канальцы из слезных точек выходит колларгол. В этом случае проба положительная. При отрицательной канальцевой пробе глазное яблоко надолго остается окрашенным в коричневый цвет. Носовая проба служит для исследования проходимости слезно-носового канала. Появление колларгола в носу (легкое высмаркивание в ватку) через 5 мин после инстилляции 1-2 капель 2% р-ра колларгола в конъюнктивальный мешок говорит о нормальной проходимости канала. Отсутствие колларгола в носу через 10 минут говорит о непроходимости слезно-носового канала. При положительной канальцевой пробе в сочетании с отрицательной носовой, как правило, имеет место хр. дакриоцистит. Иногда носовая проба может быть отрицательной в связи с блокадой выходного отверстия под нижней носовой раковиной (хронический ринит, инородное тело, новообразование), при переломе костей носа. Подобное также встречается при дакриоцистите новорожденных из-за атрезии окончания носо-слезного протока. Лечение дакриоцистита новорожденных начинают с массажа слезного мешка, заключающегося в осторожном надавливании пальцем у внутреннего угла глазной щели (сверху — вниз). Если массаж не дает эффекта, проводят зондирование носо-слезного протока через нижнюю слезную точку – каналец – слезный мешок. ^ 14. Подбор очковой коррекции при аметропиях и пресбиопии 1. Исследуемый сидит на расстоянии 5 метров от таблицы для проверки остроты зрения. 2. Пациенту надевают пробную оправу, перед левым глазом в оправу помещают непрозрачный экран. 3. Необходимо иметь набор пробных очковых линз. Использовать в работе следует только сферические линзы: собирающие (положительные (+), sph. convex) или рассеивающие (отрицательные (-), sph. concav). Рассмотрим несколько примеров определения рефракции. 1. У пациента Visus OD = 1,0. При такой остроте зрения у него может быть эмметропия или гиперметропия слабой степени, но не миопия. Гиперметропия слабой степени самокорригируется напряжением аккомодации. Для определения рефракции в пробную оправу помещают сферическое стекло +0,5 D. У пациента могут быть 2 варианта ответа. 1-й вариант. Исследуемый видит хуже: Visus OD = 1,0 sph. convex +0,5 D = 0,9. Следовательно, имеется эмметропия. Запись результатов определения рефракции: Visus OD=1,0; Rf Em. 2-й вариант. Пациент видит так же: Visus OD = 1,0 sph. convex +0,5 D = 1,0. Тогда заменяют линзу на более сильную (+0,75 D): Visus OD = 1,0 sph. convex +0,75 D = 1,0. Снова заменяют линзу на более сильную (+1,0 D): Visus OD=1,0 sph. convex +1,0 D = 0,8. Следовательно, у пациента гиперметропия 0,75 D. Запись данных исследования: Visus OD = 1,0; Rf Hm 0,75 D. 2. У пациента пониженное зрение. Visus OS = 0,2. Такая острота зрения (при отсутствии патологии) свидетельствует о гиперметропии или миопии. В пробную оправу перед проверяемым глазом помещают сферическое стекло +0,5 D и просят пациента прочитать 3-ю строку. Пациент может иметь 2 варианта ответа. 1-й вариант. Пациент видит лучше, то есть читает 3-ю строку. Следовательно, имеется гиперметропия. Для определения степени гиперметропии в пробной оправе следует менять стекла, усиливая их с интервалом 0,5 или 1,0 D. Получив высокую остроту зрения (1,0), исследование продолжают — в оправу вставляют все более сильные положительные линзы, чтобы устранить самокоррекцию за счет напряжения аккомодации. Когда острота зрения у пациента начинает снижаться, исследование прекращают. Степень гиперметропии определяется самым сильным положительным стеклом, которое дает наиболее высокую остроту зрения. Пример записи хода исследования: Cтекло Острота зрения Результат определения рефракции. Visus OS = 0,2 sph. сonvex +2,0 D = 1,0; Rf Hm 2.0 D. 2-й вариант. Пациент видит хуже со стеклом + 0,5 D. Тогда в пробную оправу вставляют сферическое отрицательное стекло -0,5 D. Улучшение остроты зрения у пациента свидетельствует о миопии. Для определения степени миопии в пробную оправу вставляют стекла, постепенно увеличивая их силу, с интервалом 0,5 или 1,0 D. Степень миопии определяется самым слабым минусовым стеклом, дающим наилучшее зрение. Пример записи хода исследования Cтекло Острота зрения Результат определения рефракции: Visus OS = 0,2 sphю concav — 1,5 D = 1,0; Rf M 1,5 D. Необходимо отметить, что если при определении рефракции острота зрения под влиянием сферических линз у пациента улучшается незначительно или вообще не улучшается, то следует думать о наличии астигматизма, амблиопии или органических изменений, вызывающих понижение остроты зрения. У лиц молодого возраста субъективное и объективное определение рефракции проводят в условиях мидриаза. Окончательно вопрос о рациональной оптической коррекции решают после прекращения действия мидриатиков на основании результатов предыдущего исследования, а также после пробного ношения очков в течение 15-20 минут (чтение, ходьба). При этом следует учитывать хорошую бинокулярную переносимость очков как для дали, так и для работы на близком расстоянии. |
- http://studopedia.org/1-85871.html
- http://eyesdocs.ru/medicinaoperacii/diagnostika/kak-provoditsya-issledovanie-polej-zreniya.html
- http://mydocx.ru/2-30487.html
- http://zavantag.com/docs/1592/index-8815.html