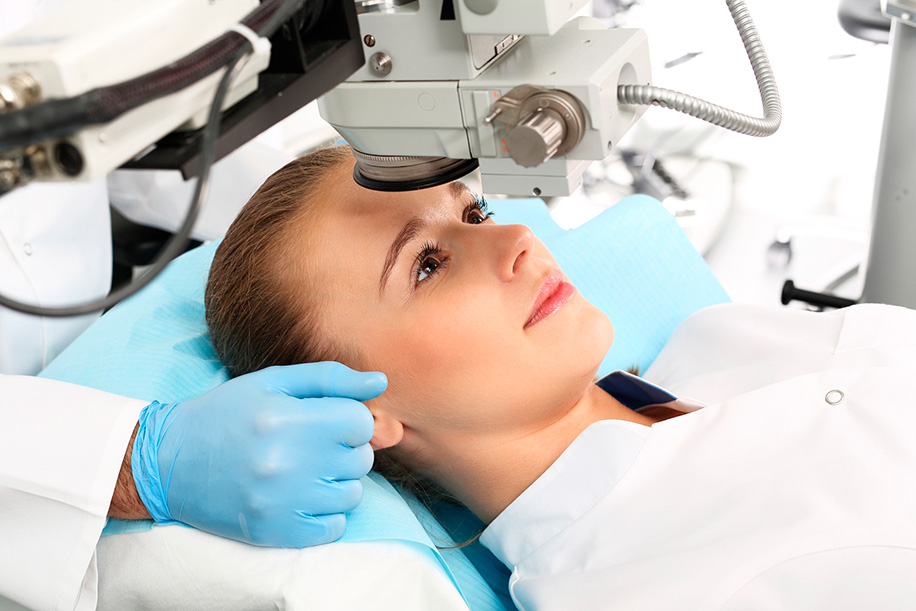
Здравствуйте. Хочу рассказать вам свою историю о том, как я вернула себе зрение.:)
Начну с того, что зрение у меня стало падать в 12 лет. До этого забот не знала. Это стало для меня настоящим стрессом и проблемой, так как я, как и многие дети, стеснялась носить очки. Родители смогли уговорить меня надевать очки хотя бы на уроках, так как с доски я с каждым годом видела все меньше. В магазины я перестала ходить вообще: цен я не видела (раньше магазинов самообслуживания не было), а спросить я стеснялась.
Когда я училась в 9 классе, папа предложил попробовать купить мне линзы. Я с радостью согласилась (на тот момент он их сам носил уже более 5 лет). Съездили в салон, линзы были быстро подобраны (на тот момент зрение уже было примерно -3 на оба глаза) и, выйдя на улицу, я с удивлением обнаружила, что теперь вижу все! В том момент я испытала огромное счастье. Теперь я сама диктовала все, что написано на доске таким же как и я. Покупка любимой булки в магазине по пути со школы теперь стала традицией:).
Так я продолжала ежедневно носить линзы часов по 12-16. Сначала это были линзы со сроком ношения полгода, потом месячные линзы. Затем, уже в институтские годы, вдруг покраснели глаза. Меня затаскали по анализам, запретили носить линзы. Я отказалась от них на месяц, и как слепой котенок со своими на тот момент -5 пыталась как-то жить (очки так и не смогла надеть). Отдохнув от линз и поняв, что ничего не меняется, я пошла покупать их снова. Мне прописали вот такие 2-недельные линзы:
С ними я и жила (несмотря на красноту глаз) вплоть до 27 лет.
К 27 годам мое зрение упало уже до -8 и я задумалась об операции.
Хочу отметить, что до этого все годы обследовалась в Микрохирургии Глаза. Никакие капли там по поводу покраснения глаз мне не назначались. В операции мне там отказали по причине того, что прошло всего лишь полгода после того, как я закончила кормить грудью (сказали, что могут быть гормональные сбои, а потому и нестабильное зрение), а также по причине того, что мне пришлось бы поднимать на руки ребенка, а после операции нагрузки запрещены. Сделали мне только укрепление сетчатки.
На год я оставила эту идею, а потом узнала, что есть другая клиника в нашем городе, успешно делавшая лазерную коррекцию зрения. Решила сходить на консультацию туда (клиника Профессорская Плюс). Выбрала я ее по совету своей бабушки, ей там как раз недавно прооперировали катаракту. К операции готова морально не была, просто хотела получить хорошее обследование и консультацию профессора.
Профессор принимает там по средам. Я записалась, пришла в назначенное время. Прием, естественно, платный. Меня сразу же повели на обследование. Понравилось то, что везде водил и на всех аппаратах смотрел меня один человек. Все быстро и комфортно. Не надо как в Микрохирургии Глаза сидеть часами в очереди в разные кабинеты.
Когда результаты были получены, я направилась на прием к профессору. Он посмотрел мои результаты и сказал, что операцию делать можно (на тот момент зрение не падало уже года полтора, и толщина роговицы позволяла мне сделать операцию). Также профессор высказал свое мнение о том, что выбирая между ношением линз и операцией, стоит выбрать операцию, ибо страшных осложнений от ношения линз он видел огромное множество. Хотя подчеркнул, что лучший вариант-это все же очки. В общем, с его помощником я в итоге оговорила все нюансы операции и пошла домой думать о насущном.:))
Что мне понравилось: в этой клинике делают операцию методом LASEK ( не путать с Lasik). Его преимущества заключались в следующем: делается даже при тонкой роговице, меньше осложнений в послеоперационном периоде, отсутствие физических ограничений после операции, отсутствие искажений и прочее. Подумав недельку, я все же решилась на операцию.
Мне был назначен день операции (через 2 недели) — 2 декабря 2014 года (операции делают по вторникам). За 2 недели я должна была успеть сдать все анализы (ОАК, инфекции и тд.). Также за неделю до операции я должна была отказаться от линз. За 3 дня я начала капать специальные капли по схеме, которую мне дали в клинике, чтобы подготовить глаза к операции. Краситься, естественно, уже тоже было нельзя.
Итак, настал день операции. Я приехала с утра с мамой, так как в клинике настоятельно рекомендовали возвращаться домой на машине. У администратора я заключила договор и заплатила за операцию (на тот момент около 40 тыс руб: операция + анестезия). Учтите, что все анализы перед операцией и капли оплачиваются отдельно. Меня снова проверили на всех аппаратах и попросили подождать в приемной.
Через минут 20 меня уже позвали в палату. Там я переоделась в свой хлопковый костюм (тоже обязательное условие) и одноразовую одежду (шапочка, халат и бахилы). Затем поставили в ‘мягкое место’ обезболивающий укол. Система построена так, что пока одному делают операцию (а это как раз около 10 минут), это же время второй ждет, когда подействует укол. И так пациенты постоянно меняются.
Ну вот настало время X. Моего ‘коллегу’ (так сказать) привели из операционного кабинета, а меня пригласили следующей. Очки попросили оставить в палате (последние дни мне пришлось ходить в них, так как при -8 вообще нереально ориентироваться в пространстве). Зато было не так страшно: что и где в операционном кабинете мне вообще было непонятно.:)))
Я легла на кушетку, мне закапали обезболивающие капли. Затем в глаза вставили специальные распорки, которые исключают непроизвольное моргание глаз. Честно говоря, было много страхов по поводу того, как я вытерплю эти распорки, но они совсем не ощущались и не вызывали дискомфорта. Ну а затем уже сверху выдвинули сам лазерный аппарат. Операцию делал сам профессор. Он четко руководил процессом, говорил куда смотреть, говорил о том, что я буду чувствовать.
Немного о самом методе Lasek: по данной технологии формируется эпителиальный лоскут, который укладывается на место после окончания воздействия лазера. После операции на глаза одеваются линзы и этот лоскут полностью приживается. Воздействие лазера заняло секунд по 10 на каждый глаз (и как оказалось, это еще долго). Вся операция абсолютно безболезненна. Помню я встала и подумала: «И это все?». Меня проводили в кабинет врача. Там в каждый висок мне поставили по обезболивающему уколу (честно говоря, они особо не помогли.:) Затем я отправилась в свою палату. Хоть в глазах все было очень мутным, но уже было заметно, что я вижу гораздо лучше. Я немного пришла в себя, переоделась и направилась к маме. Домой я ехала в солнечных очках, так как свет сильно мешал.
Итак, операция сделана, настало время реабилитации. Что она включала:
1) Необходимо было капать глазные капли по схеме (Это очень важно! Если не соблюдать рекомендации врача, все может закончиться осложнениями);
2) Не тереть глаза. В глазах, как я уже говорила, стоят линзы. Нужно быть аккуратным, чтобы случайно не смахнуть их. (п. с.: линзы после операции стоят 4 дня).
3) Пить обезболивающие. Но они, к сожалению, абсолютно никак не облегчали боль.
4) Просто терпеть. Самый сложный день — второй. Боль адская. Как будто Камаз с песком приехал и все содержимое кузова вывалил в глаза. Как будто в глаза втыкают 1000 иголок одновременно. Даже на лучик света смотреть невозможно. Ты не можешь ничего, только лежать под одеялом. Единственное занятие — сон.
Итак, кошмар позади, я приехала к врачу в пятницу. Мне сняли линзы и посмотрели на аппарате как прижился лоскут. Все оказалось в порядке. Мне прописали дальнейшее лечение и отправили домой. След прием был через месяц. Пообещали, что зрение окончательно восстановится за неделю.
Проснувшись утром, я поняла, что мне больше не нужны очки. Я прекрасно вижу! Я вижу себя в зеркале, когда чищу зубы! Это был такой кайф, такое счастье. Ты открываешь глаза и видишь. Тебе не надо искать очки на тумбочке, не надо совать линзы в глаза. Ты видишь сам!
Теперь немного о грустном. Спустя месяца 3 после операции я стала замечать, что правый глаз сдает. Врач сказал, что это либо из-за напряжения глаз (хотя я была в декрете и напряжение себе ничем не создавала), либо глаза не приспособились к новому зрению и придется делать операцию повторно (что совсем мне не улыбалось). Мне были прописаны капли Ирифрин для расслабления глаз и тренировочные очки Зеница. Вот такие:
А также витамины Витрум Вижн.
Еще через 3 месяца стала понятно, что дело не в спазме. И мне была предложена повторная операция. Причем, перед первой операцией я спрашивала возможно ли падение зрения после, мне сказали, что конечно нет. А когда результат был получен, появилась сразу версия, что с -8 до 1 с одного раза сделать трудно. В общем, результат был получен, пришлось решать.
На вторую операцию я все же решилась. Раз уже сделала первую, то смысл все бросать на полпути. Операция была проведена бесплатно 25 августа 2015 года (оплачивала я только повторные анализы и анестезию) врачом, у которого я все это время наблюдалась. Второй раз боли были не настолько сильные, но мучили меня на один день дольше.
Сейчас уже прошло больше года с момента второй операции. Полет нормальный!:) Продолжаю пить витамины, капать увлажняющие капли и наблюдаться у врача. Глаза сильно сохнут в период отопления. Вот препараты, которыми сейчас приходится пользоваться:
С моим отзывом на глазной гель Видисик, Вы можете ознакомиться здесь.
О своих решениях ничуть не жалею. Видеть своими глазами — абсолютное счастье! Однозначно рекомендую, но после тщательного обследования у грамотных врачей!
Настоящим спасение для людей с высокой степенью близорукости могут стать факичные интраокулярные линзы

Единственным выходом в таких случаях считается имплантирование в глазное яблоко линз особой конструкции. Факичные интраокулярные линзы (ИОЛ) работают в паре с природным хрусталиком, улучшая остроту зрения до приемлемых показателей. Из этой статьи вы узнаете о преимуществах такого рода линз, особенностях операции и ее стоимости.
Показания к имплантации
Факичные ИОЛ устанавливаются в тех случаях, когда у пациента имеются противопоказания к лазерной коррекции зрения:
-
недостаточная толщина роговой оболочки;
- изменение конфигурации роговицы, когда оболочка приобретает коническую форму вместо сферической (кератоконус);
- высокая степень близорукости – до минус 25 диоптрий;
- высокая степень гиперметропии – до плюс 25 диоптрий;
- выраженный астигматизм – до 6 диоптрий.
Некоторые офтальмохирурги рекомендуют вживление таких линз пациентам со значительными сдвигами рефракции, не достигшим 18 лет. Также с помощью оптики факичного типа успешно корректируется пресбиопия – дальнозоркость, вызванная возрастными изменениями зрительного аппарата. После вживления импланта пациент может рассчитывать на такое же высокое качество зрения, что и после лазерной коррекции.
СПРАВКА! Нередки случаи, когда одному пациенту проводят две разные операции. Один глаз подпадает под стандартную лазерную коррекцию, а в другом рефракцию удается исправить только при помощи факичной ИОЛ.
Чем факичные ИОЛ отличаются от других хрусталиков
Преимущество заключается в том, что операция по имплантации позволяет сохранить природный хрусталик, тем самым сохранив естественную аккомодацию. Благодаря аккомодации хрусталик может менять свою форму, подстраиваясь таким образом к зрению на разных расстояниях без использования очков.
СТАТЬИ ПО ТЕМЕ:

Человек с имплантированными факичными линзами сможет отказаться от очков, поскольку имплант будет работать совместно с хрусталиком. Изображение начнет выстраиваться в правильном фокусе, а значит зрение будет стабильно высоким.
В отличие от факичных ИОЛ, искусственные хрусталики вживляются в хрусталиковую капсулу после удаления природной линзы. Большинство моделей хрусталиков-имплантов, особенно бюджетного сегмента, не обладают способностью к аккомодации. Это значит, что хорошее зрение они будут обеспечивать либо вблизи, либо вдаль. Именно поэтому ИОЛ с заменой хрусталика рекомендованы к установке пациентам после 45-50 лет. В этом возрасте глаза начинают сами терять аккомодацию, поэтому сохранение природного хрусталика не имеет смысла.
Предоперационная подготовка
Факичные линзы – оптика индивидуального изготовления. Чтобы линза безупречно выполняла возложенные на нее задачи, необходимо правильно произвести расчеты и оценить дооперационные особенности рефракции больного.
Выполнить линзу точно “под пациента” можно только после тщательной диагностики зрения. Исследование проводят на высокоточном оборудовании при поддержке программного обеспечения. Помимо индивидуального состояния природной оптики, врач-офтальмолог должен учесть возраст, образ жизни пациента и род деятельности.
Поскольку операция по внедрению ИОЛ считается более травматичной, чем коррекция лазером, особое внимание уделяется общему состоянию здоровья пациента. Оценивается работа почек, сердечно-сосудистой и дыхательной системы.
Больному предстоит сдать ряд анализов и пройти несколько обследований:
-
общий и биохимический анализ крови;
- общий анализ мочи и анализ на сахар;
- сдать кровь на RW (сифилис);
- сделать кардиограмму;
- пройти флюорографию;
- посетить терапевта и смежных специалистов при наличии сопутствующих заболеваний.
ВАЖНО! Факичные ИОЛ не удастся имплантировать пациентам с маленькой передней или задней внутриглазной камерой. Противопоказаниями также являются катаракта, глаукома, диабетическая ретинопатия, макулярная дегенерация сетчатки, дистрофия роговицы.
Только после взвешивания всех “за” и “против” врач принимает решение о целесообразности и безопасности операции. Пациенту назначается дата вмешательства – на процедуру он должен явиться натощак и не пить жидкости минимум за 2 часа до визита. За неделю до операции желательно придерживаться низкокалорийной диеты, отказаться от алкоголя и курения, а также препаратов, разжижающих кровь.
Для профилактики гидродинамических нарушений за 2 недели до вмешательства может быть проведена YAG-лазерная иридотомия. В ходе сеанса на радужной оболочке выполняется несколько лазерных надрезов для оттока внутриглазной жидкости.
Суть и ход операции
Операция по установке факичной ИОЛ проводится амбулаторно и по времени занимает не больше 15 минут. Вначале проводится премедикация – при помощи специальных капель глаз обезболивают и расширяют зрачок. Затем на роговице выполняется микроразрез длиной 2-3 мм – он открывает доступ к участку, в который будет внедрен имплант.
В зависимости от показаний и модели линзы имплант может устанавливаться:
-
перед радужной оболочкой глаза – переднекамерные факичные линзы;
- непосредственно на радужку – иридофиксационные;
- между радужной оболочкой и хрусталиком – заднекамерные.
По мнению офтальмохирургов, именно заднекамерные импланты дают лучший оптический результат. Они не контактируют с роговой и радужной оболочками, что исключает риски возникновения дистрофических изменений тканей. Структура роговицы остается целостной, а зрительные функции восстанавливаются очень быстро.
Современные факичные линзы имеют мягкую текстуру и вводятся в свернутом виде. Уже внутри глаза имплант распрямляется и принимает нужное положение. После установки ИОЛ разрез самогерметизируется без швов и не требует особого ухода. По окончании операции пациент проводит под наблюдением врача пару часов, после чего может отправляться домой.
СПРАВКА! Установка факичных линз-имплантов считается обратимой процедурой. По желанию пациента ИОЛ можно удалить, а зрение вернуть в первоначальное состояние.
Стоимость операции по имплантации может отличаться в разных городах и даже разных клиниках в пределах одного населенного пункта. Большая часть расходов приходится на стоимость самой линзы, которая будет зависеть от конструкции модели. На данный момент пациентам следует рассчитывать на 75 тысяч рублей. Эта минимальная цена на установку бюджетной факичной ИОЛ в один глаз.
Период восстановления
Глазное яблоко – один из самых чувствительных и уязвимых органов. Чтобы послеоперационное заживление прошло быстро и без осложнений, необходимо будет соблюдать особый режим дня.
Чего делать нельзя:
-
поднимать тяжести массой 5 и более килограммов;
- низко наклонять голову;
- посещать сауну, баню, пляж, бассейн;
- пользоваться декоративной косметикой;
- умываться с мылом;
- тереть глаз, давить на него.
Эти же ограничения касаются спорта. Особенно опасны занятия, связанные с тряской, – езда на велосипеде, бег, прыжки, лыжи.
Как правило, после операции зрение восстанавливается уже на следующий день. Но еще в течение недели не рекомендуется нагружать глаза работой. Читать, писать, смотреть телевизор и пользоваться компьютером разрешается не дольше 2 часов в сутки. По мере заживления все ограничения будут сняты, но рекомендаций следует придерживаться около 2 недель.
В первые дни после операции возможен незначительный дискомфорт в глазах, слезотечение и светобоязнь. Обо всех подозрительных симптомах необходимо сообщать лечащему врачу – возможно, понадобится закапывание капель прием лекарственных препаратов.
Полезное видео
Ролик о факичных интраокулярных линзах — настоящем спасении для людей с высокой степенью близорукости:
Теперь вы знаете, что это такое – факичные линзы-импланты. Методика вживления таких линз имеет ряд достоинств, среди которых высокая эффективность, короткий период реабилитации и сохранность аккомодации. Технология продолжает совершенствоваться и усложняться для достижения еще более впечатляющих результатов по восстановлению отличного зрения.
Имплантация факичных интраокулярных линз (ИОЛ)
Имплантация интраокулярных линз, или ИОЛ, во всем мире приобрела настолько широкую популярность, что к настоящему времени стала одной из наиболее частых операций не только в офтальмологии, но и в медицине вообще. Первоначально область применения и цель имплантации «искусственного хрусталика» сводилась к восстановлению зрения при катаракте, – на той ее стадии, когда помутневший и утративший светопроницаемость природный хрусталик уже не обеспечивает минимально-приемлемого качества зрения. Однако технология замены естественного хрусталика искусственным, имеющая, как показала практика, ряд неоспоримых преимуществ перед конкурирующими методами, постепенно вошла в арсенал методов коррекции зрения и при других видах офтальмопатологии. В частности, факичные (хрусталиковые) ИОЛ применяются для исправления рефракционных аномалий, – т.е. неправильного преломления света оптической системой глаза, – основными видами которых являются, как известно, близорукость (миопия), дальнозоркость (гиперметропия) и астигматизм.
Следует отметить, что имплантация ИОЛ рассматривается преимущественно как альтернативный метод – в тех случаях, когда по каким-либо причинам противопоказана или неприменима стандартная лазерная коррекция зрения, – но, вместе с тем, позволяет корригировать рефракционные аномалии даже высоких степеней.
Одной из основных методологических проблем и недостатков полной замены хрусталика на ИОЛ является неспособность такого глаза к естественной аккомодации, т.е. к рефлекторной или произвольной подстройке фокусного расстояния в зависимости от дистанции до наблюдаемого объекта. Поэтому в некоторых источниках рекомендуется прибегать к заместительной имплантации в тех случаях, когда аккомодативная функция и без того уже утрачена вследствие болезни (что обычно имеет место у пациентов старше 45-50 лет).
Другим возможным решением данной проблемы является конструкционное совершенствование линз. «Обходной» путь, который можно назвать псевдоаккомодацией, состоит в имплантации мультифокальной линзы, имеющей не одну, а несколько фокусирующих поверхностей с различной кривизной, что обеспечивает достаточно четкое зрение на разных расстояниях.
«Прямым» решением является использование материалов, которые по своим биомеханическим свойствам (упругость, эластичность, способность увеличивать кривизну при напряжении цилиарного тела и возвращаться к исходной форме при расслаблении) максимально приближались бы к естественному хрусталику; такие аккомодирующие модели ИОЛ уже разработаны, выпускаются и применяются в повседневной офтальмологической практике. Есть основания полагать, что в ближайшем обозримом будущем «аккомодационная проблема» будет так или иначе решена.
Но был найден еще один путь восстановления аметропического зрения: собственно «факичная» линза, имплантируемая не на замену хрусталику, а в дополнение к нему – в тех случаях, когда сохранены его прозрачность и способность к аккомодации. По сути, это те же очки или, скорее, контактные линзы, только носимые не снаружи глаза, а внутри него, и при правильном расчете рефракционной силы обеспечивающие, независимо от дистанции до объекта, проекцию изображения в точности на сетчатку.
Основными показаниями к имплантации факичных ИОЛ являются:
- близорукость в степени до 25 диоптрий;
- дальнозоркость в степени 20 диоптрий;
- астигматизм до 6 диоптрий;
- сочетание рефракционной аномалии с истончением роговой оболочки, что создает противопоказание для лазерной коррекции.
Лазерная коррекция или факичные линзы?
Как уже было отмечено, лазерная коррекция зрения имеет пусть небольшой (и постоянно сокращающийся по мере развития технологии), но все-таки перечень противопоказаний, абсолютных и относительных. Помимо упомянутой выше истонченной роговицы, в этот список входят глаукома, ретинопатии, сахарный диабет, инфекционно-воспалительные процессы, период лактации и др.; кроме того, даже самые современные лазеры и модификации метода LASIK не способны скорригировать рефракционную аномалию высоких степеней.
И хотя перечисленные противопоказания могут в той или иной мере распространяться также на имплантацию факичной ИОЛ, при сравнении этого варианта коррекции с лазерным нередко делается обоснованный выбор в пользу первого.
Как проходит операция?
К настоящему времени научно-технический прогресс сделал возможным решительный и, хотелось бы надеяться, безвозвратный поворот медицины в сторону вмешательств щадящих, малоинвазивных, безопасных, бескровных, с прогнозируемым результатом и минимальным реабилитационным периодом. Офтальмология и, в частности, офтальмохирургия является одним из общепризнанных лидеров на этом пути: большинство операций, сложнейших по сути и содержанию, производятся амбулаторно, «одним днем», без особой подготовки (требуется лишь тщательная и всесторонняя диагностика).
Имплантация факичной интраокулярной линзы – не исключение.
Согласно стандартному протоколу, процедура производится в стерильных условиях, поскольку требует разгерметизации глазного яблока. Анестезия местная, капельная, с совершенно достаточным эффектом (в общем наркозе необходимости нет). Голова и глаз фиксируются, накладываются специальные векодержатели, блокирующие рефлекторное моргание. В большинстве случаев, – не считая редких и осложненных клинических ситуаций, требующих разработки индивидуального плана вмешательства, – осуществляется один из двух основных вариантов имплантации.
В первом случае ИОЛ позиционируется в пространство между радужной оболочкой и роговицей. Доступ обеспечивается микроскопическим разрезом в роговичном слое; после внедрения и установки линзы накладывается саморассасывающийся шов и асептическая повязка на глаз. Общая продолжительность вмешательства (как иногда говорят, от «здравствуйте» до «спасибо») обычно не превышает получаса. При таком расположении ИОЛ заметить ее (в отличие от очков или даже контактных линз) можно только при очень пристальном всматривании с близкого расстояния.
Во втором варианте факичная линза помещается глубже – не перед радужкой, а позади нее. Такая операция выполняется через доступ в виде прокола (а не разреза) и, соответственно, швов не требует вообще, – входная перфорация быстро герметизируется естественным образом. Эластичная ИОЛ вводится в сложенном состоянии с помощью специального инструмента – инжектора, «впрыскивателя», – и упруго расправляется уже на месте, в нужной позиции. При такой имплантации увидеть линзу может только вооруженный микроскопом офтальмолог.
В любом случае пациенту по завершении процедуры предстоит провести непродолжительное время в клинике, после чего он осматривается оперировавшим хирургом и, – при отсутствии осложнений, – отправляется домой.
Видео операции
После установки факичной ИОЛ
Кардинальное изменение остроты зрения ощущается сразу же (аналогично тому, как меняется картина мира с надеванием очков), однако многие пациенты жалуются на определенный послеоперационный дискомфорт. Обязательный контрольный визит к офтальмохирургу назначается на следующее утро. Столь же обязательными для выполнения являются предписания и рекомендации врача, поэтому их лучше тщательно записать. Трудоспособность пациентом утрачивается лишь на день самой операции; вождение автомобиля также разрешается возобновить уже в первые послеоперационные сутки.
Дополнительная очковая или контактная коррекция в общем случае не требуется. Зрение обычно удается восстановить до 50%.
Как одну из существенных (и достаточно редких, что создает дополнительное преимущество перед конкурирующими техниками) особенностей метода следует отметить его обратимость: факичная ИОЛ эвакуируется с той же легкостью, как и имплантировалась. Однако на практике такой возможностью приходится воспользоваться в единичных случаях, например, при явных осложнениях, некорригируемых побочных эффектах или субъективной неудовлетворенности результатами.
Цены на факичные линзы
Всего лишь несколько глазных клиник Москвы предлагают установку переднекамерных ИОЛ по цене от 45 000 до 140 000 рублей (за 1 глаз). Стоимость варьируется исходя из модели ИОЛ и сложности операции.
Наш офтальмологический центр не проводит указанный вид операций в связи с большим количеством осложнений и неоправданным риском для пациента (см. ниже)!
Риски и осложнения операции
Хирургии, в том числе с приставкой «офтальмо-», без осложнений не бывает. Сегодня уже вполне допустимо уточнить: ПОКА не бывает, – но все же статистический риск осложнений при имплантации факичных внутриглазных линз значительно превышает нулевую отметку.
Хуже то, что среди этих редких осложнений встречаются достаточно серьезные и тяжелые, вплоть до отслоения сетчатки и/или инициации (запуска) катарактального процесса в естественном хрусталике. Сообщалось также о случаях интра- или постоперационного инфицирования, повреждениях эндотелиального заднего слоя роговой оболочки, патологических процессах в зрительном нерве вследствие возрастания внутриглазного давления. Относительно чаще пациенты отмечают иллюзию «ореола» вокруг светящихся объектов при низкой общей освещенности.
При появлении любых необычных или дискомфортных ощущений в прооперированном глазу необходимо по возможности быстро посетить лечащего офтальмолога.
Содержание данного раздела, таким образом, все же не позволяет рассматривать имплантацию факичной ИОЛ как однозначно предпочтительное и абсолютно безопасное решение рефракционных проблем. Единственным недостатком, который устраняется чрезвычайно быстро, – поскольку связан он исключительно с новизной метода, – является недостаточный объем статистических данных, в том числе катамнестических (в отдаленном периоде после операции), – но такие сведения, как и мировой клинический опыт имплантаций, накапливаются быстрыми темпами.
Кроме того, нет никаких оснований заканчивать обзор пессимистической интонацией: достоинства метода значительно превосходят его недостатки, результаты высоко оцениваются как специалистами, так и пациентами, и, в целом, техника имплантации факичной интраокулярной линзы, прошедшая масштабные клинические испытания и уже сегодня успешно внедренная в практику, признается перспективным методом рефракционной коррекции.
Можно ли пользоваться линзами после лазерной коррекции зрения?
Каждый человек, в анамнезе которого имеются нарушения зрения, желает поскорее от них избавиться. Для этих целей врачи-офтальмологи нередко рекомендуют своим пациентам провести лазерную коррекцию. У тех, кто планирует прибегнуть к проведению этой операции нередко возникает вопрос — можно ли носить контактные линзы после лазерной коррекции?
Глаза представляют собой весьма сложный механизм. Большинство людей даже не догадываются о том, какой процесс происходит в органах зрения человека каждую долю секунды, благодаря которому формируется четкая и яркая картинка. Световые лучи проходят через преломляющие части глазного яблока, а именно: роговицу, хрусталик, стекловидное тело. Затем они достигают сетчатой оболочки, после чего зрительный сигнал поступает в мозг по зрительному нерву, где проходит специальную обработку в соответствующей зоне. При таких нарушениях рефракции, как близорукость, дальнозоркость или астигматизм световые лучи не могут сконцентрироваться в одной точке, из-за чего изображение, видимое нами, является размытым. Именно поэтому врачи-офтальмологи назначают своим пациентам различные средства коррекции, наиболее популярными среди которых являются очки или контактные линзы. Данные оптические изделия позволяют скорректировать преломляющую силу наших зрительных органов таким образом, чтобы «собрать» световые лучи и доставить их к сетчатке, и сделать это за максимально короткое время. Однако обеспечить идеальное качество зрения навсегда ни с помощью очков, ни с помощью линз нельзя. В таких случаях врачи-офтальмологи и рекомендуют своим пациентам проведение лазерной коррекции зрения. Последствия данной процедуры таковы, что пациент может наслаждаться ярким и контрастным зрением без применения дополнительных средств. Однако однозначно назвать лазерную коррекцию идеальной панацеей, подходящей всем слабовидящим людям, было бы неверно. Так, например, многие из тех, кто успел оценить все прелести данной операции задаются вопросом — можно носить после лазерной коррекции линзы или нет?
Почему назначают после лазерной коррекции носить линзы?
Независимо от того, что такие операции, как LASIK, PRK, Epi-LASEK и другие разновидности лазерной коррекции зрения, весьма популярны сегодня и пользуются высоким спросом у клиентов офтальмологических клиник, они не всегда обеспечивают желаемый эффект. В большинстве случаев результаты коррекции зависят от индивидуальных особенностей организма, а именно: строения роговой оболочки, реакции глаза на лазер, а также адаптации глазных тканей после оперативного вмешательства. Как известно, данные процедуры позволяют изменить внешнюю поверхность глаза и удалить микроскопические частицы роговичных тканей. Такая работа поистине является ювелирной, ведь делать ее необходимо максимально внимательно. В противном случае, это может привести к тому, что роговая оболочка приобретет неровную форму, что, в свою очередь, может нарушить четкость зрительных функций и потребует дальнейшего использования линз.
Кому рекомендуют носить контактные линзы после лазерной коррекции?
Некоторые люди, перенесшие оперативное вмешательство, жалуются на то, что их зрение не улучшилось после операции. Как правило, они отмечают повышенную утомляемость глаз при продолжительной зрительной работе в течение дня, участившиеся головные боли, а также дискомфорт при управлении автомобилем в ночное время. Кроме того, нередко могут возникать «мушки», блики и ореолы изображений. Уже не первый год хирурги-офтальмологи предлагают исправить подобные нарушения повторным проведением операции. Однако, во-первых, соглашается на ее проведение не каждый пользователь линз, а во-вторых, бывает так, что форма роговицы не позволяет повторно выполнить данную процедуру. Большинство пользователей интересуются — можно ли продолжить использовать контактные линзы после операции?
Жесткие линзы после коррекции зрения
Проведении лазерной коррекции, как правило, существенно меняет первоначальную форму роговой оболочки, потому носить линзы, которые использовались пациентом ранее, не представляется возможным. Надеть их на глаз теперь не так просто. Что же делать в подобных ситуациях? Врачи-офтальмологи рекомендуют применять специальные ночные линзы, которые нередко называют жесткими, газопроницаемыми, или ортокератологическими. Данные модели отличаются большим диаметром, практичным асферическим дизайном, благодаря которому центр линзы имеет более плоскую форму, чем периферическая область. По сравнению с привычными мягкими моделями, эти оптические изделия отличаются повышенной прочностью, а потому не склонны к различного рода деформациям во время моргания, за счет чего видимая картинка не утрачивает своей стабильности при ношении данных линз. Некоторые пользователи пишут на форумах «я ношу жесткие линзы и не испытываю дискомфорта». Однако, в этом вопросе все индивидуально. Большинству пользователей, которые не использовали ранее газопроницаемые оптические изделия, требуется определенный адаптационный период. Многим из них врачи рекомендуют первое время носить линзы не полный день, а только несколько часов.
Контактные гибридные линзы
Еще одни контактные линзы после операции носят название гибридных. Это прекрасная альтернатива, которую имеют на сегодняшний день ночные линзы. По мнению специалистов, они эффективны в эксплуатации, а адаптация зрительных органов к ним требует всего нескольких дней. По мнению пользователям, которым врачи-офтальмологи порекомендовали носить гибридные линзы, в ношении они сравнимы с теми линзами, которые изготовлены на основе мягких полимеров.
Можно ли носить линзы после операции?
Возможность носить контактные линзы после лазерной коррекции зрения заботит многих людей. Поскольку процедура может не дать нужного эффекта или с ее помощью решалась только часть проблем с глазами, очки или контактные корректоры могли бы компенсировать неудовлетворительное состояние. Если использование очков для человека неприемлемо, то носить оптику — единственный выход. Контактные линзы после операции, выбор их вида, ограничения становятся важными.
Можно ли носить?
К операции обращаются с желанием улучшить зрение, решить проблему офтальмологической патологии либо убрать косметологический дефект. Несмотря на популярность процедуры, гарантировать качество и предсказать результаты операции не смогут ни в одной клинике — ряд индивидуальных показателей решает исход. Зрение может не восстановиться, возможно даже ухудшение изначального состояния. Дискомфорт может быть мало заметным, но иногда не дает нормально жить: развивается астигматизм, глаза быстро устают, не видят в сумерках и т. д.
После процедуры лазерной коррекции зрения носить линзы можно. В отдельных случаях врачи рекомендуют это делать. Показания следующие:
- Для компенсации, когда полное восстановление не произошло.
- Ухудшение состояния. Коррекция зрения сопровождается удалением микроскопических частиц роговицы, ее форма становится неровной. Как следствие — потеря четкости зрения или появление астигматизма. Если роговица уже тонкая и повторная коррекция невозможна, офтальмологи могут посоветовать носить линзы.
- Офтальмологические патологии. Некоторые операции не сопровождаются коррекцией остроты зрения. После исправления отдельных патологий, потребность в ношении очков или линз сохраняется.
- Ускорение реабилитации, что возможно с помощью временных линз.
- Эстетические изменения. Цветные, если человек хочет изменить оттенок или цвет глаз.
Вернуться к оглавлению
Какие нужны?
Все оптические изделия делятся на виды:
- жесткие, которые не меняют форму;
- мягкие, что принимают форму глаза, например, при моргании;
- гибридные, которые имеют характеристики как жестких, так мягких.
Другое условное деление — газопроницаемость, то есть возможность глаза «дышать». Если ее нет — глаз пересыхает, быстро устает. Соответственно, критерием подбора является высокая степень газопроницаемости. Как мягкие, так жесткие образцы дают доступ воздуху, только у мягких самые высокие показатели — не выше 38 единиц; у жестких — свыше 200. Под твердой оболочкой роговица дышит лучше. Отсутствие плотного контакта поверхностей не дает болезнетворным бактериям распространятся. Кроме того, после коррекции роговица меняется и надевать мягкие становится трудно. Для безопасности зрения после операции офтальмологи советуют переход с мягких на твердые, газопроницаемые образцы.
Ношение жестких вариантов наиболее щадящее: меньше натирают, обладают высокой воздухопроницаемостью, не способствуют распространению бактерий.
Можно носить две разновидности — жесткие и гибридные. Первые характеризуются большим диаметром и асферичной формой (в центральной части линза почти плоская, а по краям выпуклая). Делаются из полимеров, что сохраняют изначальное состояние и пропускают воздух. Вторые — гибридные — мягкие по краям и твердые в центре, позволяют лучше приспособиться, если пациент раньше пользовался только мягкими.
Особенности: есть ли альтернатива?
Чтобы эффект от использования оптических корректоров был максимальным, нужно дать время глазу привыкнуть. Офтальмологи советуют сначала носить неполный день, чтобы давать отдохнуть органам зрения, и начинать с гибридных, как более комфортных. Зачастую в послеоперационный период офтальмологи предлагают специальный вид оптики с увеличенным диаметром, асферической или более плоской формой в центре, нежели по краям. Такая конструкция еще называется «обратной геометрией». Уже есть успешные примеры коррекции миопии (близорукости) с помощью этих линз без операции. Преимущества таких альтернативных корректоров такие:
- устранение синдрома сухого глаза после вмешательства;
- возможность коррекции нерегулярного астигматизма и аберрации;
- подбор строго по индивидуальным показателям.
Вернуться к оглавлению
Когда начинать использовать?
Сразу после процедуры носить не рекомендуется. Время восстановления индивидуально, но ближайшие дни контакт с глазами должен быть минимальным. Нельзя пользоваться косметикой, напрягаться, делать резкие движения, а месяц не рекомендуется тереть и давить. Следовательно, использование контактных линз также исключается минимум на 2 недели. Более точные сроки определит офтальмолог, проводивший операцию.
Контактные линзы после лазерной коррекции зрения
Многие из тех кто носит контактные линзы задаются вопросом можно ли носить контактные линзы после лазерной коррекции зрения?
Стоит отметить что операцию, каковой является лазерная коррекция зрения, делают для того что бы вообще ничего уже не носить. Но если у вас возник такой вопрос, тогда читайте нашу статью.
В этой статье мы расскажем, можно ли носить контактные линзы после лазерной коррекции зрения и нужно ли это делать? Какие линзы использую и с какой целью. Если после операции ЛАСИК или другой операции ваше зрение недостаточно хорошее, то вы можете рассмотреть вариант использования газопроницаемый или гибридных контактных линз для того что бы улучшить ваше зрение. Такие контактные линзы имеют гладкую и жесткую поверхность. Эти линзы помогут исправить оптические недостатки, которые очки и мягкие контактные линзы исправить не могут.
Почему я не вижу четко после операции
Несмотря на высокие показатели успешности операции, ЛАСИК, ФРК и других процедур лазерной коррекции зрения, не гарантируют прекрасного зрения для всех. Ваши результаты зависят во многом от уникального строения роговицы, реакции на лазер и того, как ткани заживают после операции.
ЛАСИК и другие процедуры лазерной коррекции зрения изменяют переднюю поверхность вашего глаза, удаляя микроскопические кусочки ткани роговицы в нужном количестве. Иногда это может привести к неровной форме роговицы, что может сделать ваше зрение менее четкими после операции, чем это было, когда вы носили очки или контактные линзы до операции.
Когда нужно начинать использовать контактные линзы
У многих людей, которые имеют недостаточно хорошее зрение после операции, могут возникать проблемы, имеющие мягкое проявление и являются вполне терпимыми, многие их даже не замечают. Но для других, послеоперационные проблемы со зрением могут снизить качество жизни в целом. К таким проблемам можно отнести повышенную утомляемость глаз, головные боли и трудности вождения в ночное время.
Также могут возникать блики, ореолы, вспышки, звездообразования вокруг ярких предметов (фары, уличных фонари). Операция глаза по методу ЛАСИК и другие процедуры также могут иногда стать причиной развития астигматизма.
Иногда эти нарушения могут быть исправлены повторной операцией. Но ваша роговица может быть слишком тонкой для повторной операции. В этом случае вам могут помочь газопроницаемые контактные линзы или гибридные контактные линзы.
Газопроницаемые контактные линзы после операции
Газопроницаемые контактные линзы – это жесткие контактные линзы, которые сохраняют свою форму на глаза из-за плотности своего материала в отличие от мягких контактных линз, благодаря этому они меньше деформируются во время моргания глаз, что позволяет изображению оставаться стабильным.
Для сравнения, мягкие контактные линзы являются более гибкими, в результате чего их форма меняется в момент моргания, это означает, что мягкие контактные линзы не могут достичь того же эффекта , что газопроницаемые линзы.
Обычные очки также не позволяют изменить неровности на роговице. Очки могут исправить только основные аномалии рефракции — близорукость, дальнозоркость и астигматизма.
Гибридные контактные линзы и очки высокой четкости
Альтернативой газопроницаемым контактным линзам для коррекции зрения после рефракционной хирургии глаза являются гибридные контактные линзы и очки высокой четкости.
В большинстве случаев, гибридные контактные линзы эффективны в качестве газопроницаемых контактных линз в коррекции аберраций после операции и позволяют легче адаптироваться к газопроницаемым линзам. При ношении гибридные линзы сравнимы с мягкими контактными линзами.
Очки высокой четкости являются хорошим выбором для исправления незначительных аномалий рефракции, которые могут остаться после операции.
Специальный дизайн контактных линз для послеоперационного глаза
ЛАСИК и другие операции с применением лазера могут значительно изменить форму роговицы. Надевать контактные линзы на послеоперационной глаз является более сложным процессом, чем на глаз с обычной формой роговицы. В этом случае требуются специальная конструкция газопроницаемых линз или гибридных линз.
Модифицированные конструкции газопроницаемых линз могут иметь больший диаметр, асферический дизайн, где в центре линза является значительно более плоской, чем на периферии, они похожи на те, что используются в ортокератологии чтобы исправить близорукость и астигматизм без хирургического вмешательства. Многие офтальмологи рекомендуют такие линзы тем, кто не хочет проводить лазерную коррекцию зрения.
Если до операции вы не использовали газонепроницаемые линзы, то вам потребуется время что бы адаптироваться к ним. Возможно, поначалу вам придется носить линзы неполный рабочий день, прежде чем вы начнете чувствовать себя в них комфортно. Что бы надевать газонепроницаемые контактные линзы на глаза, которые подверглась операции, потребуются специальные навыки.
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
Факичная ИОЛ
При очень высокой степени близорукости в случае невозможности лазерной операции или очень тонкой или сухой роговице, в офтальмологических центрах предлагают дополнительно к собственному хрусталику имплантировать ещё и искусственную линзу для передней камеры глаза AcrySof® Cachet (Акрисоф Каше) компании Alcon. Эта операция является разумной альтернативой ЛАСИК и это шанс для пациента на жизнь без очков или контактных линз.
Новая линза AcrySof® Cachet имплантируется как «контактная линза в глазу» перед собственным хрусталиком. Для установки этой специально разработанной линзы из гибкого материала требуется лишь маленький прокол по краю роговицы.
Линза AcrySof® Cachet применяется при близорукости примерно от -6 до -18 D, при возрасте старше 21 года, здоровой роговице и устойчивых параметрах очков или контактных линз как минимум в течение 1-го года.
Линза Акрисоф Каше сделана из испытанного, надёжного материала: во всём мире уже проведено боле 50-и миллионов имплантаций линз типа AcrySof®.
Преимущества линзы Акрисоф Каше:
Стабильная коррекция аметропии, при необходимости линзу можно опять удалить;
Высокое оптическое качество;
Роговица не изменяется, поэтому этот метод лечения также показан при очень сухих глазах;
Сохранение собственной линзы (хрусталика) и её способности аккомодации (возможность видеть предметы чётко как вблизи, так и вдали);
Короткая продолжительность операции (примерно 15 минут);
Операция, как правило, проводится амбулаторно и безболезненно.
Данная линза работает вместе с естественным хрусталиком глаза, помогая сфокусировать лучи света для более острого зрения на расстоянии и добавляя оптическую силу, необходимую для коррекции аметропии. Имплантируется с помощью специального инжектора в свернутом виде через микропрокол роговицы (без швов) в переднюю камеру глаза (между собственным хрусталиком и роговицей). Линза сама расправляясь устанавливается как бы враспор, плотно, непосредственно в проекции зрачка.
Таким образом, общая анатомия глаза не меняется, а лишь добавляется корригирующая линза: суть как у контактной линзы, только она не на поверхности глаза, а внутри него. Это позволяет сохранить аккомодацию – способность видеть на разных расстояниях, а также коррегировать с помощью аккомодации остаточные дефекты рефракции. Поэтому послеоперационнаяострота зрения иногда даже выше той, что была до операции с максимально полной коррекцией. Клинические испытания линзы проходили более 10 лет и доказали её безопасность и эффективность.
Линзу AcrySof® Cachet имплантируют лишь очень опытные офтальмохирурги, так как это вмешательство во внутренней части глаза, а не на внешней, поэтому здесь уделяется больше внимания пред- и послеоперационному периоду, нежели при лазерной коррекции зрения.
Где можно имплантировать линзу AcrySof® Cachet:
Операцию по имплантации факичной переднекамерной линзы необходимо проводить в современной клинике, оснащенной самым современным оборудованием. Рекомендуем вам выбирать медицинское учреждение, в котором работают высокопрофессиональные хирурги-офтальмологи. Внимательный подход персонала, забота о пациенте на каждом этапе позволят достичь гарантированного результата.
Современный метод лечения глаз без операции: контактные линзы для коррекции зрения
Контактные линзы для коррекции зрения — прозрачные небольшие оптические изделия.
Они исправляют остроту зрения при надевании на роговицу глазного яблока с помощью пальцев рук или специального приспособления.
В каких случаях врачи советуют использование линз для коррекции зрения?
Если пациент болен близорукостью (миопией), дальнозоркостью (гиперметропией), пресбиопией, косоглазием или астигматизмом, не имеет противопоказаний по ношению контактной оптики, то врачи предлагают метод коррекции на выбор.
Но если человек ведёт активный образ жизни, много занимается спортом, имеет большую ошибку рефракции или обладает анизометропией, то офтальмологи советуют носить именно линзы.
Принцип восстановления контактной оптикой
Суть работы этих изделий заключается в преломлении света и правильной фокусировке изображения на сетчатку.
Линзы делятся на сферические и асферические, в первых преломление происходит в центре её купола, а у вторых свет преломляется в горизонтальной или вертикальной линии.
Для повышения остроты зрения при близорукости используются сферические минусовые средства коррекции, они смещают фокус назад на сетчатку. Сферические плюсовые линзы находят применение при гиперметропии, их задача — сдвинуть фокус вперёд на сетчатку.
При астигматизме используют асферическую жёсткую цилиндрическую контактную оптику.
Для коррекции косоглазия в ход идут асферические призматические линзы. В одной части они толще, в другой тоньше, что позволяет дать правильное изображение.
Ночные средства коррекции надевают перед сном, благодаря своей жёсткой форме они меняют поверхность роговицы, делая её более плоской. За счёт этого на следующий день после пробуждения человек видит чётко.
Однако зрение может быть восстановлено не полностью, если линза во время сна сместилась с роговицы. В таком случае человек не будет видеть идеально, но и надеть очки или линзы в этот день тоже не сможет, так как они рассчитаны на другие диоптрии.
Показания и противопоказания к ношению
Показаниями к использованию контактной оптики являются и наличие таких глазных заболеваний, как:
- Анизометропия.
- Синдром «сухого глаза».
- Буллезная кератопатия.
- Кератоконус.
Фото 1. Глаз с заболеванием буллезной кератопатией. При такой патологии рекомендуется носить контактные линзы.
- Воспаления зрительных органов (конъюнктивит, воспаления роговицы, век).
- Хронический бронхит.
- Гайморит, воспаление носовых пазух.
- Аллергия или сухость глаз.
- Слезоточивость.
- Подвывих хрусталика.
Фото 2. Подвывих хрусталика на картинке, заболевание является противопоказанием к ношению линз.
- Глаукома.
- ВИЧ.
- Туберкулёз.
- Глазные инфекции.
- Демодекоз.
- Приём антигистаминных и мочегонных средств, лекарств от насморка.
Польза и вред от применения цветных изделий
Цветные изделия с диоптриями бывают полностью перекрывающими радужную оболочку глаза и оттеночными. Используются в следующих случаях:
- Если есть бельмо.
- Рубцы.
- Альбинизм.
- Отсутствует радужка.
Фото 3. Отсутствие радужки глаза, при этом заболевании офтальмологи рекомендуют носить цветные линзы.
- Разный цвет глаз.
- Желание поменять оттенок глаз.
- Для защиты от ультрафиолетового излучения.
Справка! Вред цветные средства коррекции принесут, если не соблюдать условия хранения, срока годности и гигиены. Линзы должен подобрать офтальмолог.
Как правило, диоптрии для контактной оптики выбираются меньше, чем при коррекции очками, так как мышцы органов зрения продолжают работать. Противопоказания для цветных изделий те же, что и для обычных корректирующих контактных линз.
Контактная коррекция против лазерной: плюсы и минусы
- Стоит дешевле, чем проведение операции.
- ЛКЗ запрещена несовершеннолетним пациентам. Но в это время можно пользоваться линзами, для них нет ограничений по возрасту, главное — соблюдать правила ухода.
- Возможность менять цвет радужки.
- Лазерная коррекция не гарантирует исправление зрения навсегда. Есть риски, что после неё зрение через какое-то время снова начнёт снижаться.
- Разрешается носить во время беременности и лактации, операцию же проводить в этот период запрещено.
- Если нет уверенности в обеспечении должного ухода и хранения изделий, лучше не пользоваться ими, так как есть риск занести инфекцию при неправильной эксплуатации.
- Лазерная коррекция исправляет зрение на длительный период, в то время как линзы — на короткий.
Что такое имплантация?
Существуют имплантируемая контактная оптика для коррекции остроты зрения, которая называется факичными интраокулярными линзами. При проведении операции они помещаются внутрь глаза.
Фото 4. Факичная имплантируемая силиконовая линза, которая во время операции вживляется внутрь глаза.
Благодаря такому расположению, имплант помогает правильно преломлять свет, что даёт в итоге чёткое изображение без искажений. Материал такого изделия выполнен из силикона, который биологически совместим с тканями глаза, защищает их, отсеивая ультрафиолетовое излучение.
Импланты не ощущаются в зрительных органах и незаметны визуально. Они делятся на переднекамерные, заднекамерные и иридофиксационные. Заднекамерные факичные линзы располагаются в пространстве между хрусталиком и радужкой глаза, никак не фиксируется, потому что не съезжают и не меняют своего положения.
Переднекамерные вживляют между радужной оболочкой глаза и роговицей. Иридофиксационные средства коррекции вставляются в саму радужку.
- http://glaza.guru/lechenie/operatsii/intraokulyarnye-linzy/fakichnye-iol.html
- http://moscoweyes.ru/mikrokhirurgiya-glaza-operacii/fakichnie-iol
- http://www.ochkov.net/informaciya/stati/mozhno-li-nosit-kontaktnye-linzy-posle-lazernoj-korrekcii-zreniya.htm
- http://etoglaza.ru/hirurgia/kontaktnye-linzy-posle-operatsii.html
- http://about-vision.ru/kontaktny-e-linzy-posle-lazernoj-korrektsii/
- http://proglaza.ru/lechenie-glaz/operacii-na-glaza/alternativa-lasik.html
- http://linza.guru/kontaktnie-linzi/kontakt-korrektsiya/
 недостаточная толщина роговой оболочки;
недостаточная толщина роговой оболочки; общий и биохимический анализ крови;
общий и биохимический анализ крови; перед радужной оболочкой глаза – переднекамерные факичные линзы;
перед радужной оболочкой глаза – переднекамерные факичные линзы; поднимать тяжести массой 5 и более килограммов;
поднимать тяжести массой 5 и более килограммов;