Орган зрения имеет сложное строение, будучи при этом хрупким, поэтому нуждается в бережном отношении. Речь идет не только о гигиене зрения, но и о защите от травм, из-за которых возможно повреждение оптического аппарата. Неудивительно, если глаз плохо видит после удара – от подобных травм нередко ухудшается зрение, а порой они способны обернуться для пациента слепотой.
Различные болезни глаз могут возникать даже при попадании в орган зрения соринки, а если происходит ушиб глазного яблока, не исключено повреждение сетчатки, роговицы, хрусталика, стекловидного тела.
Такие травмы относятся к прямым контузиям, и произойти они могут разными способами — начиная от удара в глаз кулаком, и заканчивая ударами разного размера и объема объектами. Травму можно получить, например, при попадании в глаз снежка или пейнтбольного шарика. К слову, в последнем варианте, если попадание шарика прямое, во многих случаях травма приводит к тому, что глазное яблоко разрушается, а пациент может лишиться зрения.
В зависимости от того, какой силы произошел удар, какова была скорость объекта, которым он был нанесен, происходят изменения в его структуре разной степени. Это может быть как кровоизлияние — в толщу век либо в самой структуре глаза, из-за чего образуется гемофтальм или гифема. Последствия могут быть и еще более серьезными – разрыв либо разрушение глазного яблока.
После удара в глаз человек может плохо видеть из-за кровоизлияния
Прямой удар в область органа зрения влечет за собой кратковременное смещение его структур кзади. Глазное яблоко представляет собой замкнутую конструкцию, которая заполнена жидкостью, и она является несжимаемой. В силу этого смещение от удара провоцирует интенсивное растяжение в ширину фиброзной капсулы.
В результате травмы роговица уплощается, а иногда и прогибается внутрь, из-за чего резко повышается внутриглазное давление. Если произошел очень сильный удар, не исключена отечность роговицы.
Вследствие повышенного давления расширяется зрачок, что может обернуться его надрывами. Жидкость, находящаяся в передней глазной камере, перемещается к углу последней, из-за чего возможно отсоединение радужной оболочки от корня.
Если вследствие удара в глаз смещается хрусталик, может повредиться цинновая связка. В подобных случаях может образоваться подвывих хрусталика разной степени. В некоторых ситуациях вывих происходит в переднюю камеру либо в стекловидное тело. Это чревато развитием катаракты, а иногда и разрывом капсулы хрусталика.
При сильных повреждениях сосудов развивается гемофтальм (кровоизлияние в стекловидное тело) либо гифема (кровоизлияние в переднюю глазную камеру). В зависимости от степени сосудистых повреждений объем крови может измеряться как единичными кровянистыми включениями, так и количеством, заполняющим весь орган зрения.
Из-за натяжения вследствие смещения глазных структур может произойти расслаивание сетчатки либо ее разрывы, отслойка. В ряде случаев образуется отечность сетчатки.
Если сила удара большая, может разорваться фиброзная оболочка.
Сильные ушибы способны спровоцировать перелом канала зрительного нерва либо стен орбиты.
Все эти результаты удара в глаз, способствующие смещению, а иногда и повреждению целостности и расположения оптических составляющих, приводят к тому, что глаз плохо видит. В некоторых случаях это явление носит временный характер, а если проблема вовремя не решается, не осуществляется лечение, возможна утрата зрения.
Болевые ощущения, светобоязнь, покраснение – такими последствиями может сопровождаться травма. В некоторых случаях подобные признаки могут не давать о себе знать, если не произошло существенных изменений в структуре глазного яблока, его разрыва.
Тем не менее спустя некоторое время пациент может заметить, что ухудшилось его зрение. Причиной тому может стать даже старая травма глаза, которая сначала никаких видимых осложнений не дала. В связи с этим после удара органа зрения рекомендуется регулярно посещать офтальмолога.
Заниматься самолечением, даже если ушиб был несильным, не следует – обязательно обратитесь к врачу, который обследует, назначит лечение, меры предотвращения развития осложнений в будущем, а они могут быть очень серьезными – вплоть до потери зрения.
До обращения к доктору или приезда «скорой» нужно предпринять следующие шаги в качестве первой помощи:
- Глазу, на который пришелся удар, необходимо обеспечить покой. Не двигайте глазами, головой, не совершайте наклонов туловищем, отказаться следует даже от минимальных физических нагрузок, подъема тяжестей;
- Приложите холод – лед, обернув его в хлопчатобумажную ткань, холодный металлический предмет. Это поможет избежать отечности или снизить ее объемы, в том числе и отечности, синяка под глазом или над ним. Холод рекомендуется прикладывать в первые 2-3 часа после получения травмы;
- На орган зрения, получивший травму, необходимо наложить повязку из стерильной марли. Можно пропитать ее каплями для глаз, например, «Альбуцидом» или «Левомицетином». Этот шаг позволит произвести профилактику возникновения болезней глаз инфекционного характера.
Чтобы точно установить причину тому, что глаз плохо видит после удара, необходимо исследовать глазное яблоко для выявления полученных повреждений, оценки состояния органов зрения и прогнозов возможных осложнений.
Для этого врач производит осмотр глаза пациента с применением специальных приборов, с помощью которых увеличивается изображение глазных структур. Это позволяет в деталях осмотреть орган зрения, адекватно оценить состояние глаза, степень повреждения.
Иногда результаты травмы не позволяют тщательно исследовать глазное яблоко, и в этом случае применяются дополнительные диагностические методы:
- Ультразвуковое исследование, МРТ (магнитно-резонансная терапия). Эти методы позволяют изучить, в каком состоянии пребывают ткани, расположенные за глазным яблоком, объем и локализацию кровоизлияний. Данные способы диагностики позволяют выявить степень смещения глазных структур, уровень их повреждения;
- КТ (компьютерная томография), рентгенография. Благодаря этим диагностическим методам удается изучить, насколько повреждены стенки орбиты и зрительный нерв, и повреждены ли они вообще. К тому же необходимо убедиться, что в глазное яблоко не попало инородное тело, для чего тоже используются эти способы исследования.
Если глаз плохо видит после удара, терапия зависит от того, какие повреждения и в какой степени были ему нанесены. Своевременно принятые меры могут поспособствовать тому, что все последствия травмы устраняются без следа.
В сложных ситуациях пациенту показана госпитализация.
После удара в глаз к нему нужно приложить холод
В рамках лечения проводятся следующие меры:
- Чтобы обезопасить пациента от столбняка, делается инъекция с применением противостолбнячной сыворотки;
- В качестве профилактики развития разного рода болезней глаз больному рекомендуют принять внутрь такие препараты, как «Сульфадиметоксин» либо «Норсульфазол»;
- Во избежание развития воспалительного процесса, присоединения инфекции капают левомицетиновые капли с концентрацией в 0,25% в поврежденный глаз;
- Если началось кровоизлияние или есть риск его возникновения, назначаются внутримышечные кровеостанавливающие медикаменты (например, «Дицинон», «Аскорутин», глюконат кальция);
- Чтобы предотвратить воспалительный процесс, используются противовоспалительные препараты внутримышечно либо внутрь;
- Для улучшения психологического состояния пациента назначаются успокаивающие и обезболивающие средства;
- При наличии поверхностных повреждений показано использование антибактериальных мазей;
- Если диагностируются серьезные повреждения глаз, разрыв глазного яблока, фиброзной капсулы, показано хирургическое вмешательство.
Все эти лечебные меры позволяют предотвратить развитие серьезных осложнений и способствуют их устранению. Врач может назначить дополнительные способы лечения, препараты в зависимости от состояния пациента, диагностированных проблем.
Если лечение осуществляется в домашних условиях, устранить покраснение, болевые ощущения, восстановить остроту зрения помогут компрессы с сырым картофелем, бодягой. Но это лишь дополнительные методы лечения, и только на них полагаться не следует – львиная доля лечебного эффекта приходится на терапию методами традиционной медицины.
источник
При боевых травмах черепа и мозга часто имеют место изменения со стороны органа зрения. Они происходят на почве непосредственного повреждения коркового отдела зрительного анализатора, зрительных путей и черепномозговых нервов, иннер-вирующих глаз и его придатки, либо вторичным путем, в результате вызванных травмой центральной нервной системы рефлекторных расстройств мозгового кровообращения, повышения внутричерепного давления, воспалительных процессов в веществе мозга и его оболочках и т. п.
Изменения могут быть констатированы со стороны различных отделов органа зрения: век, глазницы, глазодвигательного аппарата, глазного дна, зрительных путей. Они могут возникнуть в момент ранения или спустя некоторое время после него.
На веках после переломов черепа иногда появляются кровоизлияния под кожу, известные под названием «очков». Они особо характерны для переломов основания черепа. Такие кровоподтеки появляются обычно спустя сутки и позже после повреждения и могут иметь важное диагностическое значение.
Кровоизлияния в глазницу на почве переломов черепа могут сопровождаться появлением экзофталма, смещением или ограничением подвижности глазного яблока. Субъективно эти смещения выражаются иногда в появлении диплопии, не укладывающейся в обычную схему мышечных диплопии.
Переломы основания черепа иногда распространяются в виде трещин на зрительный канал; переломы лобной чешуи распространяются на верхнюю стенку глазницы; переломы верхней челюсти— на нижнюю стенку глазницы.
На почве травматического разрыва внутренней сонной артерии в пещеристой пазухе и образующегося при этом соустья между ними может возникнуть пульсирующий экзофталм. При этом, кроме выпячивания глазного яблока, можно обнаружить расширенные и извитые сосуды век и глазного яблока, а также пульсацию его, видимую или прощупываемую пальцем.
С помощью стетоскопа, приложенного к векам, удается прослушать дующий шум. В верхне-внутреннем углу глазницы иногда удается прощупать утолщенную и пульсирующую верхнюю глазничную вену.
Пульсирующий экзофталм беспокоит пострадавшего мучительным шумом в голове и косметическими нарушениями. В таких случаях приходится прибегать к оперативному лечению (перекручивание и перевязка верхней глазничной вены по С. С. Головину; перевязка общей сонной артерии на шее). Техника этих вмешательств описана в специальных руководствах по глазной хирургии.
При травмах черепа могут наблюдаться различные двигательные, чувствительные и трофические расстройства со стороны органа зрения. Чаще всего это — параличи или парезы, связанные с распространением переломов и трещин костей черепа на область глазницы.
Но наряду с такими расстройствами при травмах черепа могут иметь место параличи на почве внутричерепных поражений соответствующих нервных стволов и ядер. Сюда относятся параличи наружных глазных мышц, нарушения ассоциированных движений, паралитический птоз и лагофталм, зрачковые расстройства. Основной причиной их являются переломы основания черепа и кровоизлияния в вещество мозга (преимущественно на дне IV желудочка).
Из двигательных нервов наиболее часто поражается при травмах черепа отводящий нерв и несколько реже — блоковидный, глазодвигательный и лицевой нервы. Возникающие параличи могут носить изолированный или комбинированный характер.
Более частое повреждение отводящего нерва находит себе объяснение в его анатомических особенностях: он тесно прилегает к пирамиде височной кости, легко ранимой при переломах основания черепа.
Поражения глазодвигательного нерва могут локализоваться в любом пункте на его протяжении. В зависимости от локализации повреждения будут наблюдаться те или иные симптомы: мидриаз, паралитическое косоглазие, птоз или комбинация их. При травматических параличах глазных мышц редко наблюдается диплопия. Е. Ж. Трон объясняет это сопутствующим понижением зрения вследствие контузионных изменений со стороны зрительных нервов и глазного дна.
При тупых травмах черепа часто наблюдается одностороннее расширение зрачка с отсутствием реакции на свет. Причиной его являются перелом основания черепа, набухание мозга, субдуральные или эпидуральные кровоизлияния, ведущие к местному повышению внутричерепного давления. Патогенез одностороннего расширения зрачков при тупой травме черепа остается пока недостаточно выясненным.
Обычно расширение зрачка наблюдается на стороне поражения, но в отдельных случаях может иметь место двустороннее расширение зрачков с отсутствием реакции на свет.
Одностороннее расширение зрачка с отсутствием реакции на свет после травмы черепа рассматривается как важный симптом нарастающего сдавления мозга, указывающий на сторону поражения. За состоянием зрачков у таких раненых необходимо систематически и тщательно следить. Чтобы не пропустить появления этого симптома, следует избегать в таких случаях применения мидриатических средств.
Стойкие зрачковые нарушения при травмах черепа давностью больше 20—30 дней заставляют предположить значительное поражение головного мозга (В. А. Смирнов).
Отличить паралич глазных мышц базального происхождения от параличей глазничной локализации можно только по сопутствующим симптомам. На глазничное происхождение паралича указывают имеющиеся иногда явные признаки повреждения глазницы, экзофталм, энофталм, офталмоскопические изменения. В пользу базального характера параличей глазных мышц может говорить наличие одновременного одностороннего поражения ряда черепномозговых нервов.
При ранениях и тупых травмах черепа могут иногда иметь место различные расстройства чувствительности и трофики на почве повреждения тройничного нерва. Они носят характер гиперестезии, гипестезий, анестезий или парестезии кожи век, конъюнктивы и роговицы; извращений конъюнктивального и корнеального рефлексов. На почве повреждений тройничного нерва может развиться невропаралитический кератит.
источник

При ударе органа зрения нельзя заниматься самолечением и искать причину без специалиста.
Подходящее место для обращения – офтальмологическая клиника, травмпункт в данном случае не подходит.
Если произошел удар, важно в кратчайшие сроки посетить офтальмолога для установления произошедших изменений, их причины, проведения полной диагностики и назначения комплексного лечения.
Травма глаза может произойти в результате бытового случая, удара кулаком, попадании мячика или снежка, падения. Изменения в органе зрения и их степень зависят от причины, силы и места удара (хрусталик, глазное яблоко или другая часть), скорости движущегося объекта.
При ударе в глаз пациента беспокоят дискомфорт, болевой синдром различной силы, светобоязнь и покраснение, затуманивание и ухудшение зрения.
При травме происходит кровоизлияние . Оно может быть локализовано в различных частях органа зрения (гемофтальм, гифема).
Структуры глаза на время смещаются назад, фиброзная капсула интенсивно увеличивается в ширину. Это приводит к уплощению роговицы и ее прогибу внутрь, повышению внутриглазного давления. Может наблюдаться отек.
Если повысилось внутриглазное давление, это приводит к расширению зрачка и его надрыву. Возможно отслоение радужки глаза и сетчатки.
При попадании в область хрусталика происходит его смещение и подвывих. Это провоцирует разрыв хрусталика, развитие катаракты.
При чрезмерно сильных ударах может быть перелом зрительного канала или стен орбиты.
Все, что происходит с органом зрения после удара, может привести к затуманиванию и ухудшению видимости:
- временный спазм аккомодации;
- повреждение части глаза;
- гемофтальм – кровоизлияние в стекловидное тело;
- кровоизлияние в переднюю часть органа зрения (гифема);
- отслойка сетчатки;
- разрушение глазного яблока или разрыв;
- отек сетчатки;
- перелом зрительного канала;
- катаракта;
- повышенное внутриглазное давление и как следствие отслоение радужки.
Определение причин ухудшения зрения и возможных осложнений включает следующие мероприятия:
- визуальный осмотр;
- исследование внутриглазного дна;
- изучение состояния глазного яблока, составляющих органа зрения на предмет целостности и поражения.
При необходимости проводится рентген, МРТ, КТ, ультразвуковое исследование.
Данные диагностические процедуры позволяют выявить состояние тканей за глазным яблоком, характеристики кровоизлияния, степень повреждения и возможное смещение глазных структур, изучить состояние зрительного нерва и орбиты, исключить наличие инородного тела в глазу.
Для назначения лечения необходимо обратиться к офтальмологу.
- Для предупреждения развития столбняка, инфекции передающейся через травмированный эпителий, вкалывается специальная сыворотка и даются медикаменты.
- В поврежденный глаз для предотвращения инфицирования закапывают Левомицетин, Тобрекс, Сульфацил натрия, Нормакс или другие антибактериальные, противомикробные препараты.
- При кровоизлиянии назначают внутримышечно или внутрь в виде таблеток Дицинон, Этамзилат, Глюконат кальция. Для укрепления стенок сосудов дополнительно рекомендованы витамины Аскорутин.
- Для снятия воспаления и боли применяются таблетки, порошки или уколы при чрезмерном болевом синдроме: Найз, Нимесил, Мовалис или Мелоксикам, Нурофен, Анальгин, Диклофенак или Вольтарен.
- Травма глаза сопровождается угнетенным психологическим состоянием, поэтому дополнительно рекомендованы успокаивающие средства: Персен, Пустырник, Валериана, Афобазол и другие.
- Если при диагностике выявлены серьезные повреждения структурных единиц глаза, их разрыв, необходимо оперативное хирургическое вмешательство.
При тяжелом состоянии необходима госпитализация.
Для профилактики развития осложнений после удара в глаз необходимо придерживаться следующих рекомендаций. Они составляют первую помощь при травме:
- Для снижения припухлости и спада гематомы рекомендуется спать полусидя.
- После удара в течение двух суток к глазу прикладывать каждый час холод, обернутый хлопковой тканью. По истечению этого срока холод заменить теплом, делать массаж тканей около гематомы.
- Независимо от степени удара, его проявлений обратиться к офтальмологу для выяснения последствий и возможных осложнений.
При отсутствии изменений глазного яблока симптомы после удара в глаз проходят в течение 2-3 недель. Если они не проходят или усиливаются по истечению данного срока, необходимо обратиться к офтальмологу.
Первая помощь при ударе в глаз и облегчение последствий травмы.
источник
Травмы глаза могут не быть проникающими, а носить характер контузии – интенсивного механического сотрясения или удара. Однако чаще ушиб глазного яблока сочетается с нарушениями целостности роговицы – от лёгкой раны с повреждением лишь внешнего эпителиального слоя до серьёзных травм, затрагивающих глубинные структуры глаза.
Поскольку по бокам глаз естественным образом защищён утолщёнными краями глазницы, вектор контузии обычно направлен снизу и спереди внутрь глаза. Ушиб представляет собой резкое и очень быстрое сдавление с одновременным пикообразным повышением внутриглазного давления. Такое развитие событий даже при лёгкой контузии приводит к повреждению хрупких внутриглазных структур. Если же сила удара достаточно велика, возможен даже разрыв плотной наружной капсулы глаза.
Наиболее распространенный симптом контузии – кровоизлияния в стекловидное тело и переднюю камеру глаза. Это может свидетельствовать о повреждении не только сосудов, но и радужной оболочки и/или цилиарного тела. В тяжёлых случаях происходит иридодиализ – отрыв радужной оболочки от её корня. После рассасывания образовавшихся сгустков крови в этом случае обнаруживается чёрное отверстие (при исследовании с помощью офтальмоскопа оно имеет ярко-красный оттенок). Отрыв радужки приводит к деформации зрачка. Сквозь зону отрыва могут быть видны хрусталик и волокна цинновой связки. Иногда наблюдаются лишь частичные надрывы; в других случаях линии разрывов расходятся радиально. Если контузия охватывает цилиарное тело, на это может указывать светобоязнь, боли при пальпации глаза, а также развитие острой цилиарной инфекции.
Если контузия приводит к разрывам сосудистой оболочки, их локализацию возможно определить посредством офтальмоскопии только после рассасывания гематом.
Опаснейшее осложнение ушиба глазного яблока – отслоение сетчатки. Разрыв сосудов может привести к нарушению питания ретинальной ткани и мгновенному (или отсроченному) её отслоению. К сожалению, в случаях контузии наибольший статистический риск приходится на зону жёлтого пятна – чаще всего страдает самая чувствительная к свету область сетчатки, обеспечивающая четкое центральное зрение.
Случаи, когда ушиб глазного яблока приводит к разрыву его наружной капсулы, являются, безусловно, наиболее тяжёлыми. Нарушение целостности склеры обычно имеет серповидную форму и возникает в верхней части глазного яблока. Такая рана может сочетаться с разрывами конъюнктивы или быть подконъюнктивальной.
Разрыв склеры, как правило, располагается в 1-2 мм от лимба и соответствует положению шлеммова канала. Именно в этой области толщина склеры минимальна. Если склера разрывается в других частях, рана имеет неровные очертания и угрожает выпадением внутренних структур глазного яблока.
Нередко обширные кровоизлияния затрудняют точную диагностику, поскольку локализация и площадь раны скрыты гематомами. В этом случае факт разрыва или контузии устанавливается по косвенным признакам: снижению внутриглазного давления, пигментации стекловидного тела, болезненности.
Острота зрения при контузионном отёке также существенно снижается из-за диффузного помутнения роговицы, вследствие реактивной гипертензии глаза или на фоне образовавшейся эрозии эндотелия.
Наиболее глубоко расположенный зрительный нерв в результате ушиба может повреждаться костными осколками и/или инородными телами. Также он может быть сдавлен гематомой в процессе обширного кровоизлияния. Симптоматика при этом включает расстройства зрительных функций: изменение полей зрения, нечёткость, двоение и пр. Сильное сдавление диска зрительного нерва может результировать и полной слепотой. Зрачок при этом расширен, сочувственная реакция сохранна, но отсутствует реакция на свет.
По степени тяжести контузии классифицируют следующим образом:
1 степень (легкая)- острота зрения пострадвашего не страдает по результатам выздоровления. Могут отмечаться проходящие признаки, такие как: эрозия и отек роговицы, парез цилиарной мышцы, невыраженная гифема). Лечение медикаментозное.
2 степень (средней тяжести) — имеются выраженные травматические повреждения структур глаза, которые не проходят самостоятельно, требуя хирургического лечения. У пациента находят кровоизлияния в четчатку и стекловидное тело, отрыв связок хрусталика (сублюксация), травматическую катаракту.
3 степень (тяжелая) — тяжелые повреждения структур глазного яблока: отрыв (вывих) хрусталика в стекловидное тело, отслоение сетчатки, гемофтальм. Требуется витреоретинальная хирургия в условиях стационара, реконструктивные вмешательства.
К наиболее частым осложнениям ушиба в посконтузионном периоде относятся гипертензия и гипотония глаза, а также изменения переднего отдела увеального тракта.
В гипертензии после ушиба различают две фазы: незамедлительно развивается рефлекторное повышение ВГД сосудисто-нервного генеза, затем следует отток жидкости, который продолжается в течение 1-2 суток и может привести к гипотонии.
Вторая фаза гипотонии отмечается в течение недель и даже месяцев после контузии. Известны случаи, когда отдалённые последствия ушибов глаза проявлялись глаукоматозными нарушениями через 10-15 лет вследствие посттравматических изменений в радужно-роговичном угле.
Гипотония после контузионной компрессии встречается реже и развивается, как правило, на фоне разрывов в переднем отрезке глазного яблока. Устойчивая глубокая гипотония приводит к миопии и отёку диска зрительного нерва.
Прогноз при контузиях глазного яблока зависит от возникших нарушений и развившихся реактивных явлений. На исход и продолжительность восстановительного периода влияют следующие факторы:
- степень поражения сосудистой системы;
- изменения офтальмотонуса;
- локализация и площадь травмированных тканей;
- объём и локализация кровоизлияний;
- наличие/отсутствие воспалительного процесса после травмирования.
В ближайшем периоде (1-2 недели после контузии) лечение включает:
- седативные средства (валериана, соединения брома, люминал);
- препараты, стимулирующие отвод жидкости (2%-ный или 3%-ный раствор хлорида кальция, внутривенные инъекции глюкозы, мочегонные средства);
- тромболитические и тромбопрофилактические препараты;
- лекарственные средства с эффектом укрепления сосудистых стенок;
- противовоспалительные капли и мази.
Наш офтальмологический центр располагает специалистами мирового уровня, в т.ч. витреоретинальными хирургами и офтальмологами, занимающимися реконструкцией глазного яблока после травм. См. раздел «Наши врачи». Собственный стационар, наличие самого современного оборудования ведущих мировых производителей и необходимых материалов (в.ч. собственного банка роговичных биотрансплантантов) позволяют помогать пациентам в кратчайшие сроки и на самом высоком уровне!
Дальнейшая тактика определяется по мере рассасывания гематом, что делает возможной точную диагностику масштаба и характера имеющихся вследствие травмы повреждений. Могут быть назначены:
- при снижении прозрачности хрусталика – тауфон, витаминные и антиоксидантные комплексы;
- при изменениях в ретинальной ткани – внутривенные инъекции 10%-ного раствора хлористого натрия, пероральный прием дицинона и аскорутина;
- при контузиях цилиарного тела – анальгетики, в случае гипертензионной тенденции – 0,5%-ный раствор тимола, 0,1%-ный раствор дексаметазона в форме глазных капель четырежды в день;
- при механическом разрыве склеры – 11,25%-ный раствор левомицетина в каплях и 20%-ный раствор сульфацил-натрия;
- при ретробульбарной гематоме – таблетированный диакарб в однократной дозе 250 мг, 0,5%-ный раствор тимолола в конъюнктивальный мешок, внутривенная инъекция 20%-ного раствора маннитола;
- при повреждениях радужной оболочки: в случае мидриаза – 1%-ный раствор пилокарпина, в случае миоза – 1%-ный раствор циклопентолата;
- при контузиях сосудистой оболочки – аскорутин и дицинон перорально, осмотерапия: 10 мл 10%-ного раствора хлористого натрия или 40%-ный раствор глюкозы 20 мл как внутривенная инъекция;
- при смещениях хрусталика – антисептические глазные капли (напр., 0,25%-ный раствор левомицетина), в случае повышения ВГД – 0,5%-ный раствор тимолола, перорально таблетки диакарба.
Хирургическое вмешательство при ушибе глазного яблока показано в следующих случаях:
- вывих хрусталика с выходом в переднюю камеру глаза;
- субконъюнктивальные разрывы роговой оболочки и/или склеры;
- ушибы и разрывы век и конъюнктивы.
Если последствия контузия требуют хирургического вмешательства, такая помощь должна оказываться неотложно или в кратчайшие сроки.
источник
Контузии глазного яблока принято разделять на прямые (удар по глазному яблоку крупным предметом, например кулаком, мячом или щепкой при колке дров) и непрямые (например, сотрясение туловища при падении).
Попадание пейнтбольного шарика в глаз приводит к полному разрушению глазного яблока и необратимой слепоте. Соблюдайте технику безопасности!
В зависимости от силы и направления прямого удара, а также массы и скорости травмирующего объекта развиваются изменения от небольшого кровоизлияния в толщу век до тяжелейших повреждений, вплоть до разрыва и даже разрушения глазного яблока.
Сильный прямой удар по области глаза приводит к кратковременному смещению всех структур назад. Но поскольку глазное яблоко – замкнутая структура, заполненная несжимаемым жидким содержимым, данное смещение неминуемо вызывает столь же резкое растяжение в фиброзной капсулы глаза вширь.
В момент удара уплощается (или даже прогибается внутрь) роговица, быстро и сильно повышается давление внутри глаза. Иногда удар настолько сильный, что происходит острый отек роговицы.
1 – складки десцеметовой оболочки роговицы
Удар по глазу привел к резкому помутнению, отеку роговицы и образованию складок десцеметовой оболочки в роговице
Зрачок резко расширяется, как бы разрываемый избыточным давлением, что приводит к его надрывам, мидриазу. Заполняющая переднюю камеру жидкость устремляется к углу передней камеры, формируя отрывы радужки от корня (иридодиализ).
В результате сильного удара может происходить отрыв корня радужки от места ее прикрепления в углу передней камеры с образованием иридодиализа
Резкое смещение хрусталика нередко ведет к повреждению цинновой связки. В таком случае в зависимости от степени повреждения формируются подвывихи разной степени вплоть до полного вывиха хрусталика в стекловидное тело или переднюю камеру. В результате удара возможно локальное или общее помутнение хрусталика (катаракта) и даже разрыв его капсулы.
1 – линейный разрыв капсулы хрусталика 2 – травматическая катаракта
Контузия глаза привела к разрыву капсулы хрусталика и образованию травматической катаракты – хрусталик полностью помутнел, произошло его оводнение
В процессе описанных изменений возникает кровотечение из поврежденных сосудов в переднюю камеру (гифема), стекловидное тело (гемофтальм), а также внутрь и под сетчатку и сосудистую оболочку. Степень кровоизлияния различна: от появления единичных клеток крови до заполнения кровью всего глаза.
1- надрыв зрачкового края 2 – кровь в передней камере глаза
Надрывы края зрачка при контузии приводят к повреждению сосудов радужки, и кровь изливается в переднюю камеру глаза, образуется гифема
В местах прикрепления стекловидного тела к сетчатке за счет натяжения при смещении анатомических структур возможно расслаивание сетчатки (ретиношизис), а при наличии слабых мест (например, дистрофических очагов) – разрывы и отслойка сетчатки.
После контузии достаточно часто формируется отек сетчатки (так называемое, берлиновское помутнение). Точная причина его появления окончательно не установлена, но, считается, что это выход транссудата из сосудов из-за местного нарушения кровообращения.
В результате резкого растяжения может произойти разрыв сосудистой оболочки (как правило, напротив области травматического воздействия, т.е. в зоне противоудара); это состояние сопровождается кровоизлиянием из поврежденных сосудов под сетчатку.
Если сила удара велика, то может произойти разрыв самой фиброзной оболочки. Чаще всего это случается в самых «слабых» местах – области лимба, по старым рубцам, а также местах прикрепления глазодвигательных мышц.
При этом конъюнктива, как более эластичная ткань, может остаться целой, в то время как в образовавшийся разрыв выпадают внутриглазные структуры (сосудистая оболочка, хрусталик, стекловидное тело). При очень большой силе удара возможно даже разрушение глазного яблока.
1 – контузионный разрыв стенки глаза 2 – выпавшая радужка и стекловидное тело
При сильных ударах давление внутри глаза может повышаться в 10 раз, что приводит к разрыву фиброзной капсулы и выпадению всех оболочек наружу
Сильный удар крупным предметом также может привести к прямым (непосредственно в месте удара) или непрямым (за счет повышения давления в орбите) переломам стенок орбиты и канала зрительного нерва.
Врач исследует степень и объем повреждений с помощью специальных приборов, увеличивающих изображение структур глаза для более детального осмотра. Поскольку изменения, встречающиеся при контузиях, как правило, не позволяют полноценно осмотреть все структуры глазного яблока, для всесторонней оценки объема повреждений может потребоваться проведение дополнительных исследований:
- Ультразвуковое исследование (УЗИ), магнитно-резонанская томография (МРТ) – позволяет оценить состояние тканей за глазом, объем и расположение внутриглазных кровоизлияний, степень смещения и целостность внутриглазных структур.
- Рентгенография, компьютерная томография (КТ) – позволяют оценить целостность стенок орбиты и канала зрительного нерва, исключить наличие инородных тел в орбите и глазном яблоке.
Эффективность лечения контузий глаза во многом зависит от сроков обращения.
Легкие контузии глаза при своевременном лечении могут пройти практически бесследно. Наличие кровоизлияний внутрь глаза, также как и нарушение целостности внутриглазных структур, как правило, требует госпитализации в стационар для проведения курса медикаментозной терапии; при разрывах фиброзной капсулы необходима хирургическая обработка.
Кровоизлияния в переднюю камеру в большинстве случаев рассасываются в течение нескольких дней. В редких случаях возможно повышение внутриглазного давления и повторные кровоизлияния.
Иридодиализ может быть причиной двоения перед травмированным глазом. Надрывы зрачка, мидриаз приводят некоторому снижению остроты зрения, поскольку зрачок теряет способность регулировать количество попадающего на сетчатку света.
Изменение внутриглазного давления (ВГД) происходит на разных сроках. ВГД повышается в результате расстройства циркуляции внутриглазной жидкости (дренажная зона засоряется кровью, рубцуется, зарастает новообразованными сосудами; смещается или набухает хрусталик).
Внутриглазное давление может повышаться в разные сроки после травмы.
В результате стойких изменений может развиться вторичная глаукома. Понижение ВГД нередко происходит на фоне отслойки сосудистой оболочки, вялотекущих воспалений, отслойки сетчатки. В отсутствие лечения может привести к постепенному уменьшению и гибели глаза.
Кровоизлияние в стекловидное тело в зависимости от расположения и объема рассасывается от нескольких недель до нескольких месяцев. Осложнение – длительное рассасывание, которое оказывает токсическое влияние на сетчатку, а также способствует развитию изменений, провоцирующих отслойку сетчатки.
В результате контузии сразу после травмы или по прошествии времени может сформироваться дырчатый разрыв в макуле, что ведет к резкому снижению зрения и требует хирургического вмешательства.
При нарушении целостности канала зрительного нерва возможно повреждение последнего острыми краями костных отломков или сдавление (кровью, отеком) вплоть до гибели нерва и полной необратимой потери зрения.
Большой объем травмы, неоднократные хирургические вмешательства и наличие воспалительного процесса может привести к грозному осложнению – симпатической офтальмии. При этом иммунная система пострадавшего начинает атаковать как больной, так и здоровый глаз. В подобных случаях требуется неотложный курс противовоспалительной терапии, иногда – удаление травмированного ранее глазного яблока.
Для предупреждения развития осложнений в отдаленном периоде травмы, необходимо регулярно наблюдаться у офтальмолога.
ВАЖНО! Изменения, возникающие в результате контузии, могут проявить себя спустя месяцы и даже годы после травмы. Такие поздние осложнения включают катаракту, вторичную глаукому, отслойку сетчатки и ведут к потере зрения (в ряде случаев – необратимой!). Именно поэтому после травмы глаз необходимо длительное наблюдение у офтальмолога по месту жительства.
источник
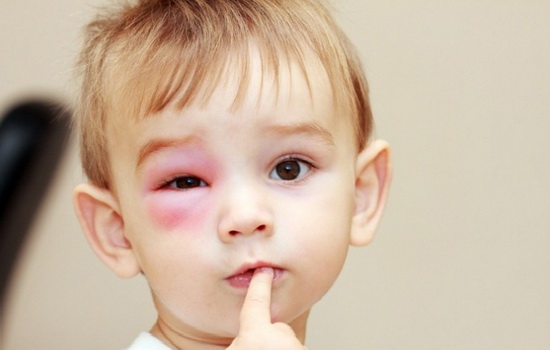
Глаз является нежным и незащищенным органом, который может подвергаться различным травмам. Важно знать, как устранить отечность под глазами после удара. Поврежденная глазная область начинает сильно болеть, краснеть, опухать. Однако внешняя эстетическая непривлекательность может оказаться не самым худшим последствием. Бывают ситуации, когда сильно повреждается вся система зрения, и осложнения очень серьезны.
Травма и опухоль под глазом после удара может возникнуть вследствие разных причин. Но основной из них является механическое воздействие на орган зрения постороннего предмета.
Это может быть случайный удар о шкаф или угол стены, а также умышленный — кулаком, ушиб при падении выпуклые предметы. Степень травмирования зависит от того, какая сила удара. При ушибе могут пострадать структуры роговицы, склеры, хрусталика, зрительного нерва, сосудов, сетчатки и системы слезоотведения. Глазную область окружает ткань с малым слоем подкожного жира и большим количеством кровеносных сосудов. В результате травма после ушиба сопровождается отечностью, кровоизлиянием и разрывом плотных тканей.
Характерные признаки травмирования глаза после ушиба:
- покраснение глазного яблока;
- боль в глазу;
- гематома;
- перифокальный отек глаза;
- резь в глазной области;
- снижение объема движения глазного яблока и века;
- измененная реакция зрачка на освещение;
- подкожная эмфизема.
Вследствие ушиба глаза может развиться контузия глазницы. Это травма органа зрения без повреждения мягких тканей и нарушения целостности кожных покровов. При таком травмировании глаз не только краснеет, но и ограничивается подвижность глазного яблока, ухудшается острота зрения. При повреждении кожи может произойти нарушение целостности органов и тканей, которые расположены рядом с органом зрения — глазных мышц, слезной железы.
Чтобы снять отек с лица после удара, необходимо обратиться к офтальмологу, поскольку покраснение и опухлость могут оказаться не единственными симптомами. При обследовании у специалиста иногда обнаруживаются и другие признаки, более серьезные и заметные только врачу. Офтальмолог проводит первичное обследование и проверяет такие структуры и функции органов зрения:
При обнаружении других повреждений к обследованию привлекаются следующие смежные специалисты:
Если удар был очень сильный и повреждения серьезные, могут понадобиться следующие дополнительные исследования:

- УЗИ;
- МРТ;
- рентгенография;
- КТ.
По результатам обследований врач назначит необходимое лечение. Обычно терапевтическая схема включает медикаментозную и немедикаментозную терапию, в том числе средства народной медицины. В тяжелых ситуациях применяется хирургическое вмешательство. Обязательная профилактика повторных травм (их недопущение).
Если веко опухло, но травма не очень серьезная, или при отсутствии возможности быстро обратиться к врачу, рекомендуется провести следующие манипуляции:
- Приложить к поврежденному глазу лед. Это способствует уменьшению размеров кровоизлияния. Холод желательно прикладывать как можно раньше после ушибов. Лед должен быть завернут в многослойную ткань. Периодически, когда он начинает таять, его нужно менять.
- После травмы закапать в глазную область дезинфицирующие капли.
- При сильном болевом синдроме принять анальгетик.
- Чтобы быстрее убрать гематому, необходимо снизить потребление жидкости во 2-й половине дня и не пить на ночь.
- Спать следует на здоровой стороне лица.
Вернуться к оглавлению
Перед применением медикаментов рекомендуется проконсультироваться с врачом. Обычно отек проходит после назначения таких групп медпрепаратов:
- ангиопротекторы;
- нестероидные противовоспалительные препараты;
- мочегонные лекарственные средства.
Если опух глаз после ушиба, можно использовать мазь с содержанием экстракта конского каштана и флавоноидов. Это следующие средства:
Мази из группы ангиопротекторов помогают снять опухоль, оказывают противоотечный эффект и сокращают период пребывания синяка на кожных покровах. У каждого человека свои особенности, и, соответственно, различное время на уменьшение и устранение отечности. Также избавиться от опухлости в глазной области помогут гели и мази, в составе которых присутствует вытяжка из медицинских пиявок.
Нестероидные противовоспалительные препараты оказывают анальгезирующий и противовоспалительный эффект. К этим средствам относятся:

- «Ибупрофен»;
- «Диклак гель»;
- «Долобене».
Мочегонные препараты применяются при выраженной отечности, резком уменьшении глазной щели. Используются следующие средства:
Этот овощ оказывает противовоспалительное действие и помогает устранить отечность. Чтобы приготовить примочку, нужно натереть третью часть сырой картофелины, завернуть ее в несколько слоев марли и приложить на 6—7 минут к больному глазу в месте отека. Затем промыть кожные покровы теплой водой и нанести легкий крем. Можно вместо тертого применять половину сырого картофеля.

- Приложить разрезанный лист алоэ на отечное место и закрепить его с помощью пластыря. При подсыхании растения его следует заменить на новый.
- Отечность быстрее пройдет, если употреблять продукты, содержащие аскорбиновую (витамин C), никотиновую (витамин PP) кислоту и калий.
Вернуться к оглавлению
Только врач определяет с помощью диагностических мероприятий, есть ли травмирование глаза, при котором требуется выполнение хирургической операции. Обычно операция проводится в таких ситуациях:
- отслоение сетчатки;
- повреждение целостности глазного яблока;
- смещение хрусталика;
- нарушение структуры придаточного аппарата органа зрения;
- повреждение роговицы.
Вернуться к оглавлению
Если заплыл глаз после ушиба и не оказано своевременное грамотное лечение, это может привести к таким серьезным последствиям, как:
- резкое ухудшение зрения, иногда полная потеря;
- повреждение цинновой связки;
- сепсис;
- абсцесс головного мозга;
- перелом канала зрительного нерва и стенок орбиты;
- катаракта.
Вернуться к оглавлению
При травмировании органов зрения и отечности следует накладывать повязки, защищающие от света. Во избежание ухудшения состояния необходимо исключить физические нагрузки. Нельзя при обработке больного глаза пользоваться ватой. Недопустимо тереть и давить глаза. Нельзя пользоваться спиртосодержащими растворами. Если отечность не спадает, необходимо обратиться к врачу.
источник
Ушиб глаза: это очень опасная травма! Как лечить ушиб глаза, какие симптомы показывают, что нужна помощь врача?
Ушибом в медицинской практике признается травматическое поражение тканей под воздействием тех или иных негативных механических факторов, при котором явные внешние признаки повреждения, как правило, незаметны.
Нередко вместо термина «ушиб» медики оперируют понятием «контузия», что одно и то же.
Мало кто может похвастаться тем, что он никогда не получал ушибов: пресловутые синяки, ссадины, шишки, вот лишь немногие «спутники» ушиба.
Эти повреждения в подавляющем большинстве случаев не несут никакой угрозы здоровью.
Совсем другое дело, если речь идет о травмах глаз.
Человеческий глаз — тонкий и хрупкий, но в то же время исключительно важный инструмент. В отличие от большинства органов он не имеет достаточной защиты (мышечного корсета и т.д.) и крайне уязвим, но именно через него мы получаем до 90% всей информации из окружающей среды. В то же самое время, глаз — один из тех органов, которые до конца современная медицина не изучила и, соответственно, многие из патологий зрительной системы лечить ещё не научилась.
Чтобы серьезность контузии глаз была понятна, достаточно привести данные медицинской статистики. Именно ушиб глаза в 85% случаев является причиной развития монокулярной слепоты (слепоты на один глаз). В то же время не все так печально, лишь у 5% пациентов, получивших контузию глаза, исходом течения заболевания явилась полная или преимущественная утрата зрения на одном глазу.
Именно причине опасности этой травмы глаза важно знать, что представляет собой ушиб глаза, что предпринять, если неприятность уже случилась, а от чего следует воздержаться.
Исходя из приведенного общего определения ушиба, можно сформулировать, что ушиб глаза — это травматическое повреждение органа, причиной которого послужили те или иные механические факторы (прямое физическое воздействие, ударная волна и др.), не сопровождающееся утратой целостности глаза.
Причины ушибов, как правило, носят бытовой характер. Так или иначе, ушиб всегда провоцирует механическое воздействие. Чаще всего, речь идет об ударе (попадание мяча в лицо во время игры, удар во время драки или спарринга, воздействие ударной волны от взрыва и др.). От ушиба не застрахован никто, однако наиболее часто данному виду травм подвержены дети, спортсмены (особенно если речь идет о контактных видах спорта), военнослужащие, а также те, чья профессиональная деятельность связана с высокой физической активностью.
Непосредственная причина ушиба заключается в передаче кинетической энергии от тела глазнице и глазному яблоку. В результате передачи энергии происходит разрыв кровеносных сосудов и повреждение ткани.
Интенсивность симптоматики, а также ее характер будут разниться от случая к случаю. Два указанных фактора зависят от:
А) степени физического воздействия (тяжести ушиба);
Б) времени, прошедшего с момента получения травмы.
К наиболее типичным симптомам ушиба глаза относятся:
1) Болевые ощущения. Интенсивность болевого синдрома, как и его длительность весьма индивидуальны. Сила болевых ощущений зависит от болевого порога, а также от тяжести ушиба глаза. Как бы то ни было, удар любой силы приводит к ушибу, но далеко не всегда сопровождается болью. Итак, боль — один из первых симптомов, хотя в ряде случаев она может отсутствовать вовсе.
2) Отечность век и окологлазной клетчатки. Развивается при сильных ушибах. Причины отеков заключаются в интенсивном накоплении жидкости в местах повреждения тканей. Отек может сформироваться спустя 8-12 часов после получения травмы. В некоторых случаях — раньше.
3) Ощущение дискомфорта в глазу. Причина кроется в раздражении множества нервных окончаний, а также вызывается разрастающимся отеком.
4) «Туман» перед глазами, нечеткость восприятия. Ухудшение зрения является тревожным симптомом ушиба глаза, т.к. является неспецифическим, а значит, может сопровождать все, вплоть до развивающегося отслоения сетчатки.
5) Слезоточивость.
6) Боязнь света.
Общая симптоматика может присутствовать. Среди общих симптомов:
1) Повышение температуры тела. Причина кроется в начале воспалительного процесса в области поврежденных тканей.
Довольно часто ушиб страшен не сам по себе, а в силу того, что влечет за собой тяжелые нарушения в работе зрительного анализатора. Наиболее распространенные:
• Повреждения сетчатки. Ушиб может привести к образованию разрывов сетчатки, вплоть до её отслоения. Кроме того важно отметить. Примерно у 40% близоруких людей наблюдается такое тихое, но при этом крайне опасное заболевание, как дистрофия сетчатки. Периферическая дистрофия сетчатки ведет к истончению периферических отделов нервной мембраны глаза и повышает риск развития разрывов с последующим возможным отслоением. Нередко периферическая дистрофия сетчатки наблюдается и у людей с нормальным зрением. У лиц с дистрофией, о которой они чаще всего не подозревают, пока не «грянет гром», риск повреждений сетчатки повышается в разы.
• Повреждение роговицы. При существенных ушибах может развиться т.н. травматическая катаракта, или, иначе — помутнение хрусталика. Кроме того, возможно начало процесса его разрушения.
• Повреждение связок и глазодвигательных мышц. Ещё одно опасное последствие, возникающее в результате ушиба глаза — повреждение связок, отвечающих за «настройку» хрусталика. При этом происходит параллельное повреждение хрусталика и утрата его прозрачности.
• Ушиб может стать причиной разрыва радужки. В результате зрачок утрачивает способность реагировать на свет и расширяется.
• Кровотечение в камеру глаза. Иначе — гемофтальм. Результат — снижение зрения, возможное отслоение сетчатки.
Диагностика ушиба глазного яблока особых сложностей не представляет. В типичных случаях картина травмы налицо и при беглом осмотре определяется даже неопытным врачом-офтальмологом.
Наиболее важной задачей врача является исключение наиболее опасных последствий ушиба (перечисленных выше). В целях исключения проводятся следующие мероприятия:
1. Осмотр глазного дна. Главная ошибка врачей-офтальмологов заключается в проведении т.н. «рутинного» исследования глазного дна при суженном зрачке. Всем с детства, наверное, известен офтальмоскоп (подобие зеркала с отверстием в центре).
К сожалению, такой метод осмотра глазного дна не слишком информативен и показывает лишь наиболее грубые изменения со стороны сетчатки (ее центральной области — макулы и ближайшей периферии).
Вне видимости остается порядка 65% области сетчатки, а если исследование проводилось при суженном зрачке — значительно больше. Своего рода «золотой стандарт» исследования состояния сетчатки — осмотр на специальном аппарате-офтальмоскопе с линзой Гольдмана. Благодаря ему можно осмотреть даже наиболее ударенные участки сетчатки.
«Рядовые» поликлиники стран СНГ таковыми не оборудованы, потому крайне желательно обратиться в специализированный глазной стационар, либо настаивать на проведении исследования с мидриазом (расширением зрачка).
2. Проверка остроты зрения. Стандартная проверка с помощью таблицы позволяет определить остроту зрения. При ушибе глаза снижение может быть достаточно ощутимым.
3. Компьютерная периметрия, иные виды периметрии. Позволяет определить поля зрения. При серьёзных повреждениях образуются скотомы (выпадения полей зрения), которые точно определяются посредством периметрии.
В зависимости от тяжести случая перечень может быть расширен или сужен, на усмотрение лечащего специалиста.
Не стоит терять бдительности и пациенту. Следует точно знать наиболее угрожающие симптомы, с которыми нужно незамедлительно обращаться к врачам:
• Мелькание в поле зрения фотопсий (ярких звезд, линий, зигзагов, точек), а также появление в поле зрения других «артефактов».
• Резкое повышение числа помутнений в глазу (червяки, звезды, пучки и другие плавающие помутнения).
• Снижение бокового зрения. Чтобы самостоятельно проверить поля зрения, можно выполнить простейшую периметрию.
А) Зафиксировать взгляд на одной точке.
Б) Вытянуть перед собой руку, вытянуть большой палец (должен быть строго на уровне глаз).
В) Медленно отводить руку с пальцем в сторону, до того момента, пока угол между туловищем и рукой не станет равным 90 град.
Г) Определить видно ли палец. Поскольку дальнее периферическое зрения наиболее чувствительно к движению, можно сделать несколько движений фалангой большого пальца.
ВАЖНО! Фон, на котором будет происходить оценка видимости большого пальца должен быть контрастным (лучше всего — дневной свет из окна).
• Появление в поле зрения черной плотной или полупрозрачной завесы.
В большинстве случаев специального лечения не требуется. Важно наблюдать за общим состоянием, а также отмечать, не возникают ли «опасные» симптомы. Однако, если ушиб серьезный, могут быть назначены:
• Поддерживающие капли для глаз.
• Антибактериальные препараты местного действия (капли), чтобы исключить развитие инфекции и воспаления.
Самостоятельно использовать препараты не рекомендуется. Также не рекомендуется злоупотреблять народными средствами (может развиться аллергическая реакция).
Таким образом, ушиб глаза травма не столь распространенная, но очень опасная своими последствиями. Это определенно не тот случай, когда походом к врачу можно пренебречь. Высок риск развития крайне тяжелых для зрения последствий, самым страшным из которых является отслоение сетчатки.
С точки зрения диагностики, важнее не определить ушиб, а исключить возникновение опасных последствий. С этим может справиться только опытный врач.
источник

По тяжести контузионные повреждения глазного яблока занимают второе место после прободных ранений. Контузии органа зрения по своей клинической картине весьма многообразны — от незначительных кровоизлияний под конъюнктиву век до размозжения глазного яблока и окружающих его тканей. Они могут возникать в результате тупого воздействия повреждающего фактора непосредственно на глаз и его придатки (прямые контузии) либо непрямым путем (при воздействии на более или менее отдаленные части тела). Источником травмы в первом случае бывают ушибы кулаком или каким-либо предметом, падения на камни, на различные выступающие предметы, воздушная волна, струя жидкости и т. д. Непрямые контузии являются следствием ударов по голове, сдавлений тела и т. п.
Пациенты могут испытывать боль, тошноту, возможна рвота и редкий пульс. Замечают ухудшение или потерю зрения, при осмотре сразу выявляются кровоизлияния под кожу век и слизистую оболочку, паралитическое расширение зрачка, надрывы зрачкового края, отрывы радужки у ее корня,
В последние годы появился новый вид травм глаза при контузиях: разрывы глаза по насечкам на роговице. В течение многих лет проводилась операция для устранения близорукости с помощью насечек на роговой оболочке. В области насечек образовывались тонкие рубцы, что приводило к изменению кривизны роговицы. При тупой травме глаза иногда происходит разрыв роговицы по рубцам, что приводит к тяжелым последствиям — выпадению оболочек глаза и кровоизлияниям.
Постконтузионный период, как правило, осложняется иритами и иридоциклитами.
В настоящее время в Российской Федерации нет общепринятой классификации механической травмы глаза в целом и закрытой травмы глаза в частности, что затрудняет формирование единых подходов к оказанию медицинской помощи пострадавшим с закрытой травмой глаза.
Классификация Б.Л. Поляка (1957 г.) выделяет контузию без разрыва склеры и с её разрывом.
Большое распространение получила классификация Петропавловской Г. А. (1975 г.), где контузия классифицируется по степени тяжести.
- Iстепень – контузии, не вызывающие снижения зрения при выздоровлении. Они характеризуются временными обратимыми изменениями (отёк и эрозии роговицы, берлиновское помутнение сетчатки, кольцо Фоссиуса, спазм аккомодации и т.д.).
- II степень – контузии, вызывающие стойкое снижение зрения (глубокие эрозии роговицы, локальные контузионные катаракты, разрывы сфинктера зрачка, ретролентальные кровоизлияния и т.д.).
- III степень – контузии, для которых характерны крайне тяжёлые изменения, влекущие за собой, с одной стороны, возможность объёмного увеличения глаза вследствие субконъюнктивального разрыва склеры, а с другой – состояние резких гидродинамических сдвигов. Здесь можно выделить три группы:
- субконъюнктивальные разрывы склеры;
- стойкая гипертензия глаза;
- стойкая глубокая гипотония.
В настоящее время в Российской Федерации широко применяется классификация контузий органа зрения (являющихся одним из вариантов ЗТГ) по степени тяжести (Волков В.В., Даниличев В.Ф., Ерюхин И.А., Шиляев В.Г., Шишкин М.М.)
Прогноз для зрения и длительность лечения
- инородные тела на конъюнктиве или в поверхностных слоях роговицы.
- субконъюнктивальные кровоизлияния (гипосфагмы),
- периферические эрозии роговицы,
- кольцо Фоссиуса
Благоприятный (полное восстановление). Практически все возвращаются к труду в течение 2 недель
Непрободные ранения глазного яблока, отёк, несквозной надрыв в поверхностных и глубоких слоях роговицы, обширная гифема, парез внутриглазных мышц, надрыв зрачкового края радужки, ограниченное берлиновское помутнение сетчатки на периферии
Относительно благоприятный (незначительный ущерб)
Большая часть пострадавших возвращается к труду. Лечение в стационаре 4-8 недель
Имбибиция роговицы кровью, тотальная гифема, обширный разрыв или отрыв радужки, помутнение, подвывих или вывих хрусталика, или афакия, частичный или тотальный гемофтальм, разрыв или отслойка сосудистой оболочки или сетчатки, берлиновское помутнение в центральном отделе глазного дна
Сомнительный (значительный ущерб)
Небольшая часть пострадавших возвращается к труду. Лечение более 2 месяцев
Отрыв (разрыв, сдавление в костном канале) зрительного нерва.
Неблагоприятный из-за полной и необратимой утраты зрительных функций. Стационарное лечение в течение многих месяцев. Инвалидность по зрению
В основе международной классификации механической травмы глаза, предложенной в 1996 году Kuhn F. с соавт лежит не механизм повреждения (ранение или контузия), а патоморфологический результат — целостность фиброзной капсулы. Критерием закрытой травмы глаза является отсутствие повреждения на всю толщу фиброзной капсулы глаза.
Согласно международной классификации выделяется 4 типа ЗТГ, обозначаемые большими буквами латинского алфавита (A, B, C, D).
- При ЗТГ типа А (контузия) целостность фиброзной капсулы не нарушена, диагностируются вызванные воздействием повреждающего фактора изменения внутриглазных структур.
- При ЗТГ типа В (непрободное ранение) имеет место несквозное повреждение фиброзной капсулы без наличия в ней инородных тел. К таким травмам относятся ссадины, эрозии, царапины, ламеллярные непрободные рассечения роговицы, склеры.
- К ЗТГ типа С (непрободное ранение с поверхностными инородными телами) относятся случаи несквозного повреждения фиброзной капсулы с наличием в ней инородных тел, вызвавших это повреждение.
- К ЗТГ типа D (смешанные случаи) относятся смешанные состояния, при которых сочетаются повреждения как содержимого, так и стенки глаза (без ее перфорации).
По тяжести нарушения зрительных функций
- 1-я степень visus > 0,5
- 2-я степень visus 0,4 – 0,2
- 3-я степень visus 0,1 – 0,02
- 4- я степень visus . По состоянию рефлекса с глазного дна оценивается прозрачность преломляющих сред, в основном стекловидного тела (так как изменения роговицы, передней камеры и хрусталика легко диагностируются с помощью биомикроскопии). Ослабленный или отсутствующий розовый рефлекс, а также изменение его цвета свидетельствуют о наличии помутнений в преломляющих средах глаза.
- Биомикроофтальмоскопия с использованием асферических линз 60 и 90 диоптрий. На сегодняшний день это приоритетный метод диагностики изменений в стекловидной камере и сетчатке. С его помощью диагностируются такие симптомы непосредственно ЗТГ как гемофтальм, отслойка сетчатки, отслойка сосудистой оболочки, вывих хрусталика (или ИОЛ) в стекловидное тело, субретинальное и интраретинальное кровоизлияние, отек сетчатки, разрыв сетчатки (в том числе макулярный), субретинальный разрыв сосудистой оболочки; симптомы осложнений ЗГТ – фиброз стекловидного тела, пролиферативная витреоретинопатия, хориоидальная неоваскуляризация, субретинальный и эпиретинальный фиброз.
- Исследование с помощью трех/четырех-зеркальной линзы Гольдмана. Этот метод позволяет визуализировать недоступные для осмотра другими методами отделы роговично-радужного угла (РРУ) и ретролентальных периферических отделов стекловидной камеры. С его помощью могут быть диагностированы такие симптомы закрытой травмы глаза и ее осложнений как циклодиализ, неоваскуляризация РРУ.
Симптом Ф.В. Припечек. Это простой симптом очень важен в первичной диагностике травмированного глаза. При наличии сливной гипосфагмы, не позволяющей визуально оценить целостность подлежащей склеры стеклянной палочкой после эпибульбарной анестезии проводится надавливание на склеру в проекции гипосфагмы. Резкий болевой синдром свидетельствует в пользу скрытого разрыва склеры и диагноза открытой травмы глаза.
Диафаноскопия — Проводится с помощью диафаноскопа в варианте транссклеральной или транспупиллярной диафаноскопии и п озволяет выявить субконъюнктивальный разрыв склеры как симптом открытой травмы глаза, а также такой симптом как циклодиализ.
Ультразвуковые методы диагностики.
- Двумерное B-сканирование более информативно при ЗТГ, чем одномерное А-сканирование. Основным показанием к его применению является нарушение прозрачности оптических сред, исключающее использование оптических методов визуализации внутриглазных структур. Ультразвуковое сканирование позволяет определить состояние внутриглазных сред и оболочек: степень гемофтальма, наличие и протяженность отслойки сетчатки и хороидеи, определить положение хрусталика (или ИОЛ).
- Ультразвуковая биомикроскопия (УЗБМ) позволяет исследовать образования переднего отрезка глаза и иридоцилиарной зоны при непрозрачных оптических средах и низком глазном давлении.
- Ультразвуковое доплеровское картирование глаза позволяет установить степень нарушения кровообращения в сосудах глаза.
Оптическая когерентная томография (ОКТ) переднего и заднего сегментов глаза.
ОКТ позволяет выявить прижизненные изменения роговицы, структур передней камеры и сетчатки на тканевом уровне, и объективизировать многие субклинические симптомы, а также провести морфометрию выявленных изменений. К томографическим симптомам непосредственно ЗТГ относятся субретинальные кровоизлияния, отек сетчатки, макулярный разрыв сетчатки, субретинальный разрыв сосудистой; с симптомами осложнений ЗТГ – витреомакулярные тракции, хориоидальная неоваскуляризация.
Рентгенография проводится для исключения повреждения стенок орбиты. При подозрении на повреждение зрительного нерва прибегают к проведению рентгенографии по методике Резе, для выявления патологии канала зрительного нерва.
Более широкие возможности визуализации образований орбиты предоставляет компьютерная томография, позволяющая с пошаговой точностью исследовать стенки орбиты и ее содержимое при тяжелой травме органа зрения и средней трети лица, что является определяющим в диагностике и восстановительном лечении орбитальной патологии.
Электрофизиологические методы исследования (ЭФИ)
- Электроретинография (ЭРГ) позволяет объективно оценить функциональное состояние различных структур сетчатки:
- Максимальная (общая) ЭРГ – наружные (I и II нейроны) отделы всей площади сетчатки; метод высокоинформативен при любых нарушениях прозрачности преломляющих сред.
- Ритмическая ЭРГ 30 Гц — I и II нейроны колбочковой системы сетчатки, опосредованная оценка функций центральных ее отделов; метод высокоинформативен при любых нарушениях прозрачности преломляющих сред.
- Зрительные вызванные потенциалы (ЗВП) коры головного мозга позволяют объективно оценить функциональное состояние проводящих путей. При ЗТГ в большей степени применимы ЗВП на вспышку, информативность которых не снижается (в отличие от паттерн- и мультифокальных ЗВП) при нарушении прозрачности преломляющих сред. ЗВП на вспышку характеризуют функциональное состояние проводящих путей макулярной ориентации.
- Электрическая чувствительность (ЭЧ) сетчатки относится к субъективным методам ЭФИ и определяется пороговой величиной силы тока при воздействии его на исследуемый глаз, вызывающей у пациента ощущение света (электрофосфен). ЭЧ первично возникает в ганглиозных клетках и характеризует функциональную сохранность проводящих путей в целом. Важным достоинством метода ЭЧ является его высокая информативность вне зависимости от состояния прозрачности преломляющих сред и от состояния I и II нейронов сетчатки.
- Лабильность (или критическая частота исчезновения фосфена (КЧИФ)) зрительного нерва относится к субъективным методам ЭФИ и определяется предельной (критической) частотой мелькающего надпорогового электрофосфена, при котором пациент еще различает мелькающий свет в исследуемом глазу. КЧИФ также как и ЭЧ первично возникает в ганглиозных клетках и характеризует функциональную сохранность проводящих путей макулярной ориентации, т.е. аксиального пучка. В норме КЧИФ должна быть более 35 Гц.
Клинический симптомокомплекс закрытой травмы глаза весьма многообразен и включает в себя не только повреждения глазного яблока и его вспомогательных органов, но и изменения общего характера.
Для всех типов ЗТГ характерны общие патогенетические процессы по типу нейроциркуляторных расстройств в виде спазма сосудов, вазодилятации, увеличения проницаемости сосудистой стенки, отёка тканей, ишемии; неустойчивость офтальмотонуса от реактивной гипертензии до выраженной гипотонии. Многоуровневость поражения также вызывает биохимические сдвиги и изменения локального иммунного статуса.
Сотрясение чаще всего является опосредованным гидродинамическим ударом по внутренней оболочке глазного яблока – сетчатке. Возникает повышение проницаемости сосудистой стенки и, следовательно, отек часто не только в больном глазу, но и в здоровом. Спазм сосудов, наступающий сразу за травмой, сменяется их расширением, обусловливающим реактивную гиперемию переднего отдела сосудистого тракта.

По интенсивности помутнения сетчатки (от бледно-серого до молочно-белого) можно судить о тяжести травматического повреждения: чем интенсивнее белый цвет сетчатки, тем медленнее исчезают помутнения. Причина появления помутнений – отек межуточного вещества сетчатки. Часто берлиновские помутнения не вызывают резкого снижения остроты зрения, но всегда наблюдается концентрическое сужение поля зрения. Помутнения исчезают, как правило в течение 7-10 дней.
Смена сред и оболочек различной плотности, сокращение цилиарной мышцы в ответ на удар, более плотное прикрепление стекловидного тела у диска зрительного нерва и у основания стекловидного тела обусловливает расположение разрывов и отрывов глазного яблока. Более эластичные оболочки, например сетчатка, растягиваются, а менее растяжимые – сосудистая, десцеметова оболочка – рвутся. При умеренном травмирующем воздействии разрывы на глазном дне располагаются концентрично диску зрительного нерва, при огнестрельных контузиях имеют полигональное расположение.
Многообразие постконтузионных состояний глаза обусловлено лабильностью нервно-рефлекторной системы глаза; изменениями офтальмотонуса и обратным развитием повреждений при контузии на фоне вторичных реактивных воспалительных и дегенеративных процессов.
Все контузионные поражения сопровождаются кровоизлияниями. Это ретробульбарные гематомы, гематомы век, субконъюнктивальные кровоизлияния, гифемы, кровоизлияния в радужку, гемофтальм, преретинальные, ретинальные, субретинальные и субхориоидальные кровоизлияния.
Гипосфагма — к ровоизлияние под конъюнктиву легко диагностируется в виде различной площади субконъюнктивального очага красного цвета. Обширные гипосфагмы могут занимать большие площади вплоть до всей поверхности глазного яблока и проминировать над ней. Сама по себе гипосфагма не является опасной, так как не вызывает снижения зрения и со временем рассасывается без следа. Однако крайне важно помнить, что обширная гипосфагма может экранировать субконъюнктивальный разрыв склеры (что переводит травму в категорию открытой травмы глаза). Исключение сквозного разрыва склеры при обширной гипосфагме является приоритетной задачей диагностики, включающей определение симптома Припечек, диафаноскопию, ревизию склеры

Гифемы делятся на первичные и вторичные, каждая из которых может быть частичной, субтотальной и тотальной.
На роговице возникают эрозии с частичным или тотальным отсутствием эпителия.
При контузионном повреждении радужки возможно развитие травматического мидриаза вследствие пареза сфинктера, который возникает практически сразу после травмирующего воздействия. Реакция зрачка на свет утрачивается, его размер увеличивается до 7-10 мм. В этом случае больные предъявляют жалобы на светобоязнь и снижение остроты зрения. Парез цилиарной мышцы при контузии приводит к расстройству аккомодации. При сильных ударах возможен частичный или полный отрыв радужки от корня (иридодиализ), следствием чего становится аниридия. Кроме того, возможны радиальные разрывы радужки и отрыв ее части с образованием секторальных дефектов. При повреждении сосудов радужки возникает гифема, которая может быть частичной и полной.
В ряде случаев наблюдаются повреждение передней стенки ресничного тела и расщепление цилиарной мышцы. Вместе с радужкой и хрусталиком продольные волокна цилиарной мышцы отходят назад, радужно-роговичный угол углубляется. Это называют рецессией угла передней камеры, которая является причиной развития вторичной глаукомы.
При контузии вследствие кратковременного контакта радужки с передней капсулой хрусталика возможно образование на ней отпечатка пигментного листка радужки – кольца Фоссиуса.
Любое травмирующее воздействие на хрусталик даже без нарушения целостности капсулы может приводить к возникновению помутнений различной выраженности. При сохранении капсульного мешка чаще развивается субкапсулярная катаракта с локализацией помутнений в проекции приложения травмирующей силы в виде морозного рисунка на стекле.

Более тяжелым состоянием является вывих (люксация) хрусталика в переднюю камеру или в стекловидное тело. Люксация в переднюю камеру ведет к развитию вторичной факоморфической глаукомы с очень высокими значениями офтальмотонуса вследствие полной блокады оттока жидкости из глаза. Хрусталик может вывихнуться и под конъюнктиву при разрыве склеры в области лимба.
Во всех случаях вывиха хрусталика отмечается глубокая передняя камера, возможно дрожание радужки – иридодонез.
Тяжелое проявление контузии глазного яблока, кровоизлияние в стекловидное тело. Гемофтальм может быть частичным или полным. Гемофтальм диагностируют при осмотре в проходящем свете. В этом случае рефлекс с глазного дна ослаблен или отсутствует. Плохо рассасывающийся гемофтальм может приводить к образованию спаек (шварт) с сетчаткой и в дальнейшем к тракционным отслойкам сетчатки.

Макулярный разрыв офтальмоскопически определяется как округлой формы более ярко-красный, чем окружающая сетчатка, очаг в проекции макулы. При прозрачных преломляющих средах наибольшую диагностическую информацию предоставляет оптическая когерентная томография. При нарушении прозрачности преломляющих сред ранняя диагностика травматического макулярного разрыва затруднена.
Отслойка сосудистой оболочки (ОСО) — т равматическая ОСО является геморрагической и возникает вследствие разрыва в момент травмы хориоидальных сосудов. Клинически она проявляется различной величины округлыми куполами, проминирующими в стекловидную камеру. Дифференциально-диагностическими отличиями от отслойки сетчатки являются цвет куполов (темно-розовый или темно красный, а не матовый) и неподвижность при движении глазным яблоком. При сопутствующем гемофтальме, когда офтальмоскопия неинформативна, используется В-сканирование, на котором определяется неподвижная эхопозитивная округлая тень в заднем полюсе глазного яблока.
Субретинальный разрыв сосудистой оболочки является результатом компрессионной деформации глазного яблока в сагиттальной плоскости в момент травмы. Если при этом происходит разрыв сосудистой оболочки, то в силу естественной упругости хориоидеи и обратного продольного растяжения глазного яблока края разрыва расходятся. Вследствие диастаза краев разрыва возникает ахориоидальная зона, где отсутствует перфузия сетчатки и возникает локальная ретинальная ишемия. Офтальмоскопически определяются серповидной формы белого цвета с четкими контурами очаги, располагающиеся как правило концентрично ДЗН. Частая локализация разрывов в макулярной области обусловлена наименьшей толщиной сосудистой в этой зоне. При ЗТГ нередко выявляется два и более разрывов, располагающихся параллельно друг другу. Частым осложнением субретинального разрыва сосудистой является локальное субретинальное кровоизлияние. При макулярной локализации эта патология приводит к выраженному резкому снижению зрения.
Одним из наиболее тяжелых осложнений ЗТГ является травматическая нейрооптикопатия, когда вследствие контузии зрительного нерва зрение снижается вплоть до слепоты при сохранности глазного яблока.Клиническая картина крайне скудная, так как изменений со стороны глазного яблока порой нет вообще. Может наблюдаться относительное сужение артерий. При наличии других вышеописанных проявлений ЗТГ настораживающим симптомом является несоответствие внутриглазных изменений значительной степени утраты зрения. В случаях выраженных интраокулярных проявлений ЗТГ (значительный гемофтальм, травматическая катаракта, тотальная гифема и т.п.) очень важно не пропустить сопутствующую травматическую нейрооптикопатию. Обязательными элементами диагностики должны быть энтоптические феномены (АОС, механофосфены), отсутствие которых указывает на патологию зрительно-нервного пути, а также исследование электрофосфенов. Повышение порогов ЭЧ и снижение КЧИФ напрямую указываю в этих случаях на контузионную нейрооптикопатию.
В зависимости от совокупности патологических изменений в каждом конкретном клиническом случае, лечение закрытой травмы может быть только консервативным или сочетать хирургический и консервативный компонент; может быть местным или сочетать системную и местную терапию.
Экстренное хирургическое вмешательство проводится при
- Субконъюнктивальных разрывах склеры и роговицы
- Ревизии склеры при подозрении на субконъюнктивальный разрыв
- Вывихе хрусталика в переднюю камеру
- Тотальной гифеме и гипертензии
Общие принципы терапии контузии легкой степени
- амбулаторный режим
- антибактериальные препараты
- противовоспалительные препараты (инстилляции дексаметазона, наклофа)
- дегидратационная терапия (диакарб)
- ангиопротекторы (дицинон, аскорутин)
- симптоматическая терапия при эрозиях: антибиотики в инстилляциях, средства ускоряющие эпителизацию (баларпан, витасик, актовегин)
Общие принципы терапии контузии средней и тяжелой степени
- стационарный режим
- седативные препараты (реланиум, феназепам)
- антибактериальные препараты
- противовоспалительная терапия (кортикостероиды — дексаметазон, НПВС — индометацин, ибупрофен)
- дегидратационная терапия (диакарб, лазикс, 40 % р-р глюкозы)
- ферментотерапия (фибринолизин, лидаза, гемаза)
- иммунокоррегирующая терапия (имунофан)
- ангиопротекторы (дицинон, стугерон)
- антиоксиданты (токоферол, эмоксипин)
- детоксикационная терапия (реополиглюкин, гемодез, уротропин)
- средства, улучшающие микроциркуляцию (трентал, никотиновая кислота)
- симптоматическая терапия (гипотензивные средства, анальгетики)
При травматических повреждений сетчатки и зрительного нерва проводят в стационаре с применением разнообразных медикаментозных средств, лазеров, операций при отслойке сетчатки.
При повышении внутриглазного давления применяют различные препараты, снижающие его (капли). Если капли недостаточно эффективны, используют лазерные или микрохирургические операции. Больные с повышенным внутриглазным давлением должны находиться на диспансерном наблюдении и систематически получать различные курсы лечения. При несвоевременном выявлении повышенного давления поражается зрительный нерв, развивается его атрофия, приводящая к сужению поля зрения и слепоте. Следует помнить, что потерянное зрение при вторичной глаукоме не восстанавливается, поэтому необходимо следить за травмированным глазом, периодически обследоваться у окулиста.
Длительно существующее низкое внутриглазное давление также опасно для глаза и может привести к слепоте у 4 % больных. Существуют комплексные методы лечения такой гипотонии — медикаментозные и хирургические, позволяющие нормализовать внутриглазное давление.
источник
- http://meduniver.com/Medical/ophtalmologia/glaza_pri_cherepno-mozgovoi_travme.html
- http://proglazki.ru/simptomy/glaz-ploho-vidit-posle-udara/
- http://moscoweyes.ru/bolezni-glaz/kontuziya-ushib
- http://www.vseozrenii.ru/travma-glaza/kontuziya-glaza/
- http://etoglaza.ru/travmirovanie/zaplyl-glaz-posle-udara.html
- http://zhenskoe-mnenie.ru/themes/health/ushib-glaza-chto-delat-v-pervuiu-ochered-kak-lechit-ushib-glaza-kakie-simptomy-pokazyvaiut-chto-nuzhna-pomoshch-vracha/
- http://eyesfor.me/home/traumas-of-the-eye/concussions/eye-contusion.html