Снаружи глазное яблоко покрыто роговицей и склерой. У здорового человека сама роговица состоит из прозрачного вещества, имеет сферическую форму и блестящую поверхность. В составе роговицы выделяют пять слоев: строма, десцеметова мембрана, эпителий, боуменова мембрана, эндотелий. В зоне перехода роговицы в склеральную оболочку имеется так называемый лимб.
Кератит представляет собой заболевание глаз, при котором возникает воспаление роговицы. При этом снижается острота зрения из-за помутнения вещества роговицы. Кератит может развиваться с одной или с обеих сторон. В случае раннего начала лечения кератита заболевание обычно имеет благоприятный исход.
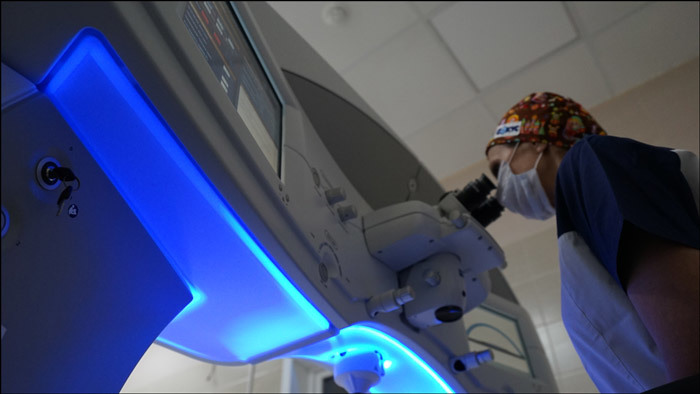
Кератит после лазерной коррекции зрения является нередким осложнением и может сопровождаться болевым синдромом. Степень выраженности последнего определяется распространенностью воспаления. Среди внешних признаков кератита могут присутствовать покраснение склеры, снижение блеска роговицы. Кроме того, зачастую присоединяется роговичный синдром (фотофобия, блефароспазм, слезотечение). При офтальмологическом осмотре после лазерной коррекции могут выявляться признаки кератита (появление инфильтратов, снижение прозрачности роговицы, уменьшение ее чувствительности).
Помимо хирургического вмешательства, в частности лазерной коррекции зрения, к кератиту могут приводить:
- Синдром сухого глаза, возникающий на фоне заболевания век, недостатка витамина А, нарушений в синтезе слезы, некоторых неврологических патологий, климактерических изменений, приема ряда препаратов.
- Инородное тело в конъюнктиве и роговице.
- Аллергическая реакция.
- Систематическое воздействие яркого света, в том числе и при сварке.
- Нерациональное использование контактных линз.
- Вирусное поражение (герпесом, аденовирусной инфекцией).
- Использование глюкокортикостероидов для местного нанесения.
- Бактериальные инфекции (гемофильная палочка, стафилококки, стрептококки, псевдомонады).
- Грибковое поражение (аспергиллез, кандидоз, фузариоз).
- Размножение простейших (акантамебы).
- Идиопатическая форма.
Классификация
Все кератиты условно разделяются на несколько групп:
- Экзогенные кератиты вызваны внешними факторами, в том числе и лазерной коррекцией зрения.
- Эндогенные формы связаны в факторами, которые находятся в самом организме пациента.
- В зависимости от локализации изменений кератиты бывают центральными и периферическими.
- По клиническому течению выделяют острые, рецидивирующие, хронические кератиты.
Воспалительные изменения могут протекать в тяжелой форме, легкой и умеренной. При этом нередки случаи распространения процесса на окружающие ткани глаза.
При кератоконъюнктивите имеется поражение не только роговицы, но и конъюнктивы. При кератоувеите в патологический процесс вовлекается увеальный тракт, в состав которого входит радужка, сосудистая оболочка, цилиарное тело.
После проведения лазерной коррекции зрения может возникать инфекционный кератит, который провоцируется вирусами, паразитами, грибами или бактериями. При аллергических реакциях на лекарственные препараты, назначаемые в послеоперационном периоде, возникает аллергическое воспаление.
При аутоиммунных процессах симптомы заболевания будут такими же, при этом нередко развивается лимбальный (краевой)кератит.
Если причиной кератита стал вирус герпеса, но может возникнуть так называемая роговичная слепота. По данным статистики такие изменения характерны для 60% пациентов из этой категории.
Однако более серьезную опасность после проведения рефракционных операций представляет бактериальный кератит. Этот же тип заболевания возникает при использовании контактных Кроме того, при кандидозном поражении глаз в 20% случаев присоединяется вторичная бактериальная инфекция.
Диагностика
Чтобы диагностировать развитие кератита после лазерной коррекции зрения, следует регулярно обследовать пациента с применением следующих методик:
- Визометрия (изучение остроты зрения пациента);
- Биомикроскопия (осмотр глазного дна с применением щелевой лампы);
- Флуоресцеиновый тест, в котором применяется специальный краситель;
- Соскоб и биопсия вещества роговицы;
- Методика ПЦР в большинстве случаев помогает установить возбудителя воспаления.
Лечение кератита различается в зависимости от конкретных причин заболевания. При инфекционной природе требуется назначение антибиотиков противовирусных и противогрибковых средств. Для этого используют местные капли для глаз, таблетки для перорального приема, растворы для внутривенного или субконъюнктивального введения. Иногда врачи назначают ношение специальных контактных линз, которые содержат лекарственный препарат.
Если врач обнаружил в глазу инородные тела, то их нужно как можно скорее удалить.
Иногда после лазерной коррекции зрения нарушается образование слезной жидкости, то есть возникает синдром сухого глаза. В этом случае помогает использование увлажняющих капель, которые покрывают роговицу и препятствуют развитию воспалительного ответа.
Чтобы замедлить формирование рубцовой ткани и снять признаки воспаления в ряде случаев в рефракционной хирургии используют стероидные капли для глаз. При этом нужно убедиться в отсутствии герпетической и грибковой инфекции. Также не стоит забывать, что такие лекарства замедляют эпителизацию, то есть увеличивают продолжительность послеоперационного периода.
Если причиной кератита стало влияние интенсивного излучения, то можно применять противовоспалительные средства, не относящиеся к стероидам. Это поможет уменьшить выраженность болевого синдрома и снизит воспаление.
При кератите на фоне недостатка витаминов, используют препараты с повышенным содержанием этих веществ.
Иногда течение кератита остается резистентным к проводимому лечению и отмечается прогрессирующее ухудшение зрения. В этом случае врач может предложить провести трансплантацию роговицы.
Всем пациентам, которые носят контактные линзы, следует отказаться от их использования на время лечения кератита даже в том случае, если они не были причиной воспаления.
Возможно ли сделать лазерную коррекцию зрения после кератита
Добрый день. Прошёл комплексный осмотр для коррекции зрения в одной из клиник Казани.в 2016 году перенёс кератит на левом глазу. Остался рубец на роговице. Это послужило причиной отказа для коррекции зрения.
Есть ли в вашей клинике возможности для коррекции зрения при наличии таких последствий кератита? Глаз видит немного мутно, но не сильно мешает в обычной жизни. Пересадка роговицы меня пугает, и стоимость операции – сумма не малая.
Хотелось бы провести коррекцию. Рамиль
Отвечает офтальмохирург Олеся Фанилевна Зиятдинова
Здравствуйте, Рамиль!
Без осмотра невозможно дать рекомендации.
Вопрос о проведении лазерной коррекции зависит от глубины помутнения на роговице.
В ряде случаев при наличии помутнений мы проводили персонализированную фоторефракционную кератэктомию. Это одна из разновидностей лазерной коррекции зрения. Записаться на осмотр вы можете по тел. (843) 204 03 03
Помутнение роговицы после лазерной коррекции
Что представляет собой лазерная коррекция зрения
Чаще всего врачи советуют корректировать данные патологии при помощи очков и линз, но существуют и альтернативные способы борьбы с ними, среди которых не последнее место занимает лазерная коррекция. В данный момент это самый эффективный и востребованный способ лечения данных недугов.
В 1949 году колумбийский врач Хосе Барракуер нашел способ коррекции зрения при помощи лазера. А в 1985 году уже была проведена первая операция эксимерным лазером.
Простыми словами лазерная коррекция — это опреативное вмешательство, цель которого — изменить роговицу глаза. Сегодня есть две основные методики лазерной коррекции — ФРК и Ласик, и несколько усовершенствованных методик на основе системы Ласик.
А теперь подробно рассмотрим каждую из этих методик.
Рекомендуем посмотреть короткое видео, чтобы узнать в чем отличие операций ФРК и Ласик.
Фоторефракционная кератэктомия (ФРК)
ФРК — это самая первая операция с применением лазера. При этом методе происходит непосредственное воздействие на верхний слой роговицы.
С помощью лазера специалист удаляет поверхностный слой роговицы, затем холодным ультрафиолетовым лучом он корректирует ее до нужных размеров, вычисленных при помощи компьютера, чтобы фокус изображения оказался на сетчатке.
Так при близорукости роговицу делают более пологой, при дальнозоркости более выпуклой, при астигматизме роговицу корректируют до формы правильной сферы. Восстановление верхнего эпителиального слоя после операции происходит за три-четыре дня, это происходит с небольшим дискомфортом для глаза.
Через три-четыре недели зрение восстанавливается. Преимущества методики:
- бесконтактное воздействие;
- безболезненность;
- непродолжительность операции;
- стабильность в прогнозе результатов;
- достигается высокое качество зрения;
- малая вероятность осложнений;
- возможность проведения при тонкой роговице.
- длительность восстановления;
- дискомфорт в глазу во время восстановления;
- временное ухудшение прозрачности поверхности роговицы (хейз);
- невозможность одновременного проведения коррекции на обоих глазах.
Операция по технологии Ласик происходит следующим образом: поверхностный слой роговицы (роговичный лоскут) отделяется инструментом или специальным раствором, а после коррекции ставится обратно на мето. Уже через пару часов после операции эпителиальный слой полностью восстанавливается. А зрение возвращается через семь, а иногда уже через четыре дня.
Методика Ласик подразделяется ещё на несколько методик: сама методика Ласик, супер Ласик, фемто Ласик и фемто супер Ласик.
Эти методики отличаются друг от друга тем, с помощью чего происходит отделение эпителия роговицы на первом этапе операции, а также применением более совершенного компьютеризированного оборудования, что позволяет сократить до минимума осложнения после операции.
Классификация
Все кератиты условно разделяются на несколько групп:
- Экзогенные кератиты вызваны внешними факторами, в том числе и лазерной коррекцией зрения.
- Эндогенные формы связаны в факторами, которые находятся в самом организме пациента.
- В зависимости от локализации изменений кератиты бывают центральными и периферическими.
- По клиническому течению выделяют острые, рецидивирующие, хронические кератиты.
Воспалительные изменения могут протекать в тяжелой форме, легкой и умеренной. При этом нередки случаи распространения процесса на окружающие ткани глаза.
При кератоконъюнктивите имеется поражение не только роговицы, но и конъюнктивы. При кератоувеите в патологический процесс вовлекается увеальный тракт, в состав которого входит радужка, сосудистая оболочка, цилиарное тело.
Симптомы кератита
Кератит после лазерной коррекции зрения является нередким осложнением и может сопровождаться болевым синдромом. Степень выраженности последнего определяется распространенностью воспаления.
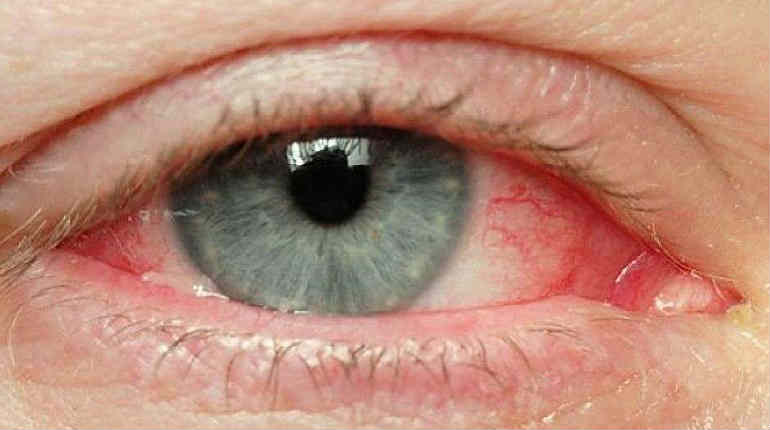
Среди внешних признаков кератита могут присутствовать покраснение склеры, снижение блеска роговицы. Кроме того, зачастую присоединяется роговичный синдром (фотофобия, блефароспазм, слезотечение).
При офтальмологическом осмотре после лазерной коррекции могут выявляться признаки кератита (появление инфильтратов, снижение прозрачности роговицы, уменьшение ее чувствительности).
Диагностика
Чтобы диагностировать развитие кератита после лазерной коррекции зрения, следует регулярно обследовать пациента с применением следующих методик:
- Визометрия (изучение остроты зрения пациента);
- Биомикроскопия (осмотр глазного дна с применением щелевой лампы);
- Флуоресцеиновый тест, в котором применяется специальный краситель;
- Соскоб и биопсия вещества роговицы;
- Методика ПЦР в большинстве случаев помогает установить возбудителя воспаления.
Применение лазера в лечении помутнений роговицы
Лечение кератита различается в зависимости от конкретных причин заболевания. При инфекционной природе требуется назначение антибиотиков противовирусных и противогрибковых средств.
Для этого используют местные капли для глаз, таблетки для перорального приема, растворы для внутривенного или субконъюнктивального введения. Иногда врачи назначают ношение специальных контактных линз, которые содержат лекарственный препарат.
Если врач обнаружил в глазу инородные тела, то их нужно как можно скорее удалить.
С целью лечения различных заболеваний роговицы сегодня широко используется метод ФРК (фоторефракционная кератэктомия). Впервые данная технология была применена в середине 80-х годов прошлого века в Германии.
Сегодня данная эксимерная методика применяется для лечения различного рода патологий роговой оболочки глаза. Во время проведения ФРК лазер, согласно «указаниям» компьютерной программы, всего за несколько минут удаляет поврежденную часть роговицы.
Это необходимо для дальнейшего лечебного воздействия, в том числе устранения помутнений глаза, а также повышения прочности верхнего слоя роговой оболочки. Достичь этого удается благодаря формированию постлазерной мембраны.
Если же устранить помутнение полностью с помощью ФРК не удается, как, например, часто бывает при поражении глаза вирусами герпеса или аденовируса, вследствие чего на роговице образуются рубцы, то врачи могут сократить его интенсивность.
Реабилитационный период после операции роговицы
Проведение ФРК основывается на трех основных этапах, включающих в себя: подготовительный процесс, непосредственно саму операцию и реабилитационный период. Подготовительный процесс при помутнении глазной роговицы мало чем отличается от подготовки к любому другому виду операции, он включает в себя сдачу анализов и проведение обследований.
Как правило, это биохимия крови и флюорография. Кроме того, пациенту понадобится пройти терапевта, а также специалистов узкого профиля, например, эндокринолога или ревматолога.
Каждый из них должен будет выдать собственное заключение о состоянии здоровья человека и, соответственно, направление на сдачу дополнительных анализов. Фоторефракционная кератэктомия не проводится в периоды обострения хронических заболеваний, а также во время ОРВИ и ОРЗ.
Если ранее пациент использовал линзы, то их ношение необходимо прекратить за семь дней до операции. Если же офтальмологом ему были рекомендованы жесткие линзы, то отказаться от их ношения придется за две недели.
Для того, чтобы избежать воспалений после операции роговицы, красить глаза, брови, а также пользоваться тенями для век в день проведения лазерной коррекции не стоит.
По завершении лечения особое внимание следует уделить реабилитационному периоду. В это время нужно употреблять в пищу как можно больше витаминов группы А и С.
Под запрет попадают жирное мясо, жареные блюда и алкогольные напитки. Кроме того, стоит сократить физические нагрузки и не поднимать тяжестей.
Отказаться стоит и от использования декоративной косметики. Соблюдение этих простых рекомендаций поможет в восстановлении роговицы.
Осложнения после лазерной коррекции зрения
Хотя лазерная коррекция — полностью безболезненная и амбулаторная операция и риск возможных неблагоприятных последствий сведён к минимуму, это все еще операция и пациенту, который хочет воспользоваться ей для коррекции зрения, надо знать возможные осложнения. Вот некоторые последствия лазерной коррекции зрения:
- осложнения из-за некачественного оборудования или неквалифицированного специалиста;
- нарушения, которые могут появиться в послеоперационный период;
- воспаление после операции;
- отеки, покраснение, дискомфорт в глазу;
- неудовлетворительный результат операции (заболевание глаза была излечено не полностью и т. п.);
- отдалённые последствия (возможность возвращения болезни через несколько лет после операции);
- возможность ухудшения зрения;
- вероятность помутнения роговицы.
Рассмотрим некоторые последствия осложнений более подробно.
Осложнения из-за некачественного оборудования или неквалифицированного специалиста
Иногда, в связи с какими-либо техническими причинами или из-за недостаточного уровня квалификации врача, возможны некоторые осложнения в ходе самой операции. Например, могут быть неправильно подобраны показатели к операции, может произойти потеря вакуума, может быть неправильно срезан роговичный лоскут.
Все эти причины могут привести к помутнению роговицы глаза, появлению неправильного астигматизма, двоению в глазах. Такие осложнения составляют примерно 27% от всех операций.
Нарушения, появляющиеся в послеоперационный период
К осложнениям в этот период относятся воспаление и отёк глаза, отторжение сетчатки, кровоизлияния, дискомфорт в глазах. Причиной таких осложнений является индивидуальность каждого организма, его возможность быстро восстанавливаться после операции.
Такие осложнения составляют примерно 2 %. Чтобы избавиться от них придётся долго лечиться или делать повторную операцию, а иногда и это не помогает полностью восстановиться.
Стоит ли делать лазерную коррекцию зрения?
Медики констатируют: людей с хорошим зрением становится все меньше, а количество очкариков и носящих контактные линзы увеличивается с каждым днем. Причин тому множество. Качество зрения может зависеть от наследственности, болезней глаз, травм. Не добавляет здоровья нашим глазам
и длительное просиживание за компьютером. Глазные проблемы решаются по-разному. Для кого-то достаточно носить очки, кому-то не обойтись без операции, а в некоторых случаях остроту зрения могут 
— Можно ли после операции на глазах заниматься спортом и какие вообще нагрузки разрешены без вреда для здоровья?
Алина Николаевна
(вопрос с сайта zn@zn.by)
— Все зависит от операции и состояния сетчатки. Если читательница имеет в виду лазерную коррекцию зрения, то ограничений по занятию спортом нет при отсутствии изменений на глазном дне. Если есть выраженные изменения сетчатки, связанные с близорукостью, то противопоказаны занятия любыми видами спорта, поскольку нагрузки могут спровоцировать отслойку сетчатки. В каждом случае вопрос решается офтальмологом индивидуально.
— Лазерная коррекция — это оперативное вмешательство? Какие нагрузки показаны после такой операции?
Андрей, г. Минск
— Да, это лазерная рефракционная хирургия. Она объединяет ряд процедур, которые выполняют для изменения рефракции глаза путем воздействия на роговицу или хрусталик. LASIK — самая распространенная в последнее время рефракционная процедура. Она обеспечивает коррекцию гиперметропии до 4 диоптрий, астигматизма без ограничений и близорукости до 12 диоптрий в зависимости от толщины роговицы. При отсутствии изменений на глазном дне можно заниматься спортом. Изменения сетчатки, связанные с близорукостью (истончение, разрывы, периферические дегенерации) ограничивают занятия спортом. Нельзя поднимать тяжести, выполнять работу с наклонным положением головы, заниматься силовыми видами спорта, прыжками, бегом, т.е. противопоказаны любые резкие движения.
— Можно ли рожать естественным способом после рефракционной операции на глазах?
Марина, г. Орша
— Все зависит от состояния сетчатки. С этим связаны все ограничения. Если изменений на сетчатке нет, можно рожать естественным способом. При близорукости высокой степени необходимо в третьем триместре беременности исследовать сетчатку, т.е. осмотреть глазное дно. Если на сетчатке обнаружены разрывы, предразрывы, периферические дегенерации, предрасполагающие к отслойке сетчатки, обязательно следует обратиться в лазерный центр и выполнить лазеркоагуляцию сетчатки. Если есть угроза отслойки сетчатки, естественное родоразрешение противопоказано. В каждом конкретном случае данный вопрос решает окулист.
— Хочу сделать лазерную коррекцию зрения. Но сейчас у меня первые месяцы беременности. Когда это лучше сделать: сейчас или после родов?
Анна, г. Полоцк
— Лазерную коррекцию зрения можно делать за три месяца до планируемой беременности. А вот в период беременности и кормления грудью — нет. Можно будет ее сделать после родов и прекращения лактации.
— Какие физические и зрительные ограничения могут быть после проведения операции по лазерной коррекции зрения? И есть ли противопоказания для проведения такой операции?
Михаил Давидович, г. Минск
— В первую неделю после лазерной коррекции противопоказаны физические нагрузки, нельзя посещать бассейн. Ограничения связаны с возможным смещением лоскута роговицы и последующей его деформацией, сморщиванием. В дальнейшем физические ограничения связаны с состоянием сетчатки. Зрительных ограничений нет. Операция характеризуется быстрой зрительной реабилитацией и стабилизацией рефракции, минимальным риском помутнений роговицы. Противопоказаниями для проведения операции являются беременность и лактация, хронические воспалительные заболевания глаз (блефариты, конъюнктивиты, кератиты, кератоувеиты и др.), глаукома, катаракта, кератоконус. При сахарном диабете лучше воздержаться от операции.
— Глаз после такой операции открыт или накладывается повязка?
— Повязка не накладывается, глаз открыт. Поэтому важно, чтобы не произошло смещение лоскута. Операция связана с минимальным дискомфортом.
— Сколько примерно снимается от толщины роговицы при проведении операции по лазерной коррекции и насколько безопасно проведение докоррекции?
Людмила Александровна, г. Молодечно
— Объем удаляемой ткани и эффект вмешательства ограничены
исходной толщиной роговицы. Во избежание эктазии роговицы (прогрессирующее истончение и увеличение кривизны роговицы с неправильным астигматизмом, приводящее к ухудшению зрения), толщина остаточной стромы после формирования лоскута и абляции (удаления) ткани должна составлять не менее 450 мкм.
Насколько безопасно проведение докоррекции? Если это в пределах указанной толщины роговицы, то докоррекция является безопасной.
— С какими глазными заболеваниями вы не рекомендовали бы проведение лазерной коррекции?
Сергей Анатольевич, г. Жодино
— Глаукома, катаракта, сахарный диабет, воспалительные заболевания глаз (блефариты, конъюнктивиты,
увеиты, кератиты (особенно — герпетический кератит).
— Какие последствия могут быть после неуспешного проведения операции на глазах?
Татьяна, г. Орша
— Это зависит от способа хирургического вмешательства. Возможны различные способы лазерных рефракционных операций. Выделяют интра- и послеоперационные осложнения. Например, после операции LASIK (лазерный in sity кератомилез) осложнения связаны с повреждением лоскута (формирование тонкого лоскута, «дырчатые» отверстия, неравномерный лоскут и др.). Послеоперационные осложнения — это сморщивание, искривление или смещение лоскута, эпителиальные дефекты, субэпителиальные помутнения, которые могут вызвать ночное ослепление, иногда — диффузный ламеллярный кератит или бактериальный кератит. Достаточно часто бывает синдром «сухого» глаза, когда пациенты жалуются на ощущения сухости и жжения в глазах. В таких случаях используются заместители слезы, препараты, которые увлажняют глаз: слеза натуральная, систейн, оксиал, хило-комод, видисик и другие. Необходимо проконсультироваться с окулистом, так как вопрос о выборе препарата решается индивидуально. Должна сказать, что в большинстве случаев лазерные рефракционные операции проходят без осложнений.
— Как долго длится операция по методике «лэйзик» и как быстро после нее можно вести привычный образ жизни?
Елена, г. Минск
— Лазерная абляция длится до 2 минут. Полное время операции на двух глазах — 30-40 минут. Операция вызывает минимальный дискомфорт, быструю зрительную реабилитацию и быструю стабилизацию рефракции. Риск помутнения роговицы минимальный. Первые несколько дней после операции следует ограничить физическую активность, чтобы не травмировать глаза.
— Какие методы коррекции зрения существуют? Насколько безопасно носить контактные линзы и царапают ли они глаза?
Андрей, г. Минск
— Для коррекции зрения используют очки, контактные линзы и лазерную рефракционную хирургию. Правильный путь, на мой взгляд, таков: если человек хорошо переносит очки, он должен их носить. Это самый безопасный метод коррекции. Если есть медицинские показания или человеку не нравится носить очки (например, нет достаточной остроты зрения, хуже поле зрения), он может носить контактные линзы. Большая часть кислорода для метаболизма роговицы поступает из атмосферы и слезной пленки. Контактная линза расположена в пределах слезной пленки и создает барьер для проникновения кислорода в роговицу. Движение линзы и циркуляция слезы позади линзы — важный механизм доставки кислорода к роговице. При плотно прилегающей линзе возможны механические и гипоксические поражения тканей. Роговица может быть повреждена контактной линзой или инородным телом, попавшим под линзу. Правильную посадку линзы определяет врач. Несвоевременная замена контактных линз, плохая гигиена и неправильно подобранные линзы могут стать причинами развития осложнений. Может быть недостаточной проницаемость контактной линзы для кислорода (значение DK/t). Контактные линзы пациенты не могут носить непрерывно. Они могут быть дополнением к очкам. При наличии осложнений (поверхностный точечный кератит, синдром плотно прилегающей линзы, эпителиальные микрокисты, хроническая гипоксия и васкуляризация, инфильтраты, аллергические и токсические реакции, язва роговицы) показано уменьшение времени ношения линзы или прекращение ношения вообще. Увеличение проницаемости кислорода достигается за счет замены линз на силиконгидрогелевые мягкие контактные линзы. Риск возникновения осложнений повышается при ношении линз пациентами с офтальмопатологией. Нельзя пользоваться контактными линзами пациентам с воспалительными заболеваниями (острый ринит, тонзиллит, конъюнктивит, блефарит). Ношение контактных линз может привести к бактериальному кератиту, язве роговицы. В таких случаях контактные линзы следует снять до выздоровления.
— Как долго можно носить контактные линзы?
— Зависит от вида линзы. Линзы дневного ношения средней гидрофильности рекомендуют носить 6-8 часов, вечером их снимают и обрабатывают в специальных растворах. Линзы бывают мягкие и жесткие, производятся из различных материалов. Мягкие контактные линзы разделяются на линзы однодневной замены (самые безопасные — утром надел, вечером выбросил), частой плановой замены (срок службы 7-14 дней), плановой замены (замена линзы раз в месяц), традиционные (срок службы 6-12 месяцев). Гибкий режим ношения предусматривает, что иногда линзу можно не снимать в течение 1-2 ночей, непрерывный режим ношения — линзу можно носить не снимая в течение месяца.
Я не сторонник непрерывного ношения линз, поскольку возможно развитие бактериального кератита. В процессе ношения на линзе откладываются белки и клеточный детрит, липиды, косметические вещества, соли, которые вступают в контакт с поверхностью глаза. Средства для ухода могут стать причиной острой или хронической кератопатии. Контактные линзы необходимо своевременно менять.
— Делают ли лазерные операции в 3-й клинической больнице в Минске? И что такое операция «лэйзик»?
— В лазерном центре 3-й клинической больницы выполняют различные типы лазерных процедур при глаукоме, вторичных пленчатых катарактах, лазеркоагуляцию сетчатки при различной патологии (диабет, миопия, тромбозы и др.), фотодинамическую терапию заболеваний сетчатки и операции на придаточном аппарате глаза.
Лазерными рефракционными операциями мы не занимаемся. Эти процедуры выполняют два коммерческих центра — «Оптимед» и «Новое зрение». Процедура LASIK предназначена для изменения рефракции глаза путем воздействия на роговицу. Микрокератомом формируют очень тонкий лоскут эпителия, расположенный на базальной мембране, выполняют лазерную абляцию (удаление роговичной ткани на заданную глубину с помощью эксимерного лазера), лоскут укладывают на место и удерживают в покое 30 сек.
При коррекции близорукости удаляют ткань в центральной зоне роговицы, что приводит к ее уплощению, для коррекции гиперметропии выполняют абляцию на периферии роговицы, что делает роговицу более крутой в центре.
— Спасибо.
— С какого возраста и в каких случаях детям можно носить контактные линзы? И как быть, если перенесено инфекционное заболевание (кератит)?
Олег, г. Витебск
— Детям можно носить контактные линзы с 12 лет при аномалиях рефракции. Следить за обработкой линз должны родители. Линзы можно носить и в более раннем возрасте (например, при афакии — отсутствии хрусталика). Вопрос должен решаться индивидуально врачом в кабинете контактной коррекции. Наличие инфекции (хронические конъюнктивиты, блефариты) является противопоказанием для ношения линз. В таком случае показано ношение очков. Не показано ношение контактных линз после перенесенного кератита, так как можно травмировать роговицу и вызвать рецидив заболевания.
— У меня дальнозоркость. Ношу очки. Подолгу работаю за компьютером. Очень устают глаза — до боли и острой рези. Это не проходит иногда даже после сна и после выходных дней. Что делать?
Аркадий, г. Марьина Горка
— При дальнозоркости средней и высокой степени пациенты нуждаются в очках для дали и для чтения. В данном случае можно порекомендовать ограничить работу с компьютером на какой-то период времени. Работать за компьютером только в течение рабочего дня, а после работы дать глазам отдохнуть. Часто бывает, что человек приходит с работы домой и вечером снова садится за компьютер. Важно правильно подобрать очки у окулиста. Полезны упражнения для глаз. Самое простое упражнение — 30 секунд смотреть вдаль, 30 секунд на близкое расстояние в течение трех минут. Упражнение можно выполнять несколько раз в день. В глазу у нас имеется цилиарная мышца, которая перенапряжена при зрительной работе на близком расстоянии.
К вечеру при работе за компьютером или длительном чтении может развиться синдром «сухого» глаза. Пациенты жалуются на жжение, сухость, чувство инородного тела, которые усиливаются в течение дня. Синдром «сухого» глаза усиливается под воздействием внешних факторов, ускоряющих испарение слезной жидкости (например, кондиционирование, ветер или центральное отопление). Показаны препараты для увлажнения глаз: натуральная слеза, систейн, оксиал, видисик, хило-комод и другие. При недостаточном эффекте пациенту с дальнозоркостью можно порекомендовать ношение контактных линз или рефракционную хирургию.
— Мне 45 лет. У меня давно слезятся глаза (уже лет 15-20). Особенно это актуально с наступлением весны, когда начинаются сильные ветры. Или в солнечный зимний день. Приходится даже носить очки, но и это не всегда помогает. Обращалась к врачу. Назначил какой-то гель. Причем использовать его нужно постоянно. Но разве можно назначать препарат на неограниченный срок? С чем может быть связано такое слезотечение и как с ним справиться?
Раиса Адамовна, г. Глубокое
— Необходимо выяснить причину длительного слезотечения. Это может быть нарушение слезоотведения (смещение слезной точки, обструкция по ходу дренажной системы — от слезной точки до носослезного канала). Слезотечение усиливается под воздействием холодной и ветреной погоды и уменьшается в теплом сухом помещении. После уточнения проходимости слезной точки показано зондирование и промывание слезно-носовых путей в поликлинике по месту жительства. Выбор лечения зависит от уровня обструкции. При непроходимости носослезного канала показано оперативное лечение — создание соустья между слезным мешком и слизистой носа (дакриоцисториностомия).
Гиперсекреция слезы может быть связана с воспалением или повреждением поверхности глаза. Лечение терапевтическое. Провисание нижнего века может привести к нарушению механизма присасывания слезы и слезо-течению. Лечение зависит от причины слезотечения и назначается окулистом индивидуально.
— Из-за чего может происходить сращение носослезного канала?
— У взрослых — хронический ринит, идиопатический стеноз, назоорбитальная травма, хирургические вмешательства на носу и синусовых пазухах. При рефлекторном слезотечении (яркий солнечный день, сильный ветер) показано ношение солнцезащитных очков. При воспалении или повреждении поверхности глаза назначаются капли.
— Как долго их можно закапывать?
— Длительность закапывания определяет врач.
— Почему у человека бывает разная острота зрения в глазах? Мы ведь на мир смотрим обоими глазами с одинаковой нагрузкой, почему тогда один глаз видит лучше, а другой — хуже?
Татьяна, г. Логойск
— Причиной разной остроты зрения может быть разная рефракция глаз. Выделяют эмметропию (соразмерную рефракцию), миопию (близорукость), гиперметропию (дальнозоркость). Например, на одном глазу может быть близорукость, на втором — дальнозоркость. Возможны и другие варианты. В результате один глаз лучше видит вдаль, второй — на близком расстоянии. Рефракция проверяется на приеме у окулиста. При необходимости назначаются очки.
— Такое может быть с рождения?
— Это может быть и приобретенное, и врожденное состояние. Например, при школьной близорукости рефракция может быть и одинаковой, и разной на двух глазах. Вопрос о назначении коррекции решается индивидуально.
— Провоцирует ли работа за компьютером ухудшение зрения? И сколько времени за компьютером может проводить ребенок?
Мария, г. Минск
— Конечно, провоцирует. Длительная зрительная работа на близком расстоянии, работа за компьютером способствуют развитию миопической рефракции (близорукости). Перенапряжение аккомодации при работе на близком расстоянии способствует формированию миопической рефракции. Поэтому время работы за компьютером желательно ограничивать. Особенно это актуально для детей. Для них максимальная продолжительность работы за компьютером составляет 0,5 часа в день.
— У меня легкий астигматизм, ношу очки для чтения. Планирую сделать лазерную коррекцию. Хочется спросить у специалиста, нужно мне это делать или нет?
Александр Вячеславович, г. Минск
— При астигматизме прямом и обратном до 2,0 диоптрии хорошо помогает очковая коррекция. Заключение о необходимости лазерной рефракционной операции можно дать только после полного обследования у врача-офтальмолога.
— Существуют ли эффективные методы лечения катаракты без хирургического вмешательства? Я слышал от кого-то (а может, по телевизору), что катаракту вымывают водой? Это как?
— Катаракта — это помутнение хрусталика. В начальных стадиях приобретенных катаракт назначают витаминные капли для улучшения обменных процессов в хрусталике. Хирургическое удаление мутного хрусталика — основной метод лечения катаракты. Других эффективных методов лечения нет. Факоэмульсификация — наиболее предпочтительный метод экстракции (удаления) катаракты. Технология подразумевает разрушение ядра хрусталика механическими колебаниями ультразвука. «Вымывание катаракты водой» подразумевает технологию AquaLase компании Alcon. Это гидродинамическое разрушение ядра за счет впрыскивания раствора BCC, подогретого до 60 градусов по Цельсию с частотой 50 пульсов (впрыскиваний) в секунду. Раствор по химическому составу максимально соответствует внутриглазной жидкости. Технология менее эффективна, чем механическое дробление ядра колебаниями ультразвука, так как для жителей Беларуси характерны более плотные ядра.
— У меня краснеют глаза. Особенно это заметно после принятия горячего душа. С чем это может быть связано?
Олег Николаевич, п. Боровляны
— Однозначного ответа нет. Возможно, имеется аллергическая реакция на воду, шампунь, мыло. Нас окружает большое количество аллергенов — бытовые, пищевые, лекарственные, воздушные. Причиной покраснения глаз могут быть хронические блефариты и конъюнктивиты. Покраснение глаз, ухудшение зрительной работы к вечеру может развиться при синдроме «сухого» глаза, длительной работе за компьютером. Показана консультация окулиста для решения вопроса о необходимости лечения.
— У меня краснеют роговица и края век, особенно в холодное время года. Внешне это выглядит так, как будто я только что плакала. Кроме того, при ближайшем рассмотрении, у основания ресниц видны какие-то пузырьки (прыщики), но веки не зудят. Обращалась много раз к врачам-офтальмологам. Говорят, что это какой-то клещ. Назначают лечение, но одновременно говорят, что лечить бесполезно. А у меня ресницы поредели, стали неровные. Может, и совсем выпадут. Что делать?
Людмила
(вопрос с сайта zn@zn.by)
— Возможно, у пациентки блефарит. При переднем блефарите поражается часть века вокруг основания ресниц, что может быть связано со стафилококковой инфекцией или себореей. Выявляют твердые чешуйки и корочки у основания ресниц. Себорейный блефарит обычно сочетается с себорейным дерматитом, который может поражать кожу головы. Причиной заднего блефарита является дисфункция мейбомиевых желез и изменение свойств их секрета. Вязкость секрета увеличивается, нарушается его отток, отверстия выводных протоков закупориваются сальными пробками. Необходимо длительное лечение, возможно, в течение всей жизни. Окончательное излечение при блефарите маловероятно, но возможно улучшение. Показаны теплые компрессы на несколько минут для размягчения корок у основания ресниц, механическое их удаление с помощью ватного тампона, смоченного в растворе детского шампуня, массаж век. Антибиотики тетрациклинового ряда назначает врач. Может возникнуть необходимость в повторных курсах лечения.
Демодекозный блефарит вызывается условно-патогенным паразитом — клещом рода Demodex. Заболевание век протекает по типу сухой или жирной себореи, сопровождается дисфункцией мейбомиевых желез, шелушением век (чешуйки и корочки сероватого цвета между ресницами). Диагностика демодекоза осуществляется путем выявления клещей на удаленных ресницах по направлению окулиста. Численность клещей считается патологической при выявлении 3-4 клещей и более на 6 ресницах, нормальной — если клещ один или их вообще не обнаружено. Паразитоносительство у здоровых людей встречается в 40-90 процентах случаев. Лечение представляет большие трудности. Рекомендуют обрабатывать края век смесью спирта с эфиром, водным раствором пижмы, настойкой полыни, календулы. Веки смазывают цинк-ихтиоловой мазью, тетрациклиновой, эритромициновой и др. Хорошие результаты получены при местном применении мази «Демалан».
При тяжелом и длительном течении блефарита возможно выпадение ресниц, неправильный их рост, рубцовые изменения края век и другие осложнения. Показаны гигиена век и длительное лечение. Подход в лечении индивидуален и его может назначить только врач.
Подготовила Людмила ШЕСТОКОВИЧ, фото Дмитрия ЕЛИСЕЕВА, «ЗН»
Кератит после лазерной коррекции зрения
Роговица вместе со склерой относятся к наружным оболочкам глазного яблока. Обычно она прозрачная, имеет сферическую форму. Однако, при некоторых заболеваниях происходит ее воспаление, которое называется кератитом. Нередко эта патология возникает после лазерной коррекции зрения.
Роговица состоит из пяти слоев:
- Эпителий;
- Боуменова мембрана;
- Строма;
- Десцеметова мембрана;
- Эндотелий.
Область перехода роговицы в склеру называется лимбом.
При кератите происходит снижение прозрачности роговицы, что сопровождается потерей зрения. Воспаление может поражать только один глаз или же распространяться на оба. От причины кератита во многом зависит его лечение, которое обычно оказывается эффективным.
Симптомы кератита после лазерной коррекции зрения
Чаще всего пациенты с кератитом испытывают боль в глазу. Выраженность болевого синдрома может быть различной и зависит от распространенности воспалительного процесса. Внешне кератит проявляется покраснением глаз, снижение блеска роговицы. При тяжелом течении заболевания возникает так называемый роговичный синдром, включающий слезотечение блефароспазм и светобоязнь. Врач при офтальмоскопии может выявить помутнение роговицы и образование инфильтратов.
Причины кератита
Часто кератит развивается в результате внешних воздействий:
- Неправильное использование контактных линз;
- Использование местных кортикостероидов;
- Влияние интенсивного света, в том числе при сварке;
- Травма роговицы (в т.ч. хирургическое вмешательство);
- Наличие инородного тела.
Иногда кератит провоцирует синдром сухого глаза, возникший на фоне заболевания век, нарушения синтеза слезной жидкости, дефицита витамина А, гормональных перестроек.
Отдельно следует упомянуть про кератит, развивающийся в послеоперационном периоде при лазерной коррекции зрения. Помимо травматического повреждения роговицы снижения местных иммунных механизмов, кератит могут провоцировать различные микроорганизмы, попавшие в благоприятные условия.
Непосредственно воспалительный процесс вызывают вирусы, бактерии, грибки и простейшие. Иногда выявить причину кератита невозможно.
Классификация
Существует несколько классификаций воспаления роговицы. Кератиты можно подразделить на:
- Экзогенные, связанные с внешними факторами;
- Эндогенные, обусловленные внутренними изменениями в организме человека.
По другой классификации выделяют острый, хронический и рецидивирующий кератит. По области расположения очага воспаления выделяют центральный и периферический вариант. Иногда воспалительный процесс распространяется на соседние структуры глаза, при этом развивается кератоконъюнктивит, кератоувеит и другие заболевания.
После лазерной коррекции зрения обычно возникает инфекционный кератит, связанный с попаданием микроорганизмов из внешней среды. Нередко в послеоперационном периоде обостряются хронические инфекции глаза, например, вирус простого герпеса.
Диагностика
Помимо данных анамнеза в выявлении кератита после лазерной коррекции зрения большую роль играют:
- Визометрия;
- Флуоресцеиновый тест;
- Биомикроскопия;
- Биопсия роговицы;
- Анализ соскоба с роговицы;
- ПЦР, применяемая для идентификации конкретного инфекционного агента.
Лечение кератита
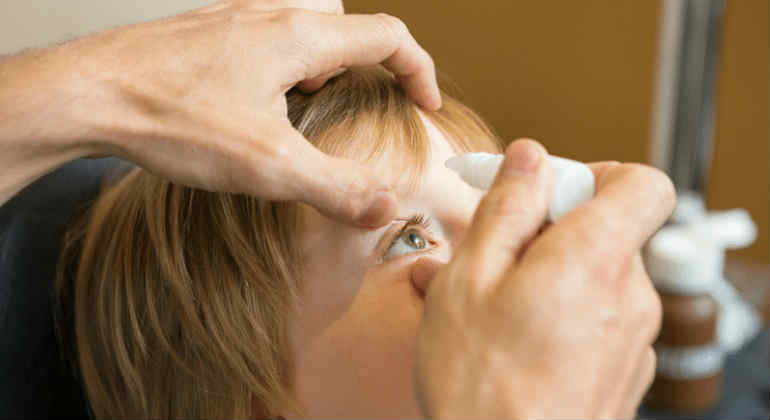
Лечение в большой степени зависит от причины кератита. При инфекционной природе, что бывает чаще после лазерной коррекции зрения, проводится противовирусная, антибактериальная, противогрибковая терапия. Обычно назначают специальные капли для глаз, но при тяжелой инфекции требуется внутривенное или субконъюнктивальное введение. В ряде случаев используют контактные линзы с лечебным веществом.
Если после операции в роговице остались инородные частицы, то их следует удалить, так как они могут поддерживать воспаление. При нарушении продукции слезной жидкости закапывают специальный увлажняющий раствор.
Чтобы предотвратить рубцевание, назначают гормональные капли, однако они могут усилить инфекционные процессы, поэтому применение их требует особой осторожности. Для купирования болевого синдрома подходят капли с противовоспалительным действием.
Кератит и лазерная коррекция зрения
Кератиты и контактные линзы
Кератит – это воспалительное заболевание роговицы – самой передней, прозрачной части глаза.
Возбудители кератитов – вирусы и бактерии, реже грибы, а причиной заболевания могут стать травмы, трофические нарушения, снижение иммунитета, а также ношение контактных линз. Нередко воспаление роговицы сочетается с конъюнктивитом. Симптомы кератита следующие: чувство инородного тела или боль в глазу, светобоязнь, спазм век, слезотечение, покраснение глаза, часто снижается зрение.
Встречаются различные формы и стадии кератитов, некоторые из которых очень опасны и могут переходить в язву роговицы, вызывать стойкое снижение зрения, помутнение роговицы или даже бельмо. В самых запущенных случаях возможна потеря глаза.
Нередко пациенты не придают серьёзного значения покраснению глаза и чувству инородного тела, принимая воспаление роговицы за банальный конъюнктивит, не обращаются к врачу и занимаются самолечением. Особенно опасны кератиты при сниженной чувствительности роговицы, так как заболевание может протекать без явных болевых ощущений. Чувствительность роговицы часто снижена у тех, кто пользуется для коррекции зрения контактными линзами в течение длительного времени. Зачастую, у пациента появляется краснота и дискомфорт, что случается довольно-таки часто у пользователей линз вследствие нарушения питания роговицы и слезопродукции глаза, но он продолжает носить контактные линзы. Если вовремя не обратиться к врачу и не пройти соответствующее лечение, то возможно развитие опасной формы кератита, которая может привести к заметной потере зрения.
Снижение чувствительности роговицы также сопровождает герпетические кератиты, которые встречаются достаточно часто, рецидивируют и требуют длительного лечения.
К распространённой форме кератитов относится рецидивирующая эрозия роговицы. Она проявляется периодическими приступами рези в глазах, спазмом век, слезотечением, которые появляются, как правило, утром и проходят через 1-2 дня. Этому заболеванию обычно предшествует травма роговицы, как правило, незначительная. Причиной заболевания считают вирус простого герпеса. Рецидивирующая эрозия требует специального лечения, в том числе и противовирусными препаратами.
При появлении симптомов кератита нужно обязательно обращаться к офтальмологу. В зависимости от формы кератита назначаются антибиотики, противовирусные препараты, заживляющие гели, иммуностимуляторы, противовоспалительные препараты. Распространённые и глубокие формы кератитов требуют лечения в условиях стационара.
Профилактикой кератита является соблюдение правил ношения контактных линз, соблюдение правил гигиены, своевременное обращение к офтальмологу.
Тонкая роговица, кератит, лазерная коррекция.
Тонкая роговица, кератит, лазерная коррекция.
Уважаемые врачи! Прошу потратить немного своего времени на мой пост. Постараюсь описать ситуацию как можно более кратко, но свою проблему в два слова уложить никак не могу.
Меня зовут Владимир Базив, мне 25 лет, проживаю в Харькове. Украина.
С 19 до 23 лет страдал кератитом на обоих глазах. Последние два года никаких симптомов заболевания и жалоб у меня нет, однако в результате нескольких сильных обострений сильно пострадала роговица на правом глазу.
В процессе заболевания она сильно деформировалась и искривилась что вызвало сильное снижение зрения.
Вижу всё очень мутно, независимо от дистанции до предмета нет никакого фокуса. Кроме этого есть множественные дефекты изображения. Оно распадается на множество фальшивых изображений разной прозрачности, которые образуют вокруг предмета неправильной формы пятно. Особенно это заметно, если смотреть на луну в ночном небе. Вместо одной луны я вижу около 10 лун разной плотности хаотично расположенных вокруг истинной луны. В результате я даже не в состоянии определить, настоящий предмет, а где его копия.
Если сощурится, то зрение восстанавливается практически полностью до исходного и по мере сощуривания, фальшивые изображения исчезают, а изображение фокусируется.
Так же зрение на правом глазу зависит от источника света и качества освещения. В зависимости от того, откуда падает свет и насколько он интенсивный, зрение немного варьируется. Иногда получается что-то разобрать, пусть даже с дефектами, но чаще всего я не могу разглядеть даже лица человека в нескольких метрах от себя в слабоосвещённой комнате. Я так же не могу нормально разобрать ни один текст, особенно с монитора компьютера или другого яркого экрана или другие детали, например надписи или знаки. Как я уже сказал выше, обычно я не вижу даже лиц людей – только расфокусированные силуэты. В пасмурные дни фальшивые изображения практически не заметны, так как нет контраста света и тени. Я просто очень мутно вижу. В солнечные дни я попадаю в какое-то королевство кривых зеркал.
Левый глаз так же пострадал от кератита, но не так сильно и там не так была задета оптическая зона, поэтому не дефекты которые есть на левом, не настолько критичны и даже отчасти корректируются очками.
Высчитать остроту зрения не представляется возможным, т.к. в разных условиях она варьируется и проверка зрения с таблицы не является объективной. Дело в том, что с таблицы в поликлинике я с большим трудом даю кое-какой результат, иногда даже неплохой, однако в повседневной жизни, как я уже сказал, его и близко нет.
Очки, которые мне подбирали, корректируют только левый глаз. На правом глазу нет абсолютно никакого эффекта. Разве что при сильных линзах, я вижу что предметы стают больше. Фокус всё равно не наводится и дефекты по прежнему мешают мне нормально видеть.
Ещё я заметил, что при сильном напряжении мышц глаза, роговица видимо немного меняет форму и зрение восстанавливается, а дефекты и искажения как бы смещаются из оптической зоны немного в сторону. В результате я по прежнему вижу предметы в облаке из фальшивых изображений, однако они уже в фокусе. Я даже могу чётко прочитать текст или увидеть надпись расположенную довольно далеко от меня. Так же зрение в той или иной степени восстанавливается во время прищуривания.
Я проходил лечение в Одессе, в клинике им. Филатова. Там меня вылечили от кератита, однако само зрение мне восстановить там не могут. Всё что предлагают мне врачи, это очки, которые, как я уже сказал, не помогают.
Была пробная попытка подбора жёстких контактных линз. В линзах зрение восстанавливается до 100% на обоих глазах и все дефекты исчезают. Однако, лечащие врачи мне запретили носить линзы, так как инородное тело в глазу в теории может вызвать рецидив кератита.
Я был в клинике лазерной коррекции зрения в Одессе, но там мне сказали, что возможности коррекции нет из-за истончённой роговицы. У них нет такого оборудования и специалиста, который мог бы взяться за такую операцию. Посоветовали провести процедуру кросслинкинга, чтобы укрепить роговицу и исключить возможность выпячивания в будущем, а потом думать о какой-то коррекции.
Я бы хотел поехать в Россию, в Москву в клинику им. Федорова или какую-то другую… Знаю что там работают настоящие профессионалы. Но уже почти потерял надежду и не знаю, стоит ли.
Уважаемые врачи, я бы хотел узнать, возможно ли хоть как-то мне помочь и вернуть зрение на правом глазу? Интересует любой вариант. Возможно ли провести хоть какую-то лазерную коррекцию чтобы выровнять роговицу и хотя бы частично откорректировать зрение, чтобы не было этих множественных дефектов и был хоть какой-то фокус? Очень хотелось бы получить возможность видеть правым глазом более-менее нормально хотя бы в очках. Готов пойти на любой риск, т.к. объективно глаз по сути наполовину слепой и я очень мучаюсь.
Прилагаю все результаты последних исследований.
Спасибо, если прочитали.
Сомневаетесь — делать ли лазерную коррекцию зрения?
Здравствуйте, дорогие друзья!
Вот уже какой месяц я нахожусь в сомнениях – стоит ли делать лазерную коррекцию зрения?
Технологию проведения лазерной коррекции, ее виды, показания и противопоказания я уже изучила. С отзывами людей, сделавших эту операцию, ознакомилась. Но сомнения остались.
Теперь решила узнать мнения специалистов о целесообразности проведения коррекции зрения. Если вам тоже интересно – читайте дальше.
Что говорит главный офтальмолог Петербурга о лазерной коррекции зрения?
О плюсах и минусах контактных линз, опасностях лазерной коррекции и о том, почему сами врачи предпочитают очки, рассказывает главный офтальмолог Петербурга, доктор медицинских наук, профессор Юрий Астахов.
— Юрий Сергеевич, сейчас близорукость можно исправить буквально за пару минут с помощью лазерной коррекции зрения. Однако любая операция — это все-таки риск. В каких случаях коррекцию зрения стоит делать, а когда этого лучше избежать?
— Ко мне очень часто обращаются пациенты с одним вопросом: «Можно ли мне сделать лазерную коррекцию?» Я отвечаю: «Можно, но нужно ли?»
Есть четкие медицинские показания для проведения лазерной коррекции зрения.
Скажем, разница в рефракциях двух глаз. Например, на одном глазу маленькая близорукость, а на втором — большая.
Очки здесь не помогут, потому что люди не переносят разницу в стеклах больше 2-2,5 диоптрий.
Бывает, человеку нужно хорошее зрение без очков в силу особенностей его работы. С этим могут столкнуться военные, спортсмены, звезды.
Но большинство людей, которые обращаются к нам, готовы сделать операцию просто из косметических соображений. Ко мне приходят петербуржцы с небольшой близорукостью в две или три диоптрии. Они говорят: «Сделайте нам операцию, потому что мы не хотим носить очки или возиться с контактными линзами».
Но ведь любая операция, в том числе и лазерная коррекция зрения, — это все-таки риск. Возможны осложнения. Пациентам об этом необходимо рассказывать, предупреждать их.
Нельзя, чтобы лазерную коррекцию зрения выполнял врач, которым двигают, в значительной мере, коммерческие интересы. Государство нам купило все необходимое дорогостоящее оборудование. И у нас нет необходимости, как теперь принято говорить,отбить стоимость лазера.
Поэтому мы откровенно объясняем возможные последствия операции. Чтобы дать разрешение на лазерную коррекцию, врач должен быть уверен, что близорукость у пациента не прогрессировала в течение последних двух лет. В противном случае через некоторое время после операции зрение снова может упасть.
Женщинам следует помнить, что близорукость способна прогрессировать во время беременности. Дело в том, что в этот период жизни меняются свойства соединительной ткани, и глаз может немного вытянуться по оси. Так что, если есть возможность, коррекцию лучше сделать уже после родов.
Кроме того, возможность проведения операции зависит от анатомических особенностей глаза. Например, нельзя делать коррекцию при очень тонкой роговой оболочке. Ведь во время операции срезается самая верхняя часть роговицы и откидывается, как лоскуточек, в сторону. Затем делается испарение части роговой оболочки, после чего этот лоскуточек помещается на место.
Мне рассказывали случай, когда больной после операции потер руками глаза. И лоскутки из роговицы свернул в трубочку…
В этой связи можно вспомнить слова глазного микрохирурга Святослава Федорова: безответственное отношение пациента к своему здоровью является противопоказанием к операции. И это абсолютно правильно.
— Даже после лазерной коррекции зрение вновь может испортиться. Разрешается ли в этом случае опять сделать операцию?
— Не исключено. Но здесь важно помнить, что слишком истончать роговую оболочку тоже нельзя. В этом случае она может принять конусовидную форму, выпятиться под воздействием внутриглазного давления. И возникнут уже очень серьезные проблемы. По той же причине не делают коррекцию зрения людям с высокой степенью близорукости.
— Если операция прошла успешно, могут ли возникнуть какие-то осложнения через 20-30 лет?
— Это маловероятно, если лазерная коррекция сделана правильно, а пациент впоследствии следил за своим здоровьем. Некоторые проблемы возникали только у тех, кому делали кератотомию по методу Федорова. К слову, их сейчас уже не проводят.
А все потому, что это операция связана с надрезом роговой оболочки глаза. Это резко снижает ее прочность. Даже при минимальных травмах, скажем, при ударе мячом, у людей происходили многочисленные случаи разрыва роговой оболочки.
— Но если лазерная коррекция безопасна, почему многие врачи сами ходят в очках?
— Наверно, потому, что офтальмологи в силу своей профессии работают с различными оптическими увеличивающими приборами. А потому вопрос неполноценного зрения решается очень просто: достаточно лишь соответствующим образом настроить оборудование.
— Предположим, человек отказался от лазерной коррекции. И перед ним стоит выбор — очки или линзы. Что безопаснее?
— Контактные линзы — очень хорошее средство коррекции зрения. Но их необходимо постоянно обрабатывать, их нужно вовремя менять. Если человек не готов к этому, то лучше выбрать очки. Кстати, я бы не советовал покупать линзы в интернет-магазинах, а очки — в киосках.
— Если линзы безопасны, то почему врачи требует их снять за 3-4 месяца до лазерной коррекции зрения?
— Линзы все-таки оказывают воздействие на глаза. С одной стороны, они немного деформируют роговую оболочку. Ничего страшного. Но перед операцией это может привести к тому, что врач неправильно определит параметры роговицы.
С другой стороны, неправильно подобранные линзы способны нарушить питание роговой оболочки и затруднить проникновение в нее кислорода. Потом это может плохо сказаться на процессе заживления после операции.
Стоит ли делать лазерную коррекцию зрения?
Глаза часто называют зеркалом души. Но так бывает, что это самое зеркало скрыто очками или контактными линзами, и все попытки вернуть драгоценное зрение оказываются бесплодными.
В таком случае на помощь может прийти лазерная коррекция — самый эффективный, безопасный и надежный способ восстановления зрения, признанный ведущими офтальмологами мира. Так стоит ли делать лазерную коррекцию зрения — давайте узнаем?!
Лазерная коррекция зрения уже «разменяла» пятый десяток. Во всем мире только за последние 10 лет сделано более 5 миллионов таких операций. Технология метода стала настолько совершенной, что позволяет вернуть зрение за считанные минуты людям в возрасте от 18 до 55 лет.
Даже не надо задаваться вопросом:«Что со мной будет, если в разгар операции глаз моргнет, а рука потянется поправить прическу? Неужели мое лицо будет с «лазерными следами», а глаз больше ничего не увидит?».
Все просто — эксимерные лазеры последнего поколения настолько совершенны, что при малейшем отклонении специальная система останавливает процесс коррекции, а продолжается операция только после выравнивания положения глаза.
Главные преимущества процедуры — безболезненность и отсутствие госпитализации! Всего лишь несколько дней понадобится для того, чтобы вернуться к своему привычному образу жизни! И больше никакой дужки очков на носу, никаких линз!
Отличный результат лазерной коррекции зависит от двух параметров:
ПРАВДА И ВЫМЫСЛЫ
Развеем мифы о лазерной коррекции зрения.
Делать лазерную коррекцию больно и страшно.
Здесь нельзя сказать «нет» или «да», так как порог болевой чувствительности у каждого человека разный. Кому-то больно от одного вида медсестры со шприцем в руке, кто- то переносит спокойно удаление зуба без анестезии… Очень важно, чтобы у пациента был соответствующий настрой — это 50% успеха операции.
Нельзя делать лазерную коррекцию до беременности.
Нет, это не так. Нельзя делать коррекцию во время менструации, в период кормления грудью и во время беременности. Если вы не планируете в ближайшие год-два детей, то лазерную коррекцию делать можно. В будущем она не окажет никакого влияния ни на беременность, ни на малыша.
Главный критерий для прекрасной половины человечества — стабильный гормональный фон. По статистике, около 80% молодых девушек делают лазерную коррекцию до беременности.
Длительный и безболезненный период восстановления после операции.
Обычно неприятные ощущения пациент испытывает только в день операции, поскольку нарушается поверхностный слой роговицы. Восстановительный период — иногда сутки, иногда двое, иногда трое. Пациент после операции передвигается абсолютно самостоятельно, правда, обязательно в солнцезащитных очках. Достаточно часто уже через день пациенты возвращаются к работе. А если не было патологий сетчатки, то даже ограничений в физических нагрузках не будет.
После операции зрение может ухудшиться.
Если ориентироваться на мировую практику лазерной хирургии, то примерно у 5-7% пациентов возможно уменьшение эффекта коррекции зрения, что требует вмешательства в течении 6-12 месяцев. Причем такой регресс возможен только при высоких степенях близорукости или дальнозоркости, а возвращается лишь небольшая часть от предшествующей операции (до 1-2 диоптрий). В таком случае проводится повторная операция (бесплатно).
Мнение специалиста о целесообразности лазерной коррекции
Медики констатируют: людей с хорошим зрением становится все меньше, а количество очкариков и носящих контактные линзы увеличивается с каждым днем. Причин тому множество. Качество зрения может зависеть от наследственности, болезней глаз, травм.
Не добавляет здоровья нашим глазам
и длительное просиживание за компьютером. Глазные проблемы решаются по-разному. Для кого-то достаточно носить очки, кому-то не обойтись без операции, а в некоторых случаях остроту зрения могут улучшить специальные упражнения.
Как поступать в тех или иных случаях, в ходе прямой линии, состоявшейся в «Знаменке», рассказала доцент кафедры глазных болезней Белорусского государственного медицинского университета Марина Джумова.
— Можно ли после операции на глазах заниматься спортом и какие вообще нагрузки разрешены без вреда для здоровья?
— Все зависит от операции и состояния сетчатки. Если читательница имеет в виду лазерную коррекцию зрения, то ограничений по занятию спортом нет при отсутствии изменений на глазном дне. Если есть выраженные изменения сетчатки, связанные с близорукостью, то противопоказаны занятия любыми видами спорта, поскольку нагрузки могут спровоцировать отслойку сетчатки. В каждом случае вопрос решается офтальмологом индивидуально.
— Лазерная коррекция — это оперативное вмешательство? Какие нагрузки показаны после такой операции?
— Да, это лазерная рефракционная хирургия. Она объединяет ряд процедур, которые выполняют для изменения рефракции глаза путем воздействия на роговицу или хрусталик.
LASIK — самая распространенная в последнее время рефракционная процедура. Она обеспечивает коррекцию гиперметропии до 4 диоптрий, астигматизма без ограничений и близорукости до 12 диоптрий в зависимости от толщины роговицы.
При отсутствии изменений на глазном дне можно заниматься спортом. Изменения сетчатки, связанные с близорукостью (истончение, разрывы, периферические дегенерации) ограничивают занятия спортом. Нельзя поднимать тяжести, выполнять работу с наклонным положением головы, заниматься силовыми видами спорта, прыжками, бегом, т.е. противопоказаны любые резкие движения.
— Можно ли рожать естественным способом после рефракционной операции на глазах?
— Все зависит от состояния сетчатки. С этим связаны все ограничения. Если изменений на сетчатке нет, можно рожать естественным способом.
При близорукости высокой степени необходимо в третьем триместре беременности исследовать сетчатку, т.е. осмотреть глазное дно. Если на сетчатке обнаружены разрывы, предразрывы, периферические дегенерации, предрасполагающие к отслойке сетчатки, обязательно следует обратиться в лазерный центр и выполнить лазеркоагуляцию сетчатки. Если есть угроза отслойки сетчатки, естественное родоразрешение противопоказано. В каждом конкретном случае данный вопрос решает окулист.
— Хочу сделать лазерную коррекцию зрения. Но сейчас у меня первые месяцы беременности. Когда это лучше сделать: сейчас или после родов?
— Лазерную коррекцию зрения можно делать за три месяца до планируемой беременности. А вот в период беременности и кормления грудью — нет. Можно будет ее сделать после родов и прекращения лактации.
— Какие физические и зрительные ограничения могут быть после проведения операции по лазерной коррекции зрения? И есть ли противопоказания для проведения такой операции?
Михаил Давидович, г. Минск
— В первую неделю после лазерной коррекции противопоказаны физические нагрузки, нельзя посещать бассейн. Ограничения связаны с возможным смещением лоскута роговицы и последующей его деформацией, сморщиванием. В дальнейшем физические ограничения связаны с состоянием сетчатки. Зрительных ограничений нет. Операция характеризуется быстрой зрительной реабилитацией и стабилизацией рефракции, минимальным риском помутнений роговицы.
Противопоказаниями для проведения операции являются беременность и лактация, хронические воспалительные заболевания глаз (блефариты, конъюнктивиты, кератиты, кератоувеиты и др.), глаукома, катаракта, кератоконус. При сахарном диабете лучше воздержаться от операции.
— Глаз после такой операции открыт или накладывается повязка?
— Повязка не накладывается, глаз открыт. Поэтому важно, чтобы не произошло смещение лоскута. Операция связана с минимальным дискомфортом.
— Сколько примерно снимается от толщины роговицы при проведении операции по лазерной коррекции и насколько безопасно проведение докоррекции?
Людмила Александровна, г. Молодечно
— Объем удаляемой ткани и эффект вмешательства ограничены исходной толщиной роговицы. Во избежание эктазии роговицы (прогрессирующее истончение и увеличение кривизны роговицы с неправильным астигматизмом, приводящее к ухудшению зрения), толщина остаточной стромы после формирования лоскута и абляции (удаления) ткани должна составлять не менее 450 мкм.
Насколько безопасно проведение докоррекции? Если это в пределах указанной толщины роговицы, то докоррекция является безопасной.
— С какими глазными заболеваниями вы не рекомендовали бы проведение лазерной коррекции?
Сергей Анатольевич, г. Жодино
— Глаукома, катаракта, сахарный диабет, воспалительные заболевания глаз (блефариты, конъюнктивиты,
увеиты, кератиты (особенно — герпетический кератит).
— Какие последствия могут быть после неуспешного проведения операции на глазах?
— Это зависит от способа хирургического вмешательства. Возможны различные способы лазерных рефракционных операций.
Выделяют интра- и послеоперационные осложнения. Например, после операции LASIK (лазерный insityкератомилез) осложнения связаны с повреждением лоскута (формирование тонкого лоскута, «дырчатые» отверстия, неравномерный лоскут и др.).
Послеоперационные осложнения — это сморщивание, искривление или смещение лоскута, эпителиальные дефекты, субэпителиальные помутнения, которые могут вызвать ночное ослепление, иногда — диффузный ламеллярный кератит или бактериальный кератит.
Достаточно часто бывает синдром «сухого» глаза, когда пациенты жалуются на ощущения сухости и жжения в глазах. В таких случаях используются заместители слезы, препараты, которые увлажняют глаз: слеза натуральная, систейн, оксиал, хило-комод, видисик и другие.
Необходимо проконсультироваться с окулистом, так как вопрос о выборе препарата решается индивидуально. Должна сказать, что в большинстве случаев лазерные рефракционные операции проходят без осложнений.
— Как долго длится операция по методике «лэйзик» и как быстро после нее можно вести привычный образ жизни?
— Лазерная абляция длится до 2 минут. Полное время операции на двух глазах — 30-40 минут. Операция вызывает минимальный дискомфорт, быструю зрительную реабилитацию и быструю стабилизацию рефракции. Риск помутнения роговицы минимальный. Первые несколько дней после операции следует ограничить физическую активность, чтобы не травмировать глаза.
— У меня легкий астигматизм, ношу очки для чтения. Планирую сделать лазерную коррекцию. Хочется спросить у специалиста, нужно мне это делать или нет?
Александр Вячеславович, г. Минск
— При астигматизме прямом и обратном до 2,0 диоптрии хорошо помогает очковая коррекция. Заключение о необходимости лазерной рефракционной операции можно дать только после полного обследования у врача-офтальмолога.
Лазерная коррекция: какие существуют противопоказания?
Считаю, что эта информация будет необходима для тех людей, кто решился на смелый шаг — оперативное восстановление зрения.
Существуют ли ограничения для проведения коррекции?
Многие десятилетия ученые искали безопасный и эффективный способ восстановления остроты зрения, и им, наконец, стала лазерная коррекция, которая, воздействуя на преломляющую оптическую среду внутри глаза (роговицу), изменяет ее форму. При этом восстанавливается нормальная фокусировка картинки на сетчатке – в том месте, где она должна находиться у человека со здоровым зрением.
Как и любая операция, лазерная коррекция зрения имеет определенные противопоказания – их устанавливает врач после тщательной диагностики.
Несмотря на то, что преимущества лазерной коррекции зрения очень широко сейчас разрекламированы, но этот метод подойдет отнюдь не каждому, кто страдает расстройством зрения.
Ограничением к этому методу будет возраст до 18 лет, по причине того, что зрения до 18 лет еще развивается и никому не известно, как оно себя поведет после 18 лет.
Также ограничением является беременность и весь период кормления грудью, до восстановления гормонального уровня.
Еще можно отметить, что к коррекции не допускают пациентов, у которых осложнения со зрением стали развиваться в течении последних 12 месяцев. Вам будет сначала предложено пройти лечение в клинике и только после этого и то спустя определенное время, когда состояние со зрением у вас стабилизируется, пройти лазерную коррекцию.
В любом случае не отчаивайтесь, медицина с каждым годом развивается все быстрее и быстрее и все больше противопоказаний переходят из разряда критических в разряд возможных.
4 группы заболеваний
Вы сами решаете, делать вам лазерную коррекцию зрения или нет. Но обязательно учитывайте, что существуют противопоказания для лазерной коррекции, которые могут стать непреодолимой преградой на пути к лазерной коррекции зрения.
Все эти противопоказания можно разделить на четыре группы.
В первую группу входят заболевания роговицы, а также заболевания органов зрения.
Это, например, кератоконус — очень серьёзное, наверное, даже самое серьёзное заболевание роговицы глаза.
Также сюда можно отнести глаукому, которая полностью не излечивается, так как носит хронический характер, и катаракту, которая выражается в помутнении хрусталика.
Заболевания с нарушением иммунной системы составляют вторую группу противопоказаний для лазерной коррекции.
К этой группе относятся такие заболевания, как артриты, коллагенозы и тяжёлые формы сахарного диабета.
Третью группу противопоказаний для лазерной коррекции возглавляет нестабильная рефракция, или меняющаяся оптическая система глаза.
Это временное явление, которое связано с ростом человека и изменением размера глазного яблока. Чаще всего эти изменения проходят к восемнадцати годам.
Именно поэтому лазерная коррекция во всем мире разрешена только с восемнадцати лет.
К четвертой группе относятся люди, страдающие психическими расстройствами.
В этом случае также противопоказана лазерная коррекция зрения. Сюда можно добавить и тех, кто страдает тяжёлыми формами алкоголизма и наркомании.
Кроме этих четырёх групп можно составить ещё одну дополнительную группу.
Сюда будут входить беременные и кормящие женщины. В период беременности и кормления идёт перестройка организма, и поэтому недопустимо никакое вмешательство, которое может привести к неожиданным результатам. В любом случае посоветуйтесь с врачом. Профессиональный офтальмолог обязательно сделает диагностику и решит, можно ли вам проводить лазерное лечение глаз.
Окончательное решение о возможности проведения лазерной коррекции зрения остаётся за врачом, который примет это решение после диагностики зрения.
Если вы носите контактные линзы, то это не является противопоказанием к коррекции зрения, но перед тем, как делать операцию, следует не носить линзы в течение двух недель.
С помощью лазерной коррекции зрения можно избавиться от ношения очков или контактных линз. Но если вас все устраивает, то и операцию делать не стоит. Конечно, если у вас нет сложных случаев астигматизма с проблемой подбора средств коррекции зрения.
В каких случаях нельзя делать лазерную коррекцию зрения?
Единственный глаз.
Если из-за травмы, воспаления, амблиопии, врожденных дефектов, атрофии зрительного нерва и других заболеваний один глаз даже в очках видит не дальше нескольких сантиметров или вообще ничего не видит, то на другой глаз делать лазерную коррекцию нельзя.
Очки не улучшают остроту зрения или улучшают ее незначительно. Причиной тому может быть помутнение роговицы, хрусталика, заболевания сетчатки и зрительного нерва.
Это заболевание часто выявляется только во время предоперационного обследования. Без таких приборов, как кератотопограф или аберрометр, кератоконус выявить врачу довольно сложно, а такие приборы не в каждой крупной офтальмологической клинике есть, не говоря уж о поликлиниках по месту жительства.
При кератоконусе без всякой причины у молодых и не очень молодых людей начинает постепенно выпячиваться вперед роговица в виде неравномерного конуса. Такой рост приводит к росту близорукости и астигматизма и снижению остроты зрения даже в заново подобранных очках.
Причин этого заболевания никто пока не знает, хотя предположений много.
Установлен ген, отвечающий за предрасположенность к развитию кератоконуса.
Однако не отрицается значимость воздействия провоцирующих факторов. В том числе есть мнение, что спровоцировать кератоконус может ношение контактных линз.
И в то же время самым распространенным терапевтическим методом лечения кератоконуса является ношение жестких контактных линз.
Известно, что при выпячивании роговицы происходит ее истончение. Если при кератоконусе сделать лазерную коррекцию и этим еще больше уменьшить толщину роговицы, то скорость развития заболевания увеличится с «нескольких диоптрий за несколько лет» до «нескольких диоптрий за несколько недель».
А завершиться кератоконус может тем, что чрезмерно выпятившаяся роговица порвется, и глаз погибнет. До такой степени в настоящее время довести заболевание мало кому удается.
При угрозе такого осложнения кератоконуса пациенту делают пересадку трупной или «искусственной» роговицы – кератопластику, после которой иногда возможна лазерная коррекция, но это уже другая история, имеющая отношение больше к экспериментальной науке, чем к повседневной практике. То же самое можно сказать о лечении ранних стадий кератоконуса с помощью ФРК.
Список абсолютных противопоказаний к ЛАСИК (РЭИК и др.)
Список абсолютных противопоказаний к ФРК (ЛАСЕК, EpiLASIK)
Относительные противопоказания к ЛАСИК
Десять лет назад абсолютных противопоказаний было гораздо больше, чем сейчас. Связано это было с тем, что тогда только-только отходили от ФРК в пользу ЛАСИК. Все противопоказания к ФРК автоматически перенесли и на лазерный кератомилез.
Благодаря рискованным научным экспериментам многие абсолютные противопоказания перекочевали в список относительных, а сейчас понемногу покидают и этот «список осторожности».
Абсолютные противопоказания не обсуждаются.
Что касается относительных противопоказаний, то обсудить их с врачом нужно обязательно.
Некоторые из них являются анахронизмами, которые скоро исчезнут из этого списка.
А другие, напротив, довольно близки к абсолютным и имеют четкие условия, только при жестком соблюдении которых этими относительными противопоказаниями можно пренебречь.
Катаракта, глаукома, тапеторетинальная абиотрофия, атрофия зрительного нерва, оперированная отслойка сетчатки, сахарный диабет, СПИД, психические заболевания, прогрессирующая близорукость и т. д. Подробный список приводится ниже.
Список относительных противопоказаний для всех методов
Относительные противопоказания только для ЛАСИК
Ответы на распространенные вопросы
У меня тонкая роговица, можно ли мне делать лазерную коррекцию зрения?
С появлением методики лазерной коррекции ФЕМТО-Ласик стало возможным выполнять лазерную коррекцию пациентам с тонкой, пологой или круглой по форме роговице, синдромом сухого глаза и другими сложными зрительными состояниями. Раньше таким пациентам приходилось отказывать в проведении лазерной коррекции. Теперь же, благодаря методике ФЕМТО-Ласик, возможно избежать негативных последствий, которые могли бы возникнуть в этих случаях. Возможности фемтосекундного лазера позволяют реализовать индивидуализацию роговичного лоскута, смоделировать его в зависимости от параметров конкретного глаза и получать отличные зрительные характеристики.
Почему нельзя делать лазерную коррекцию при сахарном диабете?
К сожалению, при диагнозе сахарный диабет заживление тканей может быть затруднено, и эпителизация тканей, которая, в обычных условиях, происходит без проблем, в случаях пациентов с сахарным диабетом может происходить с осложнениями и мы не сможем гарантировать качественного заживления.
Можно ли проводить лазерную коррекцию при кератоконусе?
К сожалению, подтвержденный диагноз – «кератоконус», как и наличие тонкой роговицы, в большинстве случаев являются противопоказаниями к проведению лазерной коррекции зрения, в том числе и по методике ЛАСИК. Для исправления зрения в таких случаях предлагаются другие методики, но выбор их — сугубо индивидуален.
Почему не делают лазерную коррекцию детям – она опасна?
Детям эксимер-лазерная коррекция не рекомендуется по причине того, что орган зрения человека растет где-то до 18 лет. У взрослого структура глаза уже не меняется, а потому неизменным остается и результат коррекции. А для детей разработано множество терапевтических процедур по предотвращению профилактики аномалий рефракции, которые максимально адаптированы под возрастные изменения.
Можно ли делать лазерную коррекцию зрения в 51 год?
После 45 лет лазерная коррекция обычно не рекомендована, так как она не избавит Вас от возрастных изменений в будущем – возрастной дальнозоркости (пресбиопии).
Также с возрастом у большинства людей происходят изменения внутри глаза, например в хрусталике, или могут быть другие глазные заболевания. В подобных случаях эффект лазерной коррекции может быть неполным или временным.
Вам может быть предложен другой метод исправления зрения, например рефракционная замена хрусталика.
В современной офтальмологии успешно используются новые модели линз – мультифокальная и аккомодирующая, позволяющие решить две проблемы сразу – и близорукости, и возрастной дальнозоркости (пресбиопии).
При какой толщине роговицы противопоказана коррекция?
При толщине роговицы меньше 450 микрон операция нежелательна. Все зависит от формы роговицы, степени близорукости, есть или нет астигматизм и т.д.
Какое время должно пройти после родов, чтобы сделать лазерную коррекцию зрения?
Проведение эксимер-лазерной коррекции по методике LASIK (ЛАСИК) возможно после окончания кормления грудью. Все дело в том, что в период кормления серьезным образом меняется гормональный фон женщины, что может привести к изменениям в состоянии здоровья, в том числе и зрительной системы и результат лазерной коррекции, проведенной в этот период, может быть нестабильным.
Возможные последствия лазерной коррекции зрения
Негативные последствия лазерной коррекции зрения (в первую очередь нас интересуют осложнения) крайне редки. Однако проблемы иногда случаются, и у каждого офтальмологического заболевания они разные. Поэтому, важно разобраться в их специфике.
Когда нужна лазерная коррекция
Дальнозоркость
Астигматизм
Что представляет собой лазерная коррекция зрения
Чаще всего врачи советуют корректировать данные патологии при помощи очков и линз, но существуют и альтернативные способы борьбы с ними, среди которых не последнее место занимает лазерная коррекция. В данный момент это самый эффективный и востребованный способ лечения данных недугов.
В 1949 году колумбийский врач Хосе Барракуер нашел способ коррекции зрения при помощи лазера. А в 1985 году уже была проведена первая операция эксимерным лазером. Простыми словами лазерная коррекция — это опреативное вмешательство, цель которого — изменить роговицу глаза. Сегодня есть две основные методики лазерной коррекции — ФРК и Ласик, и несколько усовершенствованных методик на основе системы Ласик. А теперь подробно рассмотрим каждую из этих методик.
Рекомендуем посмотреть короткое видео, чтобы узнать в чем отличие операций ФРК и Ласик.
Фоторефракционная кератэктомия (ФРК)
ФРК — это самая первая операция с применением лазера. При этом методе происходит непосредственное воздействие на верхний слой роговицы. С помощью лазера специалист удаляет поверхностный слой роговицы, затем холодным ультрафиолетовым лучом он корректирует ее до нужных размеров, вычисленных при помощи компьютера, чтобы фокус изображения оказался на сетчатке. Так при близорукости роговицу делают более пологой, при дальнозоркости более выпуклой, при астигматизме роговицу корректируют до формы правильной сферы. Восстановление верхнего эпителиального слоя после операции происходит за три-четыре дня, это происходит с небольшим дискомфортом для глаза. Через три-четыре недели зрение восстанавливается.
Операция по технологии Ласик происходит следующим образом: поверхностный слой роговицы (роговичный лоскут) отделяется инструментом или специальным раствором, а после коррекции ставится обратно на мето. Уже через пару часов после операции эпителиальный слой полностью восстанавливается. А зрение возвращается через семь, а иногда уже через четыре дня.
Методика Ласик подразделяется ещё на несколько методик: сама методика Ласик, супер Ласик, фемто Ласик и фемто супер Ласик.
Эти методики отличаются друг от друга тем, с помощью чего происходит отделение эпителия роговицы на первом этапе операции, а также применением более совершенного компьютеризированного оборудования, что позволяет сократить до минимума осложнения после операции.
Классический Ласик
При данной операции используется «холодный» ультрафиолетовый луч эксимерлазера, с помощью которого изменяется оптическая сила роговицы. Благодаря данному изменению удается достичь полностью сфокусировать лучи света на сетчатке, что и нужно для возвращения острог зрения. Так, пациентам с близорукостью методика Ласик позволяет исправить крутую форму роговицы, сделав ее достаточно плоской. А пациентам с дальнозоркостью, наоборот, исправляет форму роговицы на более крутую.
Преимущества методики:
Недостатки методики:
Супер Ласик
Методика Супер Ласик позволяет более индивидуально подойти к каждому случаю при помощи высокотехнологичного диагностического оборудования — системы волнового анализатора Wave Scan. С помощью этого оборудования специалист может узнать размеры всех составляющих зрительного аппарата и точно зафиксировать все отклонения зрительной системы оперируемого человека.
- достижение высоких результатов вплоть до 100%;
- быстрая реабилитация;
- возможность исправления недостатков, полученных при проведении более ранних операций.
Недостатки методики:
Советуем посмотреть видео про операцию Супер Ласик:
Фемто Ласик
Методика Фемто Ласик исключает применение механических инструментов для получения роговичного лоскута, как при методике Ласик. Специалист задаёт нужные параметры, а компьютерная система, включающая в себя высокоточный фемтосекундный лазер, отделяет роговидный лоскут заданной толщины. Далее происходит всё также, как при операции Ласик.
Советуем посмотреть видео про операцию лазерной коррекции зрения Фемто Ласик:
Фемто Супер Ласик
Методика Фемто Супер Ласик включает в себя использование анализатора Wave Scan и фемтосекундного лазера. Это позволяет бесконтактным образом получить роговичный лоскут и учесть все индивидуальные особенности глаза конкретного оперируемого в данный момент человека.
Осложнения после лазерной коррекции зрения
Хотя лазерная коррекция — полностью безболезненная и амбулаторная операция и риск возможных неблагоприятных последствий сведён к минимуму, это все еще операция и пациенту, который хочет воспользоваться ей для коррекции зрения, надо знать возможные осложнения. Вот некоторые последствия лазерной коррекции зрения:
- осложнения из-за некачественного оборудования или неквалифицированного специалиста;
- нарушения, которые могут появиться в послеоперационный период;
- воспаление после операции;
- отеки, покраснение, дискомфорт в глазу;
- неудовлетворительный результат операции (заболевание глаза была излечено не полностью и т. п.);
- отдалённые последствия (возможность возвращения болезни через несколько лет после операции);
- возможность ухудшения зрения;
- вероятность помутнения роговицы.
Советуем посмотреть видео про возможные осложнения после операции (пролистайте видео до 1 минуты 30 секунд):
Рассмотрим некоторые последствия осложнений более подробно.
Осложнения из-за некачественного оборудования или неквалифицированного специалиста
Иногда, в связи с какими-либо техническими причинами или из-за недостаточного уровня квалификации врача, возможны некоторые осложнения в ходе самой операции. Например, могут быть неправильно подобраны показатели к операции, может произойти потеря вакуума, может быть неправильно срезан роговичный лоскут. Все эти причины могут привести к помутнению роговицы глаза, появлению неправильного астигматизма, двоению в глазах. Такие осложнения составляют примерно 27% от всех операций.
Нарушения, появляющиеся в послеоперационный период
К осложнениям в этот период относятся воспаление и отёк глаза, отторжение сетчатки, кровоизлияния, дискомфорт в глазах. Причиной таких осложнений является индивидуальность каждого организма, его возможность быстро восстанавливаться после операции. Такие осложнения составляют примерно 2 %. Чтобы избавиться от них придётся долго лечиться или делать повторную операцию, а иногда и это не помогает полностью восстановиться.
Неудовлетворительный результат операции
Иногда операция полностью себя не оправдывает и мы не получаем желаемый результат. Например, после лазерной коррекции может возникнуть остаточная близорукость. В таком случае нужна повторная операция через один — два месяца. Если получился из минуса плюс, или наоборот, тоже нужна повторная операция, но уже через два — три месяца.
Отдалённые последствия
Иногда возникает так называемые отдалённые последствия, которые возникают по прошествии трех или более лет после операции, К сожалению, в большом количестве случае коррекция не позволяет полностью избавиться от болезни, и в будущем она может возвратиться. Специалисты не определили из-за чего происходят эти осложнения, из-за самой операции или из-за особенностей организма человека, или возможно из-за его образа жизни. Но даже после повторной операции удача не гарантирована.
Противопоказания к проведению лазерной коррекции
Лазерную коррекцию зрения нельзя проводить:
Ограничения и необходимые действия пациента после лазерной коррекции
Чтобы избежать осложнений после операции необходимо строго следовать советам врача:
- http://rascheskoff.ru/vozmozhno-li-sdelat-lazernuyu-korrektsiyu-zreniya-posle-keratita/
- http://glazdoktor.ru/pomutnenie-rogovitsy-posle-laz/
- http://www.sb.by/articles/stoit-li-delat-lazernuyu-korrektsiyu-zreniya.html
- http://eyeclinics.ru/poleznoe/404-keratit-posle-lk
- http://bantim.ru/keratit-i-lazernaya-korrektsiya-zreniya/