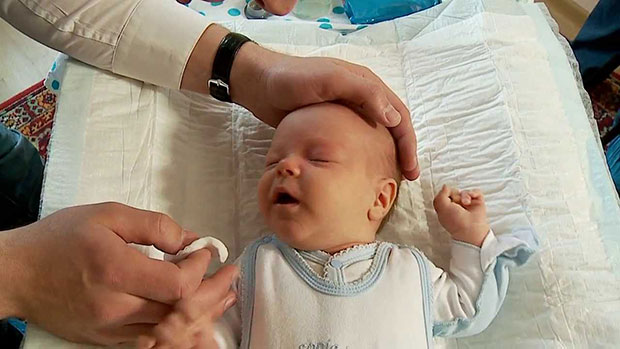
Вакцинация с младенческого возраста защищает детей от многих опасных и тяжелых заболеваний. Создавая коллективный иммунитет, массовая вакцинация дает детям возможность не заразиться от окружающих. Однако этот эффективный инструмент требует осторожного использования. Заболеваний и аллергических состояний, при которых нельзя проводить иммунизацию ребенка, немало.

Далее веки отекают, краснеет конъюнктива, присоединяется боль, боязнь света, слезотечение. При бактериальном поражении выделяется гной. Воспаление может быть вызвано инфекцией или являться проявлением аллергии. В зависимости от причины, которая привела к заболеванию, меняется тактика проведения вакцинации.
Все обязательные прививки включены в установленный календарь, который определяет очередность проведения вакцинации против тех болезней, которые поддаются контролю. Важно соблюдать очередность и интервалы между прививками, поскольку иммунная система формирует иммунный ответ для каждой инфекции по-разному.
Прививка разрешена, если:
- если воспаление имеет микробное происхождение (бактерии, вирусы), следует дождаться выздоровления и прививать ребенка через 2-4 недели после него, в легких случаях – сразу после нормализации температуры тела. То же касается и обострения хронического конъюнктивита;
- если конъюнктивит наблюдается у часто болеющих детей, прививку следует сделать через 5-10 дней после случая очередного заболевания, даже на фоне остаточных явлений, иначе время ожидания выздоровления может затянуться, вызывая значительный сбой в графике прививок;
- если конъюнктивит имеет аллергическое происхождение (астма, сезонный аллергический конъюнктивит), дети хорошо переносят вакцинацию во время приема антигистаминных препаратов или во время базисного лечения.

Суть этой процедуры заключается в развитии аллергической реакции на туберкулин (препарат из высушенных микобактерий туберкулеза) в месте введения. Чем ярче реакция, тем больше вероятность, что организм инфицирован. Сам механизм развития реакции на туберкулиновую пробу дает ответ на вопрос, можно ли делать Манту при конъюнктивите.
Аллергический конъюнктивит может исказить картину реакции на туберкулин, поэтому за 14 дней до пробы Манту ребенку начинают давать антигистаминные препараты. Если причиной воспаления явились бактерии или вирусы, проводится лечение инфекции, после которого можно делать пробу Манту через 1 месяц.
Достаточно соблюдать меры предосторожности, которые обеспечат успешную иммунизацию по установленному графику:
- конъюнктивит инфекционной природы – прививку делают через 2-4 недели после выздоровления, в легких случаях – как только нормализуется температура;
- конъюнктивит аллергической природы – можно прививаться, принимая при этом антигистаминные препараты.
Следует отметить, что для детей с диагностированным иммунодефицитом опасны все живые вакцины – против краснухи, паротита, кори, туберкулеза, оральная вакцина против полиомиелита, живая интраназальная вакцина против гриппа.
Все дети, которым предстоит сделать прививку, попадают на прием к педиатру перед ее проведением. Врач проводит осмотр ребенка и внимательно собирает анамнез – узнает у матери о наличии хронических заболеваний инфекционной или аллергической природы, о случаях контакта ребенка с инфекционным больным и возможности заразиться.
Перед введением вакцины в день проведения процедуры проводят осмотр внешних покровов ребенка, слизистых оболочек, измеряется температура тела. При необходимости назначаются дополнительные исследования или проводится лечение.
Подробно о конъюнктивите в Школе доктора Комаровского:
К прививке будут допущены только те дети, которые не имеют противопоказаний. После проведения процедуры еще 30 минут организуется наблюдение за ребенком.
источник
Довольно часто родители новорожденного ребенка сталкиваются с такой ситуацией, когда у малыша внезапно начинает гноиться глазик и постоянно стоит слеза в глазу. Почему гноится глаз у новорожденного? Что могло поспособствовать развитию инфекции? Не стоит расстраиваться, ведь с гноящимися глазками сталкивается практически каждая мама. Главное вовремя обратиться к врачу и начать правильное лечение. Самые распространенные болезни глаз, сопровождающиеся воспалением и появлением гноя, это конъюктивит, дакриоцистит и бленнорея. В этой статье речь пойдет о дакриоцистите.
Дакриоцистит — это воспаление слезного мешка по причине непроходимости (закупорки) или сужения носослезного канала.
Основные причины этого заболевания:
- Наличие мембраны (тонкой пленочки) в слезном канале, которая должна была лопнуть при первом крике новорожденного ребенка, но по определенным причинам этого не произошло. Во время внутриутробного развития мембрана препятствовала проникновению околоплодной жидкости в глазницу.
- Нерассосавшаяся желатинообразная пробка, которая образовалась из внутриутробной смазки, покрывающей все тело малыша. Теперь глазной канал забит ею и слезе некуда уходить, она застаивается в глазу и служит прекрасной средой для развития микробов.
- Врожденная патология или травмы во время родов: узкий или искривленный носослезный канал, складки слезного мешка, .
- Аномалии носовой полости: слишком узкие носовые ходы, искривленная перегородка носа.
Непроходимость слезного канала чаще встречается на одном глазу, именно это является основным отличительным признаком дакриоцистита от конъюктивита, при котором поражаются оба глазика.
- слезотечение;
- гноится глаз у новорожденного и при надавливании на область внутреннего уголка глаза усиливаются выделения;
- закисание глазика, особенно это заметно после сна, когда ребенок буквально не может разлепить глаз;
- припухлость в области внутреннего уголка глаза;
- плохой аппетит;
- незначительное покраснение белка глаза;
- незначительное повышение температуры тела.
При любых проблемах с глазками, в том числе при нагноении, срочно и в обязательном порядке нужно обратиться к участковому педиатру, который даст направление к детскому офтальмологу. Именно врач должен поставить точный диагноз и назначить соответствующее лечение! Глаза — это очень важный орган человека, поэтому о самолечении тут и речи быть не может, последствия могут быть очень печальными, а на кону здоровье Вашего ребенка.
Если гноится глаз у новорожденного и диагноз звучит как «дакриоцистит», то офтальмолог в первую очередь назначит массаж слезного канала. Именно правильный массаж помогает порвать мембрану и вывести желатинообразную пробку из слезного канала. Однако делать его необходимо правильно, на приеме врач обязательно покажет технику массажа (также Вы можете почитать о ней в статье ниже). Непосредственно лечение проводится в домашних условиях, лично Вами.
Дополнительно к массажу назначаются антибактериальные глазные капли или капли-антибиотики, но самостоятельно они не помогут в лечении дакриоцистита, об этом необходимо помнить и не возлагать на них надежды. Наиболее часто при лечении дакриоцистита врачи назначают:
- капли «Флоксал», примерная цена 190 рублей;
- капли «Левомицетин», примерная цена 20 рублей;
- капли «Альбуцид» (сульфацил натрия), примерная цена 40 рублей;
- капли «Витабакт», примерная цена 360 рублей;
- капли «Тобрекс», примерная цена 180 рублей;
- капли «Колларгол», примерная цена 135 рублей;
- капли «Вигамокс», примерная цена 200 рублей;
- капли «Сигницеф», примерная цена 230 рублей;
- капли «Фуциталмик», примерная цена 520 рублей;
- капли «Окомистин», примерная цена 150 рублей;
- промывание глазика раствором фурацилина (растворить 1 таблетку в половине стакана кипятка);
- .промывание глазика раствором мирамистина, предварительно разбавив его водой в соотношении 1:1.
Стоит только Вам рассказать о возникшей проблеме, как советы начнут сыпаться со всех сторон. Вам обязательно посоветуют закапывать грудное молоко в глаза ребенку, закапать коланхоэ, отвар ромашки, крепкий чай или еще что-нибудь. Ни в коем случае не стоит этого делать! Дакриоцистит — это воспаление, значит на поверхности глаза и в слезном канале очень много микробов, которые будут только рады встрече с молоком, чаем. Протирать глаз ватным диском, смоченным в отваре ромашке допустимо.
Цель массажа: порвать мембранную пленку и вывести наружу желатинообразную пробку. Техника массажа достаточно проста:
- Тщательно вымойте руки с мылом.
- Очистите глаз от гноя с помощью ватного диска, смоченного в кипяченой воде, физиологическом растворе (1 чайная ложка на 1 литр кипяченой воды) или отваре ромашки. Ваши движения должны быть от внешнего уголка глаза к внутреннему, а не наоборот.
- Закапайте в глазик антибактериальные капли, которые Вашему ребенку назначил врач.
- Указательным пальцем или мизинцем совершайте резкие движения в направлении от кончика носа к внутреннему уголку глаза. Это должны быть именно резкие рывки с определенной степенью надавливания, а не поглаживания. Вам необходимо сделать по 10 движений 6-8 раз в день.
Если после 7 — 10-дневного регулярного массажа улучшений нет и по-прежнему гноится глаз у новорожденного, не стоит терять время и ждать, что пройдет само. Хотя и такое бывает ближе к 6-7 месяцам от рождения. Организм ребенка интенсивно растет, в том числе и слезный канал, а мембрана попросту рвется.
Я в свое время не стала ждать и согласилась на зондирование слезного канала — мини-операция, которая длится 5-7 минут. По-другому ее еще называют бужирование слезного канала. Увы, массаж нам не помог, а после операции сразу же начались улучшения и болячка нас покинула.
Зондирование слезного канала делают в глазной клинике, направление в которую даст детский офтальмолог. Ребенка забирают у мамы и уносят в операционную, где собственно и проходит манипуляция под местной анестезией. Малышу совершенно не больно, гораздо тяжелее маме, ожидающей свое чадо. Во время бужирования ничего не режут, а только мигом расширяют слезный канал. Вам разрешат покормить ребенка грудью в специально отведенном месте дадут рекомендации по дальнейшему уходу за глазками ребенка.
Необходимо тщательно выполнять полученные рекомендации офтальмолога, иначе может появиться повторный дакриоцистит.
В Омске есть 2 варианта сделать операцию: платно (стоимость примерно 2500-3000 рублей за один глаз) и бесплатно. Отличие лишь в том, что, если Вы платите деньги, операцию делают во время обращения и Вас отпускают домой с рекомендациями. Если нет возможности сделать операцию платно, Вас поставят на очередь, которую нужно ждать примерно 1-2 месяца, а то и больше. Как только приглашение на операцию поступит, Вас с ребенком госпитализируют в стационар на 3 дня. Возьмут необходимые анализы, сделают операцию и сутки ребенок обязан быть под наблюдением врача.
Детский офтальмолог должен дать направление в детскую офтальмологическую больницу, находящуюся по адресу ул. 20 лет РККА, 21/4. Записываетесь на прием к врачу и уже после осмотра Вас направят в стационар по адресу ул. Лермонтова, 60, где собственно и делают зондирование.
Дакриоцистит совершенно не заразен, с ним можно гулять на улице, но необходимо постоянно промывать и очищать глазик от гноя и не забывайте про массаж!
источник
Конъюнктивит — воспаление глаз которое охватывает слизистую оболочку глаза в результате попадания в неё микробов, грибков, а также вирусов.
У взрослых конъюнктивит протекает сложнее и тяжелее.
Конъюнктива — прозрачная тонкая слизистая мембрана (оболочка), которая покрывает переднюю часть глаза, за исключением роговицы, и выстилает веки изнутри.
Хронический конъюнктивит возникает в большинстве случаев у взрослых, в результате длительного воздействия раздражителя: дыма, пыли, химических примесей в воздухе. Также, если организм ослаблен, есть авитаминоз, то может развиться конъюнктивит. он также может возникнуть из-за расстройства обмена веществ, хронических поражений носа (постоянных соплей) и поражений слезных путей. Если вы ощущаете зуд, жжение, «песок в глазах», вы плохо переносите яркий свет, быстро устают глаза, то скорее всего у вас конъюнктивит, следует обратиться к врачу. Хронический конъюнктивит может не проходить очень долго. Также, для того, чтобы не усугубить течение болезни, следует придерживаться следующих рекомендаций: пользоваться только своим полотенцем и наволочкой; систематически мыть руки, избегайте попадание хлорки в глаза.
Конъюнктивит у детей – это воспаление слизистой глаза, которое возникает в результате попадания в нее вирусов и микробов. Причины конъюнктивита – это, чаще всего, те же вирусы, которые вызывают ангину или простуду.
Для того чтобы понять, совместимы ли проба Манту и конъюнктивит, необходимо понимать, что такое эта проба. Во-первых, нужно четко осознавать, что Манту — не прививка. Это неживые микроорганизмы, которые совсем не влияют на иммунитет. А влияет на него БЦЖ, которая делается всем новорожденным деткам. Цель туберкулиновой пробы — проверить, есть ли в организме бактерия, которая «учит» его бороться с возбудителем туберкулеза (если нет, то делается повторно вакцинация), и нет ли самого возбудителя туберкулеза. Но для того чтобы Манту сработало правильно, нужно учитывать некоторые факторы. Медики выделяют целый перечень болезней, при которых проведение пробы не даст достоверных результатов и, соответственно, не будет информативным. К таким относятся инфекционные и соматические заболевания.
Теперь нужно разобраться, что такое конъюнктивит. Это аллергическое или инфекционное заболевание. Ключевым в данном случае является слово «инфекционное». Исходя из вышесказанного, следует, что при конъюнктивите туберкулиновую пробу делать нельзя, поскольку результат будет непоказательным. Нужно подождать, пока инфекция будет вылечена, а лучше всего — месяц после последнего проявления симптомов.
Кстати, кроме инфекционных заболеваний, противопоказанием к Манту является аллергическая реакция, причем чаще всего не на сам туберкулин, а на другие составные инъекции, обладающие сильными аллергенными свойствами. Для предотвращения таких реакций медики рекомендуют за неделю до пробы Манту подавать ребенку антигистаминные средства. Не вводят туберкулин деткам до одного года через незрелость иммунной системы. Также нельзя делать пробу при заболеваниях кожи, иммунодефиците, эпилепсии. Не назначают ее, если в детском саду, куда ходит «пациент», введен карантин.
Конъюктивиты являются наиболее распространенными заболеваниями глаз — они составляют около 30% от всей глазной патологии. Частота воспалительного поражения конъюнктивы связана с ее высокой реактивностью на различного рода экзогенные и эндогенные факторы, а также доступностью конъюнктивальной полости неблагоприятным внешним воздействиям. Термином «конъюнктивиты» в офтальмологии объединяют этиологически разнородные заболевания, протекающие с воспалительными изменениями слизистой глаз. Течение конъюнктивита может осложняться блефаритом. кератитом. синдромом сухого глаза. энтропионом, рубцеванием век и роговицы, перфорацией роговицы, гипопионом, снижением остроты зрения и др.
Конъюнктива выполняет защитную функцию и в силу своего анатомического положения постоянно контактирует с множеством внешних раздражителей – частицами пыли, воздухом, микробными агентами, химическим и температурными воздействиями, ярким светом и т. д. В норме конъюнктива имеет гладкую, влажную поверхность, розовый цвет; она прозрачна, сквозь нее просвечивают сосуды и мейбомиевы железы; конъюнктивальный секрет напоминает слезу. При конъюнктивите слизистая приобретает мутность, шероховатость, на ней могут образовываться рубцы.
Все конъюнктивиты делятся на экзогенные и эндогенные. Эндогенные поражения конъюнктивы являются вторичными, возникающими на фоне других заболеваний (натуральной и ветряной оспы. краснухи. кори. геморрагической лихорадки. туберкулеза и т. д.). Экзогенные конъюнктивиты возникают как самостоятельная патология при непосредственном контакте конъюнктивы с этиологическим агентом.
В зависимости от течения различают хронические. подострые и острые конъюнктивиты. По клинической форме конъюнктивиты могут быть катаральными, гнойными, фибринозными (пленчатыми), фолликулярными.
По причине воспаления выделяют:
Бактериальные конъюнктивиты. как правило, возникают при инфицировании контактно-бытовым путем. При этом на слизистой начинают размножаться бактерии, которые в норме малочисленны или вовсе не входят в состав нормальной конъюнктивальной микрофлоры. Выделяемые бактериями токсины вызывают выраженную воспалительную реакцию. Наиболее часто возбудителями бактериального конъюнктивита выступают стафилококки, пневмококки, стрептококки. синегнойная палочка, кишечная палочка, клебсиелла, протей, микобактерии туберкулеза. В ряде случаев возможно инфицирование глаз возбудителями гонореи. сифилиса. дифтерии .
Вирусные конъюнктивиты могут передаваться контактно-бытовым или воздушно-капельным способом и являются острозаразными заболеваниями. Острая фарингоконъюнктивальная лихорадка вызывается аденовирусами 3, 4, 7 типов; эпидемические кератоконъюнктивиты — аденовирусами 8 и 19 типов. Вирусные конъюнктивиты могут быть этиологически связаны с вирусами простого герпеса. опоясывающего герпеса. ветряной оспы, кори, энтеровирусами и др.
Вирусные и бактериальные конъюнктивиты у детей часто сопутствуют заболеваниям носоглотки, отитам. синуситам. У взрослых конъюнктивиты могут развиваться на фоне хронического блефарита, дакриоцистита. синдрома сухого глаза.
Развитие хламидийного конъюнктивита новорожденных связано с инфицированием ребенка в процессе прохождении через родовые пути матери. У сексуально активных женщин и мужчин хламидийное поражение глаз часто сочетается с заболеваниями мочеполовой системы (у мужчин – с уретритом. простатитом. эпидидимитом. у женщин — с цервицитом. вагинитом ).
Грибковые конъюнктивиты могут вызываться актиномицетами, плесневыми, дрожжеподобными и другими видами грибков.
Аллергические конъюнктивиты обусловлены гиперчувствительностью организма к какому-либо антигену и в большинстве случаев служат локальным проявлением системной аллергической реакции. Причинами аллергических проявлений могут выступать лекарственные препараты, алиментарные (пищевые) факторы, гельминты, бытовая химия, пыльца растений, клещ демодекс и пр.
Неинфекционные конъюнктивиты могут возникать при раздражении глаз химическими и физическими факторами, дымом (в т. ч. табачным), пылью, ультрафиолетом; нарушениях обмена веществ, авитаминозах, аметропии (дальнозоркости. близорукости ) и т. д.
Специфические проявления конъюнктивита зависят от этиологической формы заболевания. Тем не менее, течение конъюнктивитов различного генеза характеризуется рядом общих признаков. К ним относятся: отечность и гиперемия слизистой век и переходных складок; выделение слизистого или гнойного секрета из глаз; зуд, жжение, слезотечение; ощущение «песка» или инородного тела в глазу; светобоязнь, блефароспазм. Часто основным симптомом конъюнктивита служит невозможность разомкнуть веки по утрам ввиду их склеивания подсохшим отделяемым. При развитии аденовирусного или язвенного кератита возможно снижение остроты зрения. При конъюнктивитах, как правило, поражаются оба глаза: иногда воспаление возникает в них поочередно и протекает с разной степенью выраженности.
Острый конъюнктивит манифестирует внезапно с боли и рези в глазах. На фоне гиперемии конъюнктивы нередко отмечаются геморрагии. Выражены конъюнктивальная инъекция глазных яблок, отек слизистой; из глаз выделяется обильный слизистый, слизисто-гнойный или гнойный секрет. При остром конъюнктивите часто нарушается общее самочувствие: появляется недомогание, головная боль, повышается температура тела. Острый конъюнктивит может продолжаться от одной до двух-трех недель.
Подострый конъюнктивит характеризуется менее выраженной симптоматикой, чем острая форма заболевания. Развитие хронического конъюнктивита происходит постепенно, а течение носит упорный и длительный характер. Отмечаются дискомфорт и ощущения инородного тела в глазах, быстрая утомляемость глаз, умеренная гиперемия и рыхлость конъюнктивы, которая приобретает бархатистый вид. На фоне хронического конъюнктивита нередко развивается кератит.
Специфическим проявлением конъюнктивита бактериальной этиологии служит гнойное непрозрачное вязкое отделяемое желтоватого или зеленоватого цвета. Отмечается болевой синдром, сухость глаз и кожных покровов окологлазничной области.
Вирусные конъюнктивиты часто протекают на фоне инфекций верхних дыхательных путей и сопровождаются умеренным слезотечением, светобоязнью и блефароспазмом, скудным слизистым отделяемым, подчелюстным или околоушным лимфаденитом. При некоторых видах вирусных поражений глаз на слизистой глаз образуются фолликулы (фолликулярный конъюнктивит) или псевдомембраны (пленчатый конъюнктивит).
Аллергические конъюнктивиты, как правило, протекают с сильным зудом, болью в глазах, слезотечением, отеком век, иногда – аллергическим ринитом и кашлем, атопической экземой.
Особенности клиники грибковых конъюнктивитов определяются видом грибка. При актиномикозе развивается катаральный или гнойный конъюнктивит; при бластомикозе – пленчатый с сероватыми или желтоватыми легко снимающимися пленками. Для кандидамикоза характерно образование узелков, состоящих из скопления эпителиоидных и лимфоидных клеток; аспергиллез протекает с гиперемией конъюнктивы и поражением роговицы.
При конъюнктивитах, вызванных токсическими воздействиями химических веществ, возникают сильные боли при перемещении взгляда, моргании, попытке открыть или закрыть глаза.
Диагностика конъюнктивита проводится офтальмологом на основании жалоб и клинических проявлений. Для выяснения этиологии конъюнктивита важны данные анамнеза: контакт с больными, аллергенами, имеющиеся заболевания, связь со сменой сезона, воздействие солнечного света и др. Наружный осмотр выявляет гиперемию и отек конъюнктивы, инъекцию глазного яблока, наличие отделяемого.
Для установления этиологии конъюнктивита проводятся лабораторные анализы: цитологическое исследование соскоба или мазка-отпечатка, бактериологическое исследование мазка с конъюнктивы, определение титра антител (IgA и IgG) к предполагаемому возбудителю в слезной жидкости или сыворотке крови, исследование на демодекс. При аллергическом конъюнктивите прибегают к проведению кожно-аллергических, назальной, конъюнктивальной, подъязычной проб.
При выявлении конъюнктивитов специфической этиологии может потребоваться консультация инфекциониста. венеролога. фтизиатра ; при аллергической форме заболевания – аллерголога ; при вирусной – отоларинголога. Из специальных офтальмологических методов обследования при конъюнктивите используется биомикроскопия глаза. флюоресцеиновая инстилляционная проба и др.
Дифференциальная диагностика конъюнктивита проводится с эписклеритом и склеритом. кератитом, увеитами (иритом. иридоциклитом. хориоидитом), острым приступом глаукомы. инородным телом глаза, каналикулярной обструкцией при дакриоцистите.
Схема терапии конъюнктивита назначается врачом-офтальмологом с учетом возбудителя, остроты процесса, имеющихся осложнений. Топическое лечение конъюнктивита требует частого промывания конъюнктивальной полости лекарственными растворами, инстилляции лекарственных средств, закладывания глазных мазей. выполнения субконъюнктивальных инъекций .
При конъюнктивите воспрещается накладывать на глаза повязки, поскольку они ухудшают эвакуацию отделяемого и могут способствовать развитию кератита. Для исключения аутоинфицирования рекомендуется чаще мыть руки, пользоваться одноразовыми полотенцами и салфетками, отдельными пипетками и глазными палочками для каждого глаза.
Перед введением лекарственных средств в конъюнктивальную полость проводится местная анестезия глазного яблока р-рами новокаина (лидокаина, тримекаина), затем – туалет ресничных краев век, конъюнктивы и глазного яблока антисептиками (р-ром фурацилина, марганцово-кислого калия). До получения сведений об этиологии конъюнктивита в глаза инстиллируют глазные капли 30% р-ра сульфацетамида, на ночь закладывают глазную мазь.
При выявлении бактериальной этиологии конъюнктивита местно применяют гентамицина сульфат в виде капель и глазной мази, эритромициновую глазную мазь. Для лечения вирусных конъюнктивитов используют вирусостатические и вирусоцидные средства: трифлуридин, идоксуридин, лейкоцитарный интерферон в виде инстилляций и ацикловир – местно, в виде мази, и перорально. Для профилактики присоединения бактериальной инфекции могут назначаться противомикробные препараты.
При выявлении хламидийного конъюнктивита, кроме местного лечения, показан системный прием доксициклина, тетрациклина или эритромицина. Терапия аллергических конъюнктивитов включает назначение сосудосуживающих и антигистаминных капель, кортикостероидов, слезозаменителей, прием десенсибилизирующих препаратов. При конъюнктивитах грибковой этиологии назначаются антимикотические мази и инстилляции (леворин, нистатин, амфотерицин В и др.).
Своевременная и адекватная терапия конъюнктивита позволяет добиться выздоровления без последствий для зрительной функции. В случае вторичного поражения роговицы зрение может снижаться. Основная профилактика конъюнктивитов – выполнение санитарно-гигиенических требований в лечебных и образовательных учреждениях, соблюдение норм личной гигиены, своевременная изоляция больных с вирусными поражениями, проведение противоэпидемических мероприятий.
Предупреждение возникновения хламидийных и гонококковых конъюнктивитов у новорожденных предусматривает лечение хламидийной инфекции и гонореи у беременных. При склонности к аллергическим конъюнктивитам необходима превентивная местная и общая десенсибилизирующая терапия накануне предполагаемого обострения.
Содержание Свернуть Развернуть
Итак, в доме появился щенок. Каждому хозяину хочется видеть своего питомца бодрым, весёлым и здоровым. Как и маленькому ребёнку щенку необходим тщательный уход и забота взрослых. Чтобы он хорошо рос и правильно развивался нужно обеспечить не только полноценное питание и физическую активность, но и защитить его от инфекций.
Для профилактики заразных заболеваний щенкам делают прививки от основных болезней. Некоторые из них, такие как бешенство, представляют угрозу не только для животных, но и для человека. Какие нужно делать прививки щенку? В каком возрасте? Как подготовить питомца к вакцинации? — об этом вы узнаете из нашей статьи. Также мы расскажем о том, какие осложнения бывают в ответ на ту или иную прививку, и рассмотрим наиболее популярные вакцины против инфекционных заболеваний собак.
Какие прививки делают щенкам возрастом до года? В каждом регионе может быть свой перечень инфекционных заболеваний, от которых необходимо защитить щенка. Но есть ряд болезней, против которых нужно обязательно вакцинировать практически в любом уголке нашей страны. К ним относятся такие инфекции:
В зависимости от ситуации в вашей местности ветеринарный врач может посчитать необходимым привить щенка и от таких заболеваний, как:
Ещё раз подчеркнём, что решение о вакцинации против той или иной болезни должен принимать ветеринарный специалист. Он основывается на особенностях распространения собачьих инфекций в регионе и условиях содержания и окружения щенка.
Сроки вакцинации также определяет ветеринар, но, как правило, врачи придерживаются общей схемы прививок для щенков в возрасте до года. Общий график вакцинаций следующий.
С самого рождения ребёнка родители переживают за его здоровье. К сожалению, детский иммунитет не совсем зрелый, и малыш нередко подвержен различным инфекциям, которые проявляются самым неприятным образом.
Любые признаки недомогания у ребёнка требуют пристального внимания и скорейшего принятия мер. Незначительные и не слишком дискомфортные на первый взгляд симптомы могут быстро усугубляться, а заболевание – прогрессировать, присоединяя к себе новые недуги.
Так, к примеру, обычная простуда при несвоевременном или некорректном лечении или же игнорируемая аллергия могут дать ход такому неприятному и довольно серьёзному заболеванию, как конъюнктивит.
Конъюнктивит представляет собой воспаление слизистой оболочки (конъюнктивы) глаза. Воспаление может затронуть один глаз, но при игнорировании симптомов и несоблюдении правил гигиены и лечения заболевание переходит и на второй, при этом вызывая воспаление века (блефароконъюнктивит) или роговицы глаза (кератоконъюнктивит).
Воспаление слизистой глаза может быть вызвано различными причинами. В соответствие с ними выделяют следующие разновидности конъюнктивита:
- Бактериальный – вызванный деятельностью попавших в глаз микроорганизмов. Особенно агрессивно ведут себя такие бактерии, как кожный и золотистый стафилококк, гонококки, пневмококки, а также микроорганизмы, провоцирующие хламидийную инфекцию.
- Вирусный – возникает в результате поражения слизистой оболочки вирусами, вызывающими простудные заболевания. Особенно много неприятностей может причинить конъюнктивит, вызванный вирусом герпеса.
- Аллергический – проявляется как реакция на раздражение в результате воздействия различных аллергенов (пыльца растений, запахи, пыль и так далее).
Чаще всего конъюнктивит у детей развивается при бактериальной и вирусной инфекции.
Независимо от причин, вызвавших заболевания, его симптомы во всех случаях будут примерно сходными: у ребёнка краснеют глаза, появляется зуд, небольшой отёк, повышенное слезотечение, гнойные выделения, может подняться температура. Отделение гноя – одна из самых больших неприятностей при этом заболевании: зачастую ребёнок, болеющий конъюнктивитом, с утра не может открыть глаза из-за слипшихся от образовавшейся корочки ресниц, причём такое состояние характерно в основном для бактериального конъюнктивита. При воспалении вирусного происхождения выделения из глаз прозрачные и менее клейкие. Аллергический конъюнктивит может протекать и без образования гноя (эписклерит). При этом отмечается очень сильный зуд и покраснение глаз.
Прежде чем начинать лечение конъюнктивита у ребёнка, обязательно следует выяснить причину заболевания и устранить её. Если воздействие негативных факторов сохранится, конъюнктивит может перейти в хроническую форму.
Лечение конъюнктивита у детей варьируется в зависимости от причин, вызвавших неприятные симптомы. Самостоятельно закупать лекарства и назначать дозировки ни в коем случае нельзя: при развитии заболевания обязательно требуется показать ребёнка офтальмологу, а также сдать анализы на выявление возбудителя заболевания: вируса, бактерий или аллергенов. Чем и как лечить конъюнктивит у ребёнка может определить только врач.
Традиционно лечение конъюнктивита у детей проводится с помощью капель, мазей и общеукрепляющих средств. В зависимости от природы заболевания и возраста ребёнка для лечения используются препараты различного действия.
Для лечения бактериального конъюнктивита применяются противомикробные препараты, которые эффективно подавляют возбудителя и позволяют избавиться от заболевания за короткое время. Детям разрешены к применению следующие препараты:
- Левомицетин (активно подавляет кокковые инфекции, противопоказан детям до 2 лет);
- Фуциталмик (эффективен в отношении стафилококков, у новорождённых применяют с осторожностью);
- Альбуцид (активно борется со стафилококками и хламидийной инфекцией);
- Ципролет (антибиотик широкого спектра действия, применяется при блефароконъюнктивите, кератоконъюнктивите и других воспалительных заболеваниях глаз, противопоказан при детском возрасте до 1 года);
- Витабакт (антибактериальные капли, активные против многих микроорганизмов).
Для лечения воспалений слизистой глаза, вызванных бактериями, также применяют такие мази как, Эритромицин, Тобрекс, Тетрациклиновая мазь, Эубетал и Колбиоцин.
При лечении аденовирусного конъюнктивита у детей используются препараты противовирусного и иммуномодулирующего действия. Детям обычно прописывают следующие глазные капли:
Вместе с этими каплями могут быть назначены такие мази как Бонафтон, Флореналь и Теброфеновая мазь. Для лечения вирусного конъюнктивита, вызванного герпетической инфекцией, может потребоваться применение таких мазей Зовиракс или Ацикловир.
При аллергическом конъюнктивите у детей применение лекарственных средств может не потребоваться: полного устранения аллергена может быть вполне достаточно. Для профилактики и облегчения состояния ребёнка в период обострения заболевания возможно применение капель Аллергодил.
Подбор препаратов, расчёт дозировки и сроков лечения может рассчитать только врач. Хотя лечение конъюнктивита обычно проходит в домашних условиях, применение лекарственных средств возможно только после консультации с педиатром или офтальмологом.
Помимо глазных капель и мазей при лечении заболевания обязательно требуется регулярное промывание глаз кипячёной водой, фурацилином или отваром ромашки. Промывать глаза следует строго от внешнего к внутреннему уголку одноразовым ватным диском (если воспалены оба глаза, для каждого требуется отдельный диск). Применение для лечения конъюнктивита у ребёнка таких народных средств, как компрессы из сырого картофеля, сок укропа, алоэ или моркови, отвары шиповника, черёмухи или лепестков розы, а также чайной заварки должно осуществляться с осторожностью и только в стерильных условиях: при лечении с помощью подобных рецептов возможно развитие аллергической реакции или усугубление воспаления.
Воспаление слизистой оболочки глаз у только что появившегося на свет ребёнка может возникнуть в результате попадания в организм малыша хламидийной или гонококковой инфекции при прохождении через родовые пути матери. В этом случае возникает сильная припухлость и покраснение век, обильные гнойные выделения, а в некоторых случаях – изъявление век и даже роговицы, такое состояние называется бленнореей и является очень опасным, так как грозит слепотой. Чтобы избежать развития инфекции, сразу после рождения малышам в глаза закапывают Альбуцид.
Однако от развития конъюнктивита не застрахованы даже изначально здоровые новорождённые. Ещё не окрепший иммунитет не всегда может полностью защитить малыша от бактерий и вирусов, с которыми он сталкивается, появляясь на свет. Поэтому покраснение глазок и появление гнойных выделений вполне может беспокоить малыша.
При лечении конъюнктивита у новорождённых требуется частое промывание глаз (примерно раз в час или чаще в зависимости от появления гнойных выделений), а также заложение мази и закапывание капель. Из лекарственных препаратов для грудных детей к применению разрешены Альбуцид, Эритромиции и Теброфен, но назначать их могут только специалисты. Народные рецепты вроде закапывания глазок малыша грудным молоком следует применять крайне осторожно или же полностью от них воздержаться.
Чтобы обеспечить равномерное и эффективное распределение лекарства в больном глазу, закапывать глазные капли необходимо следующим образом.
Лечение конъюнктивита у детей каплями может быть осложнено тем, что малыши не любят глазные процедуры, поэтому при попытке провести лечебную процедуру они могут вертеться, сопротивляться и капризничать. Заставлять ребёнка лежать спокойно и открывать глаза силой не стоит: достаточно уложить малыша прямо, и, если он зажмурился, капнуть лекарство в район слёзного мешочка, часть лекарства попадёт в слизистую, когда ребёнок откроет глаза.
Глазная мазь закладывается за нижнее веко при помощи специальной лопаточки. После этого необходимо чуть-чуть помассировать веко и удалить излишки мази одноразовой стерильной салфеткой.
Помимо применения лекарственных средств при конъюнктивите необходимо повышать иммунитет, обеспечить ребёнку полноценное питание и отдых. Для укрепления здоровья глаз рекомендуют плоды черники и витаминные добавки с бета-каротином.
Чтобы обезопасить ребёнка от заболевания конъюнктивитом, необходимо соблюдать следующие профилактические меры:
Также необходимо ежедневно закалять ребёнка, заниматься с ним физкультурой, гулять на свежем воздухе и следить, чтобы он питался правильно. Всё это способствует укреплению иммунитета и препятствует развитию любых, в том числе и глазных инфекций.
Советуем почитать: Глазные недуги: косоглазие у малышей. Узнайте, в каком случае оно носит физиологический характер, а когда нужно обратиться к врачу
источник
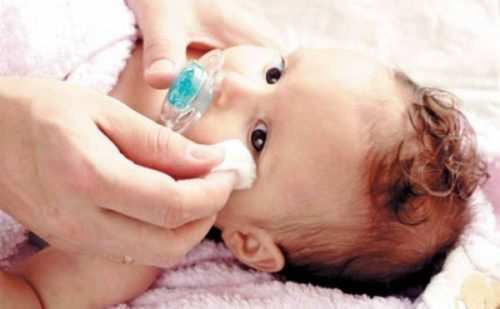
Когда гноится глазик у новорожденного, это всегда причина для беспокойства. Такая неприятность случается у большинства детей, и не должна вызывать панику, но принять меры, конечно, необходимо.
Выделения на глазах могут появиться уже в первые дни жизни малыша, и родители часто грешат на неаккуратность медицинского персонала. Чаще всего это заблуждение, поскольку у такого явления существует множество других причин, не всегда зависящих от врача или сестринской службы.
Существует несколько объяснений, почему у ребенка гноятся глаза: дакриоцистит, конъюнктивит, бленнорея, аллергия и т.д. Как только вы заметили малейшие признаки воспаления, необходимо сразу обратиться к врачу.
Врожденный дакриоцистит — воспаление слезоотводящих путей, встречается у 5–7% новорожденных. В период внутриутробного развития в носослезном канале плода (проток, соединяющий глаз и полость носа) находится специальная мембрана, препятствующая попаданию околоплодных вод в глазницу. При первом крике новорожденного мембрана лопается (или рассасывается в первые недели жизни), открывая носослезный проток. Но иногда эта пленка остается на месте (дакриостеноз), и в слезном мешке начинает застаиваться слеза, накапливая в себе микроорганизмы. Из-за застоя слезной жидкости начинается воспалительный процесс — дакриоцистит, проявляющийся следующими симптомами:
- слезотечение (в норме у новорожденных слез не видно);
- гнойные выделения сначала на одном, а затем на обоих глазах;
- при надавливании на область около внутреннего угла глаза из слезных точек появляются гнойно-слизистые выделения;
- припухлость около внутреннего угла глаза;
- повышенная температура (как результат воспаления);
- беспокойство и плохой аппетит.
Конъюнктивит — воспаление слизистой оболочки глаз (конъюнктивы), вызванное патогенными микроорганизмами (вирусы, бактерии) или аллергенами (пыльца растений, пыль, перхоть животных). Конъюнктивит — наиболее частая причина того, почему гноятся глаза у новорожденного. По происхождению он бывает:
- аллергический . Из-за отека слизистой отток слезы ухудшается, и происходит застой слезы, в которой накапливаются бактерии. Сопровождается покраснением склер (белковых оболочек глаз) и сильным зудом;
- вирусный . Возникает при вирусных инфекциях (ОРЗ, ОРВИ, гайморит, грипп и др.), сопровождается слезотечением, иногда зудом;
- бактериальный . Такой конъюнктивит возникает в результате заражения стафилококком или стрептококком во время родов, если мать страдает бактериальным вульвовагинитом, или при несоблюдении правил гигиены родителями. При этом у ребенка гноится, как правило, один глаз, а через некоторое время выделения появляются на втором. Выделения при этом непрозрачные, желтоватые или серые. Иногда после сна ребенок даже не может открыть глаза из-за гнойного отделяемого.
Если гноятся глаза у ребенка, которому 2 года и больше, скорее всего у него конъюнктивит. Ведь в таком возрасте бывает довольно сложно уследить за детьми, которые трут глаза немытыми руками.
Бленнорея — тяжелое воспалительное заболевание слизистой оболочки глаза, возбудителем которого может быть гонококк, стрептококк, хламидия, кишечная палочка и др. Возбудитель поражает ребенка внутриутробно, во время родов (при инфекциях половых путей у матери) и при неправильном уходе. При внутриутробном заражении ребенок рождается с признаками конъюнктивита, а если инфицирование произошло во время родов, то первые симптомы появляются примерно через три дня:
- отек и покраснение слизистой оболочки глаз (сначала на одном глазу);
- отек и уплотнение век;
- бесцветные выделения из глаз, иногда с примесью крови;
- через несколько дней выделения обретают гнойный характер, веки становятся менее плотными.
Это заболевание требует антибактериальной терапии, иначе может привести к серьезным осложнениям: поражение роговицы и конъюнктивы, бельмо, в тяжелых случаях — атрофия глазного яблока. Осложнения чаще вызывает именно гонококковая инфекция (гонобленорея), поэтому так важно проходить тщательное медицинское обследование еще на этапе планирования беременности (или в самом ее начале, если она наступила незапланированно).
Первое, что нужно делать, когда у ребенка гноятся глаза — вызвать врача. Если визит к специалисту в ближайшее время невозможен, вы всегда можете облегчить своему малышу состояние:
- удалите из квартиры все возможные аллергены, чаще проветривайте комнату и делайте влажную уборку, пересмотрите питание (если вы кормите грудью);
- каждые два часа промывайте глаза отваром ромашки (1 ч. л. ромашки на 200 мл воды, заваривать на водяной бане), раствором фурацилина (1 таблетка на 200 мл кипяченой воды) или заваркой;
- ребенку постарше можно делать компрессы на глаза с теми же растворами.
Если у грудничка закисает глазик из-за дакриоцистита, то вначале врач предложит консервативное лечение.
- Массаж слезного мешка . Он делается разными способами, но суть его сводится к тому, что производятся надавливания на область слезного мешка с целью скорейшего прорыва мембраны. Первый сеанс проводится специалистом, а затем родители дома должны будут делать это 6–8 раз в день.
- Промывание глаз . Для удаления выделений, содержащих микробы, необходимо промывать глаза ватным диском, смоченным в отваре ромашки или календулы, растворе фурацилина или физиологического раствора (0,9%). Все растворы должны быть свежими, они не подлежат хранению.
- Лекарственная терапия . Для предупреждения осложнений врач может назначить противовоспалительные глазные капли, предназначенные специально для детей. Обычно это 0,25% раствор левомицетина или другой антибиотик. Не стоит бояться таких препаратов — они не влияют на зрение, а их дозировка настолько мала, что не проникает никуда, кроме глаза.
Если консервативное лечение не помогает в течение нескольких недель, то необходимо делать бужирование носослезного канала, то есть его «прочистку». Для этого под местной анестезией (глазные капли) в канал вводится тонкий зонд и таким образом прочищается. Затем проток промывают противовоспалительным лекарством. Эта процедура абсолютно безболезненна для малыша, поэтому беспокоиться не стоит. Обычно хватает одного промывания и домашнего ухода. Важно сделать эту операцию до шестимесячного возраста, иначе дальше могут образоваться спайки, что значительно ухудшит ситуацию.
Для лечения конъюнктивита обычно назначается такое же регулярное промывание глаз доступными средствами, а при необходимости — антибактериальные капли и мазь с антибиотиком. Гигиена глаз для детей с конъюнктивитом имеет не меньшее значение, чем медикаментозное лечение.
Чтобы предупредить нагноение глаз у детей, необходимо соблюдать правила ухода за глазами новорожденного.
- Регулярные водные процедуры для лица . Дважды в день умывайте малыша водой или протирайте чистыми ватными дисками — от внешнего угла глаза к внутреннему (на каждый глаз берется новый диск).
- Чистота и сухость . После умывания лучше промокать лицо грудничка одноразовыми бумажными салфетками.
- Гигиена рук младенца . Чаще ополаскивайте руки малыша, своевременно подстригайте ему ногти.
- Начните с себя . Проводите процедуры ребенку только чистыми руками;
- Благоприятная атмосфера . Проветривайте помещение, поддерживайте оптимальную влажность, температуру воздуха, проводите регулярно влажную уборку.
- Родители — лучший пример . Детей постарше учите мыть руки после прогулок.
- Профилактика . Своевременно делайте прививки от вирусных инфекций.
Подводя итог, можно сказать, что чаще всего гноится глазик у грудничка из-за инфекций, передающихся воздушно-капельным или контактным путем. Поэтому очень важно заботиться о чистоте вокруг ребенка, особенно в первый год его жизни.
источник
Добрый день, уважаемые подписчики и гости блога! Сегодня мы поговорим о том, почему гноится глазик у новорожденного, чем лечить недуги, спровоцировавшие нагноение, и как их предотвратить.
Уверена, что сталкиваясь с этой проблемой, нервничать начинают не только молодые мамы, но и опытные. И не зря! Подобное явление чаще всего наблюдается в результате проникновения вирусов и бактерий на слизистую маленького глазика.
Провоцируя воспаление, они не только доставляют массу неудобств малышу. Но и вызывают осложнения в случае несвоевременного лечения. Поэтому надеяться на то, что это банальное «закисание», которое «само пройдет», не стоит!
Склеивание век, особенно с утра, светобоязнь, появление желтоватой липкой жидкости в уголках глаз, которая имеет свойство засыхать и провоцировать очередные склеивания. А еще зуд, капризы и крик младенца, которым все это сопровождается. И так по кругу. Что может стать причиной этого? Да все, что угодно, ответят медики и будут правы!
Дело в том, что глазки новорожденных устроены так же, как и глаза взрослых с одним лишь отличием. Они еще не полностью выполняют свои функции, и из-за этого возникают проблемы.
Яркий пример того – отсутствие слез у новорожденных вплоть до 1 – 3 месяцев жизни, в результате недостаточной работы слезных желез. Думаете, это мелочи? А вот и нет. Это значит отсутствие полноценной защиты и возможность проникновения на слизистые глаз всевозможных бактерий и вирусов, которые есть не только в воздухе, но и на предметах, и даже на коже человека.
Врачи условно выделяют 3 причины нагноения глаз у новорожденных:
- конъюнктивит – заболевание, которое провоцируется всевозможными микроорганизмами;
- дакриоцистит – возникает вследствие закупорки слезного канала;
- аллергическая реакция на альбуцид – препарат для закапывания глаз новорожденных. Используется, дабы обеззаразить слизистую их глаз после родов.
О том что делать в каждом отдельном случае сообщает врач после постановки правильного диагноза.
Болезнь возникает вследствие заражения ребенка стрептококком, стафилококком, вирусами гриппа, кори, ОРВИ или аденовирусом. Почему так происходит? Кто знает, иногда из-за некачественной дезинфекции палат или несоблюдения персоналом роддома правил антисептики.
Хуже всего, когда эти правила все же соблюдаются, однако возбудители успевают вырабатывать «иммунитет» к антисептикам. Тогда они становятся особенно опасными для малыша. Тем не менее медики стараются всячески предотвратить подобные ситуации, просто сокращая к минимуму пребывание мамы с ребенком в роддоме.
При конъюнктивите глазик слезится, веки краснеют, у самого ребенка могут наблюдаться симптомы ОРВИ.
Заболевание характеризуется нагноением всего одного глазика. Причем перед появлением гноя он слезится, сигнализируя о проблеме.
Почему так происходит? Врачи говорят, что все дело в плохой проходимости слезных протоков, в результате которой образуются пробки из желеобразного вещества – остатков смазки, покрывающей тело новорожденного. Вслед за ними происходит засорение канала, отек и воспаление.
В случае появления нагноений, нельзя заниматься самолечением. Нужно сразу же обратиться к педиатру, а еще лучше к детскому окулисту. Они назначат рекомендации по уходу за больным глазиком и эффективное лечение на основе диагноза.
Чаще всего при возникновении аллергической реакции на альбуцид, никакой специфической терапии не требуется. Все что нужно – тщательно провести гигиенические процедуры и протереть глазки ватными тампонами, смоченными в кипяченой воде. Разными для каждого глаза, заметьте. Если ситуация не изменится – нужно в очередной раз посетить врача.
При конъюнктивите на начальной стадии также назначаются промывания.
Выполняются они в соответствии с существующими правилами:
- Перед процедурами нужно тщательно вымыть руки. А еще лучше – обработать их антисептиком.
- Промывать глазки нужно ватными тампонами, смоченными кипяченой водой, раствором ромашки или некрепким чаем. Для каждого глазика берется отдельный тампон, с помощью которого аккуратно убирается закись и засохшие корочки.
- Важно следить за температурой растворов для промывания. Она должна быть не больше и не меньше 37 С. Тогда промывания не вызовут излишний дискомфорт у малыша.
- Если глазик сильно гноится, врач назначает 0,2% раствор фурацилина. Им смачивается ватный тампон и немного выжимается таким образом, чтобы капли раствора попали во внутренний уголок глаза. После этого его протирают сухим тампоном.
- Всегда промываются оба глаза, даже если гноится только один, дабы исключить возможность заражения.
- Промывание нужно делать каждые 2 – 3 часа на протяжении 7 – 10 дней.
- Нельзя закапывать грудное молоко, так как лактоза, которая есть в его составе, способствует размножению бактерий.
При дакриоцистите одних промываний недостаточно. Их необходимо подкреплять массажем слезного канала. Если массажа и промываний также оказывается недостаточно, врач назначает процедуру очистки слезных каналов с помощью зонда и специального антисептического средства.
Профилактика этих заболеваний заключается в частом проветривании помещения, соблюдении правил личной гигиены, закаливании.
О технике его выполнения можно спросить у врача.
В большинстве случаев она сводится к следующему:
внутренние уголки глаз, которые находятся у переносицы, массируются настойчивыми движениями (вниз и вверх), аккуратно, но с небольшим нажимом.
Такой массаж помогает разрабатывать слезные каналы, а выступивший после его проведения гной, свидетельствует о том, что он был проведен успешно. В конце процедуры глазки промываются в соответствии с вышеописанными правилами.
Причины и принципы лечения нагноений глаз у новорожденных разъясняет доктор Комаровский в своем видео:
Напоследок хочу отметить, что нагноение глазок у новорожденного – это не повод для паники, но повод для обращения к врачу. И оттягивать этот визит не стоит.
Поэтому своевременно посетите специалиста, выполните все его рекомендации и не забудьте поделиться этой статьей со своими друзьями. Быть может, именно сейчас они ищут информацию о том, что делать если гноится глазик у новорожденного.
А также подписывайтесь на наши обновления! На этом не прощаюсь с вами, но говорю: «До скорых встреч!»
Доброго времени суток, мои дорогие читатели! Мы с вами уже о многом поговорили, но также …
источник
Проблемы со здоровьем у малышей иногда возникают еще в первые дни после рождения. В это время органы еще не развились как следует, организм не окреп и не все функции жизнедеятельности работают правильно. Переживать не стоит — позже все образуется и придет в норму. Однако иногда родители замечают, что у новорожденного гноится глазик. В такой ситуации необходимо как можно быстрее выявить факторы, спровоцировавшие недуг, и начать лечение.
Первый вопрос, возникающий у родителей, касается того, почему появился гной на глазах у младенца. Существуют факторы, провоцирующие развитию недуга.
- проявление аллергической реакции;
- слезные железы до конца не развились;
- хламидии в организме ребенка;
- возможная реакция на лекарства;
- дакриоцистит;
- конъюнктивит.
При появлении ребенка на свет в роддоме в глазки ему закапывают альбуцид. Иногда реакция на этот препарат приводит к появлению нагноения. Достаточно один раз сделать промывание, и все проходит.
Возможно, причиной нагноения служит аллергия — например, на молоко или лекарства. Слезы начинают выделяться в большом количестве, и из-за этого глаза месячного ребенка краснеют и закисают.
Конъюнктивит — инфекционное поражение слизистой оболочки. Лечить недуг необходимо только после консультации с врачом. Препараты подбираются исходя из индивидуальных особенностей организма грудничка.
Еще одно распространенное заболевание — дакриоцистит. Канальцы закупориваются, что приводит к быстрому воспалению слезного мешка, и он закисает. Чаще всего дакриоцистит образуется, потому что при рождении у малыша разорвалась защитная пленка. Это приводит к быстрому размножению микробов, и в результате родители замечают гнойные образования на слизистой оболочке. В данной ситуации помочь может офтальмолог по результатам осмотра и анализов.
Когда ребенок часто плачет, начинают скапливаться слезы. Большое их количество приводит к тому, что глаз закисает, появляется гной.
Для устранения недуга в первую очередь необходимо выявить причину тревожного состояния малыша.
Самостоятельно лечение начинать нельзя, потому что при неправильном выборе медикаментов вы только навредите своему малышу. Все препараты и процедуры ребенку должны быть назначены офтальмологом и педиатром. Врачи выявляют первопричину, по которой появился гной, и только после этого подбирают оптимальные лекарства. Однако есть несколько рекомендаций, выполнять которые родители могут независимо от того, дало нагноение молоко или этому поспособствовали другие факторы. Представленные рекомендации безопасны и подходят для детей любого возраста.
Если глаз покрылся гноем, нужно постараться как можно быстрее его устранить. Рекомендуется уделить внимание гигиеническим процедурам:
- промывание слизистой оболочки ребенку;
- удаление образовавшихся корочек с ресниц и век ватным тампоном;
- протирание травяными растворами (ромашка, календула).
Перед применением лекарственных трав нужно убедиться, что у малыша нет на них аллергии.
Если вы выполнили все перечисленные процедуры, можно приступать к следующему этапу — массажу. Делать его необходимо чистыми руками и легкими движениями. Основная область стимулирования — около носа и уголки глаз во внутренней стороне. Это способствует более эффективной работе сальных желез. Гнойные образования со временем выводятся через канальца. Как понять, правильно вы начали делать массаж? Если по окончании процедуры выделяется субстанция желтого цвета, значит, вы все делаете хорошо. Дальнейшее лечение зависит от индивидуальных особенностей недуга ребенка.
Аллергия у малыша обычно проявляется на материнское молоко или аптечные детские смеси. Если ребенок на искусственном вскармливании, следует попробовать другую смесь, сменив производителя.
Если новорожденный не воспринимает грудное молоко и слизистая гноится, возможно, проблема в питании матери: следует пересмотреть рацион, выявить аллерген и исключить его.
Если у ребенка диагностировали конъюнктивит, необходим другой подход в решении проблемы. Первым делом устраняется инфекция, а затем врач выявляет факторы, которые стали причиной развития недуга.
Глаз при наличии инфекции закисает, поэтому нужно быстрее вывести гной, иначе болезнь будет быстро прогрессировать. Для этого врач прописывает раствор фурацилина. Если инфекция серьезная, то лечить малыша придется антибиотиками.
При небольшом нагноении врач прописывает следующие лекарства, которыми можно промыть глаз:
- левомицетин;
- антибактериальные мази;
- раствор фурацилина.
Если после лечения раскупоривание слезного канальца не происходит, врачи вынуждены делать зондирование.
Данная процедура делается под местной анестезией, поэтому боли новорожденный не ощущает. При помощи зонда врач осторожно удаляет пленку, которая блокирует слезный канал.
После процедуры родителям нужно соблюдать все правила гигиены, потому что инфекции очень быстро поражают глаз и закисают обратно.
Кормящим матерям необходимо пересмотреть свой рацион. Все, что употребляется, попадает в молоко, и это может спровоцировать аллергическую реакцию.
При желании родители могут прибегнуть к народным методам лечения, чтобы избавить глаз ребенка от накопившегося гнойного образования. Рассмотрим самые популярные способы.
- Самый простой вариант — обработать глаз отваром ромашки. Для этого используется обычный чай, который абсолютно безопасен. Берется ватный тампон, смачивается в полученной жидкости, затем малышу аккуратно протирается слизистая. Если ребенок спит, можно положить на веки по уже использованному пакетику ромашкового чая. Такой метод снимает воспаления и выводит гнойные образования.
- Грудное молоко издавна считалось лучшим лекарством от многих болезней. Удивительно, но при конъюнктивите оно тоже помогает. Молоко нужно использовать по тому же принципу, что и чай. Оно стерильное и не способно нанести вред малышу.
Если родители заметили, что у грудничка сильно гноятся глазки, ни в коем случае нельзя медлить. Необходимо как можно быстрее в домашних условиях сделать несколько вышеперечисленных процедур (например, использовать материнское молоко) и записаться на консультацию к лечащему врачу. После получения результатов анализов выявляется фактор, из-за которого гноятся глаза, и можно приступать к комплексному лечению.
источник
- http://mame55.ru/gnoitsya-glaz-u-novorozhdennogo-chem-lechit/
- http://bantim.ru/privivki-pri-konyunktivite/
- http://kids365.ru/gnoitsya-glazik/
- http://maminyzaboty.com/gnoitsya-glaz.html
- http://grudnichky.ru/zdorove/u-grudnichka-gnoitsya-glazik-chto-delat.html