Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Эпителий – самый верхний клеточный слой, выстилающий слизистые оболочки многих внутренних органов и полостей тела.
- Классификация
- Причины появления
- Норма плоского эпителия
- Диагностика
- Как правильно сдать анализ?
- Расшифровка плоского эпителия в анализе мочи
- Плоский эпителий и беременность
- Плоский эпителий и дети
- Клетки эпителия у мужчин
- К кому обратиться?
- Советы
Анализ урины – обязательное лабораторное исследование при подозрении на различные заболевания. Он включает в себя изучение её качественных и количественных показателей.
Плоский эпителий в моче при здоровом состоянии отсутствует полностью, однако допустимо наличие 1 клетки в поле зрения. У детей эти референтные (входящие в пределы нормы) рамки увеличены до 5 единиц.
Клетки плоского эпителия в моче являются маркером патологического процесса в организме. В первую очередь это касается выделительной системы.
Классификация
При лабораторном исследовании мочи помимо её количества учитывается и тип выявленного эпителия. Это нужно знать для того, чтобы найти очаг деструкции в организме. Существует классификация этих клеток в пределах мочевыводящей системы:
| Вид эпителия | Тип | Локализация |
| Однослойный. | Плоский. | На поверхности уретры. |
| Кубический. | Выстилает почечные канальцы. | |
| Каемчатый. | ||
| Многослойный. | Переходный. | Покрывает мочевыделительные пути и протоки предстательной железы. |
Обосабливают также условную классификацию, в которой по типу эпителия врач определяет уровень поражения органов в выделительной системе:
- Нижние отделы тракта – плоский.
- Мочевой пузырь – переходный.
- Почки – кубический и каемчатый.
Причины появления
Попадание плоского эпителия в мочу практически всегда обусловлено воспалительными или инфекционными процессами в организме.
Причины этого явления:
- Дисметаболические поражения паренхиматозной ткани почек. Они вызываются дисбалансом обмена веществ, что приводит к фильтрационной дисфункции системы канальцев.
- Воздействие вирусов, бактерий или грибков, стимулирующее воспаление органов мочевыделительного тракта: цистит, уретрит, пиелонефрит и др.
- Результат медикаментозного лечения. Некоторые лекарственные средства нефротоксичны, они провоцируют деструктивные и функциональные нарушения в почках.
- Простатит. Воспалительный процесс может перейти с мужской железы в уретру.
Норма плоского эпителия
Расшифровка клинического анализа мочи дает понять лаборанту, где расположен очаг патологии. Эпителиальные клетки покрывают весь выделительный тракт, через который проходит урина. Они со временем слущиваются, отмирают и «выбрасываются» в мочу. Именно эти единицы видит специалист при обследовании анализа здорового человека.
Референтные (допустимые) показатели количества эпителия в моче:
- У взрослых людей 0–1 в поле зрения.
- У детей до 5 единиц в просматриваемой области.
ВАЖНО! Плоский эпителий в анализе мочи в большом количестве наблюдается у здоровых новорожденных в течение первых двух недель жизни.
Диагностика
В урине отдельные переходные эпителиальные клетки обнаруживаются в норме.
Почечный тип, включающий кубический и каёмчатый, выявляется только при следующих патологиях:
- Нефрит, гидронефроз, цистит, уретрит.
- Врожденные аномалии строения органов выделения.
- Инфекционные заболевания.
- Общая интоксикация организма различной этиологии.
- Туберкулез почки.
Плоский эпителий отходит от стенок мочеиспускательного канала. Может быть как в норме, так и при заболеваниях. Он смывается уриной с наружных половых органов и дистального отдела уретры.
Этот показатель особенно важен в анализах детей. Что может означать наличие клеток плоского эпителия в моче у ребенка:
- Воспаление выделительных органов: уретриты, циститы, нефриты, пиелиты. Дополнительный маркер патологии – повышение лейкоцитов. Такая картина обозначает реакцию иммунитета.
- Поражение половой системы: орхиты, везикулиты, эпидидимиты у мальчиков, вульвит – у девочек.
- Отхождение кристаллов солей при мочекаменной болезни.
- Недостаточно тщательное соблюдение личной гигиены малыша повышает значения плоского эпителия в урине.
- Неправильный сбор мочи для анализа.
- Тубулярный некроз почки. Предполагаемые причины: травмы поясничной области, хирургические вмешательства, гнойные процессы (локальные и распространенные – сепсис), переливание ребенку несовместимой группы крови, резкое падение артериального давления, шоковое состояние.
Как правильно сдать анализ?
Для получения наиболее корректных результатов обследования требуется верно осуществлять процедуру сдачи мочи. Во избежание ложных показателей достаточно придерживаться следующих рекомендаций:
- Перед сбором урины нужно провести гигиену наружных половых органов. Особенно это важно для женщин и детей!
- Начальная порция мочи обычно не собирается, для врачей необходимы показатели средней части лабораторного материала.
- Требуемый объем биологической жидкости – не менее 100 мл.
- Во время менструаций сдавать мочу на анализ нецелесообразно. В крайнем случае следует использовать гигиенический тампон.
- Емкость для жидкости должна быть чистой. Рекомендуется приобрести в аптеке стерильную баночку и не раскрывать ей до начала использования.
- Образец нужно доставить в лабораторию в течение 2 часов после сбора.
- За сутки до сдачи анализа исключить из меню продукты, окрашивающие урину: морковь, свекла, цитрусовые.
- За 48 часов до процедуры не следует принимать мочегонные препараты, витамины и медикаменты, содержащие нитрофурановые соединения. Они также могут изменять цвет биоматериала.
ВАЖНО! Главное правило, которого следует придерживаться, — проведение гигиены наружных половых органов.
Расшифровка плоского эпителия в анализе мочи
Для здорового человека показатели клеточного состава урины имеют определенные пределы.
Таблица. Возрастная вариабельность трактовки результата анализа мочи.
| Пациент | Норма (единицы) | Патология (единицы) |
| Новорожденные в первые 2 недели жизни. | 0–5 | 6–12 |
| Первый год | 0–3 | 4–6 |
| От 1 года до 18 лет | 0–3 | 4–10 |
| Взрослые (от 18 до 50 лет) | 0–1 | 2–10 |
| После 50 лет | 0–6 | 7–12 |
| При беременности | 0–6 | 7–12 |
| На период антибиотикотерапии | 0–5 | 6–12 |
Количество эпителиальных клеток, значительно превышающее норму, свидетельствует о серьезном воспалительном процессе в острой фазе.
ВАЖНО! При показателях 10–12 единиц в поле зрения следует обратиться к урологу или гинекологу для дальнейшей консультации и выявления заболевания.
Плоский эпителий и беременность
Большое количество клеточного осадка в урине не всегда означает патологию.
Во время вынашивания плода организм женщины претерпевает ряд перестроек. Эти процессы являются причиной повышенного титра плоского эпителия в моче:
- Нарастает интенсивность работы выделительной системы. Частые мочеиспускания ускоряют слущивание поверхностного покрытия уретры.
- Увеличенная матка давит на окружающие ткани и органы. В результате они смещаются, изменяется их функциональная способность.
Осадок эпителия плоского типа в моче в норме у беременных женщин встречается. Однако лаборант должен выявить не более 5 клеток в поле зрения.
При показаниях свыше 10 единиц девушке рекомендуется согласиться на госпитализацию для постоянного контроля состояния почечной системы, постановки диагноза и адекватного лечения.
Плоский эпителий и дети
В моче у ребенка в первые две недели после рождения результаты анализов отличаются от нормы взрослых.
Эпителий в моче может присутствовать у всех людей в единичном экземпляре. У грудничков референтные пределы этого показателя несколько расширены. У здорового малыша допустимо наличие до 5 клеточных единиц в моче. Обусловлено это тем, что ребенок первые 10–14 дней адаптируется к новой среде существования. В этот период перестраиваются кровеносная, дыхательная и мочеполовая системы.
Критерии оценки нормы изменяются по мере взросления. От 1 года до 18 лет допустимые рамки – до 3 клеточных единиц в поле зрения.
Клетки эпителия у мужчин
У сильной части населения данные отклонения встречаются крайне редко.
У мужчин в норме определяются только единичные клетки. Однако в подавляющем большинстве плоского эпителия в моче отсутствует полностью. Его резкое увеличение указывает на:
- Уретрит.
- Пиелонефрит.
- Мочекаменную болезнь.
- Простатит.
- Некроз почки.
- Гломерулонефрит.
ВАЖНО! Важно своевременно выяснять причины неадекватных показателей. В противном случае нелеченое урологическое заболевание поразит всю выделительную систему.
К кому обратиться?
При высоком показателе в анализах мочи ребенка следует идти на прием к педиатру.
Если же отклонения от нормы в результатах у взрослого мужчины – к урологу. Женщинам рекомендуется сходить на консультацию к гинекологу: отхождения эпителия могут быть как при беременности, так и при кистах или полипах влагалища.
Категории людей постарше из-за повышения показателей на несколько единиц беспокоится нечего – это лишь возрастные изменения, которые касаются всех систем организма. Если же количество осадка на протяжении нескольких недель увеличивается, то стоит посетить врача (уролог, гинеколог, онколог).
При появлении дискомфорта или болезненности во время мочеиспускания следует незамедлительно обратиться к врачу и сдать необходимые анализы.
Что такое плоский эпителий в результатах обследования мочи и к чему это может привести, подробно объясняется докторами на консультации.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Собирать биоматериал для обследования необходимо с соблюдением правил во избежание некорректных результатов и ошибок в диагностике.
Перед сдачей урины не рекомендуется употреблять красящие продукты (свекла, морковь, лимонады и др.).
За несколько дней до анализа по возможности следует отказаться от приема лекарственных средств. В особенности мочегонных препаратов и антибиотиков.
Пиурия: лейкоциты сплошь в моче
Лейкоциты, как известно, служат для защиты организма от болезнетворных микроорганизмов. Они обладают свойством фагоцитоза, поглощают чужеродные клетки и расщепляют их. За выработку лейкоцитов и их транспортировку к месту воспаления отвечает иммунная система и костный мозг. Лейкоциты в небольшом количестве могут присутствовать и в крови, и в моче постоянно, но их повышение неизменно указывает на наличие очага воспаления в организме.
Лейкоциты в моче: норма и симптомы лейкоцитурии
Высокий уровень лейкоцитов в моче указывает на воспалительный процесс в организме
Лейкоциты в моче проявляются при ОАМ (общем анализе мочи) или анализе по Нечипоренко. Лейкоциты – это белые кровяные клетки, которые выполняют очень важную функцию – защитную. Они постоянно циркулируют в крови, в небольшом количестве присутствуют в моче, но живут недолго (около недели), после чего отмирают, и образуются новые клетки. Количество лейкоцитов повышается при наличии воспалительного процесса в организме.
Высокое содержание лейкоцитов в моче называется лейкоцитурией. Если лейкоциты сплошь в моче, их количество критически повышено, такое состояние называют пиурией. Пиурия является признаком сильного воспаления и, вероятнее всего, образования гноя, который, попадая в мочу и дает такие высокие показатели лейкоцитов.
Норма лейкоцитов в моче меняется в зависимости от возраста и пола:
- У женщин нормой считается до 5 клеток в поле зрения.
- У мужчин – до 3.
- У маленьких детей показатель может быть чуть выше: до 8-10 клеток.
От правильного сбора мочи при диагностике во многом зависит достоверность результата. Необходимо подмываться, женщинам вставлять во влагалище тампон, так как в мочу могут попасть лейкоциты из половых органов. Также не рекомендуется есть соленое и острое, принимать антибактериальные препараты накануне сдачи анализа. Грудным детям нужно ставить мочесборник. Нужно следить за стерильностью тары, в которую собирается материал.
Симптомы лейкоцитурии и пиурии зависят от стадии заболевания.
Поначалу никаких признаков может не быть, они появляются, когда повышение уровня лейкоцитов становится значительным:
- Неприятные ощущения при мочеиспускании. При воспалительных заболеваниях мочеполовой системы во время мочеиспускания может ощущаться резь, жжение, боль и дискомфорт внизу живота.
- Кровь в моче. Воспалительный процесс может приводить к повреждению сосудов и появлению крови в моче.
- Изменение цвета и запаха мочи. Если моча стала мутной, слишком темной, с различными включениями, белыми прожилками, хлопьями, это можно считать признаком воспаления. Белые хлопья, как правило, говорят о наличии гноя в моче.
- Боли в животе и пояснице. Во время или после мочеиспускания могут оставаться неприятные ощущения внизу живота, а также боли в пояснице, что говорит о возможном заболевании почек.
Причины возникновения и возможные осложнения
Пиурия – это состояние, при котором количество лейкоцитов в моче показывает очень высокий уровень
Лейкоцитурия и пиурия могут появляться при различных заболеваниях мочевыделительной или половой системы. Чтобы уточнить диагноз, нужно всестороннее обследование, повторный анализ мочи, УЗИ и т.д.
Чтобы определить, в каком именно органе присутствует воспаление, пациента просят помочиться последовательно в 3 стакана.
В зависимости от того, в каком стакане будет повышено количество лейкоцитов, можно предположить, что именно поражено – почки, простата и семенной канал (у мужчин) или же мочевой пузырь и уретра.
Основные причины пиурии:
- Цистит. Обычно циститу (воспалительный процесс мочевого пузыря) сопутствует уретрит (воспаление мочеиспускательного канала). Основные симптомы заболевания: частые позывы к мочеиспусканию, боль и резь во время мочеиспускания, моча имеет неприятный резкий запах, может иметь прожилки крови. Также могут возникать боли внизу живота, тошнота, повышенная температура тела.
- Пиелонефрит. Это заболевание чаще носит бактериальную природу и сопровождается воспалением почечных лоханок. Причиной пиелонефрита служит обратный отток мочи в почки по причине закупорке мочевыводящего канала или повышенного давления в мочевом пузыре.
- Простатит. У мужчин лейкоцитурия наблюдается при остром простатите или при хроническом в стадии обострения. Воспаление предстательной железы может носить и бактериальную природу. Простатит сопровождается болями в промежности и мошонке, проблемами с потенцией и мочеиспусканием.
- Фимоз. Это заболевание встречается у мужчин и сопровождается сужением крайней плоти. При тяжелой степени этого заболевания моча выделяется с трудом, сначала накапливаясь, а затем отделяясь каплями.
- Туберкулез почек. Это инфекционное заболевание почечной ткани, провоцируемое палочкой Коха. Симптомы туберкулеза почек заключается в поясничных болях, затрудненном мочеиспускании, крови в моче, лейкоцитурии.
Осложнения на фоне пиурии могут быть самыми различными. Воспаление может переходить на другие органы мочеполовой системы, приводя к бесплодию, почечной недостаточности, пиелонефриту и другим серьезным заболеваниям. Подобный симптом нельзя оставлять без внимания, так как любые некротические процессы в почках очень опасны. У женщин воспаление может переходить на органы матки и яичников, что также опасно.
Методы лечения
Лечение зависит от причины возникновения лейкоцитурии и пиурии
Стоит помнить, что повышенное содержание лейкоцитов в моче – это не болезнь, а ее последствие. Лейкоцитурия возникает в результате воспалительного процесса в каком-либо органе мочеполовой системы. Сначала необходимо пройти обследование и поставить диагноз.
Лечение, как правило, комплексное и направлено на устранение воспаления:
- Антибактериальная терапия. Антибиотики составляют основную часть лечения воспалительных заболеваний мочеполовой системы. Тот ил иной препарат определяется после бакпосева мочи, выявления возбудителя и его чувствительности к препарату. Чаще всего назначаются Ципрофлоксацин, Эритромицин, Ампициллин, Амоксициллин. Курс антибиотиков пропивается в течение 3-7 дней в зависимости от тяжести заболевания. Обязательного лечения антибиотиками требуют туберкулез почек, пиелонефрит и цистит бактериальной природы. Антибактериальную терапию нужно пройти до конца, так как прерванный курс приводит к выработке иммунитета у бактерий и рецидиву заболевания, перехода его в хроническую форму.
- Иммуномодуляторы. Это препараты, стимулирующие иммунный процесс, что способствует естественной защите организма. Они воздействуют на организм, провоцируя естественный иммунитет. Эти препараты назначаются в том случае, если лейкоцитурия не связана с аутоиммунными заболеваниями (системная красная волчанка), так как в этом случае иммунитет атакует организм, и необходимы другие препараты, подавляющие иммунитет. К иммуномодуляторам относятся Иммунал, Полиоксидоний, настойка эхинацеи.
- Диуретики. Диуретики назначаются не при всех заболеваниях мочевыделительной системы, а только в тех случаях, когда мочеиспускание затруднено и есть опасность отеков. К диуретикам относят Гидрохлоротиазид, Монитол, Торасемид. Эти препараты улучшают отток мочи и выводят жидкость из организма.
Длительность лечения зависит от стадии и тяжести заболевания. Обычно лечение проходит курсами, которые нельзя прерывать, так как инфекционные заболевания часто сопровождаются рецидивами.
Также важно соблюдать постельный режим, придерживаться диеты и как можно больше пить (если это не запрещено) жидкости (чистой воды, некрепкого чая, натуральных компотов и морсов).
Лейкоциты в моче при беременности
Во время беременности допустимо небольшое повышение уровня лейкоцитов в моче (до 5-6 в поле зрения). Это считается нормой и не требует никакого лечения. Если лейкоциты повышаются до 10 в поле зрения, можно заподозрить начинающееся воспаление. При условии, что все остальные показатели ОАМ в норме, причиной повышенного уровня лейкоцитов может быть неправильный сбор мочи и ошибка в результатах.
Незначительное повышение уровня лейкоцитов в моче беременной требует повтора анализа. Рекомендуют вставлять тампон во влагалище и тщательно подмываться, чтобы выделения не попадали в мочу.
Если уровень лейкоцитов поднимается до 20 единиц в поле видимости, можно говорить о воспалительном заболевании мочеполовой системы, если поднимается до 50-60 – говорят о воспалении почек и пиелонефрите.
Больше информации о пиурии можно узнать из видео:
При беременности инфекционные заболевания почек особенно опасны, так как нагрузка на них значительно возрастает, что может привести к серьезным осложнениям:
- Гипертония. Повышенное давление является распространенным осложнением беременности и встречается довольно часто. Гипертония опасна тем, что может привести к отслойке плаценты и привести к маточному кровотечению. Поэтому давление беременной находится под постоянным контролем.
- Эклампсия. Это очень опасное состояние, которое может привести к смерти матери и ребенка, коме, судорогам, почечной и печеночной недостаточности. Это крайняя степень гестоза, связанная с нарушением работы сосудов.
- Гестоз. Гестоз чаще проявляется на поздних сроках беременности. Причины гестоза до сих пор достоверно не изучены, но доказано, что это состояние связано с работой сосудов. При гестозе они все спазмируются, приводя к нарушению работы всех органов.
- Внутриутробное инфицирование. Воспалительный процесс, протекающий в мочеполовой системе, может затрагивать или переходить на матку, проникая через кровь к плоду. Внутриутробное инфицирование негативно сказывается на развитии плода и может привести к его гибели.
Все эти состояния могут привести к прерыванию беременности, преждевременным родам и гибели плода, а также опасны для здоровья и жизни матери. Пиелонефрит во время беременности лечится антибиотиками, максимально безопасными для плода. Антибактериальной терапией пренебрегать нельзя, так как инфекция опаснее для ребенка, чем антибиотик.
Что означают лейкоциты в моче у ребенка
Что означают лейкоциты в моче?
Лейкоциты (белые кровяные тельца) — это клетки крови, призванные защищать организм от воздействия бактерий и вирусов. Когда в наше тело попадают чужеродные организмы, лейкоциты направляются к ним и поглощают, погибая при этом. В результате образуется гной — погибшие белые кровяные тельца, которые привлекают к поражённому участку новые лейкоциты.
Лейкоциты в моче грудничка
Анализ мочи выступает стандартным исследованием, которое назначает педиатр, если заподозрит какие-то проблемы со здоровьем у маленького ребёнка. Посредством него можно установить наличие инфекций.
Даже у грудничков в моче обычно присутствуют лейкоциты, их небольшое количество считается нормой. Высокий показатель лейкоцитов в моче у месячного ребёнка может быть спровоцирован заболеванием мочеполовой системы, врождённым дефектом, при котором моча застаивается в теле или неправильным получением мочи (а это значит, что мочу необходимо будет пересдать).
Некоторые врачи вообще рекомендуют родителям грудных деток время от времени обследовать мочу, потому что многие заболевания у них просто никак себя не показывают, а рассказать о том, что его беспокоит, малыш ещё не может. Тем более, что сейчас провести исследование возможно даже в домашних условиях, достаточно приобрести в аптеке специальные тест-полоски.
Способы проведения исследований
Чаще всего детям приписывают общий анализ мочи, но если были замечены какие-то отклонения от нормы, дополнительно могут направить на другие исследования: проба Нечипоренко, проба Амбурже, проба Каковского-Аддиса.
Чем отличается проведение теста у грудничков?
Как получить мочу для анализа у ребёнка грудного возраста — этот вопрос часто ставит родителей в тупик. Вариантов рассматривается множество: выжать пелёнку или одноразовый подгузник, подстелить клеёнку, дежурить возле ребёнка с баночкой в руках, посадить на горшок (если умеет сидеть). Всё это не годится.
Чтобы пелёнку можно было выжать, писать на неё малышу придётся долго. К тому же тогда в мочу попадут волокна и бактерии с пелёнки, какие-то бактерии с ваших рук (если только вы не продезинфицируете их специальным раствором для хирургов). Аналогично нельзя рассчитывать на объективный результат мочи, взятой с клеёнки.
Моча из горшка может подойти только в том случае, если покрытый эмалью металлический горшок предварительно прокипятить. Пластмассовый горшок для этого не подходит вообще, потому что избавить мочу от посторонних примесей не поможет ничто.
Не углубляясь сильно в состав одноразовых подгузников, скажем, что внутри они содержат специальный гель, адсорбирующий выделения, поэтому если вдруг кому-то удастся его выжать, то в моче, кроме бактерий и волокон, будет содержаться этот гель.
Если хорошо прокипятить заранее баночку от детского питания или использовать специальный стерильный контейнер для мочи, то теоретически подловить писающего ребёнка можно. Но для этого вам придётся всё время находиться возле него с этой баночкой в руках и никуда не уходить, иначе можете не успеть.
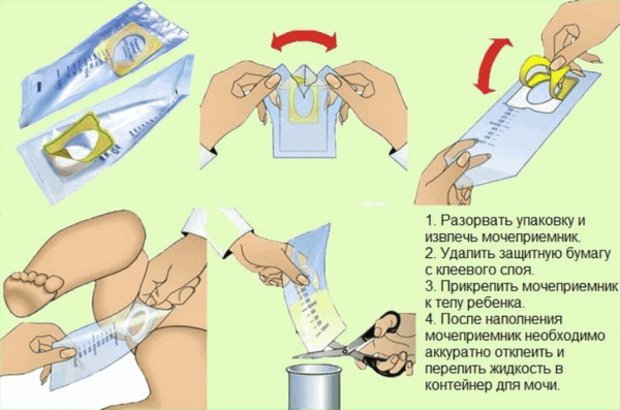
Выход из ситуации — специальный мочеприёмник для грудничков, который продаётся в аптеках. Он достаточно прост в применении, нужно просто наклеить его с утра под подгузник малышу, подмыв его перед этим. В некоторых мочеприёмниках можно отнести мочу в поликлинику, не переливая.
Анализ по Нечипоренко
Анализ мочи по Нечипоренко позволяет определить, какое количество лейкоцитов, эритроцитов и цилиндров содержится в 1 мл мочи. С этой целью в специальном контейнере нужно принести в лабораторию не меньше 50 мл утренней мочи.
В лаборатории моча перемешивается, 10 мл из неё отправляется в центрифугу, затем в специальной камере проводится расчёт для 1 мл осадка мочи. Этот метод наиболее простой и самый популярный в случае, если возникает необходимость уточнить общий анализ.
Проба Амбурже не часто назначается детям в силу определённых особенностей сбора мочи. Так, утром ребёнок должен пописать, а ровно через 3 часа сдать мочу на анализ. Объяснить ребёнку, почему столько времени ему нельзя писать и заставить его потерпеть очень сложно.
Анализ по методу Каковского-Аддиса — самый хлопотный. Мочу набирают на протяжении суток в специальную тару, взбалтывают, отливают в контейнер для мочи и отправляют на исследование.
Подготовка к сдаче анализа
Ради того, чтобы впоследствии не пришлось лечить ребёнка от несуществующих заболеваний, необходимо следовать определённым требованиям при подготовке и сдаче анализа мочи:
- Не принимать за 2 недели до процедуры антибиотики, другие сильнодействующие лекарства или предупредить об этом.
- За день до сдачи не делать малышам УЗИ, рентген, физиотерапию.
- За несколько дней до этого не кормить ребёнка свеклой, бананами, шоколадом, морковкой, авокадо, помидорами, ананасами.
- За день до анализа не давать детям продукты, которые они ещё не пробовали, нездоровую и «недетскую» еду.
- Тара для мочи должна быть стерильной, предпочтительнее использовать купленный в аптеке контейнер.
- Для исследования нужна первая утренняя моча, до завтрака.
- До взятия мочи ребёнка надо подмыть с мылом.
- Первые и заключительные капли мочи в контейнер не берут.
Норма у девочек и мальчиков с рождения до совершеннолетия
Норма значений лейкоцитов в моче у детей представлена в таблице в разрезе возрастных категорий: до 1 года, от 1 до 6 лет, от 7 до 14 лет, от 14 до 18 лет.
Нормальный показатель лейкоцитов в общем анализе мочи у детей
| Возраст | Норма лейкоцитов в поле зрения | |
| для мальчиков | для девочек | |
| До 1 года | 5 — 7 | 8 — 10 |
| 1 — 6 лет | 0 — 2 | 0 — 3 |
| 7 — 18 лет | 0 — 3 | 0 — 6 |
| Верхний предел нормы | 7 | 10 |
Для остальных методов обследования показатели нормы будут отличаться, ведь они показывают содержание лейкоцитов в 1 мл мочи, в моче за 1 минуту и за сутки. Ещё одна таблица покажет норму значений лейкоцитов у ребёнка в моче по методу Нечипоренко, Амбурже и Каковского-Аддиса.
Нормальный уровень лейкоцитов в моче у детей
| Метод исследования | Параметр нормы |
| Проба Нечипоренко |  |
Может ли быть причиной неправильный сбор мочи?
Сперва, особенно если проблемы с анализом не связаны с жалобами на ухудшение самочувствия, лечащий врач может заподозрить, что при сборе мочи были допущены ошибки:
- не соблюдены правила подготовки к анализам;
- ребёнок не был подмыт;
- в контейнер попали начальные и конечные капли;
- контейнер не был достаточно чистым;
- для обследования было собрано меньше 20 мл мочи.
Почему могут направить на повтор анализа?
В некоторых случаях отклонения лейкоцитов в моче у детей от нормы, указанной в таблице 1 по возрасту (при предположении о неправильном сбое мочи, при отсутствии дополнительных симптомов, для уточнения анализов), педиатр может выписать направление на вторичную сдачу анализа.
Кроме того, причиной повторения анализа может послужить подозрение на ошибку работников лаборатории или слишком высокая физическая активность ребёнка за день до процедуры.
Возможные причины
Если повторный анализ показал те же неудовлетворительные результаты, причины могут скрываться в следующем:
- Болезни почек.
- Инфекционные заболевания мочевыводящей системы.
- Врождённые патологии, при которых происходит застой мочи в организме.
- Травмирование почек или уретры.
- Инфекции половых органов.
- Камни в почках.
- Наличие паразитов.
- Ребёнок долго терпит перед тем, как сходить в туалет.
- Аллергия.
- Неправильный обмен веществ.
- Системные заболевания.
- Острый аппендицит.
- Заражение крови.
Причинами возрастания лейкоцитов в моче у грудничка могут вдобавок стать:
- Пелёночный дерматит (опрелость).
- ОРВИ.
- Прорезывание зубов.
Какие еще симптомы указывают на болезни?
На появление проблем с мочевыводящей системой могут указывать такие признаки:
- Боль при мочеотделении.
- Частые походы в туалет или на горшок.
- Недержание мочи (энурез).
- Боль внизу живота.
- Мутный или неестественный цвет мочи.
- Присутствие крови в моче.
- Нехарактерный запах.
- Высокая температура тела.
- Пониженный аппетит.
- Тошнота или рвота.
Дополнительные обследования
Для того, чтобы поставить окончательный диагноз, педиатр назначает ребёнку дополнительные исследования:
- Общий анализ крови.
- УЗИ.
- Рентген с красящим веществом.
- Магниторезонансная или компьютерная томография.
- Бакпосев.
- Цистоскопия — осмотр мочевого пузыря.
Профилактика заболеваний мочеполовой системы
В качестве предупреждения расстройств мочеполовой системы возможны:
- Регулярное купание.
- Правильное подмывание малыша (по направлению спереди назад).
- Ежедневная смена нижнего белья.
- Регулярная смена подгузников (не реже, чем через 4 часа).
- Регулярная смена постельного белья и полотенец.
- Еда, богатая витаминами.
- Достаточное питьё.
- Исключение переохлаждения.
- Недопущение запоров.
- Контроль за посещением ребёнком туалета при первых позывах к мочеиспусканию.
Анализ мочи и инфекции мочевыводящих путей — школа доктора Комаровского
Без исследования мочи невозможно безошибочно установить некоторые диагнозы, он позволяет выявить очень опасные заболевания, поэтому родители не должны отказываться от этой процедуры.
Как только возникает необходимость сдать ребёнку общий (клинический) анализ мочи, перед родителями встаёт 2 вопроса:
- Как грамотно набрать мочу?
- Как правильно оценить полученный результат?
Большое значение имеет следование правилам сбора мочи: чистая тара, использование мочеприёмников, набирать мочу утром и доставлять её за 1,5 часа.
Моча имеет множество важных характеристик, но для врача имеют значение лишь некоторые. Оценить наличие воспаления мочеполовой системы возможно посредством лейкоцитов и эритроцитов. Лейкоциты в поле зрения — это величина лейкоцитов в той области, которую может разглядеть в микроскоп работник лаборатории. Превышение нормы показывает наличие заболевания. Запись «лейкоциты на всё поле зрения» обозначает, что их слишком много.
Эритроциты обнаруживают, когда в моче присутствует кровь. Это происходит при наличии камней в почках, травм, воспалений. Присутствие ацетона в анализе может демонстрировать сахарный диабет или нехватку глюкозы в связи с расщеплением запаса жиров на глюкозу и ацетон.
Для эффективного лечения желательно не запускать и своевременно обнаружить симптомы, вызывающие тревогу. Лечение облегчается тем, что большая часть антибиотиков выводится с мочой, но оно занимает большой период времени и очень важно выдержать этот период. Если не долечить болезнь, это грозит её возвращением, так как не уничтоженные бактерии начнут снова размножаться, обладая иммунитетом к антибиотику.
На появление инфекций мочевыводящей системы влияет переохлаждение, поэтому нужно закалять ребёнка, гулять, купать в остывшей воде, делать зарядку, гимнастику, много пить, разрешать ходить босиком, но не по кафелю и не сидеть на нём.
Почему бывают повышены лейкоциты в моче
В идеале моча должна быть стерильной. Ведь она представляет собой профильтрованную сквозь мембрану почечных клубочков кровь. Считается, что возможно проникновение единичных лейкоцитов у новорожденных детей с недостаточно развитой «пропускной» системой и взрослых.
Поэтому за нормальную верхнюю границу приняты показатели:
- для девочек грудного возраста — 8–9 клеток в поле зрения;
- мальчиков — 5–6;
- для старших детей соответственно — 3 и 2;
- для взрослых женщин — 4, мужчин — 1 (некоторые урологи допускают 10 для женщин, 7 для мужчин).
Повышенные лейкоциты в моче, сверх этого уровня, чаще всего связаны с воспалением в мочевыводящих путях.
О роли лейкоцитов в моче подробнее читайте в этой статье.
Превышение этого показателя определяют с помощью анализа мочи.
Как трактуется показатель в медицине?
Для характеристики повышенного количества лейкоцитов в моче в медицине используются следующие термины лабораторного заключения:
- «покрывают все поле зрения»;
- «скопление лейкоцитов» – клетки располагаются группами;
- «лейкоциты сплошь».
Это означает, что такое множество клеток подсчету вручную не подлежит. Возможно применение автоматического анализатора. Но на практике вполне доверяют работе лаборантов.
Любое состояние, когда лейкоцитов в моче больше нормы, называют лейкоцитурией. Урологи привыкли это название применять еще более конкретно:
- если клеток более 20 в поле зрения – лейкоцитурия;
- при 60 – говорят о пиурии.
Это значит, что в моче содержится гной. Она становится мутно-зеленого цвета, содержит в осадке хлопья и нити, имеет неприятный запах.
Виды лейкоцитурии
Повышенное содержание лейкоцитов в моче по происхождению подразделяют на:
- асептическое – лейкоцитов не слишком много, они повышаются, например, при беременности, показывают реакцию материнского организма на плод, другой вариант – функциональная неполноценность почечного аппарата у новорожденных;
- инфекционное – вызванное проникновением патогенных возбудителей и воспалением путей мочевыделения, сопровождается обнаружением в моче бактерий, грибов, вирусов.
Асептическая лейкоцитурия возможна при повышенной чувствительности к медикаментам, особенно это характерно для детей. Обнаруживается при лечении малыша или взрослого человека:
- мочегонными средствами;
- препаратами железа;
- антибиотиками;
- сульфаниламидами;
- противотуберкулезными средствами;
- нестероидными противовоспалительными лекарствами;
- препаратами, содержащими аспирин и фенацетин (таблетки от температуры и головной боли);
- противораковыми лекарствами;
- сильными иммунодепрессантами после операции трансплантации органов и тканей для подавления механизма отторжения.
У ребенка умеренная лейкоцитурия может означать реакцию на введение искусственных смесей в прикорм. Обычно при подобном типе повышения лейкоцитов в моче выявляют эозинофилы. Одновременно большое количество лейкоцитов появляется в крови с выраженной эозинофилией.
Инфекционные причины повышения лейкоцитов в моче чаще всего следует искать в очаге воспаления от уретры до почечного аппарата.
Какая инфекция вызывает лейкоцитурию?
Источником заноса инфекционного возбудителя могут быть воспалительные болезни гинекологических органов (влагалища, придатков, матки), у мужчин — простатит, уретрит.
Более, чем 80% пациентов с лейкоцитурией страдают от кишечной палочки (у детей очень часто высевают энтерококки). Далее, по значимости следуют:
Грибковое поражение типично для беременных женщин в третьем триместре.
Вирусное воспаление обнаруживают на фоне перенесенного гриппа, ОРВИ.
Возможны ли ошибочные заключения?
Выявление лейкоцитов под микроскопом – дело несложное. От лаборанта мало что зависит. Анализ проводится стандартным способом. Но стоит обратить внимание на нарушенные правила сбора мочи. Результат подсчета будет значительно завышен при:
- отсутствии стерильной емкости;
- нарушении гигиенической подготовки (подмывание);
- сборе не средней, а начальной струи;
- хранении контейнера с мочой более полутора часов.
Рост лейкоцитов возможен, если ребенка только что искупали в горячей воде, плотно покормили. Взрослый человек реагирует небольшой лейкоцитурией на тяжелую физическую нагрузку. Поэтому сбор мочи на анализ рекомендуется проводить утром, после спокойного сна и до еды.
Подобные нарушения сильно влияют на результат. Если пациент неуверен, что правильно собирал мочу, необходимо сообщить терапевту. Врач назначает повторный анализ.
Чтобы повысить диагностическое значение анализа и исключить завышенные результаты назначается тест по Нечипоренко. Он позволяет одновременно с высоким уровнем лейкоцитов учитывать в диагностике количество цилиндров и эритроцитов в одном мл. Повышение лейкоцитов в моче у женщин фиксируется при обнаружении в одном мл более 4000 клеток, у мужчин — более 2000.
О какой патологии следует думать в первую очередь?
Повышенный уровень лейкоцитов в моче вместе с бактериурией возможны при воспалении мочевыводящих путей:
- пиелонефрите – очаг располагается в чашечках и лоханках, переходит на интерстициальную ткань, образуются мелкие и крупные (сливные) гнойники вплоть до абсцесса почек;
- цистите – воспаление касается внутренней поверхности мочевого пузыря, сфинктера, обычно распространяется на уретру, поражаются эпителиальные клетки, в тяжелых случаях переходит на мышцу детрузор.
Воспаление мочевых путей сопутствует:
- травматическому повреждению (включая использование катетера и оперативное вмешательство);
- мочекаменной болезни;
- опухолевым процессам.
В анализе мочи, кроме лейкоцитурии, выявляют:
- клетки эпителия,
- соли,
- слизь,
- эритроциты,
- цилиндры,
- белок.
Эти элементы помогают подтвердить патологические изменения и поставить правильный диагноз.
Чтобы узнать почему повышены лейкоциты в моче необходимо провести обследование почечно-выделительной системы с применением УЗИ, рентгеноконтрастных методик.
У кого возрастает вероятность лейкоцитурии?
Риск обнаружения последствий лейкоцитов в моче повышен у людей, страдающих хроническими заболеваниями с частыми обострениями, которые приводят к снижению иммунитета. Особое внимание заслуживает сахарный диабет. Кроме того, имеет значение любая патология, способная вызвать застой мочи или стать преградой для оттока по естественным путям.
В эту группу можно включить пациентов с:
- врожденными аномалиями развития почек и мочеточников;
- постоянным привычным сдерживанием позывов (способствует нарушению тонуса пузыря с последующим застоем мочи);
- поликистозом почек;
- мочекаменной болезнью.
Спровоцировать лейкоцитурию и воспаление могут:
- авитаминоз – нарушенное питание детей и взрослых, бездумное использование диет для похудения;
- переохлаждение – наиболее чувствительными являются ноги;
- стрессовые ситуации – экстремальные условия работы у взрослых, а для детей стрессом является «поступление» в детский сад, школу, даже смена привычного горшка.
Отдельного внимания заслуживает выявление повышенных лейкоцитов в моче во время беременности.
Лейкоцитурия при беременности
Беременность служит отягчающим фактором для мочевыделения. На первых неделях появление умеренной лейкоцитурии (до 10 клеток) может быть связано с асептическим процессом привыкания материнского организма к плоду, распознаванием лейкоцитарными клетками нового для них образования.
Для женщин очень важен половой путь поступления инфекции. Анатомические особенности уретры (широкая и короткая, расположена у входа во влагалище и рядом с анальным отверстием) способствуют риску передачи возбудителей от партнера.
В анализе мочи часто находят трихомонады, хламидии, более редкие возбудители. Лечение на фоне беременности должно привести к полной санации родовых путей, чтобы не заразить ребенка.
Ближе к половине срока на мочевыделительные органы начинают воздействовать:
- гормональные причины, вызывающие снижение тонуса мышц сфинктеров мочеточников и мочевого пузыря;
- механическое сдавливание пузыря растущей маткой;
- значительное ослабление иммунитета.
Создаются условия для застоя мочи и размножения бактерий. Поэтому беременной женщине регулярно назначают анализ мочи для контроля за инфицированием.
При сдаче анализа для женщины также важно соблюдать личную гигиену, чтобы результаты не подвергались сомнению. Воспаление любого уровня негативно действует не только на будущую мать, но и нарушает развитие ребенка.
Как избавиться от повышенных лейкоцитов в моче?
Лечебные меры направлены на очаг воспаления. Для ускоренного вымывания микроорганизмов показано употребление жидкости (до трех литров в сутки), отваров растений:
- клюквы;
- черной смородины;
- листьев брусники.
Можно приобрести в аптеке готовые фитосборы.
Существуют препараты с антимикробным действием (антибиотики) которые наиболее эффективны при наличии инфекции в мочевыделительных органах, поскольку имеют способность накапливаться в моче и создавать дозировку, достаточную для подавления патогенной флоры.
Кроме антибиотиков, назначают лекарства из групп:
- сульфаниламидов,
- фторхинолонов,
- нитрофуранов,
- производных налидиксовой кислоты.
Для каждого пациента подбирается индивидуальная схема терапии. Возможно, придется комбинировать или изменять препараты в зависимости от оказываемого эффекта.
Для беременных используют только препараты с низким токсическим действием.
Прогрессирующее воспаление может прервать беременность, вызвать гибель плода. Поэтому не следует отказываться от лечения в условиях стационара.
Полное обследование, включая рентгенологическую диагностику, женщине необходимо пройти после родов. Нельзя надеяться на кажущееся выздоровление, инфекция может протекать скрытно и обостряться сразу с тяжелыми последствиями (артериальная гипертония, нарушение функции почек).
Лейкоциты в моче не всегда свидетельствуют о патологии. При обнаружении пациентам необходимо выяснить точную причину, при необходимости пройти обследование и полный курс лечения.
Лейкоциты в анализе мочи у детей
Лейкоциты в анализе мочи могут появиться из почек и мочеиспускательного канала – мочеточников, мочевого пузыря и уретры.
Количество заболеваний, при которых повышается уровень лейкоцитов в анализе мочи у детей очень большой. Необходимо, прежде всего, знать какой именно вид лейкоцитов найден — нейтрофилы, моноциты, лимфоциты или эозинофилы. Преобладание нейтрофилов указывает на бактериальную инфекцию (пиелонефрит, цистит), моноцитов — на наличие гломерулонефрита, а лимфоцитов — системное заболевание соединительной ткани, например, красную волчанку.
Выявление почечных лейкоцитов в анализе мочи у детей бывает при пиелонефрите, туберкулезе или карбункуле почки, аномалиях количества или положения почек, при опущении почек, поликистозе, наличии камней, песка в чашечках или лоханках, гидронефрозе.
При поражении мочеточников лейкоциты появляются при удвоении мочеточников, дивертикуле, мегауретере, пузырно-мочеточниковом рефлюксе, перегибе мочеточника. Количество лейкоцитов при этом не сильно повышено.
Лейкоциты из мочевого пузыря бывают при дивертикулах мочевого пузыря, цистите, камнях и инородном теле в мочевом пузыре, туберкулезе. Частый симптом, сопровождающий появление лейкоцитов в анализе мочи – боль внизу живота и расстройства мочеиспускания (боль, жжение).
Уретра становится источником лейкоцитов при наличии стриктур в уретре или клапанов, свища, при остром и хроническом уретрите, стенозе наружного мочеиспускательного отверстия.
Лейкоцитурия — выявление в анализе мочи на лейкоциты у ребенка их повышенного количества. Напомним, что у здорового ребенка их количество не превышает 4 в поле зрения у мальчиков и 6 — у девочек.
По количеству лейкоцитов в анализе мочи выделяют несколько степеней лейкоцитурии: назначительную (до 40 лейкоцитов в поле зрения), умеренную (50-100) и выраженную (лейкоциты покрывают все поле зрения). При оценке анализа мочи ребенка на лейкоциты также оценивают прозрачность мочи. Сочетание мутной мочи и значительного количества лейкоцитов — называется пиурия. При дословном переводе это значит — «гной в моче».
Для уточнения количества выделяемых с мочой лейкоцитов проводят количественный анализ осадка мочи. Пробы Нечипоренко, Каковского-Аддиса и Амбюрже — являются самыми точными методами анализа мочи ребенка на лейкоциты. Результат данных исследований помогает уточнить тяжесть болезни и точно определится с лечением, которое необходимо назначить.
- http://diagnozlab.com/analysis/clinical-tests/urinalysis/lejkotsity-splosh-v-moche.html
- http://agu.life/bok/1215-chto-oznachayut-leykocity-v-moche-u-rebenka.html
- http://2pochki.com/analizy/pochemu-byvayut-povysheny-leykocity-moche
- http://gradusnik.net/lejkocity-v-analize-mochi/