Главная > Симптомы > Сухость глаз после конъюнктивита: что делать?
Конъюнктивит — одна из наиболее распространенных инфекционных патологий глаза. Причиной воспаления конъюнктивы чаще всего становятся болезнетворные бактерии, относительно реже можно столкнуться с грибковым или вирусным конъюнктивитом. Главная задача при этом заболевании — провести лечение препаратом, направленным против возбудителя воспаления и сделать это полноценны курсом. Дело в том, что уже на второй-третий день после лечения, например, бактериального конъюнктивита антибиотиком, неприятная симптоматика может исчезнуть. И в этот момент многие люди совершают опасную ошибку: прекращают лечение, хотя возбудитель воспаления ещё полностью не уничтожен. Такое лечение может стать причиной перехода патологии в хроническую форму и частых рецидивов.
Но нередко можно столкнуться и с другой ситуацией: конъюнктивит, казалось бы, полностью вылечен. Слезотечение, отделение гноя, покраснение конъюнктивы прошло, предписанный курс лечения завершен полностью, а дискомфорт остался. Беспокоит ощущение сухости глаз, дискомфорта, попавшего в глаза «песка» или «инородного тела». Почему это происходит?
Если возбудитель воспаления устранен с поверхности глаза, скорее всего, речь идет о развившемся после конъюнктивита синдроме «сухого глаза». В его появлении «виновны» сразу несколько факторов. Во-первых, местное лечение антибактериальными, противовирусными, противогрибковыми препаратами может в большей или меньше степени нарушать кислотно-щелочной баланс поверхности глаза, способствовать нарушению увлажнения тканей. Кроме того, не стоит забывать и о воздействии на конъюнктиву токсичных продуктов жизнедеятельности бактерий или других возбудителей инфекционного воспаления. Когда они гибнут, количество токсинов даже увеличивается на некоторое время, что также может сказаться негативно на состоянии глаз. Обильное слезотечение, которым нередко сопровождается конъюнктивит, может приводить к истощению слезных желез, которые в течение некоторого времени продуцируют меньше слезной жидкости, чем это необходимо.
Итак, развитие сухого кератоконъюнктивита (такое название синдрома сухого глаза можно встретить в научной литературе) после конъюнктивита инфекционного вполне естественно. Но это не значит, что дискомфорт нужно терпеть: ткани глаза нуждаются в увлажнении, особенно после перенесенной недавно инфекции, хроническое пересыхание конъюнктивы и роговицы опасно развитием осложнений и даже повторным воспалением, так как при дефиците слезной жидкости глаз становится беззащитным перед бактериями. Для снятия симптомов сухости глаз используются специальные глазные капли, восполняющие недостаток слезной жидкости. Их ассортимент широк, поэтому, выбирая нужное средство, следует ориентироваться на состав.
В частности, увлажняющим действием обладают средства, содержащие гиалуроновую кислоту – естественный компонент натуральной слезной жидкости, выполняющий функцию природного увлажнителя. Если дискомфорт и сухость беспокоят относительно, редко, например, 2-3 раза в день, и в основном к концу дня, можно воспользоваться увлажняющими растворами с высокой концентрацией гиалуроновой кислоты, которые способствуют увлажнению поверхности роговицы.
При интенсивных симптомах сухости глаз, беспокоящих в течение всего дня и даже с утра нужны более вязкие офтальмологические растворы, которые имеют в своем составе помимо гиалуроновой кислоты еще и другие компоненты, продлевающие действие гиалуроновой кислоты, и компоненты антиоксидантной защиты, которые могут нейтрализовать негативное действие свободных радикалов.
Конъюнктивит — заболевание распространенное, он него не застрахован ни один человек, равно как и от сухости глаз после устранения инфекции. Возникший при этом дискомфорт можно и нужно лечить — это важное условие здоровья глаз и предотвращения рецидивов инфекционного процесса на конъюнктиве.
RUS-OPH-NON-NON-05-2018-1167
источник
Синдром «сухого глаза» — патологическое состояние, сопровождающееся нарушением продукции слезной жидкости. Это заболевание является крайне коварным, так как не только становится причиной появления дискомфортных ощущений, но и предрасполагает к снижению зрения и развитию ряда тяжелых осложнений.
Более 60% людей, проживающих в больших городах, а также тех, кто в силу профессии вынужден проводить значительное количество времени у экрана компьютера, не понаслышке знают об этой проблеме.
В настоящее время известно, что намного чаще подобная патология выявляется у женщин. Примерно 90% представительниц прекрасного пола, даже если они не страдали от сухого конъюнктивита ранее, начинают испытывать на себе его проявления в климактерическом периоде, что связано не только с естественным процессом старения, но и гормональными скачками.
Мужчины страдают от этой патологии реже. Согласно статистике примерно 30% современных молодых людей в возрасте от 20 до 30 лет периодически испытывают на себе проявления этого состояния. Однако из-за повального распространения компьютерных технологий это заболевание стремительно молодеет и сейчас выявляется у 5% детей.
Сухость глаз — это состояние, при котором наблюдается недостаточное увлажнение поверхности глаза слезной жидкостью, выделяющейся железами. Они располагаются в области верхнего века.
Слезная жидкость необходима не только для смазывания поверхности глаза, но и для смывания различных твердых частичек, в том числе пыли, оседающей на глазах. Излишки слезной жидкости перетекают в угол глаза, где выводятся в носовую полость через специальные трубочки.
Однако при развитии синдрома сухого глаза этот тонкий механизм нарушается. Органы зрения, таким образом, постепенно теряют способность самоочищаться, что может привести к весьма неблагоприятным последствиям.
Первые признаки сухого глаза нередко упускаются людьми, ведь они носят несистематический характер. В дальнейшем проблема обычно приобретает хроническую форму, но больной может привыкать к постоянно присутствующим неприятным ощущениям и игнорировать их.
Сухой конъюнктивит, долгое время остающийся без лечения, нередко становится предрасполагающим фактором развития близорукости. Несмотря на то что многие люди, имеющие подобную проблему, редко обращаются за консультацией к окулисту, считая, что для решения проблемы нужны только глазные капли, имитирующие своим составом человеческие слезы, появление подобной проблемы является поводом для беспокойства.
Причины развития этого патологического состояния чрезвычайно разнообразны. Далеко не всегда сухой конъюнктивит является результатом длительной работы за компьютером, воздействия воздуха, исходящего от кондиционера и тепловентиляторов, просмотра телевизора или неправильного использования контактных факторов.
В настоящее время известно, что такое патологическое состояние может быть результатом прогрессирования внутренних проблем и заболеваний. Причины синдрома сухого глаза могут быть следующими:
- синдром Шегрена и Фелти;
- нарушения гемоэтической системы;
- злокачественная лимфома;
- гормональные сбои;
- эндокринная офтальмопатия;
- патологии почек;
- пузырчатка;
- тяжело протекающие инфекционные заболевания;
- истощение организма любой этиологии;
- нейропаралитический кератит;
- хронический конъюнктивит;
- рубцы на роговице;
- оперативные вмешательства на глазном яблоке и т.д.
Это далеко не полный список патологических состояний, способных спровоцировать нарушение работы слезных желез. Однако все они являются опасными и могут при определенных обстоятельствах значительно ухудшать качество зрения.
Помимо всего прочего, в настоящее время выявлена взаимосвязь между развитием синдрома сухого глаза и длительным применением капель, содержащих анестетик, бета-адреноблокаторы и хинолитики. Кроме того, причины заболевания могут уходить корнями в прием некоторых гормональных контрацептивов.
Клинические проявления этого синдрома весьма разнообразны. Иногда они могут быть выражены крайне слабо и проявляться лишь периодически, а в других случаях признаки синдрома сухого глаза парализуют нормальную жизнь человека и не могут оставаться незамеченными. Как показывает практика, наибольшую интенсивность они имеют в вечернее время, а также при нахождении на холоде или ветру.
Объективными показателями наличия этого синдрома являются изменения конъюнктивы и роговицы различной степени тяжести. Однако эти проявления синдрома сухого глаза могут быть выявлены только офтальмологом.
Человек, страдающий данной патологией, неизбежно испытывает различные проявления синдрома сухого глаза и симптомы снижения количества слезной жидкости, которые доставляют немало дискомфорта.
Как правило, большинство больных ощущают чувство сухости, когда прикрывают веки. Глаза под веками кажутся неестественно холодными. Можно выделить еще ряд характерных симптомов снижения уровня увлажнения глаз:
- Чувство сухости глаза.
- Зуд
- Жжение.
- Ощущение наличия постороннего предмета в глазах.
- Покалывание.
- Резь.
- Усталость.
Многие люди, страдающие от недостаточного увлажнения слизистой оболочки глаз, отмечают, что сначала подобные неприятные ощущения у них проявлялись крайне редко и в основном были связаны со сменой среды. К примеру, сухость глаз могла появиться, если человек долгое время сидел перед монитором, а затем отправился на прогулку. Именно на прогулке и были замечены первые симптомы сухости слизистой глаза.
Стоит отметить, что признаки сухости глаз проявляются не все сразу, а по нарастающей, т.е. сначала может возникнуть ощущение постороннего предмета в глазах и чувство сухости, а затем и все прочие симптомы. Со временем степень проявления симптомов сухости глаз усиливается, что доставляет человеку немало дискомфорта.
Увеличение дискомфорта из-за длительного периода достаточного увлажнения глаз объясняется появлением большого количества ссадин и трещин на поверхности слизистой оболочки.
Ссадины и другие повреждения слизистой оболочки глаз опасны еще и тем, что являются открытыми воротами для всех видов инфекций и вирусов. Люди, хронически страдающие недостаточным увлажнением, через некоторое время начинают отмечать снижение качества зрения.
При появлении признаков этого патологического состояния необходимо срочно обратиться к офтальмологу. Для подтверждения диагноза врачу следует в первую очередь собрать максимально полный анамнез и выявить клинические симптомы заболевания для определения имеющегося роговично-конъюнктивального склероза.
Лечащий офтальмолог обычно сразу же проводит наружный осмотр глаза и век. Кроме того, требуется провести биомикроскопию глаза для определения состояния слезной пленки конъюнктивы и роговицы.
В большинстве случае врачом назначается флюоресцеиновая инстилляционная проба. Это исследование предполагает применение окрашивающего раствора. В некоторых случаях необходимо использовать для диагностики определенные пробы, позволяющие определить скорость продукции слезной жидкости.
Кроме того, для выявления характера имеющейся проблемы нередко назначаются проведение тиаскопии, лабораторное исследования осмолярности, цитологический анализ мазка и кристаллография слезной жидкости.
К этому могут быть добавлены дополнительные исследования, если имеется отягощенность анамнеза аутоиммунными и эндокринными заболеваниями.
Терапия в первую очередь должна быть направлена на устранение факторов, способствующих развитию патологии. Как правило, когда имеет место синдром сухого глаза, симптомы и лечение взаимосвязаны. Кроме того, офтальмологу нужно подобрать для пациента препараты искусственной слезы.
Это позволяет обеспечить стабильность изменения увлажнения глазной поверхности, предотвратить развитие патологических изменений в конъюнктиве и роговице и не допустить появления тяжелых осложнений.
Такие лекарственные препараты бывают нескольких типов:
- В форме капель для глаз обычно выпускаются искусственные слезы, которые используются именно для увлажнения слизистой оболочки.
- Гели и мази с карбомером и декспантенолом позволяют создать стабильную слезную пленку.
Любое из этих средств имеет как свои преимущества, так и недостатки.
- Если сухость глаз лечится с помощью мазей, то эффект после нанесения средства держится более длительное время, но при этом сама процедура использования лекарственного средства не слишком приятна. Кроме того, мази имеют более плотную структуру, поэтому после их нанесения зрение может стать нечетким на некоторое время.
- Искусственные слезы использовать значительно проще, поэтому люди, которые вынуждены длительное время находиться на рабочем месте, применяют именно их. Однако быстро вылеченный этими средствами синдром обычно проявляется вновь через определенное время.
Когда встает вопрос, как лечить синдром сухого глаза, офтальмологи нередко назначают инсталляции иммунотропных и противовоспалительных средств. При наличии выраженных ксеротических изменений роговицы необходимы и метаболические препараты. В некоторых случаях требуется применение стабилизаторов лизосомальных мембран макрофагов и тучных клеток, а также антигистаминных средств.
Кроме этого, может быть проведена обтурация слезного канальца крошечными силиконовыми пробками и конъюнктивальное покрытие слезной точки. Эти вмешательства являются малоинвазивными и способствуют развитию необратимых изменений.
При наличии ряда синдромов, сопровождающихся нарушением смыкания век, может быть выполнена кератопластика, которая помогает устранить подобный дефект. Лечение синдрома сухого глаза, как правило, проводится с помощью трансплантации слюнных желез из полости рта в конъюнктивную полость.
Это крайне перспективный метод терапии, но используется он преимущественно в тяжелых случаях. Можно ли вылечить полностью этот синдром в настоящее время, неизвестно, так как нередко удается добиться выраженной ремиссии, но при этом болезнь может вернуться.
При желании можно эффективно применять некоторые травы, чтобы повысить уровень продукции слезной жидкости.
- Благоприятное воздействие оказывают настои крапивы, окопника, календулы и василька.
Для приготовления подобного средства нужно взять примерно 1-2 ст.л. смеси трав на 1 стакан кипятка. Такой состав нужно оставить настаиваться на протяжении 2- 3 часов. После этого средство необходимо процедить и использовать для промывания.
- Еще одним хорошим средством против сухости являются компрессы на основе огурца.
Для того чтобы сделать проведение процедуры более приятной и эффективной, следует разогреть огурец, который будет использоваться для процедуры, до температуры тела. Сделать это довольно просто, достаточно подержать овощ в руках на протяжении нескольких минут.
Прикладывая свежие нарезанные кольца огурца к глазам, можно одновременно улучшить состояние глаз в целом, снять усталость и улучшить состояние кожи век. Огуречные компрессы абсолютно безвредны, поэтому их можно использовать каждый день.
- Помочь при наличии синдрома сухого глаза, могут примочки сока алоэ.
Следует перемолоть до состояния кашицы мякоть листьев, а затем тщательно промокнуть в ней спонжи. Их нужно прикладывать к векам примерно на 10-15 минут.
Для промывания глаз можно использовать чайный гриб. Он применяется и для компрессов.
Мед прекрасно помогает снять усталость глаз и стимулирует производство слез, поэтому позволяет устранить эффект сухого глаза.
- Особой эффективностью обладают компрессы на основе меда.
Для проведения процедуры нужно растворить 1 ч. л меда в 0,5 стакана воды, а затем смочить ватные тампоны в полученном растворе и приложить к векам примерно на 10 минут. После проведения процедуры сразу можно отметить снижение уровня усталости глаз, а через 4-5 процедур заметно улучшается состояние слизистой оболочки.
- Дополнительного увлажнения можно достичь и с помощью обычного репчатого лука.
Как известно, нарезание лука приводит к обильному слезотечению, поскольку он является естественным раздражителем.
Использование лука позволяет заново научить глаза выделять слезы в достаточном количестве. Проводить процедуру нужно не менее 3-4 раз в неделю. Стимуляция слезных желез значительно улучшает состояние глаз и предотвращает пересыхание.
Лечить любую болезнь лучше всего на ранних стадиях развития, и синдром сухого глаза не является исключением. Существует множество рекомендаций и правил, выполнение которых позволяет значительно снизить риск развития данного заболевания, а кроме того, уменьшить уровень неприятных ощущений, если проблема отсутствия слез уже встала в полный рост.
- Прежде всего нужно приучить себя часто моргать. Лучше всего, если частота моргания будет составлять 30-45 секунд.
- В случае если человек длительное время пребывает в помещении с сухим воздухом или вынужден значительную часть дня проводить за компьютером, следует делать перерывы каждые 45-60 минут. Во время такого перерыва необходимо запрокинуть голову назад и закрыть глаза примерно на 5-7 минут.
- Во время перерыва можно выполнить небольшую гимнастику, которая поможет увеличить кровоснабжение всех тканей этой области. Нужно закрыть глаза и сделать вращательные движения зрачком под веками. Сначала надо двигать глазами по часовой стрелке, а затем в обратном направлении.
- Далее следует выбрать предмет, расположенный на значительном отдалении и смотреть на него на протяжении 15 секунд, после чего резко перевести взгляд на предмет, расположенный очень близко от глаз. При выполнении этого упражнения не стоит менять положение головы.
При наличии такой проблемы, как сухость глаз, очень важно поддерживать рабочее место в идеальном порядке, чтобы дым, частички пыли и другие аллергены не усугубляли положение.
источник
В современном мире лечение синдрома сухого глаза является распространенной офтальмологической проблемой. При такой патологии наблюдается недостаток либо отсутствие увлажнения конъюнктивы и поверхности роговицы глаза. С заболеванием сталкиваются до 20% жителей земли, однако в большинстве своем в зоне риска оказываются женщины (до 70% процентов случаев), пожилые люди (до 60%), люди, вынужденные носить контактные линзы, офисные работники.
Глаз здорового человека имеет защитную слезную пленку, являющуюся барьером на пути у пыли, мелких инородных частиц и негативных природных факторов. Также эта пленка отвечает за насыщение роговицы питательными веществами и кислородом. В результате образования разрывов на поверхности пленки, роговица испытывает недостаток в увлажнении и питании, что проявляется покраснением, жжением, резью, светобоязнью глаз и прочими симптомами. Кроме этого, подобная патология со временем может спровоцировать сухой конъюнктивит, кератиты, блефарит.
С учетом симптомов синдрома сухого глаза лечение может включать в себя использование местных лекарственных препаратов (мази, гели, капли) либо хирургическое вмешательство. Народные средства (различные компрессы) нередко используются в качестве дополнительной помощи устранения симптомов.
Классическая симптоматика при синдроме проявляет себя следующим образом:
- Зуд. Наблюдается повышение чувствительности и раздражительности роговицы, что провоцирует чувство зуда. Нередко такое ощущение может быть результатом аллергических реакций;
- Жжение. Повреждения слезной пленки провоцируют иссушение роговицы;
- “Песок в глазах”. Из-за недостатка увлажнения, возникает чувство посторонних предметов в глазах;
- Краснота. Свидетельствует о наличии воспалительных процессов, вызванных недостатком питательных веществ;
- Утрата четкости зрения, восстанавливаемая с каждым морганием. Благодаря слезам поверхность глаза остается гладкой, но по мере высыхания слезной пленки, она становится неровной, а очертания видимых предметов воспринимаются как размытые. Чтобы обновить пленку достаточно моргнуть, тем самым восстановив восприятие поступающих световых волн;
- Повышенная слезоточивость. Пациенты в большинстве своем не понимают, как симптомы синдрома сухого глаза могут включать в себя слезотечение. В действительности, усиленная работа слезных желез происходит непосредственно из-за сухости роговицы либо из-за ощущения т.н. «песка», при котором выработка слез происходит рефлекторно;
- Снижение частоты моргания. Пленка не обновляется, а потому поверхность роговицы пересыхает.
Наличие одного или нескольких симптомов, даже при условии, что они проходят спустя некоторое время после отдыха либо частого моргания, может свидетельствовать о начале развития патологии. Поэтому важно обратиться к специалисту, который определиться с тем, как лечить синдром сухого глаза, чтобы не допустить серьезных осложнений в будущем.
Правильно лечение, направленное на устранение признаков синдрома сухого глаза, основывается на предварительной диагностике причин заболевания. Физикальное обследование подразумевает под собой наружный осмотр пациента: дается оценка состоянию кожу век и их надлежащему смыканию, фиксируется количество мигательных движений в минуту. Биомикроскопия глаза позволяет проанализировать роговицу, защитную пленку, уровень слезных менисков и конъюнктивы века.
Даже если симптомы исчезли после отдыха, стоит обратиться к специалисту, чтобы убедиться.
Определить количество слезной жидкости, необходимое для достаточного увлажнения роговицы помогает проба Норна – в глаз закапывают специальный окрашенный раствор, благодаря чему становится возможным определение объема слезной жидкости, время ее испарения, образование повреждений на пленке, а также фиксируются интервалы между морганиями.
Общее количество слезы проверяют посредством пробы Шиммера: за веко пациента помещают фильтр-полоску, после чего оценивают скорость и интенсивность ее смачивания, причем одинаково важно недостаточное либо избыточное количество слезы.
Кроме этого, при синдроме сухого глаза лечение назначают исследования в лабораторных условиях осмолярности слезы, цитологии мазка с конъюнктивы. В ряде случаев дополнительно проводят иммунологическое или эндокринное исследование
К причинам развития синдрома сухого глаза, которые сказываются на количестве и качестве слезной жидкости, можно отнести следующие патологические состояния:
- Недостаточный отдых в ночное время, чрезмерная перегрузка глаз в течение дня (длительное нахождение перед монитором компьютера; работа с мелкими предметами, требующая повышенного внимания; чтение либо работа с бумажной документацией в большом объеме);
- Внешние факторы. В этом случае причины синдрома сухого глаза довольно разнообразны. В условиях высоких либо низких температур воздуха, в засушливую или ветреную погоду, а также душных помещениях либо комнатах с постоянно работающим кондиционером скорость иссушения слезной пленки может быть разной. При этом частота моргания может не соответствовать условиям окружающей среды. Как правило, сухой конъюнктивит может быть спровоцирован сменой климата, длительными поездками и перелетами, сезонными изменениями или же простым выходом из дома на улицу;
- Длительное медикаментозное лечение. Объемы слезной жидкости могут уменьшаться по причине продолжительного приема антигистаминных, антигипертензивных или антиаритмичных средств, оральных контрацептивов, кортикостероидов или неправильно подобранных глазных капель и мазей;
- Контактные линзы. Неприятные ощущения в глазах часто возникают при ношении контактных линз, в особенности тех, срок годности которых либо истекает, либо уже закончился. При отсутствии должного ухода, проявление синдрома наблюдается уже в течение нескольких дней ношения, так как на поверхности линз скапливается пыль. Как правило, вероятность развития синдрома сухого глаза при ношении современных гидрогелевых линз минимальная, однако такие внешние факторы, как ветер, низкие температуры либо пыль требуют обязательного дополнительного увлажнения;
- Неполное смыкание век. Подобная деформация глаза может иметь как врожденный, так и приобретенный характер (различные травмы, неврологические проблемы). Патология встречается крайне редко, а для ее устранения требуются малоинвазивные вмешательства. Блефаропластика направлена на корректировку формы века и нормализация выработки слезной жидкости, необходимой для качественного увлажнения поверхности роговицы;
- Различные заболевания. Причины синдрома сухого глаза могут быть вызваны инфекциями, кожными заболеваниями, хроническими конъюнктивитами, воспалительными процессами, нервным и физическим истощением;
- Аутоиммунные нарушения. Слезные протоки могут закупориваться в результате роста соединительной ткани, что влечет иссушение поверхности роговицы;
- Сбои в эндокринной системе. Как правило, с сухостью глаз сталкиваются женщины в период климакса и менопаузы.
Примечательно, что признаки симптома могут проявить себя после лазерной коррекции, однако подобные нежелательные последствия встречаются у небольшого процента пациентов.
Лечение направлено на борьбу с причинами развития патологии, обеспечение достаточного увлажнения поверхности глазного яблока, нормализацию состояния слезной пленки. Справиться с подобной задачей могут различные капли, мази, препараты на гелевой основе или народные средства (допускаются при незначительном проявлении симптомов синдрома).
Распространенными аптечными средствами являются капли по типу “искусственная слеза”. В зависимости от состояния глаза, капли могут иметь низкий и средний показатель вязкости. При сильной патологии назначаются лечебные гели с высокой вязкостью. В последнем случае лечение может иметь длительный характер. Ввиду густой консистенции препарата, в процессе использования наблюдается утрата четкости зрения, поэтому рекомендуется закладывать гели либо увлажняющие мази перед ночным отдыхом.
При наличии воспалительных процессов назначаются мази на основе тетрациклина или эритромицина, капли с действующим компонентом циклоспорин или гормональные капли, однако подобное лечение осуществляется исключительно по рекомендациям врача.
Народные средства для лечения патологии могут быть использованы с одобрением наблюдающего врача. В этом случае подойдут компрессы из отвара ромашки, огуречная кашица, капустные листы. В результате процедур наблюдается уменьшение отечности, снятие покраснения и зуда.
Лечение синдрома сухого глаза в домашних условиях возможно, но только под наблюдением лечащего врача.
Хирургия является радикальным вариантом того, как вылечить синдром сухого глаза, при этом эффективность процедуры является достаточно высокой. Процедура направлена на уменьшение оттока и испарение искусственной слезы, увеличение объемов слезной жидкости и устранение ряда возникших патологий.
Для закрытия слезоотводящих путей могут быть использованы следующие методы:
- Обтурация слезных точек посредством специальных пробок;
- Лазеркоагуляция;
- Диатермокоагуляция;
- Хирургическое зашивание.
В большинстве своем, предпочтение отдается установке миниатюрных силиконовых пробочек в слезном канальце и конъюнктивальному покрытию слезной точки, так как подобные процедуры носят малоинвазивный характер, отличаются высокой эффективностью и имеют низкий процент нежелательных последствий.
Кератопластика проводится при условии, что медикаментозное лечение и обтурация слезных протоков не возымела должного результата. Латеральная тарзорафия рекомендуется, если синдром сухого глаза вызван неполным смыканием век, длительными интервалами между миганиями или широким глазным разрезом.
В редких случаях синдром носит врожденный характер, поэтому есть смысл проводить профилактические меры. В частности, использование глазных капель снизит риск иссушения роговицы. Солнцезащитные очки желательны при солнечной и ветреной погоде, а во время посещения бассейнов или открытых водоемов обезопасить глаза от возможных бактерий помогут стандартные маски.
Использование увлажнителя воздуха рекомендуется в постоянно кондиционируемых помещениях, а офисным работникам следует не забывать о периодическом отдыхе и проведении лечебной гимнастики и массажа глаз.
источник
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
В переводе с латинского языка конъюнктива (conjunctiva) — соединяющая оболочка. Так называется прозрачная тонкая ткань, покрывающая верхнюю часть глазного яблока и внутреннюю поверхность века.
В этой оболочке содержатся лимфатические и кровеносные сосуды, нервы, железы. Она выполняет ряд важнейших функций: защищает глаз от попадания посторонних предметов и болезнетворных микроорганизмов, при помощи слезы и особого секрета увлажняет его поверхность, способствует механическому очищению от пыли и грязи. Поэтому при малейших неполадках в работе конъюнктивы человек начинает испытывать серьезный дискомфорт.
Все воспалительные процессы, протекающие в слизистой оболочке глаза, можно разделить на следующие группы:
- инфекционное воспаление, вызванное бактериями и вирусами;
- поражение конъюнктивы, появившееся в результате аллергии;
- избыточное разрастание тканей (появление на конъюнктиве доброкачественных и злокачественных образований).
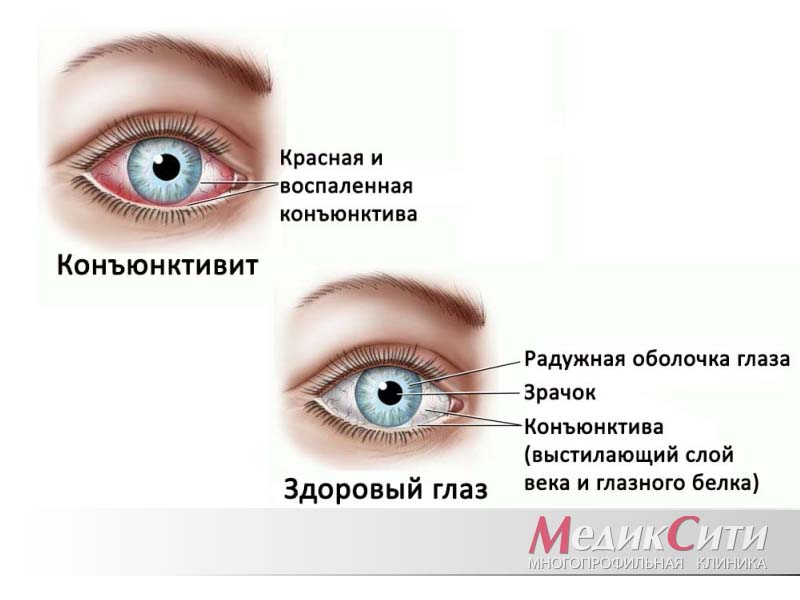 |  |  |
Конъюнктивит объединяет в себя целую группу глазных болезней, характеризующихся воспалением наружной слизистой оболочки глаза (т.е. конъюнктивы) и внутренней поверхности век.
Как и в любом заболевании, в конъюнктивите выделяется острая и хроническая форма.
При острой форме болезни воспаление (с резью, жжением и слизисто-гнойными выделениями) появляется сначала в одном глазу, а через неделю — во втором. Средняя продолжительность заболевания — 4 недели.
При хронической форме конъюнктивита воспалительный процесс протекает достаточно длительно, больше месяца.
Естественно, что признаки заболевания зависят от причины, вызвавшей эту патологию. Однако можно назвать общие симптомы конъюнктивита:
- отек и покраснение слизистой оболочки глаза (красный цвет глаза — типичный признак данного заболевания);
- гнойные или слизистые выделения из глаз;
- жжение и зуд в глазах;
- плохая переносимость яркого света;
- ощущение инородного тела или песка в глазу.
Различают конъюнктивит следующих видов: вирусный, бактериальный, аллергический.
Вирусный конъюнктивит (в большинстве случаев — аденовирусный конъюнктивит) часто встречается при простудных заболеваниях. Толчком к его появлению может стать катаральный ринит, сопровождающийся болью в горле и повышенной температурой тела. Заболевание начинается с одного глаза, затем переходит на другой. Симптомы данного заболевания: сильное слезотечение, зуд, выделение слизи негнойного характера.
Бактериальный конъюнктивит можно узнать по следующим характерным симптомам:
- вязкие и мутные выделения из глаза, обычно серого или желтого цвета, приводящие к слипанию век после сна;
- сухость конъюнктивы и кожи вокруг пораженного глаза;
- воспаление лишь одного глаза (но затем может воспалиться и второй глаз);
- боль и ощущение инородного предмета.
При аллергическом конъюнктивите воспаляются сразу оба глаза. Заболевание может появиться вследствие аллергии на цветение растений, продукты питания, неподходящую косметику или как реакция на определенные лекарственные препараты.
Кроме таких «классических» симптомов конъюнктивита, как покраснение глаза, зуд и слезотечение, при данном виде заболевания наблюдается небольшой отек конъюнктивы и век.
Конъюнктивиты, возникающие при воздействии химическими или отравляющими веществами. При этом виде заболевания нет зуда и выделений из глаз, но ощущается боль и раздражение в глазу.
Вирусные и бактериальные конъюнктивиты заразны и могут передаваться воздушно-капельным путем или через грязные руки!
- аллергические реакции на пух, шерсть домашних животных, пыль и цветение растений, а также бытовую химию;
- термические, химические ожоги и иные травмы глаз;
- вирусные инфекции: герпес, грипп, корь, краснуха, аденовирус, контагиозный моллюск;
- аутоиммунные заболевания: синдром Рейтера, псориаз, подагра, саркоидоз;
- бактериальные инфекции, вызванные хламидиями, пневмококками, гонококками, дифтерийной палочкой и др.;
- грибковые поражения глаз: кокцидиоз, кандидоз, актиномикоз и т.д.
- переохлаждение организма;
- некорректное ношение контактных линз;
- несоблюдение правил личной гигиены;
- авитаминоз;
- работа, связанная с длительным напряжением зрительного аппарата;
- частые хронические заболевания;
- дальнозоркость, близорукость и астигматизм;
- длительное нахождение под ультрафиолетовыми лучами.
Заболевание обнаруживается на осмотре у врача-офтальмолога, для уточнения его причины могут применяться следующие методы:
- общий анализ крови;
- микроскопия выделения из глаза — обнаруживает возбудителя конъюнктивита;
- бактериологический посев — помогает определить чувствительность возбудителя болезни к различным лекарствам;
- биомикроскопия (изучение пораженного глаза под микроскопом) показывает все изменения в конъюнктиве и роговице.
Лечение конъюнктивита проводится по специальной схеме, которая зависит от вида патологии. Как правило, назначаются глазные капли, снимающие зуд, отек, и убирающие воспаление.
При аллергическом конъюнктивите подбираются антигистаминные препараты, а также глазные капли и мази, блокирующие развитие инфекции.
При бактериальном или вирусном виде заболевания назначается интерферон и капли (мази), включающие в себя антибиотики.
Терапия заболевания основывается не только на уничтожение инфекции, но и восстановлении иммунитета человека.
При лечении конъюнктивита не рекомендуется принимать лекарственные препараты, не назначенные врачом! Если неправильно лечить гнойный (гонококковый) конъюнктивит, это может привести к серьезным поражениям роговицы и даже к полной слепоте!
Только врач-офтальмолог, после выявления причины заболевания, может рекомендовать адекватное лечение.
Пингвекула — ограниченное утолщение конъюнктивы, появляющееся в области внутреннего края роговицы.
Возникает у людей пожилого возраста как результат раздражения глаза внешними факторами. Патология может выглядеть как небольшой косметический дефект. Удаляют в редких случаях, по желанию пациента.
Птеригиум (или крыловидная плевра) — аналог слизистой оболочки глазного яблока, имеет треугольную форму и врастает в поверхность роговицы со стороны носа. Причина — механические, химические раздражители, долгое пребывание на солнце без темных очков.
Непрогрессирующая форма птеригиума хирургического лечения не требует.
Прогрессирующая форма крыловидной плевры начинает разрастаться к центру глаза. В связи с этим ростом появляются следующие симптомы: покраснение и раздражение глаза, слезотечение, снижение зрения из-за астигматизма. В такой ситуации необходима операция.
Синдром сухого глаза — нарушение смачивания поверхности глаза из-за изменения количества и качества слезной жидкости, а также быстрого испарения слезной пленки.
Наш глаз защищен сверхтонкой, трехслойной слезной пленкой. Верхний маслянистый слой обеспечивает скольжение верхнего века по поверхности глаза и препятствует высыханию двух других слоев.
Средний слой (водный, с электролитами) снабжает роговицу глаза питательными веществами, защищает глаз и вымывает из него инородные тела.
Третий муциновый слой обеспечивает гладкость поверхности роговицы и сохраняет четкое зрение. Нарушение стабильности слезной пленки приводит к сухости поверхности конъюнктивы и роговицы и появлению синдрома сухого глаза.
Эту патологию называют «болезнью цивилизации», так как многочасовая работа за компьютером, неувлажненный воздух от кондиционеров и длительное ношение контактных линз крайне способствуют появлению заболевания.
Другими причинами возникновения синдрома сухих глаз могут стать: эндокринные нарушения, патология органов зрения, заболевания соединительной ткани, авитаминоз, применение некоторых лекарственных препаратов.
Можно выделить следующие признаки синдрома сухого глаза:
- ощущение песка в глазах, сухость и боль (в конце дня может увеличиваться);
- покраснения глаз;
- туманность зрения, исчезающая при моргании;
- дискомфорт глаз после чтения или работы за компьютером.
При выборе препаратов при лечении синдрома сухого глаза врач-офтальмолог ставит следующие задачи: увлажнение глаз, устранение причины, вызвавшей патологию, стабилизация слезной пленки, профилактика осложнений. Оптимальный выбор — препараты «искусственной слезы» с высокой, средней и низкой вязкостью.
По усмотрению врача могут назначаться противовоспалительные и антибактериальные средства. В исключительных случаях применяется хирургический метод лечения заболевания.
Мы располагаем новейшим диагностическим оборудованием и владеем проверенными методиками лечения любых болезней глаза.
Здоровья вам и вашим глазам!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
Синдромом сухого глаза (ксерофтальмия) называют состояние, при котором нарушается качество вырабатываемой слезной пленки за счет снижения объемов выработки слезной жидкости или нарушения выработки компонентов жирового слоя.
Тяжелая форма синдрома приводит к травмам, трещинам роговицы, болевому синдрому внутри глаза, снижению зрения. Присоединение инфекции грозит сопутствующим воспалением, различными осложнениями, вплоть до потери зрения.
Сухость в глазах появляется при нарушении слезообразования. Человеческая слеза имеет три слоя: муцин, вода и липидный слой. Комбинация этих трех компонентов обеспечивает поддержание необходимой влажности внутри конъюнктивального мешка. Если один из слоев повреждается, другие становятся неэффективными.
Муцин отвечает за удерживание слезной пленки на поверхности роговицы. Средний водянистый слой увлажняет глазное яблоко, содержит в себе микроэлементы, растворенные иммунные комплексы для предотвращения заражения.
Верхний или наружный липидный слой вырабатывается мейбомиевыми (сальными) железами, протоки которых выходят в толще век. Секрет, выделяемый сальной железой, образует липидную пленку поверх водянистого слоя, что предотвращает его мгновенное испарение, а также смазывает веки и глазное яблоко для уменьшения трения.
Когда меняется состав слезы, происходит пересыхание роговицы, ее поверхность трескается, становится шероховатой. Так как эта оболочка очень иннервирована и имеет высокую чувствительность, сухой синдром тут же посылает сигнал в мозг. А слезные железы продуцируют еще большее количество водянистого секрета, но это не приносит облегчения.
Поэтому одним из основных симптомов синдрома сухого глаза у человека является, как ни странно, слезотечение. Количество влаги увеличивается, но она не способна зафиксироваться на роговице, потому что тут же испаряется. Это приводит к дегенеративным изменениям в эпителии роговицы и конъюнктивы. Сухой конъюнктивит постепенно перетекает в кератоконъюнктивит (сухое воспаление конъюнктивального мешка и роговицы).
Сухой синдром способствует потере бокаловидных клеток в эпителии роговицы, утолщению ее слоя, появлению язв, эрозий, рубцеванию, что сопровождается выраженным болевым синдромом. Синдром сухого глаза может появиться и у ребенка. Развивается, протекает, лечится сухой синдром у малыша так же, как и у взрослых, обратить внимание нужно только на детские дозировки препаратов.
Более наглядно о синдроме сухого глаза в видео:
По клинической форме синдром сухого глаза ксерофтальмия бывает:
- Рецидивирующая эрозия роговицы или конъюнктивального мешка.
- Рецидивирующая макроэрозия роговицы или конъюнктивального мешка.
- Сухой кератоконъюнктивит.
- Нитчатая форма кератита.
По степени тяжести различают:
- легкую форму: начальные признаки ксероза, рефлекторная гиперлакримия, сокращение времени разрыва прероговичной слезной пленки до 8 секунд;
- среднюю форму: средние признаки ксероза, небольшое снижение слезопродукции, стабильность прероговичной слезной пленки;
- тяжелую форму: явно выраженные признаки ксероза на фоне критически сниженной слезопродукции и стабильности прероговичной слезной пленки.
По этиологической картине сухого синдрома:
- Синдромальный.
- Симптоматический.
- Артефициальный.
В зависимости от патогенеза:
- за счет сниженного объема секреции;
- за счет быстрого испарения глазной пленки;
- комбинированные причины.
Существует множество причин, которые могут привести к возникновению заболевания, перечислим основные. Главное – правильно определить и устранить источник сухого синдрома, иначе лечение будет приносить лишь временное облегчение.
Причины возникновения синдрома сухого глаза:
- Длительное чтение, работа за монитором компьютера (см. болят глаза после компьютера), любое другое длительное сосредоточивание, которое вызывает замедление моргания.
- Ксероз, общее заболевание кожи тела, которое характеризуется нарушением работы сальных желез, что влияет и на секрецию мейбомиевых желез век.
- Сухость глаз может развиваться при ношении контактных линз. Причин может быть несколько. Первая – это систематическое повреждение нервных окончаний роговицы, снижение ее чувствительности. Именно раздражение нервных окончаний роговицы дает сигнал слезным железам продуцировать слезу. Вторая причина, по которой линзы могут давать эффект сухого глаза, это впитывание самой линзой влаги из слезной пленки.
- Излишне сухой, загрязненный или холодный воздух от кондиционеров в помещении, дым от сигарет, пыль, грязь.
- Увеличения вязкости слезы как осложнение при лечении некоторыми медикаментозными средствами: антигистаминные препараты, седативные средства, антигипертензивные, аритмические средства, атропин, кортикостероиды, диуретики, передозировка при использовании глазных мазей, глазные капли с холинолитиками, анестетики, бета-адреноблокаторы.
- Нарушение гормонального фона приводит к сухости всех слизистых оболочек. Например, при использовании оральных контрацептивов, при естественном старении и менопаузе у женщин, при беременности, при половом созревании, гипотиреоз, сахарный диабет, при заболевании щитовидной железы, коры надпочечников, опухолевидных новообразованиях в головном мозге.
- Различные птозы век, параличи, онкология, любые состояния, при которых нарушается естественное моргание или смыкание век.
- Как осложнение после оперативных вмешательств с разрезом роговицы.
- Хронические воспалительные заболевания органов зрения, конъюнктивиты, блефариты, кератиты, халязион, ячмень.
- Авитаминоз, аллергические реакции, истощение организма, иммунодефицитные состояния.
- Нарушение формы век или глазной щели, недостаточность секрета мейбомиевой железы, закупорка слезных протоков, дисфункция слезной железы.
- Коллагеноз сосудов вследствие таких заболеваний, как системная красная волчанка, ревматоидный артрит, синдром Шегрена, гранулематоз Вегенера, аутоиммунные болезни.
- Саркоидоз, инфильтрация опухолью, фиброз слезной железы.
- Химические, термические или радиационные ожоги роговицы.
- Аденовирусы, розацеа, трахома, дифтерийный кератоконъюнктивит, ихтиома, нейродермит, герпетический дерматит.
- Общие системные болезни организма: холера, тиф, ВИЧ, туберкулез, сифилис, дифтерия, лепра.
Клиническая картина, ее выраженность зависят от стадии и степени сухого синдрома. Для этой патологии характерно поражение обоих глазных яблок. Признаки ксерофтальмии у взрослого точно такие же, как и у детей.
Основные симптомы ССГ (синдрома сухого глаза):
- Сухость, зуд, жжение глазных яблок.
- Глаза одновременно слезятся, сохнут, сильно чешутся, раздражение проявляется в виде гиперемии (покраснения).
- Ощущение сухости переходит в ощущение песка в глазах, которое усиливается к концу рабочего дня.
- Больные часто жалуются, что глаза сохнут даже по ночам, во сне, болят в уголках глаз, где сухость вызывает микротрещины.
- Повреждение роговицы дает болезненную реакцию на яркий свет, особенно после пробуждения по утрам, сухость не уменьшается после умывания.
- Сухость, слезотечение и резь могут вызывать снижение зрения, появление тумана перед глазами.
- Отек век, конъюнктивы, появление слизистых выделений.
Диагностика заболевания, как правило, симптоматическая и направлена на точную постановку диагноза и выявление причины. Сухость вокруг глаз и сухость роговицы – это разные проблемы, первая из которых – проявление кожного дерматита.
Диагностические методы исследования синдрома сухого глаза:
- Опрос пациента, сбор анамнеза.
- Определение остроты зрения.
- Исследование слезопродукции и слезоотведения – тест Ширмера, закладывание за нижнее веко раздражителя в виде лакмусовой полоски с насечками, измеряется скорость, количество выработанной слезы по расстоянию намокания полоски.
- Проверка стабильности слезной пленки, проба Норна – для этого метода врач-офтальмолог закапывает капли с красителем, затем просит пациента моргнуть и как можно дольше больше не моргать. В этот момент доктор засекает время разрыва слезной пленки, следя за процессом под микроскопом. Нормой считается около 30 секунд.
- Окрашивание поверхности роговицы для выявления участков поврежденного эпителия, не способного удерживать слезу. Показывает степень тяжести сухого синдрома.
- Лабораторная диагностика: цитологическое исследование отпечатка конъюнктивы, кристаллография слезы, иммунологическое обследование крови.
- Дополнительные исследования при необходимости: общий анализ крови, ревмопробы, общий анализ мочи, определения гормонального фона, кровь на гемоглобин, тест на ВИЧ, определение осмолярности слезы.
- Возможна консультация смежных специалистов, все зависит от индивидуального случая пациента.
Избавиться полностью от синдрома сухого глаза очень трудно, все зависит от стадии, запущенности процесса, сопутствующих осложнений и первопричины заболевания. Что делать при сухости глаз?
Не затягивайте с визитом к врачу, не занимайтесь самолечением, особенно это касается терапии ребенка. Все дети лечатся только под наблюдением офтальмолога.
Для снятия сухости используются лекарственные методы лечения, хирургическое вмешательство, физиотерапевтические процедуры в виде глазной зарядки, массажа и электростимуляции. Самым популярным препаратом является искусственная слеза, потому в схему добавляется противовоспалительное, антибактериальное и антигистаминное средство.
Сколько будет лечиться заболевание, зависит от конкретного индивидуального случая. Если объем повреждений роговичного эпителия небольшой, вовремя начато лечение и полностью найдена и устранена причина, то за месяц интенсивной терапии о проблеме можно будет забыть. В некоторых случаях синдром сухого глаза перетекает в хроническую форму, периодически сменяя периоды обострения и ремиссии.
Основные средства, используемые от сухого глаза, представлены каплями, мазями и гелем. Комплексное, грамотное использование всех методов лечения наиболее эффективно дает положительный результат.
Препараты для лечения сухого синдрома:
- Устранить сухость помогают глазные капли, которые своим составом могут заменить любой компонентный слой слезной пленки. Для восстановления водянистого слоя используют капли с электролитами: «Лакрисифи», «Рестасис». Для восстановления муцинового компонента капли на основе гиалуроновой кислоты, молекулы которой удерживают на себе воду: «Хилокомод», «Систейн Ультра», «Артелак». Для восстановления липидной пленки используют препараты, содержащие жировую эмульсию: «Систейн баланс», «Катионорм».
- Глазные гели и мази используются на ночь, так как имеют продолжительное действие (в зависимости от вязкости) и могут нарушать зрение: «Лакропос», «Видисик», «Офтагель».
- Нестероидные противовоспалительные: «Дикло-Ф», «Кеторолак», «Индометацин».
- Стимуляторы слезотворения: «Пентоксифиллин», «Пентилин».
- Гормональные препараты: «Софрадекс», «Неомицин», «Тобрадекс», «Грамицидин».
- Противоаллергические средства: «Супрастин», «Цетрин», «Лоратадин», «Кетотифен».
- Антибактериальные средства: «Тетрациклин», «Гентамицин», «Ципрофлоксацин», «Актовегин».
- Антигистаминные: «Дексаметазон», «Гидрокортизон», «Преднизолон».
- Противовирусные: «Ацикловир», «Идоксуридин».
Лечение ССГ (синдрома сухого глаза) хирургическим методом показано при отсутствии положительного эффекта от всех предыдущих способов. Операция абсолютно несложная, выполняется под местной анестезией амбулаторно. В слезные каналы, которые предназначены для оттока лишней жидкости в носовую полость, вставляют обтурационные гелевые пробки, которые помогают скапливаться слезе в конъюнктивальном мешке.
Наиболее частой причиной для операции при синдроме сухого глаза является послеоперационный сухой кератоконъюнктивит после лазерной коррекции. Это обусловлено формированием роговичного лоскута, при разрезе которого нарушается обеспечение роговицы, теряется ее чувствительность. Это одно из постоянных осложнений этих операций.
Неблагоприятные последствия синдрома сухого глаза характеризуются развитием осложнений:
- Язвы роговицы.
- Кератоконъюнктивит.
- Бельмо.
- Перфорация роговицы.
- Блефарит.
- Частичная или полная потеря зрения.
Специфическая профилактика развития синдрома сухого глаза отсутствует. Заболевание имеет много причин, поэтому предугадать и предотвратить развитие патологии очень сложно. Соблюдайте правила личной гигиены, дозируйте зрительную нагрузку и отдых, не переутомляйте зрительные органы, не забывайте моргать при сосредоточивании на каком-либо предмете или процессе.
Употребляйте достаточное количество витамина А, откажитесь от вредных привычек, соблюдайте меры предосторожности при работе во вредных условиях. Не пропускайте профилактические осмотры у офтальмолога.
Приглашаем посмотреть видео о синдроме сухого глаза и способах его лечения:
Сохраните статью в закладках, поделитесь ею со своими знакомыми в социальных сетях, сухой синдром очень распространен среди населения. Это болезнь 21 века, информация окажется полезной для ваших друзей.
источник
Синдром сухого глаза, иначе называемый ксерофтальмия, по логике названия патологии представляет собой состояние глаза, при котором поверхность роговицы и конъюнктива увлажняются в недостаточном объеме, что приводит к ее высушиванию. Появляются жжение и резь, а также другие неприятные ощущения.
Сухой глаз диагностируется рядом методов, среди которых: биомикроскопия, тест Ширмера, тест Норна, мазок с конъюнктивы. То есть разработаны методики, с помощью которых возможно достоверно поставить диагноз сухого глаза.
Согласно статистике, синдром сухого глаза встречается достаточно часто (от 9-ти до 18-ти процентов всего населения). Из них почти 70% относится к женщинам. С возрастом количество заболевших увеличивается. По этой причине для лечения синдрома разрабатываются различные слезозаменители, например, капли “искусственная слеза”.
Синдром сухого глаза – это комплекс патологических процессов, поражающих поверхность роговицы и конъюнктивы, проявляющихся их высыханием (ксероз). Развитие синдрома сухого глаза происходит вследствие длительного изменения стабильности слезных пленок, покрывающих слизистую глаза.
Синдром сухого глаза является основной причиной развития хронического раздражения, воспаления слизистой глаза и гиперемии конъюнктивы.
Согласно статистике от синдрома сухого глаза, во всем мире страдает около двадцати процентов населения. Следует отметить, что в связи с современным образом жизни (длительная работа за компьютером, постоянное пользование планшетами, смартфонами и т.д.) частота встречаемости синдрома сухого глаза постоянно увеличивается (за последние несколько лет она возросла почти в пять раз).
В основе развития заболевания лежит длительное нарушение стабильности слезных пленок. В норме, слезная пленка полностью покрывает переднюю поверхность глаза. Ее толщина может варьировать от 6-ти до 12-ти мкм.
По своей структуре слезная пленка неоднородна и состоит из муциновых (покрывающих эпителий роговицы и конъюнктивы), водянистых и липидных слоев.
Муциновый слой продуцируется бокаловидными клетками конъюнктивы глаза. Он является наиболее тонким слоем слезной пленки и отвечает за придание ей гидрофильных свойств. Сам передний эпителий роговицы, который покрывает слезная пленка, является гидрофобным (отталкивает жидкость), поэтому муциновый слой отвечает именно за удерживание слезной пленки на роговице.
Водянистый слой слезных пленок продуцируется добавочными и основными слезными железами и составляет более 98 процентов от толщины всей слезной пленки. В его состав входят растворимые в воде электролиты и органические питательные вещества.
Водянистые слои постоянно обновляются и отвечают за транспорт питательных веществ, кислорода и т.д. к конъюнктиве и роговице. Также, они отвечают за удаление слущенного эпителия, углекислого газа и т.д.
Наружным слоем слезных пленок является липидный слой. Входящие в его состав липиды продуцируют мейбомиевые железы, клетки Цейса и Молля. Этот слой выполняет защитную функцию.
Липидный слой обеспечивает регулирование теплоотдачи с поверхности роговичного и конъюнктивального эпителия, а также предотвращает излишнее испарение влаги водянистого слоя.
Основными предрасполагающими факторами развития синдрома сухого глаза являются:
- длительная работа за компьютером (офисный глазной синдром, мониторный глазной синдром);
- продолжительное использование планшетов, мобильных телефонов;
- регулярное использование кондиционеров (пересушивание воздуха);
- постоянное перенапряжение глаз (работа с мелкими деталями, требующая постоянной зрительной концентрации);
- авитаминозы (в особенности дефицит витамина А);
- проживание в экологически неблагоприятных районах;
- хроническая усталость;
- постоянный дефицит сна;
- частая работа в ночную смену;
- работа с химикатами;
- ношение контактных линз (сухой глаз часто развивается у пациентов, постоянно носящих линзы);
- гормональные нарушения (состояние менопаузы у женщин);
- использование некачественной косметики для глаз;
- кераторефракционные операции в анамнезе;
- постоянный прием антигистаминных, мочегонных и гипотензивных свойств;
- нерациональное использование сосудосуживаюх или др. капель для глаз и т.д.
С одной стороны, синдром сухих глаз может быть исходом многих инфекционных конъюнктивитов (аденовирусный, эпидемический конъюнктивит и т.д.), а с другой стороны, наличие синдрома сухого глаза является благоприятной почвой для развития инфекционного воспаления в конъюнктиве.
К развитию тяжелого синдрома сухого глаза могут приводить состояния, сопровождающиеся увеличенным испарением слезной пленки, а также нарушением продуцирования ее компонентов.
Резко выраженное нарушение продуцирования слезной пленки может наблюдаться:
- у пациентов с врожденным отсутствием слезных желез, их недоразвитием, обтурацией выводных протоков желез;
- на фоне дакриоцистита и его последствий (сухой глаз у ребенка часто развивается из-за последствий неправильно леченого дакриоцистита);
- из-за нарушения иннервирования слезных желез (пораженные слезные волокна в лицевом нерве);
- при тяжелых эндокринных патологиях;
- при аутоиммунных заболеваниях;
- при аллергических заболеваниях;
- при различных коллагенозах.
Заболевание может протекать:
- легко (течение заболевания сопровождается появлением микропризнаков ксероза во время рефлекторного слезотечения);
- среднетяжело (отмечается появление микропризнаков ксероза даже без рефлекторного слезотечения);
- тяжело и особо тяжело (появляются микропризнаки ксероза).
По этиологии возникновения, синдромы сухих глаз разделяют на синдромальные, симптоматические и артификационные (контактные, связанные с воздействием линз, аллергенов и т.д.).
Основным проявлением заболевания является сухость слизистой и яркая гиперемия конъюнктивы (красный сухой глаз). Также может отмечаться появление:
- рефлекторного слезотечения,
- жжения слизистой,
- повышенной чувствительности к яркому свету,
- снижения зрения,
- повышенной утомляемости глаз,
- болей в глазах и т.д.
При диагностике синдрома сухого глаза важную роль играет выявление микро- и макропризнаков болезни.
Неспецифическими микропризнаками болезни являются:
- жалобы на рези, боли, жжение в глазах, ощущение инородного тела под веками, сильную светобоязнь и т.д.;
- появление гиперемии конъюнктивы, медленного разлипания конъюнктив век и слизистой глазного яблока.
К высоко специфическим признакам ксероза слизистой относят:
- плохую переносимость ветра, сухого воздуха, дыма и т.д.;
- постоянное ощущение сухости глаз;
- уменьшение слезного мениска по краям век (выявляется при осмотре).
Признаками тяжелого синдрома сухого глаза является появление, так называемых, макропризнаков заболевания:
- нитчатого кератита;
- сухого кератоконъюнктивита;
- рецидивирующих эрозий роговицы;
- ксеротических язв роговицы;
- кератомаляций, обусловленных дефицитом витамина А.
Данное явление называется «роговичный синдром» и приводит к появлению жалоб на сильный дискомфорт в глазах без появления видимого воспаления (гиперемия, отек).
В случае отрыва нитей, образуются мелкие эрозии, эпителизирующиеся в течение нескольких дней.
При развитии данного осложнения, симптомы нитчатого кератита дополняются появлением выраженных воспалительных и дегенеративных изменений в конъюнктиве и роговице.
По поверхности роговичной слизистой возникают специфические углубления (эпителизированная или неэпителизированная блюдцеобразная эрозия).
Причиной развития данного типа ксероза является длительный дефицит витамина А.
При роговично-конъюнктивальном ксерозе исчезает здоровый глянцевый блеск конъюнктивы. Ее поверхность начинает напоминать воск или высохшую краску.
При прогрессировании заболевания конъюнктива теряет свою эластичность, становится блеклой, теряется ее тактильная чувствительность.
Необходимо понимать, что данное заболевание может стать причиной развития тяжелых осложнений (частые рецидивы инфекционных конъюнктивитов, появление язв роговицы, помутнения роговицы, полной или частичной потери зрения и т.д.).

Также рекомендован прием препаратов гиалуроновой кислоты, витаминов А и Е, омега-3, рыбьего жира, поливитаминных комплексов с микроэлементами.
Капли, глазные гели и другие препараты для лечения синдрома сухого глаза назначаются офтальмологом. Выбор препарата зависит от тяжести состояния больного.
Вся терапия синдрома сухого глаза направлена на:
- увеличение стабильности слезных пленок, нормализацию их состава и восполнение дефицита их продуцирования;
- устранение развившихся осложнений и профилактику прогрессирования заболевания;
- улучшение качества жизни больного.
Капли назначаемые при синдроме сухого глаза различаются по вязкости и химическому составу. Действие этих препаратов основано на их воздействии на муциновые и водянистые слои слезной пленки.
Входящие в состав слезозаменителей компоненты смешиваются с остатками собственной слезной пленки пациента, стабилизируя и нормализируя ее состав. Это приводит к значительному сокращению частоты разрывов слезной пленки и снижает выраженность симптомов сухого глаза.
Препараты слезозаменителей применяют четыре-шесть раз в день. Длительность лечения зависит от тяжести состояния больного.
Все препараты разделяются на средства с низкой, средней и высокой (гели) вязкостью.
Из препаратов с низким уровнем вязкости рекомендовано применение:
- Лакрисифи;
- Хилокомода;
- Натуральной слезы;
- Гипомелозы-П;
- Дефислеза.
Из препаратов со средним уровнем вязкости показано применение:
Из гелей с высокой вязкостью рекомендовано применение:
Также могут применяться капли с гиалуроновой кислотой (Оксиал) и гель с витамином А (ВитА-ПОС).
Все капли и гели применяются длительными курсами.
Также, слезозаменители могут применяться с профилактической целью. Как правило, после аденовирусного, аллергического, эпидемического и т.д. конъюнктивитов показано применение искусственных слез, курсом длительностью четыре-шесть недель.
При своевременном обращении к офтальмологу и соблюдении назначенного лечения прогноз благоприятный.
источник
- http://o-glazah.ru/konyunktivit/konyunktivit-sykhoy.html
- http://zrenie.online/konyunktivit/sindrom-suhogo-glaza.html
- http://www.mediccity.ru/directions/626
- http://ozrenieglaz.ru/bolezni/drugie/sindrom-suhogo-glaza
- http://klinikanz.ru/sindrom-suxogo-glaza/





