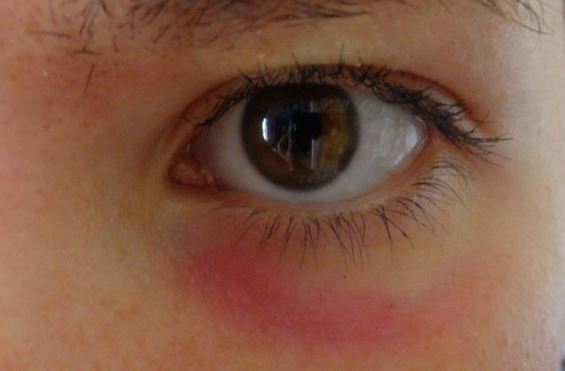
Красные пятна под глазами у ребенка свидетельствуют о повреждении кровеносных капилляров, расположенных на внутренней стороне век. Если под глазами красные точки, это говорит о попадании в организм инфекции или ударном воздействии.
То есть, краснота под глазами у ребенка бывает результатом местных процессов или же становится выражением общих проблем со здоровьем. Как правило, покраснение под глазами у ребенка не представляет опасности и не требует длительного лечения. Однако если имеется отек, краснота самого глаза, течение слез и гноя, то необходимо определить болезнь и приступать к ее лечению.
Важно понимать, что глаз представляет собой выпуклый орган. Основная его часть находится в глазнице и не видна. Веки же прикрывают конъюнктиву и зрачок. При этом на внутренней поверхности век и расположены кровеносные сосуды.
Повышение давления внутри глаза, повреждения сосудов из-за ударов, попавшего сора, способно привести к образованию красных пятен или кругов.
| Весьма распространено, что краснота вокруг глазницы сопровождается образованием мешков. |
Причина всегда будет связана с повреждением или воспалением кровеносных капилляров. Однако точка или же пятно такого оттенка может быть связано с серьезными причинами. То есть, повреждение капилляров стало результатом попавшей инфекции, удара, аллергии и прочих воздействий.
Следует подробно разобраться с основаниями указанного проявления. Но надо понимать, что симптомы выражаются по-разному. К примеру, это может быть простое покраснение, синяк, набухший мешочек и так далее. В каждом случае, причины будут различными. Их необходимо рассмотреть подробнее:
- Возможно, это стало результатом действия воспаления. Оно связано с инфекционным поражением глаза. Часто они обуславливаются попаданием песчинок, сора. В таких случаях, процесс протекает довольно остро. Сначала отмечается обычное покраснение кожи. Со временем, оно увеличивается в размерах, имеется набухание. Подобные проявления сопровождаются выделением гнойных масс, обильным слезотечением и покраснением белка глаза;
- Допускаются и неинфекционные причины. Часто, краснота становится результатом удара. Например, попадание насекомого или иные ударные воздействия. Тогда такой окрас быстро пройдет сама по себе. Если удар сильный, то это приведет к синяку, который также не опасен;
- Отдельно следует отметить вирусные и простудные заболевания. Например, при гриппе имеется выраженная симптоматика. У пациентов отмечается повышенная температура, кашель, воспаление слизистой носа и так далее. На фоне этих признаков, могут покраснеть глаза и образоваться круги. Это часто встречается у грудничков и детей старшего возраста.
Таким образом, краснота вокруг глаз является признаком недуга или ударного воздействия. Если речь идет о болезни, то нужно ее правильно установить и лечить. Поэтому воздействовать на само покраснение не имеет смысла.
Следует указать на дакриоцистит, кератит, склерит, конъюнктивит. Они ярко выражаются в виде покраснения белка глаза. Например, конъюнктивит характеризуется еще и выделением гноя, слезотечением, болью в области глаза. Вместе с этими симптомами, имеется и краснота вокруг глаза или под ним.
| Соответственно, наличие ряда признаков говорит об инфекционном воздействии. |
Кроме того, следует выделить аллергическую реакцию. Данное проявления также сопровождаются воспалением капилляров, краснотой белка глаза, болью в районе носа и пазухи. Однако не будет иметься течения гноя и слезоотделения.
Вернуться к оглавлению
Речь идет о механических воздействиях. Например, удар или растирание глаза, попадание посторонних предметов, ожоги.
| При ударном воздействии на месте покраснения образуется синяк. Поэтому важно выяснить у ребенка, с чем связан такой окрас. Например, его ударили или ему в глаз попала мошка. |
При попадании посторонних предметов следует промыть глаз, закапать Альбуцит. Если воспаление исчезло через некоторое время, то беспокоиться не о чем. Когда она сохраняется, происходит набухание мешочка, начинаются сильные боли, это симптомы инфекции или очень сильного удара. В этом случае нужно обследоваться в больнице. Ведь удары в область глаза способны привести к повреждениям сетчатки, роговицы и других органов восприятия.
Все перечисленные выше причины могут повлиять на глазки ребенка. Однако, в этом возрасте он находится под постоянным присмотром родителей. Поэтому незаметные удары или химические ожоги исключаются.
Необходимо отметить несколько возрастных причин. Так, покраснение может отмечаться при прорезывании зубов. Это сложный и длительный процесс. В это время ребенок испытывает серьезный дискомфорт. Ему больно из-за давления зуба на десну. Общее напряжение может стать причиной покраснения.
Внимательно надо относиться к простудной симптоматике. При красноте вокруг глаза следует померить ребенку температуру и осмотреть горло.
Методики подбираются исходя из жалоб пациента или сообщений родителя. Диагностические манипуляции следует рассмотреть более подробно:
- Нужно обследовать сам глаз и, особенно, его внутреннюю поверхность. При обнаружении сора, его надо промыть и обработать Альбуцитом. Если ребенок сообщает об ударе, то нужно сделать компресс и намазать мазью Синякофф. Она рассасывает опухоль, предотвращая образования обширных гематом. Также стимулирует интенсивное снабжение капилляров кровью, способствует заживлению поврежденных сосудов;
- Если на глазу имеются новообразования, нужно исследовать их. Например, это может быть ячмень или бородавка. Нередко, встречается воспаление слезных каналов. Поэтому врач тщательно осматривает пациента и производит отбор анализов. Исследование крови, мочи, глазных выделений даст точный диагноз;
- При наличии аллергий, следует принять Зартек, Цетрин, Телфаст. Они быстро устраняют аллергические реакции и безопасны для детей;
- Одновременно с указанными процедурами нужно измерить температуру, прослушать его дыхание, осмотреть горло. Это позволит выявить вирусные болезни, простуду.
| Таким образом, офтальмологического обследования не требуется. Оно станет необходимым, если имеет место инфекционный процесс внутри самого глаза. |
Рекомендуется прием медицинских препаратов. Начинать лечение следует всегда с промывания глаза. Хорошо использовать теплую воду, после закапать Альбуцит. Если обнаружен посторонний предмет за веком, его надо удалить ватной палочкой.
| Действовать нужно очень аккуратно! Но чтобы не травмировать глаз, следует обратиться к врачу. |
Лечение инфекций происходит антибиотиками. Например, хорошо себя зарекомендовали Макситрол, Витабакт. Это препараты специально разработаны для детей и совершенно безвредны.
Если имеется новообразование, его можно удалить при помощи лазера. Это делается в косметологической клинике после несложного обследования. Лазер не повреждает смежные участки кожи и действует очень точно.
Вернуться к оглавлению
Среди таких средств следует выделить глазные мази Зовираск, Ацикловир, Тетрациклин. Они быстро впитываются и проникают во внутренние слои кожи.
| Именно мази являются эффективным способом лечения наружного типа. |
Такие средства хороши, когда речь идет о вирусном общем заболевании, о простуде. Соответственно, пациенту назначается прием Суфлакса, Флемоклава. Это антибиотики, которые уничтожат инфекцию и нормализуют состояние здоровья. Вместе с ними необходимо принимать витамины и укреплять иммунитет.
Устранение действия вирусов приведет к исчезновению красноту под глазами. Ведь на капилляры ничего не будет воздействовать, приводя к их повреждению.
Они основаны на использовании целебных возможностей растений. В случаях с краснотой под глазами, отлично подойдет промывание растворами. Такие настойки можно делать из ромашки или крепкой чайной заварки.
Например, соцветья помещают в кипяток и дожидаются его остывания. Этот раствор или крепкую заварку следует закапывать в глаз или делать из неё примочки.
Хорошим средством станет творожная масса. Для ее приготовления, в творог добавляют немного сметаны и все перемешивают. Полученную однородную массу следует выкладывать на тряпочку или марлю и класть на глаза. Средство достаточно подержать в течение получаса и можно убирать. Оно отлично справляется с кругами, краснотой.
При попадании посторонних жидкостей или предметов в глаз, его обязательно нужно промыть большим количеством воды. Чтобы удалить инфекцию, следует закапывать Альбуцит или Визин. Они успокаивают глаз, вымывают заразу. Это позволит предотвратить ее развитие и распространение вируса.
| Необходимо в постоянном режиме принимать витамины, укрепляющие глаз. |
Например, следует в утреннее время выпивать по 1 стакану свежего морковного сока. Его прием надо сочетать с употреблением витаминных комплектов. Так, хорошо действует Черника Форте. Кроме того, важны и общеукрепляющие процедуры. Это умеренные физические нагрузки, пребывание на свежем воздухе.
Вернуться к оглавлению
источник
Покраснения в области глаз у малыша всегда заставляют родителей насторожиться. Появление точек, сыпи, прыщиков, пятен может быть обусловлено разными причинами, и для того чтобы определить конкретную, нужно показать ребенка специалисту. Попробуем разобраться, о чем могут говорить эти признаки.
Чтобы понять, какие факторы могли спровоцировать покраснения, обратите внимание на их характер и на сопутствующие симптомы.
Красные точки на веках, вокруг глаз или под ними, напоминающие веснушки, могут появляться у детей после рвоты либо сильной истерики. Обычно они проходят самостоятельно, не требуя особого лечения и не провоцируя неприятных симптомов.
Краснота также может быть следствием индивидуальной особенности подкожной клетчатки. Малыш может при этом не иметь никаких проблем со сном и аппетитом. Тогда повода для беспокойства нет.
Но для определения точной причины проконсультируйтесь со специалистом.
Красные пятна под глазами у ребенка в виде прыщиков считаются нормальными в первые несколько месяцев жизни младенца, если они не возникли по причине болезни или нарушения гормонального фона.
Причина в данном случае в том, что в кровь ребенка вбрасываются гормоны матери и провоцируют высыпания. Обычно прыщики видны сразу, иногда же они только ощущаться под кожным покровом на ощупь. Тем не менее, причины прыщей могут быть и другими.
Кроме того прыщики под глазками, не провоцирующие воспаление, могут быть следствием неразвитости выделительных желез у грудничка. В данном случае они проходят сами спустя 2-3 месяца.
Возможны также покраснения после пребывания на свежем воздухе в качестве реакции на окружающую среду. Это момент адаптации, и он является нормальным.
Кроме того прыщики могут появляться под глазами, на лице и на теле, если кормящая мама неправильно питается, и определенные продукты вызывают у малыша аллергическую реакцию. Тогда высыпания будут провоцировать сильный зуд. Реакция также возможна на бытовые и химические средства, перья в подушках.
Прыщик красного цвета на нижнем веке может говорить о халязионе. Заболевание это напоминает ячмень, но ячмень со временем вскрывается сам и полностью уходит, а халязион становится твердым и способствует формированию плотной капсулы. В данном случае возможна слезливость глаза, отеки в верхней части лица.
Покраснения в виде прыщиков на веках и под глазами могут быть результатом таких состояний:
Еще такое явление может свидетельствовать о неправильном проведении гигиенических процедур.
Краснота в виде сыпи под глазами и вокруг них довольно часто является причиной аллергической реакции. Дети очень склонны к ним, так как организм у них не окреп, а кожа очень чувствительна, и легко раздражается под влиянием аллергенов.
Аллергию могут провоцировать продукты питания, медикаменты, косметические и бытовые средства, растения, шерсть домашних животных.
Помимо этого прыщики могут быть спровоцированы неправильным уходом за кожей, ненадлежащей гигиеной и механическими повреждениями.
Нельзя оставлять без внимания такой симптом, если у ребенка появились красные пятна, которые могут возникнуть под глазами или над ними, непосредственно на веках.
Это может быть связано с физиологическими особенностями детского организма. Дело в том, что конъюнктива у ребенка еще не устойчива относительно факторов извне, потому такие симптомы могут появиться даже ввиду обычного плача, простудного заболевания и кашля.
Для детей школьного возраста является нередким синдром сухого глаза, который спровоцирован нагрузками на зрительные органы. Также кожа может покраснеть ввиду попадания в глазки мелкой пыли и привычки ребенка постоянно их тереть и чесать.
Если пятнышки появляются на веке, стоит рассмотреть их следующие причины:
- Аллергический дерматит. Пятна в данном случае могут зудеть и шелушиться, возможно появление трещин. Высыпания помимо век в данном случае могут затронуть и другие части лица. Ячмень. О начале процесса развития ячменя скажет небольшое красненькое пятнышко в области края века около фолликула ресницы. В дальнейшем оно увеличивается, накапливается гной. Проблема провоцирует болезненность и дискомфорт. У маленьких детей причиной этого явления может стать гемангиома – доброкачественная сосудистая опухоль, способная образовываться в частности и на веке. Хот часто эта проблема исчезает самостоятельно, нужна консультация офтальмолога.
Появление пятен под глазами или вокруг них может говорить о наличии таких проблем:
- Различные инфекционные заболевания. Довольно часто покраснение у детей появляется из-за глистных поражений. Хронический тонзиллит или ангина. Инфекционное заболевание, при котором покраснения появляются, когда обостряется воспалительный процесс. Заболевания полости рта, такие как кариес или стоматит. Аденоиды. Эти образования перекрывают носовые ходы ребенка и провоцируют красноту под глазами, а также отеки лица и затруднение дыхания. Вегето-сосудистая дистония. Провоцирует покраснения кожи и посинение губ, а также вялость и утомляемость ребенка, головные боли.
Шелушащиеся пятнышки могут возникать под влиянием низких температур и ветра, негативно воздействующих на нежную кожу ребенка. Если у ребенка под глазом появилось красное пятно и при этом оно шелушится, его распространенная причина – аллергическая реакция. Также иногда речь может идти о ресничном клеще демодексе.
Он находится в организме каждого человека, но когда иммунная система ослаблена, он может активизироваться и начать активно размножаться. Не стоит исключать вероятность блефаритов и прочих офтальмологических заболеваний.
Выпуклые красные пятна у ребенка под глазом вместе с отеками могут иметь различные причины, касающиеся как зрительной системы, так и многих других. К примеру, при заболеваниях почек кожа краснеет и отекает. Темно-красные пятна под глазами – частое следствие усталости и переутомления.
Также краснота под глазами может быть обычной индивидуальной особенностью организма. Иногда она проходит, иногда – сопровождает человека всю жизнь. Однако, заметив какой-то из перечисленных симптомов, покажите ребенка специалисту.
Причин покраснений различного характера в области глаз может быть множество, и вряд ли у родителей получится установить их самостоятельно.
Поэтому рекомендуется показать ребенка специалисту.
Для начала это должен быть педиатр, а уже после он может направить вас к другому врачу в зависимости от характера проблемы: офтальмологу, аллергологу, дерматологу и так далее.
Дальнейшие меры будут зависеть от того, что спровоцировало проблему. При аллергии нужно будет выявить аллерген и исключить контакты с ним, показаны противоаллергические препараты.
Если краснота спровоцирована теми или иными патогенными микроорганизмами, то врач назначит препараты, направленные на борьбу с ними.
Если причина кроется в стрессе, механическом воздействии или индивидуальных особенностях кожи, то как таковая терапия может в принципе не потребоваться.
Не стоит пытаться лечить ребенка самостоятельно до того, как станет ясна проблема. Не используйте никакие медикаменты без назначения врача.
Если высыпания носят аллергический характер, то не нужно умывать малыша мылом и использовать для смазывания проблемного участка средства на спиртовой основе. При ячмене и прочих проблемах органов зрения не накладывайте повязки и не используйте сухое тепло.
Также важно, чтобы ребенок не прикасался к высыпаниям и к лицу в целом руками – объясните ему, что делать это не нужно.
Заметив такие симптомы, как прыщики, сыпь, красные пятна и точки в области глаз ребенка, не впадайте в панику. Но обязательно проконсультируйтесь со специалистом – это поможет предотвратить неприятные последствия и при необходимости принять грамотные меры.
Ячмень на глазу у ребенка — частая проблема, с которой сталкиваются родители абсолютно всех детей хотя бы раз в жизни. Иногда ячмени появляются с завидным постоянством. Большинство родителей не считают необходимым обращаться к врачу и пытаются лечить ячмень самостоятельно при помощи народных рецептов и «бабушкиных» методов. Правильно ли это, рассказывает известный педиатр Евгений Комаровский.
О заболевании
Гордеолум, а именно так называют в медицине то, что в народе называется «ячмень» — это острое воспаление гнойного характера. При нем поражается волосяной мешочек или сальная железа Цейса, расположенная в непосредственной близости к луковице ресницы.
Если воспаление произошло на наружной части века, то говорят о гордеолуме, если на внутренней стороне века — медики диагностируют внутренний ячмень. При нем воспаляется так называемая мейбомиевая железа.
И в том, и в другом случае у ребенка отекает веко, появляется краснота и выраженные болевые ощущения. На 2-3 день ячмень обретает желтую «головку», наполненную гноем, позже она прорывается, гнойное содержимое выходит наружу, боль исчезает, постепенно спадает и отечность.
Иногда к этим классическим симптомам добавляется покраснение слизистой оболочки глаза, повышенная температура тела, увеличение лимфатических узлов (чаще заушных, затылочных, подчелюстных).
При внутреннем ячмене (мейбомите) воспалительный процесс протекает не так остро, болевые ощущения не такие сильные. Гнойник, когда приходит время, вскрывается не наружу, а внутрь конъюнктивального мешка.
Чаще всего, по наблюдениям врачей-офтальмологов, ячмень появляется на верхнем веке. Если фурункул возник на нижнем веке, он, как правило, сильнее болит.
У маленьких детей протекание инфекции всегда более выражено, чем у подростков. У годовалого ребенка при возникновении ячменя довольно часто отмечается повышение температуры, иногда даже появление симптомов общей интоксикации.
У детей в 2-3 года ячмень протекает легче. При фурункуле на глазу у подростка достаточно часто можно обойтись без лечения, поскольку гнойничок довольно быстро созревает и вскрывается сам.
По словам Евгения Комаровского, в подавляющем большинстве случаев (вероятность более 99,9%) такое воспаление вызывает микроб, который называется золотистым стафилококком. Это очень устойчивый к антибиотикам и агрессивным внешним воздействиям микроб, который всегда вызывает воспаление именно гнойного характера.
Распространяется микроб через трение пораженного места, именно по этой причине у некоторых деток возникают один за другим несколько ячменей на одном глазу.
Избежать контакта с этой бактерией невозможно, золотистый стафилококк живет практически везде. Однако у одного ребенка он вызывает ячмень при попадании в область глаз, а у другого — нет. Здесь, по утверждению доктора Комаровского, играет роль дополнительный фактор — состояние иммунитета ребенка. Если иммунная защита ослаблена недавно перенесенной болезнью, вероятность развития гордеолума увеличивается.
Еще одной «вспомогательной» причиной появления ячменей Комаровский считает нарушение работы потовых желез. А потому доктор советует обратить особое внимание на то, не перегреваете ли вы ребенка, не потлив ли он.
Если ячмени у ребенка появляются часто, и они носят не единичный характер, а их сразу несколько, то речь идет о фурункулезе. В такой ситуации вылечить кроху только местными средствами, как правило, невозможно, считает Евгений Комаровский. В этой ситуации потребуется прием внутрь антибиотиков, которые обладают довольно эффективным воздействием на стафилококки. Таких препаратов много, доктор, с учетом тяжести протекания инфекции и возраста своего юного пациента сможет выбрать и назначить нужное ему лекарство.
При лечении стафилококковой инфекции на коже редко удается избавиться от проблемы при помощи антибиотиков за 3-5 дней. Евгений Комаровский утверждает, что для адекватного лечения проблемы потребуется не менее 14 дней.
Если ячмень — «гость» нечастый, и приходит в основном один, без товарищей, то злоупотреблять антибиотиками местного действия Комаровский не советует. Это важно для того, чтобы местный иммунитет малыша получил возможность развиваться самостоятельно.
В некоторых случаях при сильном болевом синдроме и большом размере фурункула может быть назначено довольно стандартное лечение: закапывание в глаз 20-30% сульфацила натрия, эмульсии гидрокортизона (1%) и некоторых других препаратов.
На начальной стадии развития ячменя можно попытаться остановить размножение золотистого стафилококка самой обычной зеленкой. Для этого используют 1%-ный раствор бриллиантового зеленого, который можно купить в любой аптеке. Микроб, который выдерживает кипячение и прямые солнечные лучи, а также стойко сопротивляется большинству сильнейших антибиотиков и антисептиков, по необъяснимой причине терпеть не может самую обычную зеленку. Иногда развитие ячменя после такой обработки полностью прекращается.
Если ячмень превратился в большой гнойник (абсцесс), что бывает не так часто, может потребоваться помощь хирурга, который в условиях строжайшей стерильности вскроет абсцесс и очистит его от гноя.
К хирургу есть смысл обратиться и с том случае, если гнойник самостоятельно не вскрылся через 7-8 дней после начала заболевания. Бояться такого обращения не надо, хирургическое вскрытие не оставляет следов в виде рубцов и шрамов.
При повышении температуры на фоне гордеолума ребенку можно давать жаропонижающие средства. Комаровский советует воспользоваться для этого либо «Парацетамолом», либо «Ибупрофеном».
Ни в коем случае нельзя выдавливать гной. Запрещено вскрывать ячмень. Дело в том, что стафилококковая инфекция может распространиться на орбиту, а это чревато опасными состояниями — флегмоной глазницы, менингитом и другими неприятными последствиями, которые могут привести и к снижению зрения, и даже к летальному исходу.
- Нельзя использовать примочки, влажные тампоны и смоченные в чем бы то ни было компрессы. Раньше такие методы рекомендовались при ячменях, но сейчас медицине стало совершенно очевидно — бактерия активнее размножается, перемещаясь со влагой в соседние потовые железы и сальные мешочки.
- Нельзя распаривать ребенка, водить его в баню, сауну, мыть в горячей воде. Причины указаны в предыдущем пункте.
- Нельзя греть ячмень. Ни вареным яйцом, ни проглаженным утюгом платком, по словам Комаровского согревать место гнойного воспаления не стоит. При нагревании золотистый стафилококк чувствует себя прекрасно, он размножается активно и охотно, это приводит к повышенному гноеобразованию.
Гнойник растет — это первый минус. Второй — в вероятности прорыва гноя и попадания в кровеносную систему, что чревато очень опасными диагнозами, вплоть до сепсиса.
Остановить распространение ячменя можно при соблюдении правил гигиены: больной глаз нельзя тереть, трогать руками. Лучше всего вообще к нему не прикасаться. Ребенку нужно выделить отдельное полотенце, поскольку золотистый стафилококк очень любит переходить от человека к человеку через общие предметы обихода, советует доктор.
Ребенка, склонного к появлению фурункулов, не нужно кутать, нельзя допускать перегревания, обильного потоотделения. Также маме следует более внимательно относиться к выбору детского порошка для стирки детских вещей и постельного белья такого ребенка — они обязательно должны быть гипоаллергенными. Важно, чтобы такой малыш научился аккуратно чистить глазки каждый день — от внешнего угла ко внутреннему с помощью сухого и чистого марлевого тампона.
Если родителям с подачи бабушек очень хочется лечить ребенка от ячменя народными средствами, стоит остановиться на самых безобидных из них.
Из всего арсенала народной медицины к таковым Комаровский относит молитву и излюбленные в народных массах плевки ребенку в глаз. Если очень верится в результат — можно плевать, но без фанатизма. Показывать кукиш в сторону больного глазика можно без ограничений — сколько угодно.
Если ребенок носит контактные линзы, на время лечения лучше временно отказаться от них, чтобы не «растаскивать» инфекцию между больным и здоровым глазом.
Подробнее расскажет доктор Комаровский в небольшом видео ниже.
Ячмень под глазом у ребенка возникает в местах расположения сальной железы или волосяной луковицы в результате воспаления. Болезнь выглядит крайне неприглядно — большой, воспалившийся фурункул прямо на веке у малыша.
Воспаление века, которое долго не проходит, может трансформироваться в одну из форм конъюнктивита, поэтому заболевание нужно вылечить как можно быстрее.
Ячмень никогда не появляется без причины и редко проходит самостоятельно. Следует разобраться, почему возникает заболевание и что делать, если ячмень появился у вашего малыша?
Причины возникновения ячменя связаны с воздействием бактериальной флоры. Чаще всего ячмень на глазу у ребенка вызывает золотистый стафилококк. Заражение происходит в результате снижения иммунных сил организма при переохлаждении, касании глаз немытыми руками или грязными предметами. Часто ячмень на глазу возникает из-за ношения линз.
Причины возникновения ячменя под глазом у ребенка могут заключаться в хронических инфекциях или нарушении обменных процессов. Ячмень на веке у ребенка возникает, если нарушена работа желудочно-кишечного тракта, имеются симптомы глистной инвазии или сахарного диабета.
Ячмень под глазом часто сопровождает острые простудные заболевания у ребенка.
Характерные симптомы помогут распознать ячмень на веке, когда заболевание только начинает развиваться:
- На краю века, возле самого глаза, возникает припухлость, имеющая красноватый оттенок.
- Если начинается ячмень у годовалого ребенка, симптомы сопровождаются повышением температуры, появляется несколько очагов воспаления.
- Возникает отек, вплоть до полного закрытия глаза.
- Наблюдается подергивание века.
- Увеличиваются лимфоузлы.
- Через несколько дней ячмень на веке у ребенка представляет собой воспаленный участок с вызревающим гнойником.
- После вскрытия гнойника отек спадает, симптомы гаснут.
Холодный ячмень под глазом у ребенка — халязион, возникает в результате закупорки железы. В отличие от обычного ячменя халязион не воспаляется, не является заразным, хотя имеет внешнее сходство. Холодный ячмень под глазом у ребенка удаляется хирургическим путем.
Внутренний ячмень у ребенка — воспаление мейбомиевой железы. Гнойник вызревает и вскрывается на внутреннюю сторону века. Выход гноя может спровоцировать воспаление слизистой оболочки глаза. Внутренний ячмень удаляется хирургическим путем.
Если ячмень на веке не лечить, болезнь иногда проходит самостоятельно. Но процесс будет продолжаться длительное время (от 7 до 10 дней), доставляя сильную боль, дискомфорт. Для маленького ребенка такие ощущения мучительны, а дети старшего возраста к тому же начинают переживать по поводу своего внешнего вида. Для того чтобы вылечить частые появления ячменя под глазами у ребенка, нужно повысить сопротивляемость организма.
Когда появляется ячмень под глазом у ребенка применяют местное лечение:
- В самом начале можно прикладывать к больному месту сухое тепло. Подойдет крутое куриное яйцо, соль или отруби в полотняном мешочке. Офтальмологи рекомендуют делать физиопроцедуры – УФО или УВЧ (на ранней стадии).
- При появлении гнойника, лечить ячмень можно прижиганием, используя зеленку или спирт. Манипуляции следует выполнять осторожно, не допуская попадания средства на слизистую глаза.
В лечении ячменя изпользуются различные лекарственные средства: мазь, капли, при сильном воспалении — антибиотики.
Лечение мазями вполне эффективно справляется с воспалительными процессами. В аптеке можно приобрести мазь гидрокортизоновую, тетрациклиновую, эритромициновую, или содержащую альбуцид. Наносить мазь необходимо непосредственно на очаг воспаления.
Эритромициновая мазь является наиболее распространенным средством. Эритромицином практикуется лечение ячменя под глазом у ребенка и других воспалительных заболеваний. Спектр действия у препарата довольно широкий, мазь действует на стрептококки, бациллы и стафилококки. Для предотвращения привыкания к эритромицину, необходимо использовать мазь в соответсвии с инструкцией.
Тетрациклиновая мазь относится к сильным антибактериальным средствам. Для детей средство разрешено использовать по достижению восьмилетнего возраста. Лечение тетрациклиновой мазью не рекомендуется в период прорезывания у детей зубов.
Нанесение средства приводит к повышению чувствительности кожи к солнечным лучам. Применяя тетрациклиновую мазь для лечения ячменя, нельзя злоупотреблять нанесением, чтобы не вызывать привыкания.
Посоветовавшись с офтальмологом, необходимо приобрести капли для глаз с антибактериальным действием – альбуцид, ципромед, левомицетин. Лечение с помощью капель эффективно практикуется у детей с воспалительными заболеваниями глаз.
Альбуцид содержит сульфацетамид, обладающий свойством уничтожать патогенную микрофлору. Средство назначают при различных заболеваниях глаз, и в качестве профилактического средства. Альбуцид – капли для глаз с антибактериальным действием.
Альбуцид способен быстро снимать воспалительный процесс и отечность век у детей. Лекарство можно свободно приобрести в аптеке. Капли содержат антибактериальный компонент, поэтому, если возник ячмень на глазу у ребенка и планируется лечение Альбуцидом, предварительно следует получить рекомендацию врача.
Левомицетин (капли) также часто применяются при лечении ячменя. Отличаются способностью воздействовать непосредственно на очаг воспалительного процесса. Левомецитиновые капли являются противомикробным средством.
Капли ципромед относятся к антибиотикам с широким спектром действия. Поэтому препарат широко используют при гнойно-инфекционных заболеваниях глаз. Ципромедом можно лечить ячмень у ребенка. Не рекомендуется применение средства у детей грудного возраста.
Лечение с использованием антибиотиков или сульфаниламидов рекомендуется, если появились признаки генерализованного процесса, возникло несколько очагов воспаления, наблюдается увеличение лимфоузлов и высокая температура.
В народной медицине есть способы вылечить ячмень простым методом – заговорить. Многие уверены в действенности такого метода. Но рисковать не стоит, лучше посетить доктора.
- Возможно, вам будет интересно: как вылечить покраснение глаз у ребенка
Ни в коем случае нельзя выдавливать гной при созревании ячменя. Случайное попадание в очаг инфекции дополнительных микробов, травмы слизиситой глаза могут привести к образованию абсцесса или даже менингита.
В целях профилактики развития заболевания следует принимать меры по своевременному выявлению заболеваний, приводящих к снижению иммунитета:
- Необходимо лечение всех хронических инфекций.
- Ячмень на глазу у ребенка может сигнализировать о нехватке витаминов. Рациональное питание и прием витаминных комплексов помогут решить проблему с авитаминозом.
- Нужно следить, чтобы ребенок мыл руки и не прикасался грязными руками к глазам.
Халязион – хроническое воспаление железы в хряще века. В народе его, исходя из внешнего вида, ещё называют градиной.
Доктор Комаровский в своем интервью обозначил главного возбудителя данного заболевания — золотистого стафилококка. Данный микроорганизм достаточно широко распространён.
Однако для того, чтобы ребёнок заболел, необходимыми условиями являются:
- ослабление иммунной системы организма у детей старше 2 лет или, наоборот, гиперреактивная реакция иммунитета у новорождённых;
- плохая экология;
- резкая смена погоды, переохлаждение;
- несоблюдение правил личной гигиены;
- частые простудные заболевания;
- нарушение работы желудочно-кишечного тракта;
- наличие воспалительного процесса в организме ребёнка;
- авитаминоз.
Все они являются благоприятными факторами для того, чтобы малыш заболел.
Наличие наружного ячменя на глазу невозможно спутать ни с каким другим офтальмологическим заболеванием. На ресничном крае века, чаще всего в области ресничного фолликула появляется покраснение и разлитой отёк века.
Через один — два дня эта зона приобретает конусовидную форму с гнойным содержимым в центре, через всю толщу которого может проходить ресница. К этому времени отёк века становится локальным.
- При наружном и при внутреннем ячмене основным и характерным симптомом является наличие болезненного отёка века. Но если при наружном мы видим в последующем образование конусовидного, содержащего гной, образования, то при внутреннем ячмене данная картина не визуализируется. Нарастание температуры, как и нарушения остроты зрения, обычно не наступает. Болезненные ощущения стихают, как только сформируется гнойный стержень и наступит разрешение болезни.
- Ячмень у грудничка может протекать более бурно с повышением температуры тела и ухудшение общего состояния. Если у годовалого малыша хватает жестов, то он будет пытаться показать, что беспокоит именно глаз. Совсем же маленькому ребёнку остаётся только пробовать обратить на себя внимание плачем и попытками растереть уже и без того красное веко, что значительно затрудняет постановку диагноза и увеличивает площадь поражения.
- При внутреннем ячмене гной вместе секретом железы скапливается в толще века под конъюнктивой. Если для нижнего века осмотр не представляет труда, так как достаточно его просто оттянуть, то для того, чтобы вывернуть верхнее веко и не навредить, необходим определённый медицинский опыт.
Не пытайтесь провести эту процедуру в домашних условиях, обратитесь к врачу.
Частые внутренние ячмени изменяют структуру железы и её функцию, приводя к образованию халязиона.
Лечение ячменя у детей — достаточно серьёзный вопрос, так как необходимо помнить, что, в первую очередь, это воспалительный процесс с наличием гноя в одном из наиболее снабжаемых кровью месте — веке.
Для того чтобы начать лечить ячмень на глазу у ребёнка, следует знать, что делать категорически запрещается:
- Не выдавливайте содержимое ячменя, так как гной может либо попасть в кровеносное русло и вызвать сепсис, либо проникнет в соседние ткани и вызовет флегмону века и, в последующем, даже некроз.
- Не нагревайте место воспаления, используя вареное яйцо, травяные настои, компрессы с горячей водой или чай. Так как гнойное содержимое может всосаться в кровоток, который вы усилите своими действиями.
- Не используйте марганцовку, зелёнку, йод, так как у ребёнка легко может развиться химический ожог роговицы и/или века.
- Не делайте примочки со слюной, мочой, потом.
- Не используйте сок деревьев, фруктов, растений.
- Не прикладывайте луковицу, чеснок к веку.
- Не лечите ячмень, закапывая в глаза ребёнку грудное молоко.
- Соблюдайте правила личной гигиены, чаще мойте руки ребёнку.
- В поражённый глаз необходимо закапывать 10%-ный (для детей, которым не исполнилось 2 года) или 20%-ный (у детей старшего возраста) раствор сульфацила натрия до 6 раз в день. Препарат обладает хорошим противовоспалительным и антимикробным действием, но вызывает чувство жжения, которое быстро проходит. Либо используйте препарат Тобрекс у маленьких детей или препараты фторхинолонового ряда (Флоксал, Унифлокс) у детей старше 7 лет. Кратность закапывания препаратов — до 5 — 6 раз в день. Прекратить применение препаратов следует на третий день после разрешения заболевания.
- На ресничный край века можно наносить 1%-ю эритромициновую мазь. Количество мази не должно превышать размера спичечной головки. Смазывают края век 3 раза в день сразу после закапывания глазных капель.
- В качестве примочек для детей старше 5 лет можно использовать гипертонический раствор. Для этого 1 столовую ложку соли необходимо растворить в 1 стакане кипячёной воды. Дать остыть до комнатной температуры. Смачивать вату или бинт в данном растворе и накладывать примочку на сомкнутые веки поражённого глаза на 1 минуту. Повторить трёхкратно. После чего вымыть веки обычной тёплой водой. Промокнуть полотенцем. Повторять до 5 раз в день.
- Для лечения внутренних ячменей стандартную терапию могут дополнять нестероидными и стероидными противовоспалительными препаратами. Назначают их под контролем врача с учётом возраста и особенностей каждого больного.
- Лечение халязиона должно проводиться врачом-офтальмологом.
В зависимости от времени возникновения и эффекта от назначенного лечения возможно несколько вариантов:
- закапывание стероидных противовоспалительных капель. Кратность и длительность закапывания проводится под контролем лечащего врача;
- введение в толщу халязиона стероидных противовоспалительных препаратов;
- оперативное вмешательство, направленное на удаление халязиона.
Если лечение не дало результатов в течение суток или состояние ребёнка прогрессивно ухудшается, необходимо немедленно обратиться к врачу-офтальмологу.
Проконсультируйтесь у лечащего врача вашего ребёнка относительно витаминных препаратов.
В случае частого рецидивирующего или внутреннего ячменя, а также множественных поражений обоих глаз следует обратиться к офтальмологу с целью дообследования и установления причины заболевания.
источник
Красные пятна под глазами у ребенка – это одна из самых распространенных ситуаций, с которой сталкиваются родители. Эти пятна могут говорить о неправильной работе детского организма. В норме нижние веки и кожа под ними должна быть полупрозрачной, а на ощупь мягкой. Поэтому если у ребенка появляются проблемы с кровеносной и лимфатической системой, то это сразу же может проявляться в появлении красных пятен. Причинами возникновения покраснения под глазами у ребенка могут быть факторы как инфекционной, так и неинфекционной природы. Далее мы рассмотрим эти причины, а также как бороться с пятнами и, как предотвратить их появление.
Причины, из-за которых могут возникать покраснения под глазами у ребенка, бывают инфекционными и неинфекционными.
В первую очередь, появление красных пятен у детей свидетельствует о том, что в организме малыша протекает какой-то воспалительный процесс. Воспаление может развиваться в ходе того, что на организм и на системы органов оказывают неблагоприятное воздействие различные патогенные микроорганизмы и паразиты.
- Основная причина воспаления, которое дает начало появлению красных пятен, – это заселение в организм глистов. Поэтому, чтобы предотвратить попадание этих паразитов в организм, необходимо приучить ребенка к гигиеническим процедурам. Родители должны объяснить малышу правила гигиены и вместе с ним мыть руки после туалета и пред приемом пищи. Гигиенические процедуры, которое должны проводиться ребенку, проводятся ежедневно (утром, когда малыш проснулся, и вечером, перед тем как лечь спать).
- Красные пятна могут являться причиной хронического тонзиллита. Тонзиллит – воспалительный процесс в миндалинах горла, вызванный стафилококковыми или другими инфекциями. Воспаление миндалин является причиной того, что ребенок постоянно болеет ангиной или респираторными инфекциями. Если посмотреть на миндалины малыша, то можно увидеть, что на них образовался налет. Он может быть белого или желтого цвета. Такой налет – это явный показатель того, что в горле «поселилась» инфекция.
- Кариес, как это ни странно, тоже может являться причиной возникновения красных кругов под глазами. Помимо кариеса, причинами могут быть и другие заболевания полости рта. Чтобы избежать последствий, нужно, чтобы родители приучили ребенка чистить зубы и полоскать рот. Ну и конечно, не стоит забывать о регулярных визитах к стоматологу, который поможет вылечить все проблемы зубов и полости рта.
Инфекционная причина появления красных пятен под глазами у ребенка требует лечения. Поэтому необходимо обратиться к врачу, который определит негативно влияющий фактор и подберет нужное лечение. Родители должны помнить, что самолечение детских заболеваний опасно. Можно навредить организму малыша так, что потом придется лечить побочные эффекты, проблемы с пищеварением сердцем и сосудами.
- Основная причина появления красных пятен под глазами неинфекционной природы – это аллергия. При развитии аллергических реакций ребенок жалуется на жжение и зудящие ощущения, может наблюдаться отшелушивание кожи. Обычно у детей, которым еще нет пяти лет, встречаются аллергии на продукты питания. Причинами могут быть молочные продукты, морепродукты, яйца и орехи. Для детей старше пяти лет причинами развития аллергических реакций являются пыльца, шерсть, пыль. Если ребенок страдает аллергией, то необходимо обязательно выяснить, что дает повод ее возникновения, поэтому необходимо проконсультироваться с аллергологом. Врач должен провести пробы, чтобы вывить аллерген, и после этого подобрать правильное лечение. Родителям нужно знать, что если они страдают аллергией на что-либо, то она может передаться по наследству и их детям.
Чем лечить конъюнктивит при беременности читайте здесь.
- Возникновение красных пятен может свидетельствовать о развитии в носоглотке малыша аденоидов, которые являются производными лимфатической ткани. Эти образования по мере своего роста закрывают проходы носа и не дают ребенку нормально дышат. Аденоиды могут развиваться в результате аллергии, частых простуд, неблагоприятной экологической ситуации в месте проживания. Эта патология может передаться малышу от его родителей по наследству, если они тоже сталкивались с этой проблемой или имеют предрасположенность. Если появляются отеки лица и красные глаза у детей, становится трудно дышать, и ребенок храпит во сне, то можно говорить о наличии в его носоглотке аденоидов. Аденоиды подлежат обязательному удалению, поскольку из-за них может развиться такое опасное осложнение как гипоксия. В результате гипоксии мозг ребенка не получает нужного количества кислородного питания.
Что делать если у ребенка красные глаза читайте в статье.
- Вегето-сосудистая дистония – это одна из причин появления красных пятен. Эта патология развивается в результате неправильной работы сосудов, в результате чего внутренние органы и ткани не получают достаточно кислорода. При дистонии ребенок может жаловаться на головокружение, головные боли. Родители наблюдают, что малыш быстро устает и чувствует слабость. Поэтому необходимо посетить невропатолога, который порекомендует подходящий для ребенка режим дня.
- Бывает и так, что красные пятна появляются только потому, что ребенок просто устал. Родителям нужно помочь малышу правильно спланировать режим дня, включив в него отдых и прогулки на свежем воздухе, а также правильное сбалансированное питание. В рацион ребенка должны входить свежие овощи и фрукты, нежирное мясо и молочные продукты. Можно дополнить питание приемом витаминов, рекомендованных врачом.
- Красные пятна под глазами могут возникать из-за особенностей строения подкожной клетчатки. Если у родителей есть такая особенность, то она может передаться и ребенку.
Если красные круги под глазами не прошли в течение суток, то нужно посетить врача. Он сможет выявить причину и назначить лечение.
Как оперативно вылечить глаукому глаза ищите по ссылке.
Лечение должно назначаться врачом, чтобы избежать неблагоприятных последствий. Самолечение может дать осложнения. Но народная медицина может помочь в некоторых случаях, когда краснота вызвана неинфекционными причинами, и когда врач разрешил прибегнуть к народной медицине как к дополнению к основному лечению.
- Компрессы из заварки. Для этого понадобиться взять две столовые ложки черного чая и залить их одним стаканом кипятка. Настоять чай пятнадцать минут, а потом процедить, оставив только заварку. Выложить ее на бинт и приложить его на глаза. Держать такую примочку рекомендуется не меньше двадцати минут.
- Творожная маска. Творог смешивается со сметаной в соотношении два к одному. На ватный диск накладывается немного полученной смеси. Все это приложить на покрасневшие места на пятнадцать минут.
- Картофельные примочки. Картофель натереть на терке и выложить на марлю. Компресс держать двадцать минут, после этого смыть остатки водой и смазать увлажняющим кремом.
- Отвар ромашки можно использовать для промывания глаз и кожи рядом с ними.
Какие витаминные капли для глаз лучше узнайте в материале.
Чтобы не допустить появления красных пятен под глазами у ребенка следует придерживаться рекомендаций специалистов:
- Соблюдение режима дня. Ребенок должен спать не меньше восьми часов, а также гулять не меньше тридцати минут на свежем воздухе.
- Соблюдение правил личной гигиены.
- Если малыш много времени проводит перед телевизором или играет за компьютером, необходимо прерывать его на двадцать минут и в течение этого времени делать вместе с ним гимнастику для глаз.
- Правильное питание, включающее в себя свежие фрукты и овощи. Обязательны такие продукты как молоко, злаки, бобы, рыба.
- Своевременное установление причин возникновения аллергии.
- Регулярные визиты к стоматологу, терапевту и ЛОРу.
Отслойка сетчатки глаза – серьезное заболевание, которое не рекомендуется лечить только народными средствами.
Конъюнктивит во время беременности: чем это опасно и как лечить это заболевание читайте в этой статье.
Появление красных пятен под глазами у ребенка может возникать в результате инфекций или носить неинфекционную природу. Часто можно наблюдать покраснения во время конъюнктивита у грудничков. Чтобы избежать неприятных последствий следует регулярно принимать меры профилактики. Любая проблема со здоровьем ребенка – это повод безотлагательного посещения специалиста. Только врач сможет подобрать необходимую терапию и предотвратить дальнейшее развитие проблем.
Также не забывайте о такой угрозе зрению вашего ребенка, как дальнозоркость и близорукость у детей, более подробно о которых описано тут.
источник
Здравствуйте, дорогие наши читатели! Сегодня мы рассмотрим такую непростую тему, как покраснение под глазами у детей. Возможно, вы не сталкивались с данной проблемой. Но лучше всё узнать об этом, чтоб иметь возможность предотвратить появление красноты с помощью профилактических действий, а если такое случится – чтоб знать, как себя вести и что делать в данной ситуации.
Однажды моя подруга сказала, что у её ребёнка красное под глазами и она очень за него переживает. Тогда мы и решили разобраться с этим вопросом.
Оказывается, данная проблема часто наблюдается у детей. Свидетельствует это о каком-то нарушении в организме малыша. И тут главное вовремя отреагировать и разобраться с тем, что вызывает это покраснение, а причины могут быть разные.
Внешний вид малыша может свидетельствовать о внутреннем состоянии его здоровья. При выявлении у ребёнка красных пятен под глазами – не паникуйте сразу. Это необязательно симптом страшной патологии. Чаще всего они возникают вследствие нарушений сна или неправильного питания крохи. Возможно у вашего малыша обычная аллергия. Однако, лучше при появлении покраснения сразу обратиться за квалифицированной помощью.
Краснота у малыша может быть как под одним глазом, так и под двумя одновременно.
Наличие красноты лишь под одним глазом может свидетельствовать о таких причинах:
- Папиллома – кожное доброкачественное образование.
- Гемангиома – ярко красное пятнышко с неровными очертаниями.
- Результат удара или частого трения ручками.
- Попадание чужеродного объекта, укус насекомых.
У симметричной красноты, сразу под двумя глазами, причин возникновения значительно больше:
- Инфекция или воспаление – болезненное покраснение, является результатом интоксикации в организме.
- Паразитарная инвазия.
- Разные виды аллергии.
- Кариес на зубах или другие болезни в ротовой полости.
- У грудничков, как результат прорезывания зубов.
- Патология почек. Кроме покраснения – боль в поясничном отделе и при мочеиспускании, температура.
- Покраснение под глазами, как следствие особенностей жировой клетчатки.
- Хронические ангины. Дополнительный симптом – налёт на горле белого или желтоватого цвета.
- Вегето-сосудистая дистония, сопровождается головными болями, слабостью, посинением губ.
- Проблемы с аденоидами. Также наблюдается отёк лица, трудности дыхания, храп.
- Конъюнктивит вызывает зуд возле глаз, малыш начинает их усилено тереть.
- Следствие усталости, нехватки витаминов, минералов или белков.
- Нарушение сна.
Чтобы диагностировать заболевания нужно пройти обследование.
Если болезнь носит аллергический характер — вам будут назначены аллергопробы и клинические анализы. Если причиной послужил конъюнктивит, то диагноз подтвердится после обычной консультации окулиста. Если краснота – это последствие патологии почек педиатр назначит малышу общий анализ крови, биохимию, анализ мочи, УЗИ почек. При подозрении на патологию головного мозга — проводят анализ спинномозговой жидкости, рентген черепа. Также педиатр может назначить измерение артериального и проверку внутриглазного давления, сдать анализ крови на гемоглобин.
Уже по итогам обследования малышу назначат соответствующее лечение.
У сына моей подруги была диагностирована аллергия на котов. Могло быть и хуже.
Чтобы начинать лечение необходимо выявить причину, вызвавшую покраснение. Тогда вы уже сможете определиться с врачом и с курсом лечения.
- Если причиной стали паразиты кишечника, необходимо пройти противогельминтную терапию и следить за чистотой рук малыша.
- Если дело в хроническом тонзиллите, следует обратиться к отоларингологу и пройти курс лечения антибиотиками.
- Причина в аллергической реакции – выявите аллерген и прекратите контакт с ним. Также следует принять антигистаминные средства.
- Если источником является кариес или другие проблемы ротовой полости – необходимо обратиться к стоматологу.
- В случае, если это ВСД помощь сможет оказать невролог. Малышу будет необходимо часто гулять на свежем воздухе и здоровый отдых.
- Если покраснение имеет наследственный характер – поможет массаж вокруг глаз.
- Если причина в банальной усталости или неправильном питании – следует организовать ребёнку правильный отдых, здоровый сон и сбалансированное питание.
Если вы в первый раз заметили у малыша покраснение под глазами, а обратиться к врачу сейчас нет возможности, можно умыть ребёнка детским мылом, протереть глазки отваром из цветков ромашки или слабой заварки чая. Поговорите с малышом, расскажите, что ручками не стоит тереть глазки.
Скорую помощь следует вызывать, если покраснение сопровождается гноем из глаз, опухшими, слипшимися или покрасневшими веками, при болях, появлении светобоязни, повышенной температуре.
Чтобы не дожидаться красноты под глазами малыша, лучше придерживаться ряда правил:
- Ребёнку необходим здоровый сон.
- У малыша должно быть правильное питание.
- Крохе нужно употреблять достаточное количество воды.
- Малышу необходимо как можно больше проводить время на свежем воздухе.
- Следите, чтоб ребёнок не тёр свои глазки.
- Наблюдайте за крохой, возможно, какие-то продукты или вещи вызывают у него аллергию.
- Необходимо, чтоб малыш отправлялся спать с чистым личиком, так как жир, оставшийся на лице, может стать источником размножения бактерий и как результат – воспаления различного рода.
Мы соблюдаем данные правила, таким образом, оберегая малыша не только от возникновения красноты под глазами, но и болезней, которые вызывают этот симптом.
Здоровый малыш – счастливые родители. К сожалению, маленькие дети ещё сильно уязвимы из-за недостаточно сформированного иммунитета. Поэтому родители должны быть достаточно наблюдательны и в случаи появления каких-либо отклонений своевременно обратиться к специалисту.
источник
Кожа человека быстро реагирует на все патологические процессы, которые возникают в организме. Отвечает она на это появлением нефизиологичной окраски или сыпи. Кожа век самая тонкая, поэтому появление красных пятен под глазами можно наблюдать достаточно часто. Способы устранения данного проявления зависят от причин возникновения.
У здорового человека кожа век не отличается по цвету от остального кожного покрова. Она тоньше, чем на других участках, поэтому выглядит бледной, а под ней просвечивают сосуды – это физиологичное ее состояние. Но появление красных пятен на веках глаз – признак патологии.
Чаще всего образование красных пятен на скулах под глазами происходит вследствие воздействия внешних причин:
Такие пятнышки появляются, если кожа совсем тонкая. Они быстро проходят после устранения провоцирующего фактора.
Если же красная сыпь вокруг глаз появляется без видимых причин, необходимо обследовать человека на различные заболевания. Все их можно разделить на несколько групп в зависимости от происхождения.
Характерная причина появления у взрослых красных пятен. Эмоциональное напряжение, сильные позитивные или негативные эмоции вызывают интенсивное кровенаполнение капилляров. Если они проходят близко к коже, возникают покраснения. После прекращения эмоционального напряжения симптом обычно исчезает.
Патология обмена веществ характерна для беременных женщин, подростков. Появление красных пятнышек на нижнем веке при этом является постоянным симптомом. Высыпания неяркие, заметны только при тщательном осмотре. К данной причине можно отнести и состояние авитаминоза — при недостатке витаминов А и Е страдает питание кожи.
Кожные заболевания — одна из самых частых причин покраснения век. Возникает одинаково часто у детей и взрослых. Такими заболеваниями являются:
- экземы;
- дерматиты;
- стрептодермии;
- грибковые инфекции (например, демодекоз).
Помимо покраснения, человека беспокоит зуд, шелушение, повышение температуры.
Покраснение и сухость кожи век зачастую вызваны аллергией. Это состояние сопровождается зудом, слезотечением, чиханием. Крапивница может появляться на разнообразные вещества:
- косметика;
- глазные капли или мази;
- контактные линзы;
- пыльца;
- шерсть;
- пища.
Красные пятна на веках у младенцев — признак атопического дерматита, также имеющего аллергическое происхождение.
Красные пятна под веками возникают после воздействия алкоголя. Этот процесс обусловлен расширением сосудов. Также красные точки вокруг глаз возникают после рвоты — из-за повышения давления рвутся мелкие капилляры, образуются микроскопические кровоизлияния.
У людей, злоупотребляющих никотином, покраснение кожи связано с ее истончением и расширением подкожных капилляров.
Покраснение кожи редко бывает единственным симптомом. Обычно возникшее под глазами красное пятно зудит, шелушится. Такие дополнительные признаки дают возможность предположить то или иное заболевание:
- если красное пятно под глазом просто шелушится, это связано с чрезмерной сухостью кожи из-за окружающих факторов, недостатка воды в рационе;
- вместе с покраснением чешутся глаза — скорее всего, это вирусная или бактериальная инфекция конъюнктивы;
- сочетание красноты с зудом, чиханием, слезотечением — признак аллергии;
- появление шелушащихся корок на покрасневшей коже свидетельствует о развитии дерматологического заболевания (экзема, дерматит);
- у детей красные пятна на веках отслаиваются при тяжелом атопическом дерматите;
- выпуклое, как ячмень, красное пятно под глазом у ребенка возникает на фоне лямблиоза (заражение паразитами).
Если пятна под глазами не проходят в течение нескольких дней, стоит обратиться к врачу. В зависимости от сопутствующих симптомов это может быть офтальмолог или дерматолог. Чтобы определить причину появления красных пятен возле глаз, врач назначит несколько исследований:
- общеклинические анализы крови и мочи;
- аллергопробы;
- исследование иммунной системы;
- соскоб верхнего слоя кожи для определения инфекции или дерматологического заболевания;
- УЗИ для оценки состояния внутренних органов.
Также для диагностики красных пятен на лице, под глазами человеку назначают консультации узких специалистов.
Дополнительно приглашаем посмотреть видео-материал, где врач рассуждает на тему образования покраснений и методах борьбы с ними:
Лечебная тактика зависит от факторов, по которым под глазами появляются красные пятна. Если таковым является стрессовое состояние или недосыпание, человеку рекомендуют нормализовать режим дня, труда и отдыха. Назначают седативные препараты, полезны прогулки на свежем воздухе, занятия спортом.
Если же красные пятна не проходят, требуется проведение более серьезного лечения. Оно заключается в использовании медикаментов, народных рецептов. Когда красные пятна вокруг глаз у взрослых появились из-за патологий внутренних органов, лечением должны заниматься терапевты и узкие специалисты.
Требует применения капель, мазей, наружных средств.
- При аллергической реакции обязательно назначают антигистаминные препараты внутрь («Кларитин», «Зодак»). Для устранения внешних проявлений можно воспользоваться кремом «Гистан», гелем «Фенистил».
- Устранение красных пятен у глаз у ребенка можно провести с помощью крема «Элидел». Это негормональный препарат, эффективный при разных видах дерматитов, в том числе при атопическом.
- Обязательно назначаются кишечные сорбенты — «Смекта», «Энтеросгель». Они помогают устранить интоксикацию, улучшить состояние кожи.
- При установленном гельминтозе детям назначают соответствующие препараты — «Немозол», «Пирантел».
Назначать любые лекарственные препараты может только врач.
Эффективны в тех случаях, когда изменение цвета кожи связано именно с ее патологией. Применяются различные протирания, примочки, маски:
- протирание кожи век замороженным соком петрушки;
- маска на веки из натертого сырого картофеля;
- примочки из отвара семян укропа;
- прикладывание к векам кусочков свежего огурца.
Такие методы улучшают цвет кожи, насыщают ее витаминами.
Для профилактики появления мелких красных точек под глазами необходимо придерживаться следующих правил:
- полноценный сон;
- рациональное питание;
- достаточная физическая активность;
- уход за кожей с помощью питательных кремов и масок;
- отказ от вредных привычек.
Важен и регулярный осмотр у дерматолога или окулиста.
Покраснение кожи век — симптом неприятный и неэстетичный. В большинстве случаев проблема исчезает самостоятельно после нормализации образа жизни. Но если высыпания не только не исчезают, но увеличиваются, сопровождаются другими симптомами — необходимо обратиться к специалисту.
Оставляйте комментарии, делитесь статьей в социальных сетях. Всего доброго и будьте здоровы.
источник
- http://lechenie-glaza.ru/u-rebenka-pod-glazom-krasnoe-pyatno-vypukloe-kak-yachmen.html
- http://eyesdocs.ru/simptomy/krasnye-pyatna-pod-glazami/krasnye-pyatna-pod-glazami-u-rebenka.html
- http://zdorovyemalisha.ru/zdorovye/u-rebenka-pod-glazami-krasnie-krugi.html
- http://ozrenieglaz.ru/simptomy/krasnye-pyatna-pod-glazami