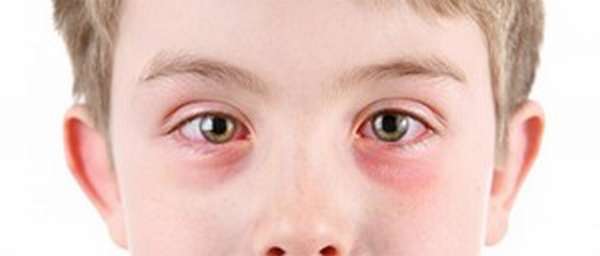
Если глазное яблоко ребенка покрылось сеткой из кровеносных сосудов, то нужно выявить причину. В том случае, когда дело касается обычной простуды или не соблюдается личная гигиена, то, устранив причину, вы уберете и красноту. Также спровоцировать появление этого симптома могут некоторые внутренние заболевания, которые требуют безотлагательного лечения при помощи лекарственных препаратов.
Наиболее частые причины покраснения белков глаз:
- переутомление,
- несоблюдение правил личной гигиены,
- травмирование слизистой,
-
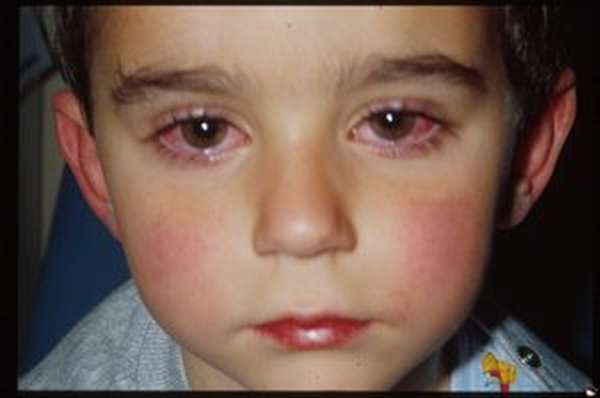
различные аллергии, при которых глаз не только краснеет, но еще слезится и чешется,
- если глазик гноится, это может быть симптомом коньюктивита или другого инфекционного заболевания,
- увеит — воспаление слизистой оболочки,
- блефарит, при котором воспаляется ресничный край и может покраснеть веко и уголки глаз,
- вегетососудистая дистония,
- глаукома.
Заметив такие симптомы, нужно обратиться к врачу, который проведет обследование и выявит точную причину красноты. Если нет ничего серьезного, объяснит, как правильно ухаживать за глазами. Если источником является внутреннее заболевание, то тут не обойтись без медикаментозного лечения.
В зависимости от причины, которая спровоцировала красноту, проявляются следующие симптомы:
- если глаза закисают и выделения густые и частые, это проявления бактериальной инфекции,
- малыш жалуется на жжение, с утра есть негустые выделения, глазки чешутся и красные, все это возникло после насморка или кашля, тогда вы столкнулись с вирусной инфекцией,
- покраснение появилось внезапно, глаз болит. Тогда спросите у ребенка, не попадало ли ничего в глазик или не ударялся ли он, так как это может свидетельствовать о травме,
- инородное тело может вызывать раздражение. Если вы заметили красное пятно или какой-то предмет в глазу, обязательно обращайтесь к врачу,
- при аллергии глазки чешутся, слезятся, краснеют. Возможны водянистые выделения. Если есть подозрения на аллергию также обращайтесь к доктору, чтобы определить аллерген,
- груднички могут рождаться с красными глазами, что свидетельствует о закупорке слезных каналов при родах.
Обычно на приеме доктор-офтальмолог назначает необходимое лечение, которое должно убрать причину покраснения белка. Вместе с тем, он рассказывает родителям общие правила ухода за глазками, которые помогут ускорить выздоровление. К основным правилам относят:
-
Если глазик покраснел вследствие попадания инородного тела, объект нужно аккуратно извлечь или обратиться по этому поводу к доктору.
- Нужно нормализовать режим дня ребенка, сбалансировать питание, пораньше ложиться спать вечером, оградить малыша от стрессов.
- Соблюдать правила личной гигиены.
- Ограничивать время, которое ребенок проводит за компьютером, телевизором.
- Ежедневно несколько раз промывать глазки проточной водой. Если ситуация серьезная, то для промывания используют фурацилин, ромашковый отвар.
- Если покраснение является следствием аллергии, то нужно обратиться к врачу, чтобы выявить аллерген и исключит его из жизни ребенка.
Если родители четко выполняют все рекомендации и проводят соответствующее лечение, то синдром красных глаз у ребенка пройдет быстрее.
Лечение красных склер у ребенка зависит от причины возникновения такого симптома. В основном используют мази и капли. Если ситуация очень серьезная, доктор назначает более сильные препараты. Также комплексная терапия включает в себя ряд лечебно-профилактических процедур, соблюдение которых обязательно:
- если в первый год жизни малыша произошла закупорка слезного канала, то обязательно нужен массаж, а также назначаются антибактериальные капли,
- если определился блефарит и покраснели уголки, то лечение будет долгим и комплексным. Назначаются промывания дегтярным мылом, примочки с фурацилином, мази. Так как это заболевание может быть связано с нарушениями ЖКТ, то следует обратиться также к гастроэнтерологу и прибегнуть к комплексному лечению,
-
при бактериальной инфекции назначаются антибактериальные мази: например, тетрациклин,
- при вирусной инфекции симптомы проходят сами собой через 10−15 дней, можно сделать примочки на глазки из отвара ромашки,
- при аллергическом покраснении малышу будут назначены антигистаминные препараты,
- при увеите назначают глюкокортикостероиды, а также проводят иммуносупрессивную терапию,
- при глаукоме чаще всего делается операция, а потом назначаются поддерживающие капли, например, пилокарпин.
По мнению доктора Комаровского, покраснение глаз у детей до года считается физиологическим явлением. Краснота может появляться сразу после рождения ребенка. Такое состояние объясняется напряжением, которое переживает младенец во время прохождения через родовые пути. Лечить его не нужно.
Покраснение глазных яблок в период от года до 3 лет свидетельствует о развитии коньюктивита инфекционного характера. Пусковым механизмом заболевания может стать банальная простуда, сопровождающаяся повышением температуры. В этом случае без помощи врача не обойтись. Но сильно переживать не стоит, поскольку своевременное и правильное лечение поможет быстро устранить покраснение глазок у ребенка.
источник
Довольно часто родителям приходится сталкиваться с самыми разными проблемами со здоровьем у своего ребенка. Практически в любом возрасте малыша можно заметить не совсем обычное покраснение его глаз. Причин этому может быть множество и не всегда стоит начинать бить тревогу. Конечно, если покраснение глаз достаточно сильное и довольно долго держится, лучше сразу же обратиться к соответствующему врачу за консультацией.
Покраснение белка в глазу вследствие раздражения достаточно часто встречается у ребят в любом возрасте. Вызвано это может быть перенапряжением, например, из-за чрезмерного смотрения телевизора или компьютера. Также причиной может стать усталость малыша. Вызвать покраснение может и инородное тело, которое попало в глаз, а также травма. Если ребенок посещает бассейн, то это может быть связанно с хлорированной водой. Кроме этого красного цвета глаза могут стать по причине сухости окружающего воздуха, сильной яркости света, а также вследствие длительных нагрузок физического характера.
Следует всегда помнить, что для человека глаза являются одним из основных органов. Именно через них он получает практически девяносто процентов всей поступающей информации.
Достаточно часто можно наблюдать красные глаза у новорожденных детей. Основной причиной этого является закупорка слезного канала. Это происходит из-за того, что по естественным причинам данный канал еще не успел до конца открыться, либо произошло его сужение. Следует отметить, что по этой причине глаза с красным оттенком могут стать и у детей в более старшем возрасте.
Зачастую покраснение глаз у ребёнка связано с усталостью или работой за компьютером, а не с серьёзными заболеваниями
Пожалуй, чаще всего у ребят красные глаза становятся вследствие развития конъюнктивита, причем данное заболевание возникает у детей практически в любом возрасте. Как правило, такое воспаление происходит из-за заражения всевозможными бактериями, хламидиями, а также многими другими вирусами и инфекционными возбудителями. Также в медицинской практике встречается конъюнктивит аллергического происхождения. Его основной причиной появления является реакция организма малыша на различную пыльцу, пыль и многое другое. В большинстве случаев у детей помимо неестественной красноты глаз при этом заболевании наблюдаются корки желтого цвета, а также гной и сильная слезоточивость.
У многих заболеваний глаз один из симптомов — именно покраснение белка
Глаза с красным оттенком могут быть из-за развития у ребенка увеита. Данная болезнь характеризуется сильным воспалением сосудистой оболочки глаза. Особенностью увеита является то, что он достаточно активно прогрессирует и если не предпринять срочных мер, то болезнь может привести к слабовидению и полной потере зрения. При данном заболевании дети также жалуются на болезненные ощущения внутри глаз, не совсем четкое видение. Может появиться светобоязнь и пятна под глазами.
Основными раздражителями глаз ребенка, при котором возникает их покраснение, являются холод, хлорированная вода, ультрафиолет, а также механическое воздействие.
Также покраснение глаз может вызвать блефарит. Данное заболевание может быть диагностировано только специалистом. При нем происходит поражение мейбомиевых желез, которые могут быть расположены либо в самой толще век, либо в их ресничных краях. Болезнь трудно поддается лечению и требует точных соблюдений всех рекомендация врача.
Привести к достаточно сильному покраснению глаз может глаукома. Данное заболевание относится к категории тяжелых и является следствием повышения давления внутри глаз. Болезнь протекает приступами, которые достаточно трудно диагностировать. Требует незамедлительного вмешательства специалистов и адекватного лечения, в противном случае может наступить полная потеря зрения.
Красные глаза у ребят могут быть следствием самых разных причин. Не стоит позволять детям долго сидеть за компьютером или смотреть телевизор. Также следует следить за тем, чтобы малыш делал уроки, читал и занимался другими аналогичными видами деятельности только при нормальном освещении. Если малыш посещает бассейн, то лучше всего чтобы это он делал в специальных очках. В том случае, когда все эти меры не помогают и у ребенка глаза остаются красными длительное время, следует как можно быстрей обратиться к врачу, который сможет определить правильную причину и при необходимости назначит соответствующее лечение.
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на сайт обязательна!
Основные причины покраснения глаз у ребенка – когда обращаться к врачу?
Внимательная заботливая мама всегда заметит даже самые незначительные изменения в поведении и состоянии своего чада. А уж покраснение глаз – и тем более.
О чем говорит такой симптом, как покраснение глаз у малыша, и нужно ли обращаться к доктору?
Содержание статьи:
- Основные причины покраснения глаз у ребенка
- Когда необходимо обращаться к врачу?
Первая мысль каждой второй мамы, обнаружившей у своего ребенка покраснение глаз – спрятать подальше компьютер с телевизором, закапать глазные капли и приложить на веки чайные пакетики.
Безусловно, излишнее напряжение глаз – одна из причин их покраснения, но, кроме нее, могут быть и другие, более серьезные. Поэтому своевременная диагностика – лучшее мамино решение.
Откладывать визит к офтальмологу не стоит в любом случае – лучше лишний раз убедиться, что малыш здоров, чем пропустить что-либо серьезное.
В первую очередь, конечно, следует отправляться к офтальмологу – только он установит причину и поможет справиться с заболеванием, ведь своевременная диагностика – это половина успеха в лечении заболеваний глаз.
Но при этом в обязательном порядке устраняем все провоцирующие красноту глаз факторы – ТВ и компьютер ограничить или убрать до выяснения причины, контролировать перепады освещения, не читать в темноте и лежа, пить витамины, проследить, чтобы сон был полноценным в ночное время.
Сайт Colady.ru предупреждает: самолечение может навредить Вашему здоровью! Диагноз должен ставить только врач после проведенного обследования. А потому при обнаружении симптомов обязательно обратитесь к специалисту!
Опубликовано февраля 19, 2014 в рубрике: Дети, Здоровье
Если у ребенка аденовирусная инфекция, то красные глаза являются не только характерным симптомом, но есть и другие клинические признаки. Все может начинаться с легкого недомогания и повышения температуры тела, как правило до субфебрильных цифр. Это сопровождается интоксикацией организма ребенка – болью в мышцах, головной болью, снижением аппетита. На фоне таких неспецифических симптомов появляется боль в горле, появляется непродуктивный поверхностный кашель, а также появляются симптомы со стороны глаз. Может быть не просто покраснение конъюнктивы, но гнойные выделения или серозные выделения из слезного канала. Совокупность таких симптомов наиболее характерна для аденовирусной инфекции. Но если есть выделения из носа, заложенность носа, повышение температуры, то покраснение глаз может быть только на фоне такой риновирусной инфекции без гнойного или серозного конъюнктивита. Красные круги под глазами могут быть именно при сопутствующих вирусных заболеваниях, что вызвано нарушением нормального оттока венозной крови на фоне отека носовой полости.
Корь – острая контагиозная инфекция, которая вызвана вирусом из группы Morbilli. Заболевание развивается спустя 7-17 дней после контакта с больным (инкубационный период). Сначала появляются симптомы респираторного заболевания с выраженной интоксикацией, болью в мышцах, повышением температуры. Затем наблюдается выраженное покраснение глаз ребенка, он боится света и выражены катаральные явления с выделениями из носа и слезотечением. Затем спустя два-три дня катаральных явлений появляется сыпь по всему телу – она имеет вид пятен и папул красного цвета с началом за ушками и распространением сверху-вниз. Сыпь распространяется не только на коже, но и на слизистых оболочках, что является важным диагностическим признаком заболевания. Таким образом, покраснение глаз у ребенка с корью возникает на высоте интоксикационного синдрома и сопровождается выраженной светобоязнью и слезотечением.
Если у ребенка красные глаза и чешутся, то это скорее всего проявления аллергической патологии. При этом аллерген попадает через конъюнктиву и вызывает первичную реакцию – глаза отекают, выраженное слезотечение, покраснение, зуд. Это может сопровождаться дальнейшим развитием других симптомов, если вовремя не купировано состояние. Тогда может появиться чиханье, заложенность носа или ринорея, кашель, аллергическая сыпь. И как правило покраснение глаз не является единственным проявлением, если это аллергического характера. Также есть закономерность, что если у ребенка с утра красные глаза, то скорее всего «встреча» с аллергеном была ночью (пух, перья, пыль), а если красные глаза вечером, то возможно, что на протяжении дня ребенок контактировал с аллергическим фактором.
Если у ребенка глаза красные и гноятся, то это можно считать заболеванием именно глаз. Тогда речь идет о гнойном конъюнктивите или склерите. Если при этом ощущается еще и боль, то это может быть тревожным симптомом нарушения зрения на фоне воспалительного процесса глаз.
Часто у деток наблюдается красные отекшие глаза, а особенно с утра, что связано с патологией почек. При длительной патологии почек нарушается их выделительная функция и это сопровождается утренними отеками именно в этой области.
Красные глаза у ребенка после родов требуют консультации доктора, это может быть простой реакцией на прохождение сквозь родовые пути, или же это может быть начальным проявлением воспаления. Иногда могут быть красные прыщики под глазами у новорожденного, что является признаком полового криза. Внутриутробно на ребенка действовало огромное количество материнских половых гормонов, которые после рождения способствуют закупорке потовых желез. Это выглядит именно как красные прыщики под глазами и на щечках, которые проходят без всякого вмешательства и не сопровождаются никакими другими симптомами.
На сегодняшний день возрастает количество конъюнктивитов, которые вызваны специфической флорой и вызывают другие клинические симптомы. Одним из таких заболеваний является хламидийная инфекция. Чаще болеют подростки. Первые признаки хламидийной инфекции развиваются с повышения температуры тела до субфебрильных и фебрильных цифр. Лихорадка с высокой температурой тела (39-40 ° С) встречается относительно редко при остром начале болезни. На фоне температурной реакции развивается клиника уретрита, конъюнктивита, в дальнейшем — артрита (типовая триада поражения). Такая последовательность наблюдается не всегда, возможны различные комбинации симптомов, стертость некоторых клинических проявлений. Наиболее постоянным является поражение мочеполовых органов с развитием уретрита, везикулита, простатита, цистита. У девочек уретрит часто сочетается с вульвовагинитом, у мальчиков — с баланитом. Могут наблюдаться приходящие дизурические расстройства, пиурия. Через 1-4 недели вслед за уретритом развивается поражение глаз, как правило, двустороннее, чаще всего наблюдается катаральный конъюнктивит продолжительностью от нескольких дней до 1,5-2 недель, иногда до 6-7 месяцев. Тогда появляется покраснение глаз, которое по мнению родителей никак не связано с предшествующей патологией мочеполовой системы. Поэтому данную патологию немного сложно диагностировать. Поражение глаз может ограничиваться не только воспалением конъюнктивы, но возможно развитие острого переднего увеита (в 5-6% детей), эписклерит, кератита, приводящие к снижению остроты зрения. Далее появляются симптомы артрита с болью в суставах. Но такая динамика может быть не полностью, зачастую все симптомы могут быть одновременно, тогда нужно обращать внимание и заподозрить хламидийную инфекцию. Особенно если длительное время проблемы с глазами не поддаются лечению, тогда можно искать скрытую персистенцию хламидий.
Частой проблемой является также то, что у ребенка красные глаза на море или после бассейна. Это можно объяснить простой раздражающей реакцией избытка соли в море или же хлорированной воды в бассейне, и если это не сопровождается другими симптомами, то не следует беспокоиться.
Во всяком случае, не стоит индивидуально оценивать данный симптом, нужно подходить ко всем симптомам дифференцировано.
На неблагополучие в детском организме часто указывают глаза. Не обращать внимания на их отечность и воспаление нельзя. Эти симптомы указывают на то, что в организме ребенка протекают патологические процессы, которые чреваты серьезными последствиями.
Покраснение глаз у малышей обычно появляется неожиданно. Причины, которые его вызывают такие, как и у взрослых. Но у детей в большинстве случаев бывает покраснение не вследствие болезней, а из-за физиологических факторов, травм. Поверхность конъюнктивы малышей слабая. Даже из-за плача либо кашля у ребенка может возникнуть покраснение глаза.
Воспалению также способствуют:
- Вегето-сосудистая дистония.
- Перенапряжение.
- Закупорка слезного канала.
- Повреждение слизистой.
- Повышение внутриглазного давления.
- Попадание в глаз инородного тела.
- Болезни, которые вызывают вирусы либо аллергены: блефарит, конъюнктивит, увеит.
Справка: болезни тканей глаза у детей встречаются редко, а поражения вызываются инфекциями и травмами.
Часто белки глаз изменяют цвет из-за пребывания ребенка на ветру, солнце, в помещении с сухим воздухом. А серьезные болезни вызывают такие симптомы:
- Корь
Первые признаки – повышение температуры, боль в мышцах. Через пару дней после начала болезни глаза воспаляются, становятся чувствительными к свету, появляется сыпь на коже и слизистых. - Конъюнктивит
Глаза краснеют и гноятся. Тревожным симптомом считается боль в них. Она появляется при нарушении зрения. - Болезни почек
Воспаление почек проявляется в отеках, покраснениях глаз, особенно в утренние часы. Выделительная функция при хронически протекающей болезни нарушена, вследствие чего глаза отекают. - Аденовирусная инфекция
Недомогание, кашель, жар, боль в горле вызываются аденовирусами. Носовая полость отекает, появляется покраснение под глазами и воспаление глаз. Иногда из глаз появляются гнойные выделения. - После родов
У новорожденного глаза краснеют из-за прохождения через родовые пути или из-за их воспаления. Иногда бывает красная сыпь под глазами и на щеках малыша: на него внутри утробы влияло много материнских гормонов. Они предрасполагают к закупорке потовых и слезных желез после рождения. Симптомы проходят самостоятельно через 1 – 2 недели. В любом случае нужна консультация доктора. - Хламидийная инфекция
Характеризуется незначительным жаром. После повляются уретрит, конъюнктивит, артрит. Двустороннее воспаление глаз развивается после 7 – 25 дней после уретрита и длится от 10 дней до полугода. Возможно развитие эписклерита, увеита, кератита. Суставы поражаются в последнюю очередь. Иногда эти признаки проявляются одновременно. - Аллергия
Когда аллерген попадает через конъюнктиву, глаза начинают слезиться, зудят, отекают. Если не купировать вовремя это состояние, развиваются следующие признаки: кашель, чихание, сыпь, ринит. Если у малыша краснеют глаза утром, значит, он контактировал с аллергеном (пух, пыль, перья) в ночное время. Если «красота» появилась вечером, контакт происходил днем. - После купания
После купания в море либо бассейне тоже краснеют склеры глаз. Это объясняется раздражающим действием хлорки в бассейне, а в море соли.
Болезни, при которых возникает гипертония, нарушается целостность сосудистых стенок, изменяется нормальный кровоток, провоцируют стойкую красноту глаз. Это:
- Сахарный диабет.
- Пониженная свертываемость крови.
- Реакции аллергии.
- Гипертония.
- Гранулематоз.
Болезней, которым сопутствуют покраснение глаз, много. Но кроме красноты, все они характеризуются иными, присущими им симптомами. Нужно обязательно обратиться к доктору, когда покраснение сопровождают тошнота, снижение остроты зрения, светобоязнь, боль (головная, глазная).
Недосыпание, перенапряжение – самые распространенные причины покраснения глаз. Ограничьте пребывание ребенка у компьютера и телевизора.
Серьезные же болезни лечатся так:
| Аллергическая | Прописываются антигистаминные препараты, промывание глаз отваром календулы, фурацилином (раствором). |
| Конъюнктивит | Вышеперечисленные процедуры проводятся и при конъюнктивите.При хламидийной и бактериальной разновидностях болезни требуется лечение антибиотиками. При вирусной – средствами против вирусов и микробов. Эти болезни считаются заразными. |
| Глаукома | Ранние стадии лечатся пилокарпином, бетаксололом. Поздние – хирургическим путем. |
| Блефарит | Глаза промывают и обрабатывают амитразином и мирамидезом. Применяют гели, примочки, мази. |
| Непроходимость слезного канала | У детей, не достигших месячного возраста, лечение проходит в условиях стационара. Оно включает применение дезинфицирующих капель, массаж. |
| Увеит | Применяются глюкокортикостероиды, иммуносупрессивная терапия, гемосорбция, плазмаферез. |
| Покраснение, вызванное внешними факторами | Промывание отваром ромашки, раствором фурацилина. Недолгое применение капель, сужающих сосуды. |
Важно: если после ликвидации провоцирующего фактора воспаление не проходит, обратитесь к доктору.
У ребенка устали и покраснели глазки после компьютера?
- Положите на четверть часа на веки огуречную кожицу.
- Закапайте в глаза по 2 – 3 капли сока алоэ, купленного в аптеке. Там же можно приобрести настой коры дуба, шалфея, календулы.
- Размочите в теплой воде пакетики с чаем, отожмите их и положите на веки.
Если в глаз попала соринка, вымойте руки, отодвиньте веки и извлеките ее. Наберите в шприц без иголки кипяченую воду, выпустите ее в глаз малышу. Скажите, чтобы он поморгал.
Заботиться о глазах надо с самого раннего возраста. Детям нельзя тереть глаза, долго смотреть телепередачи, им необходим полноценный сон. Глаза подростка (при работе за компьютером) должны находиться в 40 – 50 см от монитора. Источник света – находиться позади него.
При вирусной природе болезни необходимо соблюдать гигиену – пользоваться отдельным полотенцем, посудой.
Не занимайтесь самолечением, помните о хрупкости здоровья детей. Не слушайте советы родственников. Даже если они встречались с идентичной проблемой. Их советы могут привести к тяжелым последствиям. Берегите здоровье ребенка – доверяйтесь доктору.
Синдром красного глаза. Общая характеристика
красного глаза – сигнал тревоги для очень многих серьезных патологий глаза и общих заболеваний организма.
Наиболее часто синдром красного глаза встречается в относительно безобидных случаях (переутомление, вирусные и аллергические конъюнктивиты), поэтому нередко к нему относятся без должного внимания.
Между тем, синдром красного глаза может быть достоверным признаком заболевания, при котором необходима экстренная специализированная медицинская помощь (приступ глаукомы).
Постоянно красные глаза, принимаемые за следствие усталости, могут оказаться симптомом самых различных общих заболеваний организма (поражения желудочно-кишечного тракта, сахарный диабет, авитаминозы, анемии, хронические инфекции и глистные инвазии).
Краснота и сухость глаз ошибочно воспринимаемая как результат несоблюдения режима труда за компьютером, может быть первым признаком синдрома Шегрена – серьезного системного заболевания соединительной ткани.
Очень многие люди привыкли считать постоянно красные глаза симптомом конъюнктивита, который вполне можно вылечить в домашних условиях без консультации врача. Известны случаи, когда пациенты долгое время самостоятельно безуспешно лечили хронический конъюнктивит различными медицинскими препаратами и народными снадобьями, а впоследствии выяснялось, что достаточно было просто заказать очки для коррекции близорукости или дальнозоркости — и симптом красных глаз исчезал бесследно.
Кроме того, конъюнктивиты далеко не так безобидны, как может показаться на первый взгляд. Большинство инфекционных конъюнктивитов очень заразны, поэтому любой конъюнктивит невыясненной этиологии должен восприниматься как инфекционный, и пациент должен предпринимать меры предосторожности, чтобы не подвергать опасности окружающих.
Особую опасность представляют виды конъюнктивитов, которые имеют тенденцию к распространению воспалительного процесса на роговицу. Они чреваты крайне тяжелыми осложнениями вплоть до потери глаза.
Поэтому при возникновении синдрома красного глаза необходима консультация специалиста. В зависимости от сопутствующей симптоматики, лечащими врачами могут быть офтальмолог, терапевт (педиатр), инфекционист, аллерголог, ревматолог и др.
Главный симптом приступа глаукомы — глаз красный, и болит. Причиной приступа служит острое нарушение циркуляции внутриглазной жидкости, приводящее к резкому повышению
. Отсутствие адекватного лечения в случае острого приступа глаукомы может привести к полной необратимой
пораженного глаза вследствие
Диагностика приступа глаукомы часто вызывает большие затруднения. Это связано с тем, что общая мозговая симптоматика выражена намного ярче местной глазной.
Вследствие тесных связей органа зрения с головным мозгом ярко выражены так называемые общемозговые симптомы: тошнота, рвота, сильная головная боль. Поэтому острый приступ глаукомы часто путают с гипертоническим кризом, и назначают лечение, которое усугубляет состояние больного.
Рвота иногда бывает неукротимой, что вызывает подозрение на кишечную инфекцию или острый живот. Поэтому таких больных иногда ошибочно отправляют в хирургическое отделение.
Боль в пораженном глазу может стушевываться сильной головной болью, поэтому симптом красного глаза в данном случае имеет неоценимое диагностическое значение. Чтобы проверить подозрение на приступ глаукомы, достаточно пальпировать глаз. Вследствие повышенного внутриглазного давления пораженное глазное яблоко — необычайно твердое на ощупь. Данный симптом глаукомы носит название «каменный глаз».
Действия при подозрении на приступ глаукомы: немедленное обращение за специализированной медицинской помощью. В ожидании приезда машины «Скорой помощи» можно сделать горячую ножную ванну, или поставить горчичники на икроножные мышцы – это вызовет отток крови от головы, и смягчит приступ.
Что делать, если у взрослого или ребенка красные веки глаз
Красные веки глаз у взрослого и у ребенка встречаются довольно часто. Они могут быть признаком усталости, бессонных ночей.
Однако довольно часто причинами красных век у ребенка и взрослого становятся блефарит (двустороннее воспаление краев век) и всем известный ячмень. Склонность к хроническому течению – характерная особенность данных патологий. Болезнь затухает, а потом снова возвращается. Это связано с тем, что причинным фактором является та или иная патология глаза или других органов и систем человеческого организма.
Это может быть близорукость, хронические заболевания желудочно-кишечного тракта, аллергический статус, сахарный диабет, хронические инфекции, глистные инвазии, анемии, а также тяжелые хронические заболевания или недавно перенесенные инфекции, ослабившие организм.
При отсутствии адекватного лечения воспалительный процесс закономерно переходит с краев век на конъюнктиву. В результате к симптому «красные веки глаз» добавляется симптом «красные глаза» – возникает хронический блефароконъюнктивит, характеризующийся таким же упорным течением.
Таким образом, при подозрении на хронический блефарит или рецидивирующий ячмень, необходима консультация врача. Только тщательное обследование обеспечит полноценное лечение.
Блефарит – одно из наиболее распространенных глазных заболеваний. Это двустороннее, как правило, хроническое воспаление краев век. Женщины страдают блефаритом намного чаще, чем мужчины. Заболевание развивается, как правило, после 30-35 лет. С возрастом вероятность возникновения блефарита увеличивается.
Основные симптомы блефарита: покраснение и утолщение век, образование корочек, под которыми нередко находятся язвы. Пациенты жалуются на боль, жжение, ощущение инородного тела в глазу, тяжесть век, быструю утомляемость глаз, ухудшение общего самочувствия.
Причиной хронического неспецифического воспаления краев век становится собственная микрофлора. Полость конъюнктивы в норме заселена множеством микроорганизмов, которые вреда человеку не приносят. При наличии определенных общих или/и местных факторов, возможна активация условно-патогенной микрофлоры, и возникновение хронического блефарита.
Общие факторы, способствующие возникновению блефарита:
- общее ослабление организма после перенесенных заболеваний (анемия, авитаминоз, неблагоприятные санитарно-гигиенические условия);
- токсико-аллергические заболевания;
- хронические инфекции, грибковые поражения, глистные инвазии;
- сахарный диабет;
- хронические патологии желудочно-кишечного тракта.
Местные факторы, способствующие возникновению блефарита:
- некорригированные или неправильно корригированные близорукость, дальнозоркость или астигматизм;
- патология органа зрения воспалительного характера (конъюнктивит, воспаление слезной железы и др.).
Различают следующие формы блефарита: чешуйчатый, язвенный, ангулярный и мейбомиевый.
Чешуйчатый блефарит, или себорея век, характеризуется появлением чешуек между ресницами (наподобие перхоти), после снятия которых на коже обнаруживается покраснение и припухлость. Симптомы блефарита данной формы выражены умеренно. Заболевание может длиться годами, пока вызвавший его фактор не будет устранен. Часто чешуйчатый блефарит осложняется конъюнктивитом.
В случае язвенного блефарита при снятии чешуек на коже век обнажаются эрозии и язвы. При снятии корочек удаляются и ресницы, при этом из обнажившегося фолликула выступает желтоватое гнойное содержимое. Симптомы воспаления при язвенном блефарите выражены более ярко. После перенесенного язвенного блефарита могут возникать такие осложнения, как рубцовая деформация и заворот век, уменьшение количества и неправильный рост ресниц.
Мейбомиевый блефарит протекает с преимущественным поражением мейбомиевых желез (видоизмененных сальных желез, расположенных по краю век). При осмотре внутренней стороны краев век видны увеличенные железки, из которых при надавливании выделяется маслянистый секрет. Гиперсекреция желез вызывает развитие конъюнктивита.
Лечение неспецифических блефаритов, вызванных условно-патогенной флорой — комплексное, и должно включать лечение патологического состояния, ставшего причиной блефарита (анемия, глистная инвазия, заболевание желудочно-кишечного тракта, диатез у детей, сахарный диабет и др.).
Ангулярная форма блефарита характеризуется красными уголками глаз. Кожа здесь отекает, часто наблюдается мокнутие и эрозии, из углов глазной щели при надавливании выделяется пенистое содержимое. Часто встречается у подростков.
Вызывается ангулярный блефарит специфичным микроорганизмом – диплобациллой Моракса-Аксенфельда, поэтому лечение этиологическое (направленное на причину заболевания): 1% цинковая мазь. Лечащий врач: офтальмолог.
Демодекозный блефарит также имеет специфического возбудителя – клеща Demodex, паразитирующего в луковицах ресниц. Заражение происходит через одежду, предметы гигиены, а также подушки, наполненные пухом и пером.
Продукты жизнедеятельности клеща раздражают край век и вызывают блефарит, который часто осложняется конъюнктивитом. Характерный признак демодекозного блефарита – муфточки на ресницах.
При подозрении на демодекозный блефарит необходимо обратиться к офтальмологу, который назначит соответствующее лечение (препараты метронидазола).
Ячмень – острое гнойное воспаление волосяного фолликула реснички или/и близлежащей сальной железы. Вызывается, как правило, золотистым
. Частые множественные ячмени указывают на серьезные проблемы в организме: снижение
на фоне хронических заболеваний, сахарный диабет, заболевания желудочно-кишечного тракта, хронические инфекции и глистные инвазии.
Если ячмень у ребенка рецидивирует — следует проверить остроту зрения. Очень часто причиной ячменя у детей и взрослых бывает некорригируемая аметропия (близорукость). Однако у взрослого такое осложнение вызывается конъюнктивитом или блефаритом, а у ребенка ячмень возникает в результате банального втирания инфекции (у близоруких детей глаза быстро устают, и они трут их руками).
Заболевание начинается с покраснения и припухлости на ограниченном болезненном участке века. Через 2-3 дня образуется гнойничок (болезненность к этому времени несколько снижается), который вскоре вскрывается.
У детей и ослабленных взрослых ячмень может протекать по типу фурункула: образуется большой гнойник, после вскрытия которого остается шрам.
Безусловно, можно лечить ячмень народными средствами. Однако при этом следует помнить, что осложнения безобидной на первый взгляд инфекции могут быть крайне серьезными – абсцесс (нарыв) века, гнойный менингит (воспаление оболочек головного мозга) и даже сепсис (заражение крови).
Кроме того, лечение ячменя народными средствами не включает этиотропной терапии (устранения причины заболевания) и болезнь будет возвращаться снова и снова. Поэтому в случае ячменя у ребенка, или рецидивирующего ячменя у взрослого, следует обязательно обратиться к офтальмологу.
Анатомия глаза: строение слезных органов
Слезный аппарат глаза обеспечивает омывание глаза слезой – секретом, выполняющим важную защитную функцию (предохраняет глаз от пересушивания, имеет бактерицидные свойства, способствует вымыванию инородных тел).
Анатомия слезных органов глаза достаточно сложна. Слезная железа находится в специальной выемке лобной кости в верхнебоковом углу орбиты (глазной впадины). Вырабатываемая железой слеза постоянными мигательными движениями век перегоняется во внутренний угол глаза, где на краях верхнего и нижнего век берут свое начало слезные канальцы, впадающие в слезный мешок. Слезный мешок расположен на внутренней стороне глазницы слепым концом вверх, его нижняя часть соединена с носовой полостью путем носослезного протока. Круговая мышца глаза сращена со стенкой слезного мешка: сокращаясь, она всасывает слезу через слезные канальцы в слезный мешок.
Острый дакриоаденит. Симптом «красное верхнее веко»
Острый дакриоаденит часто развивается как осложнение острых инфекционных процессов, таких как:
Процесс, как правило, односторонний (может быть двусторонним при паротите). Заболевание протекает очень бурно. В области железы (в наружном углу) верхнее веко красное, отекшее и, в дальнейшем, приобретает характерную S-образную форму.
Глазное яблоко смещается книзу и кнутри, вследствие чего его подвижность резко ограничивается, поэтому при взгляде вверх и в сторону больного глаза возникает двоение в глазах.
Заболевание сопровождается резким ухудшением общего состояния пациента: повышением температуры, головной болью, нарушением аппетита и сна.
Иногда при бурном течении острый дакриоаденит осложняется абсцедированием (нарыванием), однако чаще всего при адекватном лечении болезненный инфильтрат (уплотнение железы) рассасывается в течение 10-12 дней, и наступает полное выздоровление.
Терапия острого дакриоаденита состоит, прежде всего, в лечении общего заболевания. Поэтому лечащие врачи – офтальмолог и терапевт (педиатр), а в случае кори, паротита, скарлатины или другой специфической инфекции – офтальмолог и инфекционист.
Синдром Шегрена – аутоиммунное заболевание, то есть патология, вызванная агрессией иммунной системы человека против клеток собственного организма. Чаще всего при синдроме Шегрена поражаются слезные и слюнные железы. У женщин данная патология возникает в 10-25 раз чаще, чем у мужчин. Заболевание начинает свое развитие преимущественно в зрелом возрасте (30-50 лет).
Вследствие нарушения секреции слезной жидкости у больных возникает хроническое воспаление внешних оболочек глаза – конъюнктивы и роговицы.
Пациентов беспокоит красный цвет белков глаз, резь и жжение, ощущение инородного тела в глазу, зуд, светобоязнь. При плаче слеза не выделяется.
Распознать патологию помогут другие признаки синдрома Шегрена. При поражении слюнных желез наблюдается сухость ротовой полости, атрофия сосочков языка, стремительное разрушение зубов пришеечным кариесом. Кроме того, для синдрома Шегрена характерны боли в суставах. Нередкий признак – увеличение лимфатических узлов, печени или селезенки.
Лечащие врачи: ревматолог и офтальмолог.
встречается у 5% детей данной возрастной группы. Это состояние рассматривается как пограничное между нормой и патологией. Воспаление слезного мешка у новорожденных возникает в результате запоздание раскрытия костной части носослезного протока.
Характерный признак дакриоцистита – гнойное отделяемое из слезных канальцев в первые недели жизни ребенка. Покраснение глаз при воспалении слезного мешка выражено не сильно, однако из-за данного симптома дакриоцистит новорожденных часто путают с конъюнктивитом.
Лечение дакриоцистита новорожденных назначает офтальмолог. В некоторых случаях могут понадобиться дополнительные методы исследования, а при подтверждении серьезной врожденной патологии – оперативное вмешательство (хирургическое восстановление проходимости носослезного протока).
Однако в большинстве случаев для устранения патологии достаточно регулярного массажа слезного мешка, который обученные специалистом родители проводят самостоятельно в домашних условиях.
Анатомия глаза: конъюнктива
Конъюнктива – слизистая оболочка глаза, которая покрывает веки с внутренней стороны, переходит на глазное яблоко и выстилает его вплоть до роговицы (оболочки, покрывающей радужку глаза). Таким образом, когда глаз закрыт, образуется конъюнктивальный мешок – узкое пространство между веками и глазом, выстланное слизистой оболочкой.
Поскольку конъюнктива плавно переходит с одной стороны в кожу век, а с другой – в роговицу, воспалительные процессы могут с кожи век и роговицы распространяться на конъюнктиву (блефароконъюнктивит, кератоконъюнктивит) и, наоборот, конъюнктивиты могут осложняться блефаритами и кератитами.
Через слезные канальцы конъюнктива соединяется со слезным мешком и полостью носа, что создает предпосылки для взаимосвязи патологий носовых пазух и воспалительных заболеваний глаза.
Конъюнктива имеет густую сеть кровеносных сосудов, поэтому воспалительные процессы в слизистой оболочке глаза сопровождаются выраженным покраснением, которое уменьшается по направлению к роговице.
Основная функция конъюнктивы – защитная. Слизистая оболочка глаза содержит множество дополнительных слезных желез, секрет которых обладает выраженными бактерицидными свойствами. Частое мигание способствует вымыванию инородных тел. Кроме того, выделяемая жидкость облегчает движения глаза.
Согласно статистическим данным, каждый четвертый пациент на амбулаторном приеме у
обращается по поводу острого или хронического конъюнктивита. Таким образом, конъюнктивиты – одно из наиболее распространенных заболеваний в офтальмологической практике.
По причинному фактору все конъюнктивиты можно разделить на три большие группы: инфекционные (бактериальные, вирусные, грибковые, хламидийные), аллергические и дегенеративные. Иногда отдельно выделяют конъюнктивиты, вызванные общими заболеваниями (корь, ветряная оспа, дифтерия, туберкулез), и воспаления конъюнктивы, возникшие в результате воздействия неблагоприятных факторов внешней среды (механическое или химическое раздражение).
В последнее время особенно возросло число аллергических конъюнктивитов, которыми по данным ВОЗ страдает около 15% населения земли.
Различают также острые и хронические конъюнктивиты. Острые конъюнктивиты чаще всего возникают у детей, реже – у стариков, еще реже – у людей среднего возраста. Хронические же формы данного заболевания чаще всего поражают людей среднего и пожилого возраста.
Для всех видов конъюнктивитов характерно преимущественно двустороннее поражение, причем глаза могут поражаться поочередно, и с разной выраженностью воспалительного процесса.
Больные жалуются на боль в глазу, жжение, слезотечение, ощущение инородного тела в конъюнктиве. Нарушение зрения не характерно, но возможны жалобы на замутненность поля зрения, которое возникает из-за выделения большого количества секрета. Иногда присоединяется светобоязнь. Могут быть выражены общие симптомы: лихорадка, головная боль, недомогание. При осмотре: глаз красный, отмечаются гнойные, слизисто-гнойные или слизистые выделения из конъюнктивы.
Лечение при конъюнктивитах назначает офтальмолог; в случае специфической инфекции (дифтерия, краснуха, корь, ветряная оспа) – инфекционист; при аллергических конъюнктивитах часто необходима консультация аллерголога, по поводу дистрофических процессов в конъюнктиве обращаются к офтальмологу и терапевту.
Острый неспецифический конъюнктивит начинается внезапно. Процесс, как правило, возникает на одном глазу, а затем переходит на другой глаз. При этом отделяемое из конъюнктивы очень быстро меняет свой характер от слизистого к гнойному.
При отсутствии адекватного лечения может переходить в хроническую форму.
Хронический неспецифический конъюнктивит Причиной хронического неспецифического конъюнктивита могут быть неблагоприятные условия внешней среды (пыль, газ, химические вещества). Также способствуют активации местной условно-патогенной флоры различные хронические заболевания организма, авитаминозы, анемия.
У взрослых хронический неспецифический конъюнктивит часто возникает как осложнение хронического блефарита, у детей – как переход острого процесса в хроническую форму.
При хронической форме симптомы конъюнктивита выражены слабо, болезнь протекает с периодами ремиссий и обострений.
Пневмококковый конъюнктивит Болеют преимущественно дети. В детских коллективах пневмококковый конъюнктивит может принимать эпидемический характер.
Характерно острое течение, двустороннее поражение, часто точечные кровоизлияния в склеральной части конъюнктивы (красные пятна на глазу), образование белесых пленок на конъюнктиве, которые легко снимаются. Прогноз благоприятный.
Дифтерийный конъюнктивит В случаях, когда профилактическая иммунизация не проводилась, дифтерийный конъюнктивит протекает крайне тяжело. Начинается заболевание с резкого болезненного уплотнения и отека век. Затем отек размягчается, и появляется слизисто-гнойное, нередко кровянистое, отделяемое из конъюнктивы. Характерно образование грязно-серых пленок, плотно спаянных с подлежащей тканью. При насильственном отделении пленок поверхность кровоточит.
Для дифтерийного конъюнктивита характерен переход процесса на роговицу с образованием ползучей язвы роговицы, которая часто становится проникающей, в результате чего наступает сморщивание глаза.
При выздоровлении на месте пленок образуются звездчатые рубцы, что нередко приводит к рубцовым осложнениям (симблефарон — сращение конъюнктивальной оболочки век и глазного яблока, заворот век).
У иммунизированных пациентов заболевание протекает, как правило, в легкой крупозной форме (80% случаев дифтерийных конъюнктивитов). Все симптомы выражены более слабо. Характерно образование пленок, которые отделяются значительно легче, и обнаженная поверхность при этом кровоточит незначительно. При заживлении рубцы не образуются.
В 8% случаев дифтерийный конъюнктивит протекает по типу острого неспецифического конъюнктивита.
Гонорейный конъюнктивит и бленнорея новорожденных Возникает вследствие заноса бактерий с половых органов (через руки, предметы гигиены, от матери к ребенку при родах).
Течение острое, тяжелое. Кожа век приобретает багрово-синюшный оттенок. Конъюнктива век отекает и собирается в складки. Обильное кровянистое, а затем гнойное, отделяемое. Процесс часто переходит на роговицу (15-40% случаев), при этом быстро происходит развитие и прободение язвы роговицы, приводящее к потере глаза.
Гонорейный конъюнктивит у новорожденных сегодня встречается крайне редко. Характерная особенность данного заболевания — у старших детей он протекает тяжелее, чем у новорожденных, а у взрослых тяжелее, чем у детей. Поражается, как правило, один глаз.
Острый эпидемический конъюнктивит Вызывается специфическим возбудителем – палочкой Коха-Уикса. Преимущественно болеют дети. В летне-осенний период наблюдаются эпидемические вспышки. Основной путь передачи – контактный (через грязные руки), возможно через воду (умывание в общем тазу). Значительную роль в разносе инфекции играют мухи.
Характерен выраженный отек конъюнктивы, поэтому слизистая оболочка глазного яблока видна в глазной щели в виде двух треугольников, обращенных основаниями к зрачку. Возможны множественные кровоизлияния в нижней части конъюнктивы (симптом: красные пятна на глазу).
Отделяемое из конъюнктивы — сперва скудное слизистое (характерный симптом – невозможность открыть утром глаз из-за склеенности ресниц), затем обильное гнойное. Иногда образуются легко снимаемые пленки. Прогноз, в целом, благоприятен, но у ослабленных детей возможен переход процесса на роговицу.
Диплобациллярный (ангулярный) конъюнктивит Вызывается диплобациллой Моракса-Аксенфельда. Характерно изначально хроническое течение.
Процесс, как правило, двусторонний, локализуется в уголках глаз (симптом: красный угол глаза). Для данной патологии типично скудное слизистое тягучее отделяемое, которое, образуя пленку на поверхности глаза, ухудшает зрение. В уголках скапливаются восковидные пробки.
Характерно сопутствующее воспаление кожи в уголках глаз – она краснеет, мокнет, могут образовываться болезненные трещины.
– особый тип микроорганизмов, проявляющий свойства бактерий и
. Разные виды хламидий вызывают два различных заболевания:
и паратрахому (конъюнктивит с включениями).
ТрахомаТрахома – хронический конъюнктивит, вызываемый специфическими серотипами хламидий. Поражение глаз, как правило, двустороннее, характеризуется длительным стадийным течением с переходом процесса на роговицу, что приводит к ее васкуляризации (образование так называемого паннуса). На последних стадиях заболевания возникают характерные рубцы на конъюнктиве, и рубцовая деформация век. Передается контактным путем, инкубационный период — около двух недель.
По оценке ВОЗ трахома — на первом месте среди причин слепоты в мире. Встречается в странах Африки, Азии и Ближнего Востока. Заражение европейцев возможно при посещении эпидемически опасных регионов.
Паратрахома В последние годы отмечается возрастание числа хламидийных конъюнктивитов в развитых странах. Сегодня они составляют до 15-30% от всех инфекционных поражений слизистой оболочки глаза. Такой рост заболеваемости связан с распространенностью генитальных хламидийных инфекций.
Женщины болеют в 2-3 раза чаще. Заболевание, как правило, возникает в молодом возрасте (20-30) лет. Процесс чаще односторонний.
Отдельно выделяют хламидийный конъюнктивит новорожденных, который составляет сегодня 40% от всех конъюнктивитов, развивающихся у детей первых недель жизни. Заражение происходит во время прохождения ребенка через родовые пути инфицированной матери.
Характерный признак хламидийных конъюнктивитов – образование фолликулов (узелков) на конъюнктиве, и вовлечение в процесс роговицы. Однако, в отличие от трахомы, прогноз при паратрахоме благоприятный.
В отличие от бактериальных и хламидийных, при вирусных конъюнктивитах, как правило, выражена общая реакция организма. Другой характерный признак вирусной патологии – увеличение лимфатических узлов.
Чаще всего вирусные конъюнктивиты начинаются с катаральных явлений и общих симптомов (повышение температуры, недомогание, головная боль и т.п.).
Заболеваемость вирусными конъюнктивитами нередко носит характер эпидемических вспышек.
Аденовирусный конъюнктивит В зависимости от вида возбудителя аденовирусный конъюнктивит может протекать как фарингоконъюнктивальная лихорадка или как эпидемический кератоконъюнктивит.
Для фарингоконъюнктивальной лихорадки характерна триада симптомов: высокая температура, фарингит (острое воспаление глотки) и доброкачественный фолликулярный конъюнктивит (в отличие от трахомы, узелки при аденовирусной инфекции заживают без образования рубцов). Данная патология не носит эпидемиологический характер.
Эпидемический кератоконъюнктивит – госпитальная инфекция с высокой степенью контагиозности (очень заразна). Протекает как хроническое заболевание с определенной стадийностью (сначала отмечается общее недомогание, затем явления конъюнктивита, и наконец, после светлого промежутка, поражение роговицы). Процесс двусторонний, причем оба глаза поражаются не одновременно, и с разной интенсивностью (воспаление на втором глазе протекает легче). Инфильтраты в роговице могут сохраняться месяцами. Однако прогноз, в целом, благоприятен.
Эпидемический геморрагический конъюнктивит Данное заболевание характеризуется сверхкоротким инкубационным периодом (12-48 часов) и высокой контагиозностью, поэтому распространяется по типу молниеносных эпидемических вспышек.
Характерно острое начало, двустороннее поражение, множественные кровоизлияния в конъюнктиву, а также желтые пятна на слизистой оболочке глаза. Прогноз благоприятен.
Герпетический конъюнктивит Герпетический конъюнктивит вызывается вирусом герпеса и может протекать в очень разных формах. Характерна односторонность процесса, появление герпетических высыпаний на коже век и конъюнктиве, и вовлечение роговицы.
Симптом красных глаз при кори – характерный ранний признак данного заболевания, имеющий важное диагностическое значение. Как правило, симптомы воспаления конъюнктивы появляются на второй день болезни еще до появления
. Помощь в дифференциальной диагностике может оказать другой ранний симптом кори – сыпь на слизистой оболочке щек (пятна Беликова-Филатова).
Конъюнктивит при кори имеет тенденцию к распространению процесса на роговицу глаза. С самого начала присутствуют светобоязнь и болезненное сжатие век. На роговице возникают мелкие эрозии, слизистая оболочка глаза отечна, ярко красного цвета.
Прогноз конъюнктивита при кори в целом благоприятен, однако в период выздоровления на фоне снижения сопротивляемости организма возможно развитие различных офтальмологических осложнений от упорно рецидивирующих ячменей до развития ползучей язвы роговицы.
Конъюнктивит при краснухе возникает на фоне развернутой клиники данного заболевания, и протекает, как правило, в легкой форме.
Симптом красного глаза при коклюше обусловлен кровоизлияниями в конъюнктиву, возникающими при приступах сильного кашля. В ряде случаев этот признак имеет диагностическое значение.
Конъюнктивит при ветряной оспе сопровождается высыпанием характерных для ветрянки пустул на коже, слизистой оболочке век и конъюнктиве глаза, после вскрытия которых образуются неглубокие язвочки. Течение подострое. Указывает на тяжелую форму ветряной оспы, однако прогноз благоприятен. Очень редко у ослабленных детей возможен переход процесса на роговицу и внутренние оболочки глаза.
Регистрируется ежегодное увеличение заболеваемости аллергическими конъюнктивитами, что связано, прежде всего, с неблагоприятной экологической обстановкой в современном мире.
Аллергический конъюнктивит представляет собой реакцию на раздражение определенным аллергеном, и проявляется воспалительным отеком век и конъюнктивы, зудом, появлением узелков-фолликулов на конъюнктиве. Иногда в процесс вовлекается роговица, что приводит к нарушению зрения.
Возникает, как правило, у людей, склонных к аллергическим реакциям.
Лекарственный аллергический дерматоконъюнктивит Возникает в результате лечения глаз высокоаллергенными медикаментами (антибиотики, сульфаниламиды, витамины и т.п.). Характерные симптомы: сочетанное поражение кожи век и конъюнктивы, отек, сильный зуд, крапивница, повышение температуры.
Аллергический конъюнктивит при поллинозеПоллиноз – сезонное аллергическое заболевание, связанное с цветением определенных растений.
Конъюнктивит при поллинозе может протекать в острой и хронической формах.
Для острой формы характерно необычайно быстрое и бурное начало. Отек конъюнктивы при этом бывает настолько выражен, что роговица буквально утопает в воспалительно измененной слизистой оболочке глаза. Довольно часто происходит переход воспаления на роговицу.
Однако более характерно хроническое течение с умеренной выраженностью воспаления конъюнктивы.
Как правило, присутствуют все остальные симптомы поллиноза: отек слизистой оболочки носа и насморк, общее недомогание.
Весенний катар Весенний катар возникает в результате повышенной чувствительности к ультрафиолетовому излучению. Чаще всего болеют дети в возрасте 3-7 лет, преимущественно мальчики.
Заболевание протекает упорно, хронически. Наиболее характерный признак – сосочковые разрастания на конъюнктиве хряща верхнего века. В тяжелых случаях в процесс вовлекается роговица, при этом возможно развитие язвы роговицы.
Среди воспалительных заболеваний конъюнктивы, вызванных дегенеративными процессами, наиболее распространен
. Он возникает в результате нарушения продукции слезной жидкости и нормального функционирования поверхностной слезной пленки на слизистой оболочке глаза.
Особенно часто данный синдром возникает в среднем возрасте и у пожилых людей. У лиц в возрасте до 40 лет синдром сухого глаза может быть вызван различными неблагоприятными факторами внешней среды (электромагнитные излучения от офисных приборов, воздействие кондиционированного воздуха, запыленность или задымленность). Пагубное влияние на слезную пленку оказывают операции на глазу, злоупотребление косметикой, ношение контактных линз.
Для синдрома сухого глаза характерно сочетанное поражение конъюнктивы и роговицы, часто приводящее к эрозиям и язве роговицы.
Больные жалуются на жжение и сухость в глазу, плохую переносимость ветра и дыма, тягучие выделения из конъюнктивы. Любые инстилляции лекарственных препаратов в глаз вызывают неприятные ощущения.
Необходима дифференциальная диагностика с синдромом Шегрена, при котором также наблюдается поражение слюнных желез и артралгии.
Роговая оболочка, подобно стеклу над циферблатом часов, накрывает зрачок и радужку глаза, защищая внутренние оболочки от неблагоприятных воздействий. Кроме того, роговица участвует в преломлении света в оптической системе глаза, поэтому при воспалительных процессах в роговой оболочке закономерно происходит снижение зрения.
Синдром красного глаза при кератите включает так называемую перикорнеальную инъекцию. Если при воспалении конъюнктивы краснота теряет интенсивность по направлению к радужке, то при перикорнеальной инъекции, наоборот, патологическая окраска локализуется в области перехода конъюнктивы в роговицу. Кроме того, перикорнеальная инъекция имеет фиолетовый оттенок, она более глубокая и отдельные увеличенные сосуды различить невозможно.
Поскольку воспаления конъюнктивы и роговицы нередко протекают сочетано как кератоконъюнктивиты, то часто присутствует смешанная – конъюнктивальная и перикорнеальная инъекция.
Кроме того, для кератитов характерен так называемый роговичный синдром: слезотечение, светобоязнь и блефароспазм (болезненное сжатие век).
При появлении таких симптомов кератита, как перикорнеальная инъекция, роговичный синдром и снижение зрения, необходимо срочно обратиться к офтальмологу, поскольку воспаления роговицы угрожают стойким снижением зрения вплоть до полной слепоты.
Если вы увидели красное пятнышко или лопнувший капилляр на глазу у вашего чада, не ждите, пока это пройдет само.
Зачастую такое явление может быть вызвано серьезной патологией, которая без правильного ухода может привести к потере зрения.
Поэтому нужно как можно скорее обратиться к доктору, который определит причину появления красноты.
Почему у ребенка покраснел белок глаза и что делать родителям в этом случае? Ответы на эти вопросы дадим в нашей статье.
Если глаз ребенка покраснел, появилась капиллярная сеточка, постарайтесь найти причину этому. Если вам удастся устранить провоцирующий фактор, уйдет и само покраснение.
Если же причиной является внутреннее заболевание, обращения к врачу и лечения не избежать.
Причинами, вызвавшими покраснение, могут быть:
Если вы не смогли определить причину покраснения самостоятельно, незамедлительно обратитесь к врачу.
Если на глазу у ребенка появилось пятнышко красного цвета, скорее всего причиной этому является одно из таких состояний:
Важно лишь устранить причину его появления. Осуществляйте систематический контроль над артериальным давлением крохи, обратитесь к врачу.
Большие нагрузки. Если ребенок поднимает тяжести, у него в капиллярах временно повышается давление и возникают кровоизлияния (красное пятнышко или точка внутри на белке глаза). В этом случае не нужно паниковать, кровоизлияния пройдут сами. Резкое возрастание давления внутри глаза. Измерить давление может только врач. С ним стоит проконсультироваться, если пятнышки или красные сосудики в глазах у ребенка появляются слишком часто и долгое время не исчезают.
Кроме этих причин образования кровоизлияний, существует еще одна – красные сосуды в глазах (на склерах) у новорожденного ребенка могут быть врожденным дефектом. Красные пятнышки не ухудшают зрение малыша и являются совершенно безвредными.
Если же вы считаете, что красные капилляры в глазах у грудничка портит внешность ребенка, стоит обратиться к врачу для определения возможности его удаления.
Так почему у ребенка может быть красный глаз внутри? Причинами появления красноты могут стать и болезни различного характера:
Еще немного полезной информации о том, почему у детей могут покраснеть глаза:
Вне зависимости от причины покраснения за глазами потребуется особый уход. Осуществлять его нужно в комплексе с назначенным лечением.
Тогда выздоровление ускорится, и состояние ребенка улучшится. Как правильно осуществлять уход и лечение, расскажет офтальмолог на приеме.
Сразу же после обнаружения у ребенка красноты максимально выполняйте эти правила и не затягивайте с визитом к офтальмологу. Лишь врач сможет точно определить причину заболевания.
Терапия зависит от того, из-за чего возник этот синдром. Очень часто врач прописывает капли или мазь.
Если заболевание более серьезное, назначают сильные медикаменты. Лечение может быть комплексным, включающим различные лечебные процедуры, которые вам опишет доктор.
В любом случае, чтобы помочь малышу, нужно отвести его к врачу и следовать дальнейшим указаниям профессионала.
Есть ряд правил, которые нужно соблюдать, чтобы добиться скорейшего выздоровления:
Лучшее лечение – это профилактика. Следите за гигиеной малыша, чаще мойте руки. Наблюдайте за здоровьем глаз ребенка.
Если вы заметили лопнувший капилляр на глазу, появившийся без видимых на то причин, обратитесь за помощью к специалисту. Врач обследует пациента, поможет устранить данную проблему и вернет глазам здоровье.
источник
- http://baby-mother.ru/pochemu-u-podrostka-krasnye-glaza.htm
 различные аллергии, при которых глаз не только краснеет, но еще слезится и чешется,
различные аллергии, при которых глаз не только краснеет, но еще слезится и чешется, Если глазик покраснел вследствие попадания инородного тела, объект нужно аккуратно извлечь или обратиться по этому поводу к доктору.
Если глазик покраснел вследствие попадания инородного тела, объект нужно аккуратно извлечь или обратиться по этому поводу к доктору.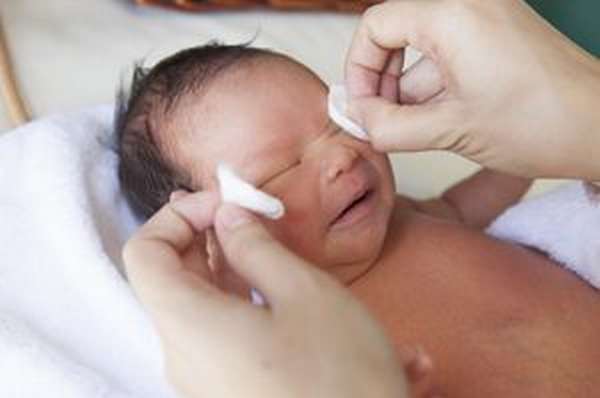 при бактериальной инфекции назначаются антибактериальные мази: например, тетрациклин,
при бактериальной инфекции назначаются антибактериальные мази: например, тетрациклин,