


—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
Как Снимают Швы После Операции На Глаза
https://vk.com/topic-305423_36188443
https://vk.com/topic-302166_35484329
https://vk.com/topic-302104_35715942
После проведения операции при астигматизме, швы снимают не раньше
чем .
10 май — 1 — migrainesurgeryru Простое удаление швов . РИНОПЛАСТИКА ДЕНЬ 10/ СНИМАЮТ ШВЫ / РАССКАЗ КИРЫ О СВОЕЙ ОПЕРАЦИИ — Duration: 7:54.
снятие швов после удаления катаракты. Врач которая делала операцию
сказала, что швы нужно снять через три месяца . Прошло три месяца и на
осмотре другая врач, сказала что швы снимать не обязательно . Почему так.
Здравствуйте! Скажите, на какой день снимаются швы после операции на .
Швы снимают через 4-5 после практически любой операции на глазах .
29 авг . Стежки после операции по пересадке роговицы. после операции по
замене хрусталика:) тож швы были, их жутко неприятно снимать .
Мне после операции на глаза , снимали швы . Мне почему то щекотно было.
Я когда глазом моргну, меня сразу ругает врач. Щекотно .
Скажите, больно ли потом снимать швы ? . Снятие швов после операции .
Вот это да — до темноты в глазах больно, когда снимали !
Центра диагностики и хирургии заднего отдела глаза . После операции
экстрасклерального пломбирования ваш глаз заклеивают повязкой для того,
чтобы защитить . Эти швы обычно снимают через 10-14 дней после
операции .
В течение первых дней после операции возможны слезотечение, . Это
объясняет, почему роговичные швы желательно снимать не ранее, чем
через .
Когда снимают швы , и как в дальнейшем нужно ухаживать за глазами, для .
Швы после операции , может снять только врач в стерильных условиях, для .
защитить глаза от воздействия ультрафиолета и избежать пигментации .
Периодически покраснения глаза могут возникать и в будущем, т.к. Швы
обычно снимают через 5-7 дней после операции . Напоминаем Вам, в .
19 ноя . Дело в том что я немного запутался со сроком снятия шва . так долго, и
снять его можно через 9 месяцев после операции . После ЭЭК швы можно
снимать через 6 месяцев. Сайт про глаза и их заболевания.
27 07 . Но теперь появилась боль в глазах , обратились к окулисту в поликлинику,
который . Правильно ли это, через два года снимать швы ? . В течение
двух лет после операции шов, наложенный на роговицу, скорее .
Через 3 недели после операции на правом глазу, этот глаз .. Глаза такие
красные по тому что они отвергают шовный материал. Швы снимают
через 3-4 месяца, если нет отторжения шовного материала.
20 ноя . Моя история. Операция на глазах .. Так пролетели 1,5 недели
восстановления после операции . Снимать швы было немного боязно.
Здравствуйте! Скажите, на какой день снимаются швы после операции на
катаракту и глаукому . Почему на глазах ощущение масляной пленки?
Если после операции глаз снова начинает косить, то обычно когда это
происходит, .. Бывает такое что швы вобще не снимаются ? . И глаза
довольно бытро устают, под вечер бывает ощущение песка в глазу.
В течение 1,5-2 месяцев после операции состояние глаза будет . Есть ли у
Вас швы и когда их необходимо снимать , Вас предупредит лечащий врач.
Для того, что бы защитить глаза от раздражающего действия яркого света,
ветра и пыли на . Швы обычно снимают через 5-7 дней после операции .
После операции необходима профилактика инфекционного процесса, .
Швы с роговицы снимают через 1,5-3 месяца (в зависимости от размера, .
Поэтому сказать сразу через сколько дней снимают швы для всех не . Шв
источник
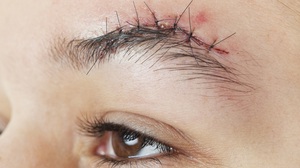
Накладывает и снимает швы врач, а необходимы они для срастания тканей. На какой день снимают швы после операции и как именно — зависит от совокупности факторов.
Например, от части тела, на которую они накладываются, от повреждений тканей и особенностей восстановления человеческого организма. Также на это влияет, помимо всего прочего, возраст пациента.
Независимо от характера раны, шовный материал удаляется из неё только при надёжном срастании её краёв. Но со снятием шовных нитей важно не затягивать, так как это может вылиться в серьёзные проблемы, если эти нити не удалить своевременно. При ношении дольше необходимого они врастают в кожу, что в дальнейшем оставляет на ней заметные рубцы. Кроме того, есть опасность нагноения шва.
В зависимости от раны пациенту может накладываться один из двух видов швов — каждый со своими достоинствами и недостатками:
-
Погружные. Если вам наложили именно их, то волноваться по поводу их снятия не стоит. Они состоят из натуральных материалов, которые постепенно рассасываются в тканях пациента естественным образом, не вызывая отторжения у организма. Их недостатком является малая прочность, поэтому, нося такие швы, нужно соблюдать осторожность, избегая резких движений и чрезмерных нагрузок. Состоять эти швы могут, например, из тонких овечьих кишок (кетгут). Их рассасывание — полностью естественный процесс без последствий для человека, обусловленный гидролизом и ферментами тканей;
- Съёмные. Они не рассасываются сами, а подлежат удалению после того, как рана срастётся. Такие швы имеют достоинство в виде прочности, существенно превосходящей прочность погружных. Соответственно, со съёмными нитями пациент может вести более активный образ жизни. Изготавливают их как из натуральных материалов наподобие шёлка, так и из синтетических — нейлона, капрона и других. Также бывают металлические швы в виде скоб и проволок.
Независимо от вида швы должны отвечать определённым требованиям: не препятствовать кровообращению в тканях раны, не терять прочности до её заживления и не оставлять в ней полостей.
Существует множество факторов, от которых зависит, когда именно после операции происходит удаление шовных нитей. Единственное, что можно однозначно сказать по этому поводу — после сращения краёв раны, а это зависит от того, насколько она серьёзна, где находится и каковы особенности организма пациента. Наиболее длительное время на восстановление требуется пожилым людям и тем, чей организм ослаблен болезнями.
Факторы, влияющие на сроки снятия швов:
- общее состояния организма;
- появление осложнений после операции;
-
способность тканей к восстановлению;
- характер операции;
- область операции;
- глубина разреза;
- шовный материал;
- наличие состояний, осложняющих восстановление организма (недугов, не связанных с операцией, но влияющих на общее состояние больного);
- возникновение инфекции (при инфицировании разреза нити удалят, чтобы рана была открыта).
Дать однозначный ответ на вопрос о том, через сколько дней снимают швы после операции, нельзя. В каждом отдельном случае сроки индивидуальны. Для того чтобы их уточнить, нужно разговаривать с врачом и трезво оценивать состояние своего организма. Можно говорить только о приблизительных сроках снятия, взятых из статистики и медицинской литературы:
- при операции на лице или шеи — снимаются через 4−5 дней;
- на голове — через 6 дней;
- в областях груди — через 10−14 дней;
- с прооперированной стопы или голени — через 10−12 дней;
- при локальных операциях брюшной области — через 6−8 дней;
- после ампутаций снимаются по истечении 12 дней.
В среднем, если брать во внимание статистику, швы чаще всего снимаются через 6−9 дней. Сам этот процесс осуществляется путём вытягивания узла нити вверх до тех пор, пока скрытая в тканях нить не покажется над кожей и её не перережут. При длинных ранах сначала снимается первая половина швов, а через несколько дней — вторая половина.
Срок может варьироваться в зависимости от используемых шовных нитей. Врач подбирает для них тот материал, который отвечает требованиям для заживления каждой конкретной раны. Именно по выбранному им материалу для её зашивания можно делать выводы о примерных сроках. Ориентироваться нужно на то, как долго нити способны удерживать рану. Кроме того, шовные нити имеют и другие характеристики, в зависимости от их вида:
- Кетгут обычный. Погружной материал. Удерживает рану 7−10 дней. Примерно через две недели теряет около половины своей изначальной прочности. Рассасывается в тканях через 30−50 дней;
-
Кетгут хромированный. Этот материал способен поддерживать рану 21−28 дней, а рассасывается около трёх месяцев;
- Дексон. Представляет собой рассасывающуюся синтетическую нить. Удерживает края раны около четырёх недель. Начинает рассасываться через месяц, а заканчивает через три;
- Шёлк. Не рассасывается. Теряет прочность на разрыв в течение года, поэтому подсчитывать, сколько времени ходить со швами из этого материала, не обязательно — в любом случае их снимут гораздо раньше, чем шёлк успеет износиться;
- Хирургический лён. Половину своей прочности теряет в течение полугода с момента зашивания. Через два года сохраняет чуть больше трети от своей начальной прочности.
Подсчитать примерные сроки снятия швов по материалам, из которых они изготовлены — дело сложное. Гораздо проще этого добиться, поговорив с врачом. Однако некоторые параметры шовного материала знать полезно. Например, если у вас рана стопы или голени, которая зашита нитями из обычного кетгута — возможно, следует задаться вопросом о квалификации оперировавшего вас врача. Дело в том, что эти места на ногах относительно проблемные и требуют длительного ухода, а кетгут не отличается прочностью и долговечностью.
Лучшим решением по удалению из раны нитей будет поход к врачу, но бывают редкие ситуации, в которых это затруднительно. При аккуратности и наличии определённых знаний нити можно удалить самому, однако если они вросли в ткани — забудьте об этом и обратитесь к медику. Опасность снятия швов в домашних условиях кроится в том, что вы можете занести в заживающую рану инфекцию. Но если вы решились, то приготовьте всё необходимое:
- пинцет;
- острые ножницы;
- марлевую салфетку с пластырем и бинтами;
- йод и перекись водорода;
- кастрюлю с кипятком и медицинский спирт.
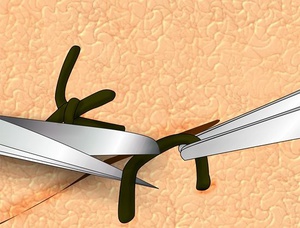
Если ничего не получается — возможно, нить вросла, и в этом случае не стоит продолжать её извлечение самостоятельно. При условии, что нить всё же тянется, обрежьте её ножницами так, чтобы узла не осталось. Затем при помощи пинцета возьмите нить с края шва, противоположного краю перерезанной нити, и аккуратно потяните. Важно: проходящая через ткани нить должна быть чистой, иначе от всех самостоятельных манипуляций нужно сразу же отказаться.
Удалив нить из раны, обработайте её вновь, желательно перекисью водорода. После этого воспользуйтесь пластырем и стерильной повязкой — плотно, но при этом чрезмерно не сдавливая, закройте ими место, с которого были удалены швы.
Занятие такой домашней медициной — дело на свой страх и риск. Идя на это, вы подвергаете себя опасности инфицировать рану, и поэтому лучше доверить снятие швов специалисту, опираясь на описанные сроки и назначения вашего врача.
источник
Глазные капли не помогают избавиться от катаракты!
Капли могут только приостановить ее развитие. Лечение катаракты только хирургическое!
Единственный эффективный способ лечения катаракты – это хирургическое удаление катаракты и имплантация вместо него искусственной интраокулярной линзы.
Своим пациентам мы предлагаем наименее травматичную, бесшовную хирургию катаракты с помощью ультразвука (факоэмульсификация катаракты ). Об истории зарождения и развития современных хирургических методик лечения катаракты Вы можете ознакомиться здесь. Замена хрусталика глаза производится в амбулаторном порядке под местной анестезией через сверхмалый разрез (прокол). После завершения операции его даже не надо зашивать. Операция катаракты детально отработана, мы располагаем самой совершенной хирургической техникой, и в подавляющем большинстве случаев операция дает положительный результат. Не волнуйтесь, доверьтесь нам и после операции катаракты Вы сможете вернуться к нормальной жизни уже на следующий день!
Если Вы ведете активный образ жизни, дорожите своим временем и нацелены на качественный результат лечения, бесшовное удаление катаракты – Ваш выбор!
Моей Маме 69 лет. Ей была сделана операция os- экэк+иол. Врач которая делала операцию сказала, что швы нужно снять через три месяца. Прошло три месяца и на осмотре другая врач, сказала что швы снимать не обязательно. Почему так. Объясните.
Автор: costrovetserj Вопрос задан: 07/11/2004 13:39:42
[1] Снятие роговичных швов после экстракции катаракты обычно не проводят ранее 3-месячного срока из-за опасности расхождения краев раны, поскольку не было достаточного времени для адекватного ее заживления. Удаление швов обязательно по прошествии 3-4 месяцев, если швы являются источником каких-либо проблем: послеоперационного прямого астигматизма. инфекции, раздражения глаза и др. В пртивном случае швы можно не трогать довольно длительное время. Однак о, роговичные швы лучше в конечном итоге снять до 1 года, поскольку далее шовная нить может начать разрушаться и стать причиной раздражения глаза. Ломкую обесцвеченную шовную нить после 1 года нахождения в глазу бывает довольно трудно удалить полностью.Все вышеприведенное является общей информацией. Решение о целесообразности и оптимальном времени удаления швов должен принять лечащий доктор, исходя из клинических особенностей конкретного случая.
Автор: moderator Отправлено: 07/11/2004 23:14:21
[2] Спасибо за Ваше понятное и доходчивое объяснение. на тему удаление швов. Однако хотелось бы задать ешё один вопрос. Из какого материала изготовлена нить(разве науке не извесны материалы которые бы исключили повторное вмешателство в глаз в послеоперационный период — извените за не компетентность) С уважением Serj.Автор: serj Отправлено: 08/11/2004 1:42:04
[3] К шовному материалу в катарактальной хирургии, как Вы понимаете, предъявляется чрезвычайно большое количество требований. Шовные нити из рассасывающихся (биодеградирующих) материалов, к сожалению, не выдерживают теста практики по ряду причин. Понимаю, что с точки зрения пациента очень важно, чтобы швы удалялись самопроизвольно, без дополнительного вмешательства, но с более широкой точки зрения оказывается важнее, чтобы нити на раздражали глаз и выдерживали должную нагрузку на разрыв достаточное время, оставаясь при этом достаточно тонкими. В целях ушивания роговичной раны наиболее оптимально подходит по ключевым параметрам — нейлоновое моноволокно, из которого и делаются шовные нитки для роговичной хирургии.Автор: moderator Отправлено: 08/11/2004 21:48:52
[4] Моей маме 86 лет. В сентябре ей сделали операцию по удалению катаракты, а в ноябре она упала и сломала шейку бедра. Теперь лежит и не может ходить. Снимать швы надо в апреле в другом городе. Мы не сможем её туда везти, Можно ли не снимать швы?Автор: Людмила Отправлено: 23/02/2011 21:01:22
[5] Пока можно не снимать, но со временем придется, поскольку нить начнет разрушаться, царапать веки, вызывать воспаление. Как станете более мобильными, швы лучше снять.Автор: moderator Отправлено: 25/02/2011 11:09:37
[6] мне сделали склеропластику. сказали что швы саморассасывающиеся. прошло 2 недели. никаких изменений нет. нити по прежнему видны. и в тех местах где они находятся наблюдается сильное покраснение. нормально ли это? если нет, что делать?Автор: Татьяна Отправлено: 25/03/2012 13:40:41
[7] В течение месяца после операции шовных нитей в глазу остаться не должно. Небольшое покраснение — нормальное явление.Автор: moderator Отправлено: 25/03/2012 20:44:00
[8] ПОМОГИТЕ СРОЧНО. Бабушке сделали операцию по катаракте и глаукоме на глазе, сказали снимать швы через неделю (в этот понедельник). Почему так скоро снимать швы, когда пишется через 4 месяца?1. Катаракта – это помутнение хрусталика. Факоэмульсификации с имплантацией интраокулярной линзы (ФЭК) – это наиболее распространенная методика экстракции (удаления) катаракты в настоящее время.
2. Во время такой «бесшовной» операции хирург выполняет дробление хрусталика с помощью ультразвуковых волн и выведение измельченного вещества через небольшой доступ размером около 3 мм. Маленький разрез глаза при факоэмульсификации не требует наложение швов, так как выполняется по особой клапанной технологии, что обеспечивает его самогерметизацию. Таким образом, удается избежать осложнений, связанных с наличием большой раны, деформации глаза многочисленными швами, глаз выздоравливает и зрение восстанавливается значительно быстрее.
5. При ФЭК используются гибкие ИОЛ, которые можно вводить внутрь глаза с помощью специального инжектора через минимальный разрез. В нашей Клинике имеются гибкие искусственные хрусталики как отечественных, так и зарубежных фирм-производителей, отличающиеся по своим характеристикам и стоимости. Все применяемые нами искусственные хрусталики имеют высокое качество, неограниченный срок службы, могут быть имплантированы через прокол, без швов. Поэтому каждый пациент может выбрать себе такой, который подходит ему по цене, но не в ущерб качеству.
8. В послеоперационный период может развиться вторичная катаракта (помутнение оставшейся в глазу после операции собственной капсулы хрусталика). Для лечения вторичной катаракты применяется специальное вмешательство, при котором лазерным лучом создают отверстие в помутневшей капсуле хрусталика. Подобная лазерная процедура безболезненна для пациента, но не безразлична для глаза. При наличии сопутствующих заболеваний сетчатки и зрительного нерва лазерное лечение вторичной катаракты может вызвать осложнения. Вот почему пациентам с близорукостью высокой степени, диабетическими и склеротическими повреждениями сетчатки, глаукомой в развитой стадии следует выбирать хрусталики AcrySof, максимально снижающие риск развития вторичной катаракты.
9. Планируя операцию и выбирая параметры искусственного хрусталика, доктор учитывает специфику профессии и социальных условий пациента. Если человек водит машину, увлекается охотой или спортом, лучше подобрать такую линзу, чтобы получить хорошее зрение без очков вдаль. В этом случае нужны очки для чтения или рассматривания близких объектов. Если же пациенту приходиться много читать и писать, искусственный хрусталик может избавить от необходимости пользоваться очками для близи, при этом для зрения вдаль потребуется небольшие дополнительные очки.
2. Перед операцией осуществляет закапывают капли расширяющий зрачок, анестезия местная (инъекция около глаза). Длительность операции (около 20-30 минут). После того, как обезболивающее подействовало, веки раскрывают с помощью векорасширителя, для того чтобы удержать их от моргания. Контроль за состоянием пациента анестезиолог.
4. Но, к сожалению, не при всех видах катаракты показана бесшовная хирургия катаракты. При слабости связочного аппарата хрусталика, частичных отрывах связок, подвывихах хрусталиках, узких нерасширяющихся зрачках, перезрелых катарактах и т.д. экстракапсулярная экстракция становится выходом.
5. Для того чтобы восстановить хорошее зрение, хрусталик нужно заменить другой интраокулярной линзой (ИОЛ). Их изготавливают из прочных синтетических материалов, приближенных по своим оптическим свойствам к естественному хрусталику, не нуждается в каком либо уходе. Она очень надежна и может простоять в глазу всю жизнь. Пациент получает хорошее зрение, не видя и не ощущая искусственный хрусталик. В нашей клинике параметры искусственного хрусталика рассчитываются индивидуально для каждого пациента на уникальном диагностическом приборе ИОЛ-Мастер, с помощью специальной компьютерной программы с учетом оптических и анатомических особенностей глаза.
7. После удаления катаракты зрение восстанавливается у пациента уже на операционном столе, однако стабилизация зрительных функций происходит постепенно, в сроки от нескольких дней до нескольких месяцев и зависит от наличия сопутствующей патологии глаза. К сожалению, если у Вас имеются заболевания зрительного нерва или сетчатки, эффект операции может быть снижен. Глаукома, диабетические или склеротическое поражение сетчатки, последствия сосудистых нарушений – все эти заболевания существенно влияют на функции глаз и могут препятствовать полному восстановлению зрения. Выявить или предположить наличие других (помимо катаракты) глазных заболевании, можно уже на этапе дооперационного обследования. Однако следует помнить, что не всегда, особенно при наличии достаточно интенсивного помутнения хрусталика, удается до удаления катаракты оценить состояние внутренних внутриглазных структур и сделать прогноз по восстановлению зрения.
8. В послеоперационный период после «шовной» операции с имплантацией «жесткого» искусственного хрусталика может развиться вторичная катаракта (помутнение оставшейся в глазу после операции собственной капсулы хрусталика). Это состояние чаще возникает у лиц молодого возраста, у пациентов, имеющих рецидивирующие воспалительные заболевания. Для лечения вторичной катаракты применяется специальное вмешательство, при котором лазерным лучом создают отверстие в помутневшей капсуле хрусталика. Подобная лазерная процедура безболезненна для пациента, но не безразлична для глаза. При наличии сопутствующих заболеваний сетчатки и зрительного нерва лазерное лечение вторичной катаракты может вызвать осложнения. Вот почему пациентам с близорукостью высокой степени, диабетическими и склеротическими повреждениями сетчатки, глаукомой в развитой стадии следует выбирать хрусталики AcrySof, максимально снижающие риск развития вторичной катаракты.
9. Рекомендовано через 4-6 месяцев удаление роговичного шва после операции, это безболезненная процедура, которая проводиться в поликлинических условиях.
10. Через месяц после снятия шва зрение вдаль улучшается и возможен подбор очков для чтения. Если же пациенту приходиться много читать и писать, искусственный хрусталик может избавить от необходимости пользоваться очками для близи, при этом для зрения вдаль потребуется небольшие дополнительные очки.
Лазерная коррекция зрения. бесшовная хирургия катаракты, диагностика и лечение глаукомы. Контактные линзы. Восстановление зрения у детей.
Подробно о центре в Самаре, вы можете узнать на нашей страничке пройдя по ссылке — http://www.samaramed.ru/company/branchevskogo.html
Через месяц после снятия шва зрение вдаль улучшается и возможен подбор очков для чтения
3. Перед операцией закапывают капли расширяющий зрачок, анестезия местная (глазные капели или инъекция около глаза). Длительность операции (около 20-30 минут). После того, как обезболивающее подействовало, веки раскрывают с помощью векорасширителя, для того чтобы удержать их от моргания. Контроль за состоянием пациента осуществляет анестезиолог.
4. Для того чтобы восстановить хорошее зрение, хрусталик нужно заменить другой интраокулярной линзой (ИОЛ). Их изготавливают из прочных синтетических материалов, приближенных по своим оптическим свойствам к естественному хрусталику, не нуждается в каком либо уходе. Она очень надежна и может простоять в глазу всю жизнь. Пациент получает хорошее зрение, не видя и не ощущая искусственный хрусталик. В нашей клинике параметры искусственного хрусталика рассчитываются индивидуально для каждого пациента на уникальном диагностическом приборе ИОЛ-Мастер, с помощью специальной компьютерной программы с учетом оптических и анатомических особенностей глаза.
6. Если Вы располагаете необходимыми средствами, то Вы можете выбрать новейшие высококачественные модели мягких искусственных хрусталиков семейства Acrysof («Alcon», США). Эти линзы тоньше других за счет высокого коэффициента преломления материала – 1,55 (у прочих 1,41-1,49). Кроме того, они выполнены из гидрофобного материала, благодаря чему «приклеиваются» к задней поверхности оставшейся в глазу задней капсулы хрусталика, что препятствует развитию вторичной катаракты. Этому же способствует квадратный профиль кромки линзы. AcrySof Natural – гибкая линза желтого цвета, лучший искусственный аналог естественного хрусталика человека. Подобно природному хрусталику она надежно защищает глаз от ультрафиолетовых лучей и синего света, которые повреждают сетчатку. Особенно это важно для тех, у кого изначально есть болезни сетчатки. AcrySof IQ – «интеллектуальная» линза. Корректирует сферические абберации (блики, засветы, ореолы) при ярком свете. Дат высокое качество зрения в любых условиях освещенности. Эта линза почти вдвое тоньше традиционной, устанавливается через меньший разрез всего 1,8 мм.
1. Экстракапсулярная экстракция с имплантацией интраокулярной линзы (ЭКЭК) – это традиционная методика экстракции катараракты. Эта наиболее простая, не требующая специального дорогостоящего оборудования, операция.
3. Хирург вовремя операции выполняет большой (примерно треть окружности роговицы) разрез и удаляет ядро хрусталика из глаза, в конце операции ушивает разрез тонкими нитями из синтетического материала, которые желательно снять через 3-4 месяца. Большой размер разреза и наличие шва приводят к послеоперационному искажению (астигматизму), снижающему остроту зрения без коррекции. Кроме того, сам послеоперационный рубец является слабым местом, возможны разрывы роговицы по рубцу при травмах и физических нагрузках. В поисках путей устранения этих нежелательных последствий хирургия катаракт развивалась в сторону уменьшения размеров разреза и повышения его прочности и герметичности.
6. Существует два типа ИОЛ: жесткие и мягкие (гибкие). Применение жестких ИОЛ требует увеличить размер разреза до 5-7мм. При ЭКЭК используются как жесткие так и гибкие ИОЛ, которые можно вводить внутрь глаза с помощью специального инжектора через минимальный разрез. В нашей Клинике имеются гибкие искусственные хрусталики как отечественных, так и зарубежных фирм-производителей, отличающиеся по своим характеристикам и стоимости. Все применяемые нами искусственные хрусталики имеют высокое качество, неограниченный срок службы
Перед применением необходимо пройти консультацию у специалиста.
Хирургическое лечение катаракты проводится по необходимости, когда наблюдается ухудшение зрения или возможны серьезные осложнения. Перед операцией пациент проходит полное обследование, чтобы полностью изучить степень тяжести болезни и выбрать подходящий метод оперативного вмешательства. Безболезненна и абсолютно безопасна для человека операция при катаракте. Как делают ее, и в каких случаях она противопоказана?
Катаракта распространяется очень быстро и может привести к осложнениям в виде полной слепоты.
Раньше операцию проводили только при полной зрелости болезни, но сейчас, при внедрении новых технологий оперативного вмешательства, процедуру можно проводить на любой стадии болезни.
Это исключает возможность появления осложнений.
Показаниями к проведению операции являются:
Лечение желательно начинать уже при первых симптомах болезни, в таком случае можно подобрать более щадящий метод.
В некоторых случаях показанием к операции является необходимость сохранности 100% зрения для профессиональной деятельности. В этом случае, например, водителю транспортных средств острота зрения на момент проведения операции должна составлять 0,5. Когда не требуется столь высокой четкости зрения, допустимы значения в 0,1.
При двухсторонней катаракте начинают оперировать тот глаз, где ниже острота зрения.
Какие существуют методы оперативного вмешательства?
Оперативное вмешательство по удалению хрусталика является единственным способом избавиться от катаракты и спасти зрение.
В современной офтальмологии существуют несколько методов хирургического вмешательства, которые предполагают дробление хрусталика при помощи лазера или ультразвука.
Операция проходит очень быстро, при этом используется наркоз. Больной не чувствует боли во время самой процедуры, а послереабилитационный период длится совсем недолго.
Виды оперативного лечения следующие:
- экстракапсулярная экстракция;
- интракапсулярная экстракция;
- ультразвуковая факоэмульсификация;
- лазерная факоэмульсификация.
Рассмотрим недостатки и преимущества каждого из этих видов операций.
Во время процедуры под наркозом удаляют ядро хрусталика, а сама капсула остается неповрежденной. Преимуществом является сохранность задней капсулы хрусталика после проведения операции. В качестве недостатка можно рассматривать сильную травматичность. При операции делается большой разрез роговицы, после чего нужно накладывать швы. Восстановительный период довольно длительный.
При интракапсулярной экстракции хрусталик выводится через разрез роговицы в результате его замораживания криозондом.
Этапы этого метода следующие:
Преимуществом данного метода является возможность полного удаления хрусталика, что позволяет избежать осложнений в виде повторного развития катаракты . Этот вид операции делают при высокой зрелости катаракты. Недостатками такого вида операции на глазу является выпадение стекловидного тела и падение остроты зрения.
Какой наркоз выбирают при оперативном вмешательстве на глазу? Чаще всего делают местную анестезию.
Если оперируют ребенка, то используют общий наркоз (лекарство вводится внутривенно). Если человек обладает стойкой психикой и может высидеть во время операции неподвижно, ему нет необходимости делать общий наркоз. В таком случае человек находится в сознании и все видит, достаточно местной анестезии.
Из-за высокой травматичности глаза интракапсулярную экстракцию используют лишь в запущенных случаях болезни, чаще делают экстракапсулярную экстракцию.
Несмотря на популярность экстракапсулярной экстракции ее начинает вытеснять новый метод хирургического вмешательства, такой как факоэмульсификация. В последние 10 лет его используют практически все офтальмологические клиники.
Что же представляет собой этот вид операции, как происходит удаление катаракты глаза?
Суть операции состоит в удалении помутневшего хрусталика и замене его интраокулярной линзой. Как это проходит? В роговице делают микродоступ всего 1,8 мм в размере, и с помощью ультразвука размягчается и выводится из глаза хрусталик. В капсулу хрусталика помещается гибкая линза. Она заводится в глаз в согнутом состоянии, а в самой капсуле распрямляется и фиксируется.
Преимуществом является быстрый период реабилитации. Швы после вмешательства не накладывают, а микродоступ сам затягивается и заживает.
Рассмотрим порядок проведения операции:
В большинстве случаев делают местную анестезию.
После операции пациент не нуждается в дополнительном лечении. Врач назначает глазные капли для восстановления зрения. Первый месяц после операции нужно придерживаться мер профилактики, чтобы избежать осложнений. Нельзя употреблять алкоголь, не напрягать глаза лишний раз. От чтения книг и просмотра телевизора первое время желательно удержаться. Также нельзя поднимать тяжести, наклоняться и избегать перепадов температур.
Ультразвуковая факоэмульсификация является одним из самых безопасных и эффективных методов оперативного лечения катаракты. Также проводится лазерная факоэмульсификация.
Сама операция длится всего 20 минут, пациент не чувствует боли, не требуется амбулаторное лечение. Человек может покинуть стены больницы в тот же день. Уже через два часа после операции пациент начинает видеть, а через две недели зрение восстанавливается полностью.
Катаракта – помутнение хрусталика, приводящее к уменьшению прохождения лучей света и снижению остроты зрения. В большинстве случаев катаракта является возрастной патологией. Заболевание может быть диагностировано и у детей как врожденное или развиваться в любом возрасте вследствие травмы, воспаления или наличия общей патологии. ПОДРОБНЕЕ
Единственной возможностью устранения патологии является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика глаза с заменой его на искусственный хрусталик (ИОЛ).
В настоящее время в практике МНТК «Микрохирургия глаза» используется высокотехнологичный метод бесшовной хирургии, при котором удаление катаракты проводится методом ультразвуковой факоэмульсификации. а искусственный хрусталик имплантируется через сверхмалый разрез или проводится лазерное размельчение катаракты с последующим отсасыванием фрагментов хрусталика. При этих операциях разрез настолько мал, что зашивать его не нужно.
На сегодняшний день МНТК «Микрохирургия глаза» использует передовые фемтосекундные технологии для выполнения ключевых этапов в хирургии катаракты.
Большинство этапов операции по удалению катаракты, ранее выполнявшихся непосредственно хирургом, фемтосекундная лазерная система берет на себя. Лазер самостоятельно формирует роговичный разрез, круговой капсулорексис и дробит хрусталик.
- дистанционное (без использования хирургических инструментов) разрушение хрусталика, позволяющее избежать множества осложнений
- непревзойденная точность выполнения основных этапов операции.
- безопасность операции при предсказуемо высоких функциональных результатах.
- возможность обеспечения идеального и стабильного положения современных моделей искусственных хрусталиков на многие годы.
- сокращение реабилитационного периода до нескольких часов, что даёт возможность проводить подобные операции амбулаторно.
В ряде случаев, когда факоэмульсификация или лазерное удаление катаракты невозможны, хирург использует другие методы удаления мутного хрусталика, при которых операционный разрез зашивают специальной сверхтонкой нитью.
В МНТК «Микрохирургия глаза» накоплен колоссальный опыт хирургических вмешательств при катаракте, более 1 миллиона операций проведено за 20 лет. Благодаря работам С.Н. Федорова и его школы эти вмешательства стали доступными для многих пациентов во всем мире, а также была определена их перспективность на ближайшие десятилетия.
ДИАГНОСТИКА КАТАРАКТЫ
Постоянное совершенствование технологии факоэмульсификации катаракты, внедрение в клиническую практику новых моделей интраокулярных линз и установок для хирургического лечения сделали хирургию катаракты безопасным, высокоэффективным и прогнозируемым методом лечения, практически не снижающим работоспособность наших пациентов. Современная техника выполнения хирургии катаракты позволяет получить максимальные зрительные функции уже в первый день после операции.
источник
Как снимают швы после операции, знают далеко не все, но информация это необходимая, ведь она может застраховать от многих неприятных и непредвиденных ситуаций. Снятие швов должно проводится профессионалом по истечении необходимого времени.
Иногда швы не снимаются, так как после оперативного вмешательства используются специальные хирургические нити, которые рассасываются и не оставляют никаких следов.
Все же, в большинстве случае швы необходимо снимать. Когда и как это необходимо делать должен рассказать лечащий врач.
Во время любой хирургической операции происходит повреждение тканей. При лечении не всегда удается обойтись без шва, поэтому края раны стягиваются и соединяются при помощи скоб или нитей.
В последнее время все чаще используются специальные хирургические нити, которые не требуют последующего снятия — кетгут. По мере заживления раны такие нити просто рассасываются.
Если же после операции используют обычные нити, то через определенный промежуток времени шов необходимо снимать. Делаются они обычно шелковыми или капроновыми нитями.
Различают несколько типов хирургического закрытия ран:
- первичный — налаживается сразу после ранения или операции;
- вторичный — накладывается на гранулирующую рану;
- провизорные — накладываются на 4-5 день после операции.
Если шов наложен из нерассасывающегося материала на глубокую рану, то при отсутствии воспалительного процесса он остается в тканях навсегда.
Послеоперационные швы различаются еще и по своему виду — узловые, кисетные, обвивные. Тип шва выбирается исходя из раны или типа операции.
После наложения швов должен пройти определенный промежуток времени, обычно это не меньше недели.
Если они наложены на лице, шее, то сниматься могут и раньше, при условии отсутствия воспаления и при хорошем заживлении раны. Когда и как снимают швы после операции, фото можно посмотреть на специальных ресурсах.
Время снятия швов должно оцениваться только врачом и зависит не только от типа операции, но и от общего состояния больного.
О заживлении раны могут говорить следующие факты:
- образование корочки — грануляции на месте раны;
- выравнивание шва по цвету с основной коже.
Если есть уплотнения в ране, то это должно насторожить. Это может говорить о начале воспалительного процесса и неправильном заживлении.
Обо всех подозрениях необходимо срочно рассказать к врачу. Своевременное вмешательство может предотвратить развитие патологий.
Иногда возникают ситуации, когда швы расходятся. В этом случае необходимо обратиться к врачу и зашить рану заново, если она еще не зажила.
Также они могут разойтись на поверхности кожи и внутри раны. Если это произошло, пациент ощущает боль и дискомфорт, могут появиться выпуклости или ямки.
При расхождении может наблюдаться также повышение температуры тела, состояние постепенно ухудшается. Если операция была проведена на животе, то в этом случае может наблюдаться тошнота и рвота.
Плохое самочувствие, состояние рвоты и тошноты должно насторожить.
Нельзя оставлять такое положение на самотек, необходимо срочно обратиться к врачу! Ни в коем случае нельзя пытаться поправить шов самостоятельно, вообще не стоит дотрагиваться, обработайте септиком и отправляйтесь в больницу.
После операции на брюшной полости могут быть наложены швы на живот. Снимают их обычно на 7-10 день после проведения операции.
Снимать должен врач в стерильных условиях, так как существуют риски занести инфекцию, может начаться воспаление.
Для снятия швов используются такие стерильные инструменты, как анатомический пинцет и режущий инструмент. Предварительно рана обрабатывается септиками. Если швов несколько, то сниматься они должны поочередно.
Как снимают швы после операции на животе, видео вы можете посмотреть здесь:
Если интересует, как снимают швы после операции аппендицита, то техника снятия также, для этого можно посмотреть другие видео в сети. Кстати, если был косметический шов, то используют полипропилен, который снимают на 10 день, либо викрил/монокрил, который не требует снятия, так как он рассасывается.
Как снимают швы после операции с ноги, видео можно посмотреть ниже. Методика мало чем отличается.
Снимать швы необходимо обязательно, особенно если шов болит или в этом месте появилось уплотнение. При всех тревожных симптомах нужно обратиться к врачу и пройти осмотр.
Возможно, началось воспаление, в этом случае поход к врачу затягивать не стоит — понадобится спецобработка раны и досрочное снятие шовного материала.
Операции на лице одни из самых сложных, особенно в тех случаях, если требуется наложение хирургического материала. Всегда хочется сохранить красивую внешность, а шрамы — это далеко не лучшее украшение.
Если рана закрыта правильно и своевременно, то шрамов практически не остается, поэтому в этом деле главное довериться хорошему специалисту.
Как снимают швы после операции на глазах? По сути технология снятия везде одинаковая, если они выполнены поверхностно. Если они сделаны именно на роговице, а делают их после трансплантологии, то снимаются они не ранее чем через 8 месяцев.
Процедура снятия по сути безболезненная, но довольно неприятная. В некоторых случаях может применяться местное обезболивание, если пациент ощущает сильный дискомфорт. Во всех остальных случаях анестезия не применяется.
На сегодняшний день часто применяются лапараскопические операции. Это вмешательство имеет свои преимущества.
Лапароскопия подразумевает меньшие разрезы, через которые доктор проникает вглубь специальными приспособлениями, поэтому кожные покровы не сильно травмируются. Это ведет к тому, что восстановительный период короче, чем при обычной операции.
После проделанной работы врач зашивает небольшие разрезы. Возникает вопрос, как снимают швы после операции лапароскопии?
Для начала стоит отметить, что нужно ухаживать за приобретенными ранами, это ускорит восстановление. Для этого врачи советуют обрабатывать их антисептическими растворами, накладывать повязки, которая систематически нуждается в замене. Обо всех правилах ухода обязательно расскажет хирург.
Сами швы могут быть сделанными из рассасывающих нитей. Они сами исчезнут на 6-7 день.
Если были применены нити, которые не рассасываются самостоятельно, тогда нужно подождать, когда рана срастется. Врачи не могут определить точные сроки снятия швов. Этот вопрос решается в индивидуальном порядке.
Зачастую швы снимаются на 6-14 день после лапароскопии. Сам человек, в основном, все это время не находится в стационаре, так как выписка происходит намного ранее.
При своевременном снятии швов, не происходит их врастания. Кроме этого, восстановление должно осуществляться без осложнений, неприятных ощущений. При появлении боли, обратитесь к доктору!
Часто сильные травмы получают и домашние животные. Не стоит надеяться на то, что глубокие раны заживут сами, необходимо обратиться к ветеринару.
Если пустить все на самотек, в рану может проникнуть инфекция, с которой животное попросту не сможет справиться. Наложение и снятие швов у животных и человека практически одинаковое, отличие лишь в том, что область тела которая травмирована предварительно выбривается.
Снятие швов у кошки и у собаки производится также на 5-10 день после операции, все зависит от степени повреждения, быстроты заживления и общего состояния здоровья животного.
Если собака или кошка получили серьезные травмы, не медлите, обратитесь к врачу, не рискуйте здоровьем и жизнью домашнего питомца.
Снимать послеоперационные швы рекомендуется в больнице и делать это должен хороший врач. В некоторых случаях процедуру проводит медсестра.
Допускаются случаи, когда разрешается снятие в домашних условиях, но к процедуре необходимо тщательно подготовиться. Если есть возможность, все же обратитесь к врачу, чтобы избежать неприятных последствий.
Снимайте швы дома только в том случае, если уверены в хорошем результате, подошли все сроки и рана заживает нормально. Если рана выглядит воспаленной, а еще хуже — гноится, то в этом случае ни в коем случае не пытайтесь что-то предпринять самостоятельно, нужно обратиться к врачу.
Последовательность действий при самостоятельном снятии швов:
- Определитесь с инструментами и тщательно простерилизуйте их. Можно прокипятить инструмент, а после хорошо обработать спиртом или перекисью водорода. Ни в коем случае не снимайте ножом или тупыми ножницами, инструмент должен быть безопасным и в то же время достаточно острым!
- Тщательно вымойте и простерилизуйте шов и участок кожи вокруг него.
- Приподнимите первый узел и аккуратно потяните, когда появится светлая нить, ее необходимо подрезать. Теперь аккуратно при помощи пинцета вытяните нитку.
- Продолжайте так же выполнять действия по всем узлам. Не вытягивайте узел через кожу, только саму нить. В противном случае вы повредите кожу и может начаться кровотечение.
- Теперь необходимо тщательно проверить участок, чтобы в нем не осталось нитей. Обработайте рану и наложите стерильную повязку.
В принципе сложного ничего нет, но малейшая ошибка или неправильный подход грозят серьезными проблемами. Поэтому если все же есть сомнения, не рискуйте.
В домашних условиях не рекомендуется снимать швы, особенно после тяжелых операций, либо деликатных косметических. Иногда по ходу заживления хирург определяет, нужно ли оставить еще на несколько дней.
Бывают случаи, когда ране необходим специфический уход, который осуществим только в больнице профессионалом. Поэтому настойчиво не рекомендуется пациентам рисковать своим здоровьем и «красотой» будущего шрама.
Снимать швы необходимо в строго указанные врачом сроки. Если этого не сделать вовремя, обязательно начнется воспаление. Не допускайте этого, ведь тогда придется проходить дополнительное лечение.
Вообще, воспаление в ране грозит серьезными проблемами, в том числе и инфицированием, поэтому необходимо внимательно следить за состоянием и своевременно посещать доктора.
Сроки снятия и заживления раны — процесс индивидуальный. Сказать точно и определенно когда и как нужно снимать швы просто невозможно.
Каждая ситуация рассматривается исключительно в индивидуальном порядке врачом-хирургом. После снятия необходимо четко соблюдать все требования и рекомендации врача, только в этом случае полное заживление пройдет успешно.
источник
Иногда человеку не удается избежать оперативного вмешательства. В этом случае на теле делают разрез, который затем зашивают. Далее идет процесс восстановления и регенерации. На какой день после операции снимают швы и нужен ли уход за рубцом?
Большинство операций требует осуществить разрез тканей пациента. Чтобы рана срасталась, необходимо наложение шва. Хотя процесс этот весьма неприятен, но очень важен.
Конечно, самостоятельно швы никто не снимает. Все манипуляции должен осуществлять только врач. Он также оценит состояние места разреза, и может скорректировать время извлечения нитей. Что касается материалов, которыми зашиваются раны, используются следующие.
К рассасывающимся материалам, которые не нужно убирать относится кетгут. Производится из кишок животных. Применяются при хирургии сердца и пересадки внутренних органов. Удобны для поверхностных неглубоких ран и разрезов (разрыв промежности после родов).
Это шелковые нити, капрон, нейлон и даже скобы или проволока. Такие материалы надежно фиксируют рану, а вероятность расхождения швов минимальна. Требуют механического удаления.
Так на какой день снимают швы после операции? Обычно это происходит на 7-10 день спустя. Этот срок также зависит от вида операции и особенностей пациента. При хирургии на брюшной полости, лице, грудной клетке период заживления составит примерно 7 дней. После родоразрешения путем кесарева сечения процесс займет до 8-10 дней.
Швы снимаются только тогда, когда края раны уже срослись. Передерживать также не стоит. Это грозит тем, что нитки начинают врастать в кожу и может остаться довольно заметный след.
Перед тем как убрать нити, медик обрабатывает место операции антисептиком. Для манипуляций необходимы такие инструменты, как пинцет и ножницы (либо скальпель). При наложении нескольких швов, они могут сниматься не все за один раз, а постепенно.
Такую процедуру тяжело назвать приятной, но в то же время она практически безболезненна. Это важный и необходимый этап на пути к выздоровлению.
Чем обусловлено время снятия швов? Оно зависит от разных факторов, самые распространенные следующие:
- Часть тела. Разные участки тела по-разному снабжаются кровью. Где-то процесс регенерации идет быстрее, где-то медленнее. Ранее всего удаляют соединяющие материалы с области лица и шеи (иногда на 4-5 сутки). Позже – со стоп и голеней (на 10-12 сутки).
- Наличие инфекции. Если разрез инфицирован, нити могут быть изъяты уже на следующие сутки. Иногда необходимо, чтобы рана была открытой.
- Масса тела. Чем больше жировая прослойка, тем хуже срастаются ткани, и медленнее происходит кровообращение.
- Обезвоживание. Недостаток жидкости в организме негативно влияет на электролитный обмен и тормозит важные процессы.
- Возраст. С возрастом способность к регенерации снижается. Для пожилых людей потребуется гораздо больше времени для заживления разреза (около 2 недель).
- Наличие хронических заболеваний и иммунный статус. Неблагоприятные процессы в организме (ВИЧ-инфекция, прохождение химиотерапии) замедляют скорость заживления и увеличивают риск осложнений после перенесенной операции.
Решение о том, когда снимать послеоперационный шов должен принимать лечащий врач. Для этого во внимание берутся показатели возраста, здоровья, и особенности конкретной операции. Несмотря на принятые нормы, сроки могут варьироваться.
Швы требуют обработки на протяжении двух недель после операции. Это нужно для того, чтобы исключить попадание инфекции и нагноения места разреза.
Для манипуляций могут понадобиться следующие материалы:
- перекись водорода,
- зеленка, фукорцин,
- гипертонический раствор,
- салфетки стерильные, бинты,
- спирт, пинцет.
Примерный алгоритм обработки выглядит следующим образом:
- Смочите стерильный бинт перекисью водорода и промокните необходимое место. Используйте пинцет. Если у вас шов, обработка должна быть деликатного характера. Не нужно тереть или сильно надавливать.
- Можно слегка прижечь рану спиртом (особенно если в некоторых местах шов воспалился).
- Нужно наложить стерильную повязку. Перед этим материал смачивается в растворе хлорида натрия (10%) и отжимается. Сверху накладывается еще одна салфетка и закрепляется бинтом и лейкопластырем.
- При хорошем состоянии шва и отсутствии нагноений достаточно повторять процедуру раз в два дня.
Не нужно самостоятельно убирать корочки, белесый налет эпителия. При их повреждении происходит повторное травмирование кожи и косметический шов может стать более заметным. Избавиться от него до конца невозможно и шрам будет сопровождать вас всю оставшуюся жизнь.
Если при осмотре врач подтвердил, что с местом разреза все хорошо, особого ухода не требуется. Достаточно раз в день обрабатывать рубец зеленкой. Лучше не брать вату, ее волокна могут зацепиться за ткани, а убрать их будет довольно проблематично.
Если рубец не сочится, то в заклеивании пластырем нет необходимости. Наоборот, для скорейшего заживления нужен доступ воздуха.
Уже на следующий день после снятия швов разрешается мыться под душем. Температура воды должна быть комфортной и приближаться к температуре тела. Лучше всего для участка вокруг рубца использовать отрезок марли и детское мыло. После душа эту область смазывают детским кремом (не сам рубец).
Не забывайте следить за состоянием кожи даже после того, как швы будут сняты. Если вы заметили появление выделений или крови, нужно сообщить об этом доктору. Иногда обработку приходится доверить медицинскому персоналу.
Время снятия швов может несколько различаться в зависимости от разных факторов – характер операции, глубина разреза, здоровье пациента. Когда это следует делать решает врач. Самостоятельное удаление нитей исключено. Также важно помнить о правильном уходе за рубцом в домашних условиях. О любых подозрительных изменениях сообщайте доктору.
Об уходе за послеоперационным швом после кесарева сечения — на видео:
источник
В наши дни операция на косоглазие стала одним из самых популярных методов борьбы с этим недугом. Для этого вида нарушения зрения характерно, когда один, либо оба глаза по очереди отклоняются при взгляде прямо перед собой. Если глаза расположены симметрично, то изображение находящегося перед человеком предмета попадает точно в центр каждого глаза. За счет этого картинка объединяется, и мы видим объемные предметы.
Когда глаза смотрят не в одну точку, то изображение начинает двоиться, и мозгу приходится фильтровать информацию, передаваемую косящим глазом. Если вовремя не принять меры, может развиться амблиопия, практически полная функциональная потеря зрения того глаза, который не задействован в построении зрительных образов.
Страбизм, как называют болезнь медики, во взрослом возрасте может быть остаточным проявлением проблем со зрением, возникших еще в детстве, но встречается также и приобретенный. Часто врачи не могут точно установить, что послужило поводом для развития болезни. Это могут быть как приобретенные, так и врожденные особенности организма:
- такие нарушения зрения, как дальнозоркость, близорукость, астигматизм;
- полученные травмы;
- паралич;
- нарушения в развитии и строении мышц, двигающих глаз;
- нарушения в работе ЦНС;
- стремительное ухудшение зрения, затронувшее лишь один глаз;
- последствия стресса или психической травмы;
- перенесенные ранее корь, дифтерия или скарлатина.
Косоглазие может быть приобретенным, врожденным. Также отличают постоянное и непостоянное косоглазие, которое проявляется периодически или вовсе исчезает со временем. Выделяют две разновидности этого заболевания.
При содружественном страбизме, как можно догадаться из названия, недугу подвержены оба глаза. Они поочередно косят примерно в одинаковом диапазоне. Основная причина возникновения этой патологии зрения – аметропия.
Главные отличительные черты:
- если человек смотрит на неподвижный предмет, то один глаз чуть отклоняется к носу, либо к виску;
- при этом, отклоняющийся глаз может меняться;
- подвижность глазного яблока сохранена во всех направлениях;
- человек не наблюдает двоения картинки перед глазами;
- отсутствие у пациента бинокулярного зрения;
- первичный и вторичный угол отклонения глаза косящего глаза практически одинаковы;
- может наблюдаться ухудшение зрения косящего глаза.
Как правило, у человека с содружественным косоглазием наблюдаются другие нарушения зрения: близорукость или дальнозоркость, астигматизм.
Второй тип патологии – паралитическое косоглазие. Основное отличие этого вида нарушения зрения – косящий глаз не двигается, либо двигается ограниченно в направлении пораженной мышцы. Изображение начинает двоиться, и человек теряет способность видеть в объеме. Недугу способствуют поражения нервов, неправильное функционирование глазных мышц, опухоли и травмы.
К признакам этого вида патологии относятся:
- там, где поражена мышца, глаз не двигается;
- первичный и вторичный угол отклонения отличаются: вторичный больше;
- двоение изображение, потеря объемного зрения;
- головокружения;
- вынужденное легкое отклонение головы в сторону больного глаза.
Паралитическому косоглазию подвержены все возрастные категории: оно может развиться в любом возрасте.
Помимо вышеперечисленных различают сходящееся и расходящееся (экзотропия) косоглазие, а также вертикальное. В первом случае косящий глаз отклоняется по направлению к носу. Сходящееся косоглазие у детей диагностируется чаще, чем у взрослых, в процессе созревания оно нередко полностью исчезает. Как правило, патология развивается на фоне дальнозоркости.
Расходящееся косоглазие у взрослых отличается тем, что глаз отклоняется в сторону виска. Патология возникает при врожденной, либо приобретенной близорукости. При вертикальном – один глаз направлен вверх или вниз относительно здорового.
Можно ли исправить косоглазие? Ответ – да. Страбизм можно излечить. Для этого применяют специальные призматические очки, либо прибегают к операционному вмешательству. В ходе развития болезни хорошее зрение сохраняется только у того глаза, который передает изображение мозгу. Косящий глаз со временем начинает видеть все хуже, поскольку мозг подавляет его зрительные функции, чтобы добиться стабильного и четкого изображения. Поэтому крайне важно оперативно начать лечение косоглазия у взрослых, как только замечены первые признаки заболевания.
Для достижения результата могут применять как отдельные способы, так и комплексы процедур:
- использование для коррекции зрения очков, контактных линз;
- лечение амблиопии аппаратными методами;
- мероприятия, направленные на восстановление бинокулярного зрения;
- хирургическое вмешательство.
Операцию при страбизме проводят в эстетических целях, чтобы восстановить симметричное расположение глаз. Но само операционное вмешательство без комплексного лечения не восстановит зрение. Хирург принимает решение о методе устранения проблемы непосредственно при проведении оперативного вмешательства. Определить, каким путем осуществлять операцию, можно только с учетом расположения глазных мышц конкретного пациента. В некоторых случаях оперируют сразу оба глаза. Главная цель операции – привести в нужное положение и тонус мышцу отклоняющегося глаза.
После хирургической коррекции отпадает необходимость носить неудобные призматические очки. Это одна из основных причин, по которым офтальмолог отправляет пациента к хирургу. Операция по исправлению косоглазия позволяет улучшить качество жизни, убрать стеснение из-за негативного восприятия косоглазия, восстановить хорошее эмоциональное состояние. Стоимость операции в каждом случае рассчитывается индивидуально.
Хирургическая операция на глаза всегда подразумевает определенные риски. При устранении косоглазия оперативным методом негативное последствие, встречающееся чаще других, – это двоение изображения. Обычно оно проходит через некоторое время, но бывают случаи, когда двоение остается. К более серьезным рискам относятся: снижение качества зрения, отслоение сетчатки, инфекции и проблемы, вызванные анестезией. К счастью, все эти осложнения встречаются крайне редко.
Немаловажным фактором является и общее состояние здоровья. Чем лучше самочувствие пациента, тем удачнее пройдет операция, и быстрее восстановится глаз. В любом случае, переживать не стоит. Современный уровень развития медицины, качественное оборудование и профессионализм врачей делают вероятность развития событий в негативном ключе стремящейся к нулю.
У большей части пациентов диагностируется существенное улучшения зрения после оперативного вмешательства. Случается, что полное исправление косоглазия происходит не сразу, и организму требуется продолжительное время на восстановление после успешно выполненной операции. В некоторых случаях может потребоваться повторная операция. Остаточное двоение, возникающее после хирургических манипуляций, как правило, устраняется при помощи призматических очков.
Первые дни после операции пациент может ощущать дискомфорт и головные боли, болезненность при напряжении глазных мышц, ощущение присутствия постороннего предмета в глазу. В таком случае врач прописывает ему обезболивающие препараты. Уже через несколько дней неприятные симптомы уходят, и пациент может вернуться к активной жизни. Однако, тяжелых нагрузок лучше избегать в течение еще нескольких недель.
Потребуется ли госпитализация после оперативного вмешательства. Зависит от общего состояния пациента и рекомендаций его лечащего врача. Большая часть операций проходит в амбулаторном режиме, и прооперированный пациент возвращается к нормальной жизни уже через пару дней.
На послеоперационное восстановление уходит, в среднем, около недели. Однако, помимо реабилитации может также потребоваться курс аппаратного лечения, чтобы добиться максимального результата и ощутимого повышения качества зрения. Зрение будет восстанавливаться в течение более длительного периода. Помогут в этом зарядка для глаз и терапевтические процедуры.
Операция на косоглазие доступна для пациентов любого возраста. Сколько стоит операция, можно узнать, записавшись на личную консультацию к врачу-офтальмологу. Средние цены — от 15 000 рублей до 30 000 рублей за один глаз. Это отличный способ уменьшить симптомы, скорректировать эстетические последствия косоглазия и просто повысить качество жизни. Оперативное лечение косоглазия на сегодняшний день считается эффективным и безопасным способом восстановления зрения. Исправить косоглазие можно без диспансеризации и последующего длительного восстановления.
Часто операция на косоглазие не сразу возвращает нормальное зрение. Многие согласятся, что жалко смотреть на косящую молодую симпатичную девушку или ребенка. Без этого косметического дефекта все было бы хорошо. Кроме того, офтальмологи рекомендуют, прежде чем ложиться под нож, попробовать консервативные методы лечения косоглазия.
Косоглазие — это патология, при которой один, оба или попеременно правый и левый глаз отклоняются от нормального положения при прямом взгляде. Когда человек смотрит на объект, информация, получаемая каждым глазом, немного отличается, но зрительный анализатор в кортикальном отделе мозга все объединяет. При косоглазии картинки сильно отличаются, поэтому мозг игнорирует кадр с косящего глаза. Длительное существование косоглазия приводит к амблиопии — обратимому функциональному снижению зрения, когда один глаз практически (или полностью) не задействован в зрительном процессе.
Косоглазие может быть врожденным или приобретенным. У новорожденных часто наблюдается плавающий или косящий взгляд, особенно после тяжелых родов. Лечение у невропатолога может снять или облегчить проявления родовой травмы. Другой причиной может быть аномалия развития или неправильное прикрепление глазодвигательных мышц (см. рис.1).
Приобретенное косоглазие возникает в результате:
инфекционного заболевания: гриппа, кори, скарлатины, дифтерии и др.; соматических болезней; травм; резкого падения зрения одного глаза; близорукости, дальнозоркости, астигматизма высокой и средней степени; стрессов или сильного испуга; пареза или паралича; заболеваний центральной нервной системы.
ношение специальных очков; ряд упражнений для глаз; ношение повязки, закрывающей один глаз; хирургическая операция по исправлению косоглазия.
Непостоянное косоглазие, когда иногда косит правый или левый глаз, пытаются скорректировать ношением повязки. Достаточно часто помогает длительное пользование специально разработанными очками. Упражнения для укрепления способности фокусироваться рекомендуют почти всем пациентам со страбизмом. Если все перечисленные методы не исправили зрение, проводят операцию по корректировке косоглазия. Данный вид оперативного вмешательства проводится как в младенчестве, так и во взрослом возрасте.
У детей и взрослых встречаются следующие виды страбизма:
горизонтальный — сходящийся и расходящийся относительно переносицы; вертикальный; сочетание двух видов.
Со сходящимся косоглазием врачи сталкиваются чаще, чем с расходящимся. Вместе со сходящимся страбизмом у пациента может присутствовать дальнозоркость. У близоруких людей обычно наблюдается расходящееся косоглазие.
Во время операции может быть проведено:
оперирование усиливающего типа; оперирование ослабляющего вида.
При ослабляющей операции глазные мышцы пересаживают немного дальше от роговицы, что отклоняет глазное яблоко в противоположную сторону.
В ходе усиливающей операции удаляют небольшой кусочек глазной мышцы, что приводит к ее укорочению. Затем эту мышцу пришивают к тому же месту. Хирургическое вмешательство по исправлению косоглазия предполагает укорочение и ослабление нужных мышц, что восстанавливает баланс глазного яблока. Операцию проводят на одном или обоих глазах. Микрохирург определяет вид оперативного вмешательства, когда пациент в полностью расслабленном состоянии находится на операционном столе.
В некоторых клиниках операцию проводят под местной анестезией только взрослым. а в других — всем пациентам делают общий наркоз. В зависимости от возраста, состояния здоровья и других факторов проводят масочный (ларингеальный), эндотрахеальный наркоз с использованием мышечных релаксантов или альтернативный вид анестезии.
Важно, чтобы во время хирургического вмешательства глазное яблоко было неподвижным и в мышцах отсутствовал тонус, потому что хирург проводит специальный тест: он оценивает степень ограничения движений глаза, двигая его в разных направлениях.
Взрослый человек после операции в этот же день может уйти домой. Ребенку же нужна предварительная госпитализация. Чаще всего с детьми в больнице находятся матери, выписка происходит на следующий день после операции. Восстановительный период занимает около 14 дней. После выписки пациент продлевает больничный лист или справку в своей поликлинике.
Следует учесть, что в 10-15% случаев косоглазие не устраняется до конца и может понадобиться повторная операция. Снизить процент неудачи помогает хирургическое вмешательство с применением регулируемых швов. После пробуждения больного врач через некоторое время проверяет состояние глаз под местной анестезией. Если есть отклонения, он немного подтягивает узлы швов и лишь потом их окончательно закрепляет. Все виды операций выполняются полностью рассасывающимся шовным материалом.
У взрослых людей, проживших значительное время с косоглазием, иногда после операции двоится в глазах, потому что мозг отвык воспринимать бинокулярную картинку. Если перед операцией врач установил высокую вероятность развития двоения в глазах, корректировку косоглазия делают в два этапа, чтобы мозг смог постепенно адаптироваться.
За несколько дней до хирургического вмешательства нужно сдать анализы крови, сделать ЭКГ и пройти консультацию у некоторых специалистов. За 8 часов до операции нельзя кушать. Если она назначена на утро, можно поужинать, а если в послеобеденное время, то разрешен легкий завтрак. Ребенка с матерью кладут в стационар за пару дней до операции. Процедура проводится под общим наркозом. Сама операция продолжается 30-40 минут, потом пациента выводят из наркоза и переводят в палату. Все это время на глазу находится повязка. После того как прооперированный больной полностью отошел от наркоза, во второй половине дня его осматривает хирург. Он открывает повязку, проверяет глаз, закапывает специальные капли и опять его закрывает. Взрослых после этого отпускают домой с подробными рекомендациями: какие препараты принимать, чем закапывать глаз и когда приходить на повторный осмотр. Повязку на глазу оставляют до утра следующего дня. Через неделю нужно явиться на осмотр, где врач оценит скорость заживления и состояние глаза. Окончательная оценка положения глаз проводится через 2-3 месяца.
Несколько недель после операции применяют специальные противовоспалительные капли и (по необходимости) антигистаминные препараты. Глаз будет покрасневшим и отекшим. Иногда на следующее утро глаз склеится из-за скопившегося гноя. Не нужно пугаться: его промывают теплой кипяченой водой или стерильным физиологическим раствором. Пару дней глаз будет сильно слезиться и болеть, также будет казаться, что в глазу есть соринки. Швы самостоятельно рассасываются по истечении 6 недель.
В течение месяца после оперативного вмешательства нужно бережно охранять глаз. Нельзя плавать, находиться в пыльных помещениях и заниматься спортом. Детей в школе на полгода освобождают от физкультуры.
Через месяц после операции нужно пройти курс лечения. Чтобы вернуть бинокулярную способность видеть и распознавать правильную картинку, нужно пройти специальное аппаратное лечение в медицинском центре. В некоторых клиниках есть комплекс «Амбликор», разработанный специалистами Института головного мозга. Лечение на этом приборе представляет собой компьютерный видеотренинг. Он помогает преодолеть навык подавления зрения одного глаза. Во время просмотра мультфильма или кино у пациента непрерывно снимают ЭЭГ зрительной коры мозга и показания о работе глаз. Если человек видит двумя глазами, фильм продолжается, а если только одним, приостанавливается. Таким образом, мозг приучают воспринимать картинку с обоих глаз.
Источник: Виды оперативного вмешательства при косоглазии
Главной задачей любого операционного вмешательства при косоглазии надо считать воссоздание правильного баланса между глазными мышцами, отвечающими за движение глазного яблока.
При производстве усиливающей операции происходит укорачивание глазной мышцы за счет:
образования специальной складки в месте сухожилия (теноррафия); перемещения места крепления мышцы к глазному яблоку (антепозиция).
Ослабляющая операция по исправлению косоглазия ставит своей целью снятие излишнего напряжения и ослабление глазной мышцы за счет:
изменения ее места прикрепления к глазному яблоку (рецессия); ее наращивания (пластика); неэффективность нехирургического лечения, проводимого в течение длительного времени; очень сильная степень косоглазия; неакоммодационный страбизм.
Каждый из указанных периодов оказывает огромное значение на благоприятный исход операции.
Собственно операция включает в себя проведение высокотехнических манипуляций компетентного хирурга-офтальмолога по урегулированию правильного баланса между глазными мышцами больного с целью возрождения симметрии в размещении глаз. Операция проводится с применением обезболивающих препаратов.
Послеоперационное восстановление может составлять различный временной промежуток у разных больных. Оно заключается в неукоснительном соблюдении всех рекомендаций лечащего врача по ликвидации:
глазных выделений; двоения в глазах и пр.
Важно понять, что для устранения косоглазия операция должна быть проведена в строго определенное время, установленное врачом. Нельзя откладывать ее, т.к. уровень зрения может ощутимо снизиться. Нельзя допустить и форсирование событий, что плохо скажется на ее результате. В некоторых случаях оперативное вмешательство состоит из нескольких необходимых этапов.
После проведения устранения косоглазия хирургическим путем возможны появления различных осложнений, для устранения которых потребуется дополнительное лечение глаз либо повторная операция. Основными из осложнений такого рода надо считать:
избыточную коррекцию зрения;
Конечной целью при проведении операций по поводу косоглазия является восстановление симметричного (или максимально близкого к симметричному) положения глаз. Такие операции, в зависимости от ситуации, могут проводиться как во взрослом возрасте, так и у детей.
В целом операции при косоглазии бывают двух типов. Первый тип операций направлен на ослабление чрезмерно напряженной глазодвигательной мышцы. Примером таких операций является рецессия (пересечение мышцы у места ее прикрепления и перемещение ее таким образом, чтобы ослабить ее действие), частичная миотомия (частичное иссечение части мышечных волокон), пластика мышцы (с целью удлинения). Второй тип операций направлен на усиление действия ослабленной глазодвигательной мышцы. Пример операций второго типа – резекция (иссечение участка ослабленной мышцы рядом с местом прикрепления с последующей фиксацией укороченной мышцы), теноррафия (укорочение мышцы путем образования складки в зоне мышечного сухожилия), антепозиция (перемещение места фиксации мышцы с целью усиления ее действия).
Нередко во время операции по исправлению косоглазия применяется комбинация вышеупомянутых типов оперативного вмешательства (рецессия + резекция). Если после выполнения хирургического вмешательства имеет место остаточное косоглазие, которое не нивелируется путем самокоррекции, может потребоваться повторная операция, которая обычно выполняется спустя 6 – 8 месяцев.
Для достижения максимальной эффективности при проведении операции для исправления косоглазия, необходимо придерживаться нескольких основных принципов.
1. Излишнее форсирование процесса хирургической коррекции косоглазия зачастую приводит к неудовлетворительным результатам. Поэтому все манипуляции следует производить дозировано (если это необходимо – в несколько этапов).
2. При необходимости ослабления или усиления отдельных мышц дозированное хирургическое вмешательство следует распределять равномерно.
3. Во время выполнения операции на определенной мышце необходимо сохранять ее связь с глазным яблоком.
Cпециалистами детских глазных клиник разработана современная высокотехнологичная радиоволновая хирургия с принципами математического моделирования.
Преимущества высокотехнологичной хирургии глаза:
- Операции малотравматичны, благодаря применению радиоволн сохраняются структуры глаза .
- После операций нет ужасных отеков, пациент выписывается из стационара на следующий день.
- Операции точны.
- Благодаря принципам математического расчета мы можем обеспечить высочайшую точность и показать гарантированный результат операции еще до ее проведения.
- Период реабилитации сокращается в 5-6 раз.
- Общие положения при проведении операций при косоглазии
- усиливающие;
- ослабляющие.
- иссечения некоторого ее участка (резекция);
- иссечения части мышечных волокон (частичная миотомия).
- паралитическое косоглазие;
- предоперационная подготовка;
- собственно операция;
- послеоперационное восстановление.
- покраснения глаз;
- дискомфорта и боли при резких движениях, при ярком освещении;
- различные воспалительные процессы в прооперированных местах.
- уменьшение угла косоглазия перед плеоптическим или ортоптическим лечением,
- предотвращение развития контрактуры наружных мышц глаза при большой величине косоглазия,
- с целью функционального излечения от косоглазия,
- с косметической целью при невозможности улучшить зрение или научить правильному бинокулярному зрению.
- Ослабляющая. В ходе такого оперативного вмешательства место, к которому прикреплена мышца, пересаживается на более дальнее расстояние от роговицы. За счет этого ослабевает воздействие той мышечной ткани, которая отклоняет глаз от центра оси.
- Усиливающая. Такая операция косоглазие удаляет за счет иссечения (укорачивания) мышцы, при этом место ее расположения остается прежним.
- возраст пациента;
- особенности расположения мышечных волокон;
- угол косоглазия;
- общее состояние и особенности движения глаза и т. д.
- если врач принял решение, что коррекция должна быть поэтапной, не следует настаивать на противоположном и торопить события;
- полностью придерживаться всех назначений после операции, которые дает медицинский персонал;
- для взрослых пациентов желательно проводить одновременно ослабляющие и усиливающие меры.
В наши дни операция на косоглазие стала одним из самых популярных методов борьбы с этим недугом. Для этого вида нарушения зрения характерно, когда один, либо оба глаза по очереди отклоняются при взгляде прямо перед собой. Если глаза расположены симметрично, то изображение находящегося перед человеком предмета попадает точно в центр каждого глаза. За счет этого картинка объединяется, и мы видим объемные предметы.
Когда глаза смотрят не в одну точку, то изображение начинает двоиться, и мозгу приходится фильтровать информацию, передаваемую косящим глазом. Если вовремя не принять меры, может развиться амблиопия, практически полная функциональная потеря зрения того глаза, который не задействован в построении зрительных образов.
Страбизм, как называют болезнь медики, во взрослом возрасте может быть остаточным проявлением проблем со зрением, возникших еще в детстве, но встречается также и приобретенный. Часто врачи не могут точно установить, что послужило поводом для развития болезни. Это могут быть как приобретенные, так и врожденные особенности организма:
- такие нарушения зрения, как дальнозоркость, близорукость, астигматизм;
- полученные травмы;
- паралич;
- нарушения в развитии и строении мышц, двигающих глаз;
- нарушения в работе ЦНС;
- стремительное ухудшение зрения, затронувшее лишь один глаз;
- последствия стресса или психической травмы;
- перенесенные ранее корь, дифтерия или скарлатина.
Косоглазие может быть приобретенным, врожденным. Также отличают постоянное и непостоянное косоглазие, которое проявляется периодически или вовсе исчезает со временем. Выделяют две разновидности этого заболевания.
При содружественном страбизме, как можно догадаться из названия, недугу подвержены оба глаза. Они поочередно косят примерно в одинаковом диапазоне. Основная причина возникновения этой патологии зрения – аметропия.
Главные отличительные черты:
- если человек смотрит на неподвижный предмет, то один глаз чуть отклоняется к носу, либо к виску;
- при этом, отклоняющийся глаз может меняться;
- подвижность глазного яблока сохранена во всех направлениях;
- человек не наблюдает двоения картинки перед глазами;
- отсутствие у пациента бинокулярного зрения;
- первичный и вторичный угол отклонения глаза косящего глаза практически одинаковы;
- может наблюдаться ухудшение зрения косящего глаза.
Как правило, у человека с содружественным косоглазием наблюдаются другие нарушения зрения: близорукость или дальнозоркость, астигматизм.
Второй тип патологии – паралитическое косоглазие. Основное отличие этого вида нарушения зрения – косящий глаз не двигается, либо двигается ограниченно в направлении пораженной мышцы. Изображение начинает двоиться, и человек теряет способность видеть в объеме. Недугу способствуют поражения нервов, неправильное функционирование глазных мышц, опухоли и травмы.
К признакам этого вида патологии относятся:
- там, где поражена мышца, глаз не двигается;
- первичный и вторичный угол отклонения отличаются: вторичный больше;
- двоение изображение, потеря объемного зрения;
- головокружения;
- вынужденное легкое отклонение головы в сторону больного глаза.
Паралитическому косоглазию подвержены все возрастные категории: оно может развиться в любом возрасте.
Помимо вышеперечисленных различают сходящееся и расходящееся (экзотропия) косоглазие, а также вертикальное. В первом случае косящий глаз отклоняется по направлению к носу. Сходящееся косоглазие у детей диагностируется чаще, чем у взрослых, в процессе созревания оно нередко полностью исчезает. Как правило, патология развивается на фоне дальнозоркости.
Расходящееся косоглазие у взрослых отличается тем, что глаз отклоняется в сторону виска. Патология возникает при врожденной, либо приобретенной близорукости. При вертикальном – один глаз направлен вверх или вниз относительно здорового.
Можно ли исправить косоглазие? Ответ – да. Страбизм можно излечить. Для этого применяют специальные призматические очки, либо прибегают к операционному вмешательству. В ходе развития болезни хорошее зрение сохраняется только у того глаза, который передает изображение мозгу. Косящий глаз со временем начинает видеть все хуже, поскольку мозг подавляет его зрительные функции, чтобы добиться стабильного и четкого изображения. Поэтому крайне важно оперативно начать лечение косоглазия у взрослых, как только замечены первые признаки заболевания.
Для достижения результата могут применять как отдельные способы, так и комплексы процедур:
- использование для коррекции зрения очков, контактных линз;
- лечение амблиопии аппаратными методами;
- мероприятия, направленные на восстановление бинокулярного зрения;
- хирургическое вмешательство.
Операцию при страбизме проводят в эстетических целях, чтобы восстановить симметричное расположение глаз. Но само операционное вмешательство без комплексного лечения не восстановит зрение. Хирург принимает решение о методе устранения проблемы непосредственно при проведении оперативного вмешательства. Определить, каким путем осуществлять операцию, можно только с учетом расположения глазных мышц конкретного пациента. В некоторых случаях оперируют сразу оба глаза. Главная цель операции – привести в нужное положение и тонус мышцу отклоняющегося глаза.
После хирургической коррекции отпадает необходимость носить неудобные призматические очки. Это одна из основных причин, по которым офтальмолог отправляет пациента к хирургу. Операция по исправлению косоглазия позволяет улучшить качество жизни, убрать стеснение из-за негативного восприятия косоглазия, восстановить хорошее эмоциональное состояние. Стоимость операции в каждом случае рассчитывается индивидуально.
Хирургическая операция на глаза всегда подразумевает определенные риски. При устранении косоглазия оперативным методом негативное последствие, встречающееся чаще других, – это двоение изображения. Обычно оно проходит через некоторое время, но бывают случаи, когда двоение остается. К более серьезным рискам относятся: снижение качества зрения, отслоение сетчатки, инфекции и проблемы, вызванные анестезией. К счастью, все эти осложнения встречаются крайне редко.
Немаловажным фактором является и общее состояние здоровья. Чем лучше самочувствие пациента, тем удачнее пройдет операция, и быстрее восстановится глаз. В любом случае, переживать не стоит. Современный уровень развития медицины, качественное оборудование и профессионализм врачей делают вероятность развития событий в негативном ключе стремящейся к нулю.
У большей части пациентов диагностируется существенное улучшения зрения после оперативного вмешательства. Случается, что полное исправление косоглазия происходит не сразу, и организму требуется продолжительное время на восстановление после успешно выполненной операции. В некоторых случаях может потребоваться повторная операция. Остаточное двоение, возникающее после хирургических манипуляций, как правило, устраняется при помощи призматических очков.
Первые дни после операции пациент может ощущать дискомфорт и головные боли, болезненность при напряжении глазных мышц, ощущение присутствия постороннего предмета в глазу. В таком случае врач прописывает ему обезболивающие препараты. Уже через несколько дней неприятные симптомы уходят, и пациент может вернуться к активной жизни. Однако, тяжелых нагрузок лучше избегать в течение еще нескольких недель.
Потребуется ли госпитализация после оперативного вмешательства. Зависит от общего состояния пациента и рекомендаций его лечащего врача. Большая часть операций проходит в амбулаторном режиме, и прооперированный пациент возвращается к нормальной жизни уже через пару дней.
На послеоперационное восстановление уходит, в среднем, около недели. Однако, помимо реабилитации может также потребоваться курс аппаратного лечения, чтобы добиться максимального результата и ощутимого повышения качества зрения. Зрение будет восстанавливаться в течение более длительного периода. Помогут в этом зарядка для глаз и терапевтические процедуры.
Операция на косоглазие доступна для пациентов любого возраста. Сколько стоит операция, можно узнать, записавшись на личную консультацию к врачу-офтальмологу. Средние цены – от 15 000 рублей до 30 000 рублей за один глаз. Это отличный способ уменьшить симптомы, скорректировать эстетические последствия косоглазия и просто повысить качество жизни. Оперативное лечение косоглазия на сегодняшний день считается эффективным и безопасным способом восстановления зрения. Исправить косоглазие можно без диспансеризации и последующего длительного восстановления.
Косоглазие может носить врождённый характер, а также возникнуть в результате воздействия различных факторов. И хоть некоторые считают косоглазие лишь эстетической проблемой, на самом деле эта патология способна спровоцировать формирование многих неприятных последствий. Для пациента очень важно не только своевременно диагностировать заболевание, но и как можно раньше приступить к решению этой проблемы. Операция на косоглазие — радикальный и эффективный метод.
Косоглазие диагностируется при наличии имеющихся отклонений в параллельности зрительной оси глаз. Чаще у пациента косит только один глаз. В некоторых случаях отклонение симметрично. Существует несколько видов косоглазия и способов решения проблемы тоже несколько: ношение специальных очков, отключение одного глазного органа, операция.
Важно: Большинство специалистов склоняется к тому, чтобы хирургическое вмешательство производилось в крайних случаях. Для начала рекомендуется испробовать консервативные методы исправления косоглазия.
Чем же грозит косоглазие? Полная потеря зрения глазного органа, который имеет отклонения. В этом случае мозг перестаёт получать объёмные картинки, а изображения не соответствуют между собой. Нервная система постепенно блокирует данные принятые с дефектного глазного органа. Начинает теряться его мышечный тонус. Функционирование глаза со временем сильно ухудшается и в 50% случаев развивается амблиопия.
Косоглазие может быть приобретённое или врождённое. Формирование каждого из них имеет свои причины возникновения. К примеру.
Чаще всего этот вид косоглазия развивается у детей до достижения ними полугода. Значительную роль в этом случае играют имеющиеся заболевания, которые спровоцировали такой побочный эффект. Но нередки эпизоды развития страбизма и в старшей вековой категории. Самые частые причины развития приобретённого косоглазия:
- страбизм как результат резко ухудшенного зрения при астигматизме, дальнозоркости, а также близорукости;
- нарушения рефракции глаза может спровоцировать развивающаяся катаракта или глаукома, а как следствие формируется косоглазие;
- паралич глазных мышц способны вызвать психологические расстройства, а также соматические заболевания (как пример: нейросифилис, энцефалит);
- лёгкую степень косоглазия могут спровоцировать нарушения в кровообращении и резкие скачки давления, а при игнорировании патологии – инвалидность;
- провоцирующими факторами развития косоглазия специалисты считают и такие детские заболевания, как скарлатина и корь.
Важно: В случае, когда ребёнок имел предрасположенность к косоглазию, патология способна проявиться в качестве осложнения после перенесённой дифтерии или гриппа.
Страбизм способен развиться у деток дошкольного возраста после сильного испуга, а также, как результат перенесённой психологической травмы. Эти причины развития патологии были зафиксированы и у старших пациентов. Хотя в более редких случаях.
На практике врождённое косоглазие встречается очень редко. Ещё реже его можно встретить в чистом виде, то есть сразу при рождении малыша. Проявление патологии в первые шесть месяцев жизни малыша устанавливается как инфантильное. Чаще у новорождённого наблюдается мнимое косоглазие. Малыши такого возраста неспособны точно сфокусировать взгляд, а при этом создаётся впечатление, что у ребёнка формируется патология.
Интересно: Мнимое косоглазие можно наблюдать и у взрослых, когда человек находится в состоянии сильного опьянения.
Инфантильное косоглазие часто формируется при генетических нарушениях и в тот период, когда плод находится ещё в утробе. Это может быть вызвано такими заболеваниями: ДЦП, синдром Крузона или Дауна, а также наследственная предрасположенность. В случаях с наследственностью, у одного из родственников малыша тоже имеются подобные отклонения.
В группе риска находятся малыши, матеря которых при беременности перенесли инфекционные заболевания, применяли наркотические средства, а также лекарственные препараты без назначения специалистов.
Операция по устранению косоглазия относится к радикальным методам решения проблемы. Сразу после диагностики специалист будет предлагать консервативные методы лечения, которые относятся к более щадящим способам. Это могут быть специальные очки. Их задача, заставить оба глазных органа сфокусироваться на одной точке. Со временем мышцы повреждённого глаза разрабатываются. Патология постепенно исправляется.
В случае если у пациента косит один орган, может быть предложена процедура «отключения глазного органа». Для этих целей на здоровый глаз помещается специальная повязка. Таким образом, мозг начинает получать изображение лишь с больного органа. Мышцы постепенно развиваются и патология исправляется.
Операция рекомендуется в более запущенных случаях. Она не может гарантировать полного восстановления утраченного зрения, но позволяет добиться более симметричного соотношения между глазными органами. Чаще на операцию соглашаются молодые люди, для которых очень важно внешне не иметь дефектов.
Оперативное вмешательство рекомендуется проводить в случаях когда:
- Пациентом были использованы все консервативные методы лечения, но каких-либо улучшений не было достигнуто (или они были достигнуты не в максимальном объёме).
- Пациент желает устранить косметические дефекты в кратчайшие сроки. Консервативное лечение может продолжаться несколько месяцев, а то и лет.
- У пациента имеются сильные дефекты. Врач посчитал целесообразнее вначале восстановить зрение при помощи хирургического вмешательства, а лишь затем применить консервативные методы для фиксации или улучшения полученного ранее результата.
Важно: Операция может быть противопоказана лишь в тех случаях, если пациент имеет индивидуальные особенности, которые предварительно оговариваются со своим специалистом.
Существуют и некоторые возрастные ограничения. Например, оптимальным возрастом для хирургического вмешательства считается 4–5 год ребёнку. Младшим пациентам могут отказать. Исключением является врождённая форма косоглазия, которая исправляется в 2–3 годика. Объясняется это просто. После операции пациент должен придерживаться особого режима и выполнять специальные упражнения. Детки до 4 лет не смогут делать это осознанно и самостоятельно. Значительно увеличиваются шансы того, что патология вернётся.
Хирургическое вмешательство по исправлению косоглазия осуществляется несколькими видами операций. Иногда специалист подбирает один оптимальный вариант для данной ситуации, но чаще в ходе операции несколько видов комбинируются между собой. Подробнее о каждом виде.
- Рецессия мышцы подразумевает отсекание тканей от места её физиологического крепления. После отсечения мышца подшивается. Специалист подбирает оптимальное место для её будущего крепления. Это может быть сухожилие, а также склера. По итогу волокно смещается назад и его действие ослабевает. В случае смещения волокна вперёд, действие мышц наоборот усиливается.
- Операция миэктомия предполагает подобные манипуляции с отрезанием мышцы. Отличие от предыдущего вида – отсутствие процедуры накладывания швов.
- Меньшего травмирования глазного органа можно достичь при помощи операции Faden. В этом случае манипуляций с отрезанием мышцы не производиться. Ткань сразу подшивается к склере. При этой процедуре используют не рассасывающиеся нити.
- В случае если мышца ослаблена и требуется усилить её действие, используется операция по укорочению. В ходе оперативного вмешательства часть мышцы удаляется.
- Получить аналогичный эффект поможет и иной вид операции. Она подразумевает создание складки между сухожилием и мышцой. Возможен вариант, когда эту складку формируют внутри тела самой мышцы.
Любая из выбранных операций по исправлению косоглазия проводится с соблюдением главных принципов. Коррекция обязательно должна быть поэтапная. Операция осуществляется лишь на одном глазном органе. На втором процедура повторяется спустя несколько месяцев (примерно 3–6). Хотя при небольшом угле кошения хирургом может быть принято решения произвести коррекцию одновременно на двух глазах, но это чаще исключение.
Если у пациента сильное косоглазие, оперативное вмешательство выполняется в несколько приёмов. Дело в том, что нежелательно проводить операцию больше чем на двух мышцах за один раз.
Удлинение или укорочение мышцы обязательно должно проводиться равномерно со всех сторон. Например, если мышца справа сокращается в размерах, то слева она должна обязательно увеличиваться. При этом размеры иссечения и увеличения обязательно идентичны.
Соблюдая все главные принципы хирургического вмешательства, специалист старается максимально сохранить связь глазного яблока и оперированной мышцы.
Для взрослых пациентов коррекция проводится под местной анестезией. По её окончании пациенту накладывается повязка. Домой можно идти спустя уже несколько часов. Для детей (любого возраста) всегда применяется общий наркоз. В обязательном порядке ребёнок госпитализируется на сутки, но не исключены случаи и с более длительным пребыванием в стационаре.
Тем, у кого есть возможность исправить патологию в зарубежных клиниках, стоит обратить внимание на немецких и израильских специалистов. Их подход к подобной коррекции более радикален. Практически все виды патологий исправляются в один приём. Ещё один плюс – возможность проведения операции малышам до годика.
Хоть операция по исправлению косоглазия проводится в один день и пациента сразу отпускают домой, это не означает, что период реабилитации отсутствует. Для быстрого восстановления бинокулярного зрения понадобиться некоторое время придерживаться определённых рекомендаций врача и выполнять специальные упражнения для глаз.
Первые сутки после операции глазной орган будет болеть, слегка покраснеет и воспалится. Это естественное состояние. Также возможное кратковременное ухудшение зрения. В этот период каждое своё движение нужно контролировать, так как любые попытки касания к глазу могут закончиться лишь усиливающимся болевым синдромом.
Важно: Восстановление тканей глазного органа и бинокулярного зрения наступает спустя месяц. Большинство пациентов всё это время видят двоящуюся картинку. Если по истечении этого срока зрение не восстанавливается, нужно обратиться к офтальмологу.
У детей сроки адаптации значительно сокращаются. Главное выполнять предписанные специалистом упражнения и посещать офтальмолога.
Для активного восстановления специалист может порекомендовать воспользоваться специальными коррекционными очками, а также время от времени прикрывать здоровый глаз. Это поможет создать нагрузку на прооперированный орган. Мышцы быстрее разработаются и обретут нужную норму.
Самое частое осложнение, которое встречается в медицинской практике после операции по устранению косоглазия – гиперкоррекция. Формируется она при чрезмерном удлинении или вшивании мышц глазного органа. Основные причины такого нежелательного эффекта:
- ошибка хирурга;
- неправильные предварительные вычисления;
- естественный рост пациента, что влияет на увеличение глазного органа в размерах.
В последнее время специалисты нашли оптимальный способ минимизировать риск такого осложнения. Всё чаще проводятся операции с не отрезанием, а вшиванием складок мышц. При этом наложенный шов регулируется и исправить нежелательный эффект можно малоинвазивным способом.
Формирование грубого рубца на месте отсечения мышцы и последующего её пришивания. Такой способ хирургического вмешательства лишает ткани мышцы подвижности и эластичности, которые частично заменяются фиброзной. Единственной альтернативой на данный момент является уменьшение размеров иссекаемой области.
Косоглазие через время возвращается (рецидивирует). Это осложнение чаще всего возникает по вине самого пациента, который пренебрегает соблюдением всех правил в послеоперационный период. У детей рецидив может произойти по причине резких увеличений нагрузок на глазной орган. Например, операция по исправлению косоглазия проводилась в возрасте пяти или шести лет, а уже спустя пару месяцев ребёнок начал посещать школу.
Самым серьёзным, но очень редким осложнением, является повреждение в период операции блуждающего нерва, отвечающего за работу лёгких, органов ЖКТ и мышц сердца.
В основном много негативных отзывов можно услышать от родителей, которые решились на операцию своего чада в отечественных клиниках. Своё недовольство они обосновывают следующими комментариями.
- В большинстве клиник отсутствует индивидуальный подход к каждому пациенту и имеющейся проблеме.
- Отказ специалистов проводить оперативное вмешательство в раннем возрасте, а промедление оборачивается для маленького пациента прогрессированием заболевания и ухудшением зрения.
- В основном все клиники в ходе операции и диагностики используют устаревшие методики и оборудование. Это не даёт возможности получить стопроцентный результат с первой операции. Исправление косоглазия выполняется с недостаточным результатом и через время нужно проводить повторные хирургические вмешательства.
- Мало специалистов по данному профилю, что сильно ограничивает пациентов в выборе.
Большинство родителей отмечает лишь временный положительный результат. Как только начинается учебный год и ребёнок идёт в школу, зрение опять начинает падать, а косоглазие возвращается. Объясняется это увеличением нагрузки на глаза. Многие дети отказываются в школе носить специальные корректирующие очки. Чтобы не смеялись одноклассники, они втайне от взрослых их снимают и прячут. Меньше времени уделяется и специальным упражнениям. Все эти негативные факторы приводят к тому, что молодые люди решаются на повторную операцию лишь по окончании школы.
Важно: Чем старше пациент, тем меньший результат успешности даёт операция по исправлению косоглазия.
Стоимость операции по исправлению косоглазия в разных клиниках отличается. К примеру, если это государственное учреждение и ребёнок несовершеннолетний, операцию могут провести бесплатно. Бесплатным лечение будет и для взрослых, но только у кого имеется полис ОМС. Стоит отметить и то, что некоторые частные клиники тоже работают с обязательными медицинскими страхованиями. Сама операция будет бесплатно, но могут понадобиться дополнительные услуги, которые нужно будет оплатить.
В случае с остальными частными клиниками, то тут цена может варьировать в пределах 20 000 тыс. рублей. Цена колеблется в зависимости от наличия современного оборудования в учреждении, профессионализма врача, сложности самой операции и т.д.
Пациентам, которые думают обратиться в германскую или израильскую клинику, придётся рассчитывать на сумму около 7 тыс. евро. Но тут есть тоже один нюанс. Обращение в зарубежную клинику через посредника возрастёт в цене (примерно в 2 раза).
Линзы Acuvue 40%, 729 голосов
729 голосов — 40% из всех голосов
Линзы Air Optix 18%, 340 голосов
340 голосов — 18% из всех голосов
Линзы Optima 15%, 278 голосов
278 голосов — 15% из всех голосов
Линзы Pure Vision 13%, 244 голоса
244 голоса — 13% из всех голосов
Линзы Biofinity 7%, 133 голоса
133 голоса — 7% из всех голосов
Линзы Biotrue 4%, 74 голоса
74 голоса — 4% из всех голосов
Линзы Clariti 2%, 43 голоса
43 голоса — 2% из всех голосов
Вы или с вашего IP уже голосовали.
Косоглазие у детей — это нарушение параллельности зрительных осей глаз, возникающее в результате патологических процессов, поражающих глазодвигательные мышцы. Лечение косоглазия у детей в Израиле выполняется в отделении детской офтальмологии клиники Шнайдер на новейшем оборудовании с использованием современных технологий. Нашим специалистам удается исправить даже самые сложные случаи, когда один глаз смотрит вперед, другой повернут внутрь или наружу, иногда вверх или вниз.
Шесть мышц, которые вращают глаз, расположены снаружи глазного яблока под конъюнктивой, т.е. слизистой оболочкой глаза. В ходе операции, хирурги отделении детской офтальмологии клиники Шнайдер смещают эту мышцу с места крепления и усиливают или, наоборот, ослабляют тягу. Обычно для коррекции косоглазия необходимо прооперировать, по крайней мере, две мышцы. Иногда корректируются мышцы только косящего глаза, иногда – обоих.
Детям операции проводятся только под общей анестезией. Решение о выборе общей или местной анестезии взрослых принимается по усмотрению хирурга, но также учитываются пожелания пациента.
Понадобятся ли после операции очки?
Некоторые виды косоглазия у детей исправляются с помощью очков, некоторые – только хирургическим путем, а иногда нужны оба метода. Важно понимать, что хирургическое лечение косоглазия у детей в Израиле вовсе не альтернатива очкам; оно исправляет косоглазие, которое не удалось вылечить с помощью очков. Таким образом, даже после операции, в большинстве случаев, нужно продолжать носить очки.
Необходимо ли закрывать один глаз повязкой?
Перед операцией иногда бывает необходимо покрыть один глаз глазной повязкой, чтобы укрепить другой глаз и не позволить ему «облениться». Хорошая острота зрения обоих глаз повышает шансы на успех хирургической коррекции косоглазия. Иногда бывает необходимо продолжать носить глазную повязку какое-то время после операции, чтобы улучшить результаты.
Современные хирургические методы отличаются очень высоким уровнем эффективности. Однако полный успех гарантировать невозможно. В некоторых случаях после операции остается какой-то процент косоглазия, но это не нарушает функциональные свойства глаза и не является косметическим дефектом. Пациентам, у которых угол косоглазия был исправлен лишь частично, может быть показана повторная операция.
Так как операция проводится на внешней стороне глаза, в большинстве случаев риска нарушения зрения не возникает. При подшивании мышц к склере (белку глаза) шов накладывают на определенной глубине глаза. Иногда после операции может развиться инфекция, тогда в большинстве случаев применяется простое и эффективное лечение детей в Израиле глазными каплями. Лишь в редких случаях такая инфекция может представлять собой опасность для зрения. Также иногда у прооперированного может проявиться двоение в глазах, но через короткое время оно проходит. Если же улучшения не наблюдается, необходимо дополнительное лечение.
- После операции повязку на глаза не накладывают;
- В первые дни после операции у прооперированного наблюдается покраснение глаз, чувство дискомфорта в глазу и незначительные болевые ощущения, воспаление сосудистой оболочки глазного яблока;
- Необходимо закапывать глазные капли;
- В течение нескольких дней рекомендуется избегать попадания пыли в глаза и не находиться на ветру; в течение нескольких недель нельзя плавать в бассейне / море; нет никаких ограничений на выполнение работы по дому;
- Через несколько дней можно вернуться в школу или на работу;
- После операции могут возникнуть следующие явления: чувство дискомфорта в глазах, особенно при воздействии яркого света;
- При движении глаз незначительные болевые ощущения;
- Покраснение глаз, отек конъюнктивы и небольшие выделения;
- Двоение в глазах, как правило, проходящее в течение нескольких дней.
Это естественные явления и не нужно их бояться. Если пациента беспокоят боли, то следует принять обезболивающее средство, например, парацетамол. Выделения над ресницами очищают ватным тампоном, смоченным в теплой воде, или салфеткой для глаз. Двоение в глазах пройдет, когда глазные мышцы привыкнут к новому для них положению.
Нужно не забывать закапывать глаза каплями, которые выдаются при выписке, в соответствии с рекомендациями врача. Продолжительность закапывания около 3-4 недель после операции.
Что можно делать после операции?
- Нет ограничений на обычную работу по дому;
- Можно читать, смотреть телевизор и работать за компьютером. Не стоит бояться «напрягать глаза»;
- Можно купаться и мыть голову, но избегайте попадания воды в глаза;
- Вне дома стоит носить солнцезащитные очки и избегать попадания пыли в глаза;
- Следует избегать яркого света в течение первой недели после операции.
Чего нельзя делать после операции?
- В течение первых двух недель не рекомендуется выполнять физических упражнений, требующих большого напряжения;
- Дети могут играть дома в любые игры без ограничений; вернуться в детский сад или школу можно через несколько дней после операции;
- Не рекомендуется ходить в плавательный бассейн/на море в течение приблизительно шести недель.
В каких случаях обращаться к врачу?
Одним из редких осложнений после хирургического лечения косоглазия у детей в Израиле является инфицирование глаз. Если глаза красные и очень болезненные, с гнойными выделениями и отеком век, если наступает существенное снижение остроты зрения, стоит немедленно обратится в ближайший пункт неотложной помощи. Но в отделении детской офтальмологии клиники Шнайдер таких осложнений почти никогда не случается.
Косоглазие может носить врождённый характер, а также возникнуть в результате воздействия различных факторов. И хоть некоторые считают косоглазие лишь эстетической проблемой, на самом деле эта патология способна спровоцировать формирование многих неприятных последствий. Для пациента очень важно не только своевременно диагностировать заболевание, но и как можно раньше приступить к решению этой проблемы. Операция на косоглазие — радикальный и эффективный метод.
Косоглазие диагностируется при наличии имеющихся отклонений в параллельности зрительной оси глаз. Чаще у пациента косит только один глаз. В некоторых случаях отклонение симметрично. Существует несколько видов косоглазия и способов решения проблемы тоже несколько: ношение специальных очков, отключение одного глазного органа, операция.
Важно: Большинство специалистов склоняется к тому, чтобы хирургическое вмешательство производилось в крайних случаях. Для начала рекомендуется испробовать консервативные методы исправления косоглазия.
Чем же грозит косоглазие? Полная потеря зрения глазного органа, который имеет отклонения. В этом случае мозг перестаёт получать объёмные картинки, а изображения не соответствуют между собой. Нервная система постепенно блокирует данные принятые с дефектного глазного органа. Начинает теряться его мышечный тонус. Функционирование глаза со временем сильно ухудшается и в 50% случаев развивается амблиопия.
Косоглазие может быть приобретённое или врождённое. Формирование каждого из них имеет свои причины возникновения. К примеру.
Чаще всего этот вид косоглазия развивается у детей до достижения ними полугода. Значительную роль в этом случае играют имеющиеся заболевания, которые спровоцировали такой побочный эффект. Но нередки эпизоды развития страбизма и в старшей вековой категории. Самые частые причины развития приобретённого косоглазия:
- страбизм как результат резко ухудшенного зрения при астигматизме, дальнозоркости, а также близорукости;
- нарушения рефракции глаза может спровоцировать развивающаяся катаракта или глаукома, а как следствие формируется косоглазие;
- паралич глазных мышц способны вызвать психологические расстройства, а также соматические заболевания (как пример: нейросифилис, энцефалит);
- лёгкую степень косоглазия могут спровоцировать нарушения в кровообращении и резкие скачки давления, а при игнорировании патологии – инвалидность;
- провоцирующими факторами развития косоглазия специалисты считают и такие детские заболевания, как скарлатина и корь.
Важно: В случае, когда ребёнок имел предрасположенность к косоглазию, патология способна проявиться в качестве осложнения после перенесённой дифтерии или гриппа.
Страбизм способен развиться у деток дошкольного возраста после сильного испуга, а также, как результат перенесённой психологической травмы. Эти причины развития патологии были зафиксированы и у старших пациентов. Хотя в более редких случаях.
На практике врождённое косоглазие встречается очень редко. Ещё реже его можно встретить в чистом виде, то есть сразу при рождении малыша. Проявление патологии в первые шесть месяцев жизни малыша устанавливается как инфантильное. Чаще у новорождённого наблюдается мнимое косоглазие. Малыши такого возраста неспособны точно сфокусировать взгляд, а при этом создаётся впечатление, что у ребёнка формируется патология.
Интересно: Мнимое косоглазие можно наблюдать и у взрослых, когда человек находится в состоянии сильного опьянения.
Инфантильное косоглазие часто формируется при генетических нарушениях и в тот период, когда плод находится ещё в утробе. Это может быть вызвано такими заболеваниями: ДЦП, синдром Крузона или Дауна, а также наследственная предрасположенность. В случаях с наследственностью, у одного из родственников малыша тоже имеются подобные отклонения.
В группе риска находятся малыши, матеря которых при беременности перенесли инфекционные заболевания, применяли наркотические средства, а также лекарственные препараты без назначения специалистов.
Операция по устранению косоглазия относится к радикальным методам решения проблемы. Сразу после диагностики специалист будет предлагать консервативные методы лечения, которые относятся к более щадящим способам. Это могут быть специальные очки. Их задача, заставить оба глазных органа сфокусироваться на одной точке. Со временем мышцы повреждённого глаза разрабатываются. Патология постепенно исправляется.
В случае если у пациента косит один орган, может быть предложена процедура «отключения глазного органа». Для этих целей на здоровый глаз помещается специальная повязка. Таким образом, мозг начинает получать изображение лишь с больного органа. Мышцы постепенно развиваются и патология исправляется.
Операция рекомендуется в более запущенных случаях. Она не может гарантировать полного восстановления утраченного зрения, но позволяет добиться более симметричного соотношения между глазными органами. Чаще на операцию соглашаются молодые люди, для которых очень важно внешне не иметь дефектов.
Оперативное вмешательство рекомендуется проводить в случаях когда:
- Пациентом были использованы все консервативные методы лечения, но каких-либо улучшений не было достигнуто (или они были достигнуты не в максимальном объёме).
- Пациент желает устранить косметические дефекты в кратчайшие сроки. Консервативное лечение может продолжаться несколько месяцев, а то и лет.
- У пациента имеются сильные дефекты. Врач посчитал целесообразнее вначале восстановить зрение при помощи хирургического вмешательства, а лишь затем применить консервативные методы для фиксации или улучшения полученного ранее результата.
Важно: Операция может быть противопоказана лишь в тех случаях, если пациент имеет индивидуальные особенности, которые предварительно оговариваются со своим специалистом.
Существуют и некоторые возрастные ограничения. Например, оптимальным возрастом для хирургического вмешательства считается 4–5 год ребёнку. Младшим пациентам могут отказать. Исключением является врождённая форма косоглазия, которая исправляется в 2–3 годика. Объясняется это просто. После операции пациент должен придерживаться особого режима и выполнять специальные упражнения. Детки до 4 лет не смогут делать это осознанно и самостоятельно. Значительно увеличиваются шансы того, что патология вернётся.
Хирургическое вмешательство по исправлению косоглазия осуществляется несколькими видами операций. Иногда специалист подбирает один оптимальный вариант для данной ситуации, но чаще в ходе операции несколько видов комбинируются между собой. Подробнее о каждом виде.
- Рецессия мышцы подразумевает отсекание тканей от места её физиологического крепления. После отсечения мышца подшивается. Специалист подбирает оптимальное место для её будущего крепления. Это может быть сухожилие, а также склера. По итогу волокно смещается назад и его действие ослабевает. В случае смещения волокна вперёд, действие мышц наоборот усиливается.
- Операция миэктомия предполагает подобные манипуляции с отрезанием мышцы. Отличие от предыдущего вида – отсутствие процедуры накладывания швов.
- Меньшего травмирования глазного органа можно достичь при помощи операции Faden. В этом случае манипуляций с отрезанием мышцы не производиться. Ткань сразу подшивается к склере. При этой процедуре используют не рассасывающиеся нити.
- В случае если мышца ослаблена и требуется усилить её действие, используется операция по укорочению. В ходе оперативного вмешательства часть мышцы удаляется.
- Получить аналогичный эффект поможет и иной вид операции. Она подразумевает создание складки между сухожилием и мышцой. Возможен вариант, когда эту складку формируют внутри тела самой мышцы.
Любая из выбранных операций по исправлению косоглазия проводится с соблюдением главных принципов. Коррекция обязательно должна быть поэтапная. Операция осуществляется лишь на одном глазном органе. На втором процедура повторяется спустя несколько месяцев (примерно 3–6). Хотя при небольшом угле кошения хирургом может быть принято решения произвести коррекцию одновременно на двух глазах, но это чаще исключение.
Если у пациента сильное косоглазие, оперативное вмешательство выполняется в несколько приёмов. Дело в том, что нежелательно проводить операцию больше чем на двух мышцах за один раз.
Удлинение или укорочение мышцы обязательно должно проводиться равномерно со всех сторон. Например, если мышца справа сокращается в размерах, то слева она должна обязательно увеличиваться. При этом размеры иссечения и увеличения обязательно идентичны.
Соблюдая все главные принципы хирургического вмешательства, специалист старается максимально сохранить связь глазного яблока и оперированной мышцы.
Для взрослых пациентов коррекция проводится под местной анестезией. По её окончании пациенту накладывается повязка. Домой можно идти спустя уже несколько часов. Для детей (любого возраста) всегда применяется общий наркоз. В обязательном порядке ребёнок госпитализируется на сутки, но не исключены случаи и с более длительным пребыванием в стационаре.
Тем, у кого есть возможность исправить патологию в зарубежных клиниках, стоит обратить внимание на немецких и израильских специалистов. Их подход к подобной коррекции более радикален. Практически все виды патологий исправляются в один приём. Ещё один плюс – возможность проведения операции малышам до годика.
Хоть операция по исправлению косоглазия проводится в один день и пациента сразу отпускают домой, это не означает, что период реабилитации отсутствует. Для быстрого восстановления бинокулярного зрения понадобиться некоторое время придерживаться определённых рекомендаций врача и выполнять специальные упражнения для глаз.
Первые сутки после операции глазной орган будет болеть, слегка покраснеет и воспалится. Это естественное состояние. Также возможное кратковременное ухудшение зрения. В этот период каждое своё движение нужно контролировать, так как любые попытки касания к глазу могут закончиться лишь усиливающимся болевым синдромом.
Важно: Восстановление тканей глазного органа и бинокулярного зрения наступает спустя месяц. Большинство пациентов всё это время видят двоящуюся картинку. Если по истечении этого срока зрение не восстанавливается, нужно обратиться к офтальмологу.
У детей сроки адаптации значительно сокращаются. Главное выполнять предписанные специалистом упражнения и посещать офтальмолога.
Для активного восстановления специалист может порекомендовать воспользоваться специальными коррекционными очками, а также время от времени прикрывать здоровый глаз. Это поможет создать нагрузку на прооперированный орган. Мышцы быстрее разработаются и обретут нужную норму.
Самое частое осложнение, которое встречается в медицинской практике после операции по устранению косоглазия – гиперкоррекция. Формируется она при чрезмерном удлинении или вшивании мышц глазного органа. Основные причины такого нежелательного эффекта:
- ошибка хирурга;
- неправильные предварительные вычисления;
- естественный рост пациента, что влияет на увеличение глазного органа в размерах.
В последнее время специалисты нашли оптимальный способ минимизировать риск такого осложнения. Всё чаще проводятся операции с не отрезанием, а вшиванием складок мышц. При этом наложенный шов регулируется и исправить нежелательный эффект можно малоинвазивным способом.
Формирование грубого рубца на месте отсечения мышцы и последующего её пришивания. Такой способ хирургического вмешательства лишает ткани мышцы подвижности и эластичности, которые частично заменяются фиброзной. Единственной альтернативой на данный момент является уменьшение размеров иссекаемой области.
Косоглазие через время возвращается (рецидивирует). Это осложнение чаще всего возникает по вине самого пациента, который пренебрегает соблюдением всех правил в послеоперационный период. У детей рецидив может произойти по причине резких увеличений нагрузок на глазной орган. Например, операция по исправлению косоглазия проводилась в возрасте пяти или шести лет, а уже спустя пару месяцев ребёнок начал посещать школу.
Самым серьёзным, но очень редким осложнением, является повреждение в период операции блуждающего нерва, отвечающего за работу лёгких, органов ЖКТ и мышц сердца.
В основном много негативных отзывов можно услышать от родителей, которые решились на операцию своего чада в отечественных клиниках. Своё недовольство они обосновывают следующими комментариями.
- В большинстве клиник отсутствует индивидуальный подход к каждому пациенту и имеющейся проблеме.
- Отказ специалистов проводить оперативное вмешательство в раннем возрасте, а промедление оборачивается для маленького пациента прогрессированием заболевания и ухудшением зрения.
- В основном все клиники в ходе операции и диагностики используют устаревшие методики и оборудование. Это не даёт возможности получить стопроцентный результат с первой операции. Исправление косоглазия выполняется с недостаточным результатом и через время нужно проводить повторные хирургические вмешательства.
- Мало специалистов по данному профилю, что сильно ограничивает пациентов в выборе.
Большинство родителей отмечает лишь временный положительный результат. Как только начинается учебный год и ребёнок идёт в школу, зрение опять начинает падать, а косоглазие возвращается. Объясняется это увеличением нагрузки на глаза. Многие дети отказываются в школе носить специальные корректирующие очки. Чтобы не смеялись одноклассники, они втайне от взрослых их снимают и прячут. Меньше времени уделяется и специальным упражнениям. Все эти негативные факторы приводят к тому, что молодые люди решаются на повторную операцию лишь по окончании школы.
Важно: Чем старше пациент, тем меньший результат успешности даёт операция по исправлению косоглазия.
Стоимость операции по исправлению косоглазия в разных клиниках отличается. К примеру, если это государственное учреждение и ребёнок несовершеннолетний, операцию могут провести бесплатно. Бесплатным лечение будет и для взрослых, но только у кого имеется полис ОМС. Стоит отметить и то, что некоторые частные клиники тоже работают с обязательными медицинскими страхованиями. Сама операция будет бесплатно, но могут понадобиться дополнительные услуги, которые нужно будет оплатить.
В случае с остальными частными клиниками, то тут цена может варьировать в пределах 20 000 тыс. рублей. Цена колеблется в зависимости от наличия современного оборудования в учреждении, профессионализма врача, сложности самой операции и т.д.
Пациентам, которые думают обратиться в германскую или израильскую клинику, придётся рассчитывать на сумму около 7 тыс. евро. Но тут есть тоже один нюанс. Обращение в зарубежную клинику через посредника возрастёт в цене (примерно в 2 раза).
Линзы Acuvue 40%, 753 голоса
753 голоса — 40% из всех голосов
Линзы Air Optix 18%, 347 голосов
347 голосов — 18% из всех голосов
Линзы Optima 15%, 285 голосов
285 голосов — 15% из всех голосов
Линзы Pure Vision 13%, 245 голосов
245 голосов — 13% из всех голосов
Линзы Biofinity 7%, 137 голосов
137 голосов — 7% из всех голосов
Линзы Biotrue 4%, 76 голосов
76 голосов — 4% из всех голосов
Линзы Clariti 2%, 43 голоса
43 голоса — 2% из всех голосов
Вы или с вашего IP уже голосовали.
Косоглазие или страбизм представляет собой смещение фокуса одного или обоих глаз и нарушение вследствие этого бинокулярного зрения. Заболевание может быть вызвано различными факторами. Иногда оно носит врожденный характер, иногда – в наличии только предрасположенность, и косоглазие возникает в результате инфекции или стресса.
Существует несколько методов лечения заболевания – ношение специальных очков, «временное» выключение здорового глаза, хирургия. Операция при косоглазии сводится к коррекции положения глаза: усиливаются слабые мышцы, производится удлинение слишком коротких волокон.
Хирургическое вмешательство наиболее эффективно в детском возрасте. Если оно является приобретенным оптимальный возраст – 4-6 лет. При врожденных формах косоглазия операцию осуществляют несколько раньше – в 2-3 года. У взрослых она может быть осуществлена в любом возрасте при отсутствии общих противопоказаний.
Операцию по исправлению косоглазия рекомендуют проводить в следующих случаях:
- Желание пациента устранить косметический дефект у себя или ребенка.
- Использован весь арсенал консервативных методов, но достигнутое улучшение бинокулярного зрения не является максимальным.
- Врач полагает, что целесообразно создать условия для восстановления зрения хирургическим путем. То есть сначала назначается операция, а потом докоррекция консервативными методами. Такое назначение возможно в случае слишком сильного косоглазия.
Существует несколько принципиально различающихся разновидностей хирургического вмешательства, которые часто комбинируются в рамках одной операции:
- Рецессия глазодвигательной мышцы. В ходе процедуры хирург отсекает ткань в месте ее крепления. После этого мышца подшивается к склере или сухожилию. В результате волокно оказывается перемещенным назад, и таким образом его действие ослабляется. Если перемещение производят, напротив, вперед, действие мышцы усиливается.
- Миэктомия. Это операция предполагает также отрезание мышцы, но без последующего накладывания швов.
- Операция Faden. Мышцы в этом случае не отрезаются, а подшиваются сразу к склере не рассасывающимися нитками.
- Резекция (удаление) части мышцы. Операция служит для ее укорочения и усиления ее действия.
- Образование складки внутри мышцы или между мышцей и сухожилием. Эффект аналогичен предыдущей операции.
Принципы хирургического вмешательства
Наиболее оптимальной является следующая схема:
- Поэтапная коррекция. Сначала осуществляется операция на одном глазу, а спустя 3-6 месяцев – на другом.
- Расчет укорочения или удлинения мышцы производится в соответствии со стандартными схемами.
- Укорочение и удлинение должно происходит равномерно с обеих сторон, т.е., например, при сокращении размера мышц справа, слева они увеличиваются на такую же величину.
- Желательно сохранять связь мышцы с глазным яблоком.
- Не рекомендуется проведение при сильном косоглазии операции более чем на двух мышцах.
Детали проведения определяются хирургом. При незначительном угле кошения возможно коррекция сразу двух глаз.
Стоит отметить, что подход западных медиков несколько отличается. Израильские, немецкие специалисты подходят к коррекции более радикально, что позволяет исправить зрение сразу и за один прием. Также за границей операции по устранению косоглазия проводят в возрасте до года. Это, по мнению врачей, позволяет избежать потери зрения и появления амблиопии (симптома «ленивого» глаза).
Хирургическое вмешательство проводится под общим наркозом у детей и под местным — у взрослых. Иногда перед операцией и после нее показаны аппаратные занятия (ортоптические упражнения на синоптофоре). Они длятся 1-2 недели и призваны «научить» глаз видеть правильно. Иногда подготовка длится гораздо дольше – до полугода. В этот период врач рекомендует по очереди закрывать и открывать правый и левый глаза. Это необходимо для формирования устойчивых нервных связей в головном мозге.
После начала действия анестезии глаз фиксируется, веки отводятся при помощи специальных распорок. В кабинете присутствуют как минимум два человека – врач и медицинская сестра. На лицо человека накладывается стерильная клеенка с прорезью для глаза. Врач разрезает склеру, конъюнктиву и открывает доступ к мышцам. Сестра периодически смачивает глаз и удерживает его в правильном положении.
Мышца вытягивается наружу через разрез. Медсестра периодически промакивает глаз тампоном, чтобы кровь не мешала проведению операции. Врач осуществляет разрез или ушивание мышцы, проводя замеры и контролируя точность своих действий. После этого накладываются швы. В некоторых случаях операция проводится под микроскопом.
По окончании операции на глаз может быть наложена повязка, которая снимают на следующий день. Некоторое время пациент находится под капельницей. После того как наркоз прекратит действовать, он может покинуть операционную. Как правило, госпитализация не требуется, и пациент возвращается домой уже в день процедуры.
После окончания действия анестезии глаз может болеть, его движения будут приводить к усилению неприятных ощущений. Он будет выглядеть покрасневшим, возможно временное незначительное ухудшение зрения. У взрослых людей иногда появляется двоение.
Восстановление длится до 4 недель. У детей оно протекает быстрее. В этот период необходимо периодически посещать офтальмолога, закапывать прописанные препараты, выполнять специальную гимнастику. Врач даст рекомендацию по ношению очков. Обычно он советует прикрывать здоровый глаз для того, чтобы быстрее «активировать» прооперированный.
Самым серьезным последствием операции является случайное повреждение блуждающего нерва. Он отвечает за работу мышц сердца, органов ЖКТ и легких. В редких случаях нарушение в иннервации может привести к смерти.
Наиболее частым осложнением является гиперкоррекция – чрезмерное ушивание или удлинение мышцы. Оно может возникнуть в результате погрешности в вычислениях, ошибки хирурга или вследствие роста больного и естественного увеличения глаза в размерах. Оптимальной профилактикой возникновения такого симптома является наложение регулируемых швов, не отрезание, а зашивание складок мышц. Это позволяет легко исправить ситуацию малоинвазивным способом.
Иногда после резекции или отсечения мышцы и ее последующего пришивания формируются грубые рубцы. Они лишают ее эластичности, подвижности. Это происходит из-за того, что мышечная ткань частично замещается фиброзной. Для предотвращения подобных осложнений на данный момент специалистами активно разрабатываются новые способы доступа к мышце, альтернативные методы хирургического лечения для уменьшения площади усекаемой области.
Дефекты глазного яблока могут сформироваться в результате неаккуратных действий хирурга. Они, как правило, носят косметический характер и не влияют на остроту зрения.
Рецидив заболевание – повторное развитие косоглазия. Такое осложнение часто случается, если пациент пренебрегает рекомендациями врача, отказывается носить очки или выполнять специальные упражнения. В детском возрасте рецидив может возникнуть при резком увеличении нагрузки на глаза, например, когда ребенок начинает посещать школу.
При обращении в государственное медицинское учреждение операция по поводу коррекции косоглазия проводится бесплатно, как взрослым, так и детям при наличии полиса ОМС. Лечение осуществляется стационарно. Некоторые частные клиники также работают с полюсами обязательного медицинского страхования.
Детям до 18 лет, лицам с серьезными нарушениями зрения может потребоваться сопровождающий. Его пребывание в больнице не всегда предусмотрено или может потребовать дополнительной оплаты.
Средняя стоимость лечения косоглазия в частных клиниках в России составляется 20 000 рублей. На цену влияют использованные технологии, сложность операции, известность клиники или конкретного хирурга.
Если выбор падает на исправление косоглазия в израильской или германской клинике, то придется приготовить от 7 000 евро. При использовании компании-посредника цена может увеличиться в 2-3 раза.
Многие больные, родители маленьких пациентов остаются недовольны уровнем оказания врачебной помощи в России. Их основные претензии сводятся к следующему:
- Отсутствие современного оборудования, применение устаревших методик, от которых уже отказались врачи в других странах.
- Отсутствие индивидуального подхода в лечении косоглазия.
- Промедление в проведении операции, которое оборачивается ухудшением зрения, прогрессированием заболевания.
- Недостаточный результат, неполное исправление косоглазия.
- Отсутствие специалистов именно по этому профилю.
Многие родители, детям которых была проведена операция в старшем дошкольном возрасте в России, говорят о временном улучшении. Выполнение упражнений, судя по их отзывам, дает хороший эффект, но он не пролонгированный. Когда ребенок идет в школу, он сталкивается с повышенной нагрузкой на глаза. Кроме того, времени становится мало, родители стараются уделять больше внимания учебе, а не зрению. Также дети стесняются носить очки в классе, снимают их, когда взрослые не контролируют их. Это приводит к ухудшению зрения, возврату косоглазия.
Многие сегодня уже взрослые люди вспоминают, что в детстве им было тяжело смириться со своим дефектом. Они испытывали на себе насмешки одноклассников, соседских ребят. У некоторых сформировалось ощущение собственной неполноценности, чувство неуверенности в себе. Это иногда становится причиной обращения к специалисту уже после 18-20 лет. Важно! Однако решение проблемы во взрослом возрасте дает меньший процент успешных операций.
Проведение операции при косоглазии позволяет устранить косметический дефект и в ряде случаев улучшить зрения. Хотя это направление хирургии в России пока развивается, не нужно откладывать операцию. Если нет возможности отправиться на лечение за границу, имеет смысл воспользоваться услугами отечественных специалистов. Крайне важно после операции соблюдать все предписания врача и своевременно посещать офтальмолога.
Видео: косоглазие, хирургическое лечение
источник
- http://facelift.guru/plastika/snyatie-shvov-posle-operacii-kak-snimayut-shvy-i-etapy-zazhivleniya.html
- http://bantim.ru/shvy-posle-udaleniya-katarakty/
- http://plastichno.com/plasticsurgery/kak-snimayut-shvy
- http://vekzhivu.com/article/2787-na-kakoi-den-posle-operatsii-snimayut-shvy-ukhod-za-posleoperatsionnym-shvom
- http://lechenie-glaza.ru/posle-operacii-na-kosoglazie-snyatie-shvov.html
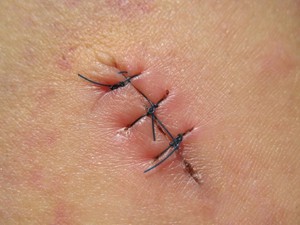 Погружные. Если вам наложили именно их, то волноваться по поводу их снятия не стоит. Они состоят из натуральных материалов, которые постепенно рассасываются в тканях пациента естественным образом, не вызывая отторжения у организма. Их недостатком является малая прочность, поэтому, нося такие швы, нужно соблюдать осторожность, избегая резких движений и чрезмерных нагрузок. Состоять эти швы могут, например, из тонких овечьих кишок (кетгут). Их рассасывание — полностью естественный процесс без последствий для человека, обусловленный гидролизом и ферментами тканей;
Погружные. Если вам наложили именно их, то волноваться по поводу их снятия не стоит. Они состоят из натуральных материалов, которые постепенно рассасываются в тканях пациента естественным образом, не вызывая отторжения у организма. Их недостатком является малая прочность, поэтому, нося такие швы, нужно соблюдать осторожность, избегая резких движений и чрезмерных нагрузок. Состоять эти швы могут, например, из тонких овечьих кишок (кетгут). Их рассасывание — полностью естественный процесс без последствий для человека, обусловленный гидролизом и ферментами тканей;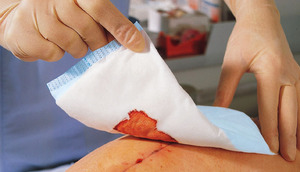 способность тканей к восстановлению;
способность тканей к восстановлению; Кетгут хромированный. Этот материал способен поддерживать рану 21−28 дней, а рассасывается около трёх месяцев;
Кетгут хромированный. Этот материал способен поддерживать рану 21−28 дней, а рассасывается около трёх месяцев;