При простуде к кому записаться,к врачу общей практики или участковому?
Узнай мнение эксперта по твоей теме
Психолог, Консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Клинический психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог, Семейный детский психолог. Специалист с сайта b17.ru
Психолог, Личный семейный психолог. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Врач общей практики и участковый терапевт одно и тоже. С обычной простудой записываться к врачу? Назначат кровь,мочу сдать и назначат витамин С и анаферон какой-нибудь. Это и дома можно делать, без посещения врача
При простуде к кому записаться,к врачу общей практики или участковому?
К терапевту, можете вызвать на дом если температура. Если только кашель и болит горло, то можете к ЛОРу.
К терапевту конечно же, а вообще дежурный врач в поликлинике, он же врач общей практики. Если всё не очень запущено, можно и самой лечиться, у меня вот если горло начинает побаливать немного, сразу йодангином какао масло лечусь очень быстро всё проходит
я всегда к лору, потому что именно носоглотка слабая,хотя уже пару лет сама лечусь, уже опытная)) тем боле если сразу же начать, то всё легко проходит — сразу начинаю полоскать горло фурацилином, пить горячее молоко с мёдом и маслом какао йодангин и растираю ступни, спину и грудь Бальзамом Золотой с маслом эвкалипта и гвоздики и укутываюсь.
я всегда к лору, потому что именно носоглотка слабая,хотя уже пару лет сама лечусь, уже опытная)) тем боле если сразу же начать, то всё легко проходит — сразу начинаю полоскать горло фурацилином, пить горячее молоко с мёдом и маслом какао йодангин и растираю ступни, спину и грудь Бальзамом Золотой с маслом эвкалипта и гвоздики и укутываюсь.
а если температура высокая, что принимаете? масло какао в аптеке покупаете?
я всегда к лору, потому что именно носоглотка слабая,хотя уже пару лет сама лечусь, уже опытная)) тем боле если сразу же начать, то всё легко проходит — сразу начинаю полоскать горло фурацилином, пить горячее молоко с мёдом и маслом какао йодангин и растираю ступни, спину и грудь Бальзамом Золотой с маслом эвкалипта и гвоздики и укутываюсь.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
Воспаление глаза – к какому врачу обращаться? Какие анализы и обследования может назначить врач при воспалении глаза?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Причем, если воспаление глаза появилось вследствие травмы (например, удара в область глаза или рядом с ним), попадания в глаз токсических веществ (кислоты, щелочи, едкого дыма и т.д.), то следует обращаться к врачу незамедлительно, так как необходима срочная квалифицированная медицинская помощь для спасения органа зрения и предотвращения слепоты в будущем. При этом желательно вызвать «Скорую помощь» или самостоятельно добраться до ближайшей больницы, где имеется глазное (офтальмологическое) отделение, и госпитализироваться в него.
Во всех остальных случаях при данном симптоме необходимо обращаться к врачу в кратчайшие сроки, то есть в тот же или на следующий день после развития воспалительного процесса. Если воспаление глаза появилось в выходные дни, когда поликлиники не работают, то следует прийти в офтальмологическое отделение городской или районной больницы в порядке самообращения.
В зависимости от того, какое именно воспалительное заболевание глаза подозревает врач в каждом конкретном случае, назначаются различные перечни анализов и обследований, позволяющие уточнить и отличить друг от друга похожие воспалительные патологии. Выбор перечня анализов и обследований осуществляется врачом на основании осмотра глаза и выявления характерных клинических признаков, которые указывают на ту или иную конкретную патологию. Рассмотрим, какие именно анализы и обследования может назначить врач при подозрении на воспаление различных частей глаза.
При подозрении на ячмень или фурункул на веке врач производит осмотр с выворотом века и просматриванием его в проходящем, боковом свете. Других анализов обычно не назначается, так как подобного осмотра вполне достаточно для постановки диагноза. Если же человека часто беспокоят ячмени или фурункулы на веках, то для выяснения причины постоянных рецидивов инфекции врач может назначить анализ крови и мочи на концентрацию сахара, глюкозотолерантный тест (записаться), анализ ресниц на наличие клеща-Демодекса, анализ кала на яйца глист, мазок со слизистой оболочки глаза с исследованием под микроскопом, посев крови на стерильность. Анализы крови на сахар и глюкозотолерантный тест необходимы для выявления сахарного диабета, при наличии которого инфекционно-воспалительные процессы в глазах могут быть частым явлением из-за сниженного иммунитета. Анализ ресниц на демодекс, анализ кала на яйца глист, мазок со слизистой оболочки глаза с исследованием под микроскопом и посев крови на стерильность необходимы для выявления микроба, ставшего возбудителем инфекционно-воспалительного процесса на веке глаза.
Когда врач подозревает абсцесс глаза (высокая температура тела, плохое общее самочувствие, отек кожи вокруг глаза, сильный отек слизистой глаза, двоение в глазах, ухудшение остроты зрения, ограничение подвижности глаза, боль в глазу, наличие выбухающего гнойника), назначает, в первую очередь, для выявления точной локализации гнойника рентген носовых пазух (записаться) и орбиты. Далее для оценки состояния тканей глаза назначается УЗИ глаза (записаться) и орбиты, визометрия (проверка остроты зрения) (записаться), биомикроскопия (осмотр глаза под микроскопом), тонометрия (измерение внутриглазного давления) и периметрия (определение полей зрения). Кроме того, в обязательном порядке для выявления микроба, ставшего возбудителем инфекции в глазу, производится бактериологический посев отделяемого гнойника.
Когда на участке века в области роста ресниц имеется небольшое болезненное припухшее уплотнение красного цвета, из которого выделяется пенистое содержимое сероватого или желтоватого цвета, после чего образуются сухие корочки – врач подозревает мейбомит, и для его подтверждения производит осмотр и биомикроскопию глаза, тонометрию (измерение внутриглазного давления), а также определяет остроту зрения и поля зрения. Для выявления возбудителя инфекционного процесса назначает бактериологический посев выделений и анализ ресниц на клещ Демодекс. Бактериологический посев выделений при наличии технической возможности заменяется на ПЦР-исследование (записаться).
Если на ресничной кромке век имеется отечность, покраснение, зуд, а также ощущается тяжесть век, сильная чувствительность глаз к яркому свету, быстрая утомляемость глаз и наблюдается выпадение ресниц, то подозревается блефарит. В таком случае врач назначает, в первую очередь, биомикроскопию для оценки состояния глазных тканей. Затем для выявления возбудителя блефарита производится анализ ресниц на наличие клеща Демодекс, а также бактериологический посев мазка со слизистой глаза. Дополнительно в рамках общего обследования врач может определить остроту зрения, рефракцию и аккомодацию. Если блефарит упорно не проходит, несмотря на проводимое лечение, то назначается биопсия (записаться) с исследованием тканей под микроскопом для исключения злокачественного новообразования.
Если на веках и/или на других участках кожи лица появляются безболезненные высыпания в виде узелка с давлением в центре, из которых выдавливается творожистое содержимое, то подозревается контагиозный моллюск. В этом случае врач назначает только осмотр, так как его достаточно для постановки диагноза. Однако если имеются сомнения, то забирается биопсия с последующим изучением тканей под микроскопом.
Если врач подозревает конъюнктивит или паратрахому (покраснение и отек слизистой глаза, светобоязнь, слезотечение, жжение и зуд в глазах, слизистой или гнойное отделяемое из глаза), то врач, в первую очередь, производит наружный осмотр, а затем назначает биомикроскопию глаза и флюоресцеиновую инстилляционную пробу для оценки степени повреждения глазных структур. Далее, для определения возбудителя конъюнктивита назначают соскоб или мазок-отпечаток со слизистой глаза с изучением его под микроскопом, бактериологический посев мазка с конъюнктивы, определение хламидий (записаться) в отделяемом глаза методом ПЦР, ИФА или МФА (метод флюоресцирующих антител), а также анализ ресниц на клещ Демодекс. Если подозревается аллергический конъюнктивит, то производятся аллергологические кожные, назальные, конъюнктивальные и подъязычные пробы (записаться) для выявления, на какое именно вещество у человека аллергическая реакция. При конъюнктивитах дополнительно для комплексной оценки состояния органа зрения врач может назначить определение остроты зрения (визометрию), осмотр глазного дна (офтальмоскопию), УЗИ глаза, измерение внутриглазного давления (тонометрию). Дополнительные методы обследования не обязательны, а потому могут и не назначаться, так как не несут информации непосредственно о заболевании.
Когда человека беспокоит слезотечение, слизисто-гнойное отделяемое из глаза, отек и покраснение внутреннего угла и конъюнктивы глаза, сужение глазной щели и болезненность в области воспаленных тканей – подозревается дакриоцистит (воспаление слезного мешка). В таком случае врач производит осмотр и назначает пробу Веста (для определения проходимости слезных путей). Если выявлено нарушение проходимости слезных путей, то производится зондирование слезных каналов (записаться) для определения протяженности поражения. Зондирование может быть заменено рентгеном слезных путей с контрастным веществом. Кроме того, для оценки состояния тканей глаза назначают флюоресцеиновую инстилляционную пробу и биомикроскопию. С целью выявления возбудителя, спровоцировавшего воспаление в слезном мешке, назначают бактериологический посев отделяемого слезных точек.
Когда у человека имеется покраснение и отек кожи в области слезного канальца (ресничная кромка внутреннего угла нижнего века) в сочетании с болезненностью при надавливании, слезотечением и выделением слизи или гноя – подозревается каналикулит (воспаление слезного канальца). В таком случае врач в первую очередь производит внешний осмотр и диафаноскопию, которые позволяют уточнить диагноз. Далее, для выявления возбудителя воспалительного процесса, назначается мазок с области отверстия канальца и конъюнктивы с его последующим изучением под микроскопом и бактериологическим посевом (записаться). При подозрении на сифилитический характер каналикулита дополнительно назначается анализ крови на выявление бледных трепонем методом ИФА или ПЦР. Также в случае сомнений в диагнозе дополнительно может назначаться рентген с контрастным веществом.
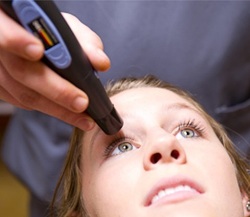
Если у человека имеется роговичный синдром (помутнение роговицы, выраженное снижение зрения, режущая сильная боль в глазу, слезотечение, светобоязнь, рефлекторное закрывание глаз со спазмом век, ощущение инородного тела в глазу), то подозревается кератит (воспаление роговицы) или язва роговицы. В таком случае врач, в первую очередь, производит биомикроскопию (осмотр глаза через щелевую лампу). Эти исследования позволяют выявить характер и глубину поражения роговицы. Затем для выявления повреждений (язв) роговицы производится инстилляционная проба с флюоресцеином. После этого врач назначает следующие исследования для определения состояния роговицы – пахиметрия (измеряется толщина роговицы), кератометрия (измерение кривизны роговицы), кератотопография (измерение рефракции), эстезиометрия (определение корнеального рефлекса). Далее для определения причины, спровоцировавшей кератит или язву роговицы, назначается соскоб с конъюнктивы, роговицы и язвы с последующим бактериологическим посевом полученного мазка или изучением его под микроскопом. Кроме того, для определения причины и возбудителя кератита или язвы роговицы дополнительно может назначаться анализ крови и слезной жидкости на наличие патогенных микробов методами ИФА и ПЦР. Для оценки степени повреждения более глубоких структур глаза в качестве дополнительных методов обследования может назначаться диафаноскопия, измерение внутриглазного давления (записаться), осмотр глазного дна и УЗИ глаза.
Если человека беспокоит отек, покраснение и боль в глазу, затуманивание зрения, ухудшение остроты зрения, изменение цвета радужки, деформация зрачка и, возможно, скопление гноя на радужной оболочке, то подозревается заболевание группы передних увеитов (ирит, иридоциклит, циклит, кератоувеит). В таком случае врач для оценки состояния тканей глаза и глубины поражения назначает следующие анализы и обследования:
- Гониоскопия (выявление скопления мутной жидкости в передней камере глаза) (записаться);
- Клеточная реакция (выявление активности воспалительного процесса);
- Биомикроскопия глаза (осмотр при помощи щелевой лампы с увеличивающими линзами);
- Исследование реакции зрачка на свет;
- Визометрия (определение остроты зрения);
- Периметрия (определение полей зрения) (записаться);
- Тонометрия (измерение внутриглазного давления);
- УЗИ глаза.
После оценки состояния тканей глаза и глубины поражения врач для выявления возбудителя воспалительного процесса назначает общий и биохимический анализы крови (записаться), коагулограмму (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.), анализ крови на С-реактивный белок и ревматоидный фактор (записаться), аллергопробы, а также анализы крови на наличие патогенных микробов (вирус герпеса (записаться), хламидии, микобактерии туберкулеза, трепонемы сифилиса и т.д.) методами ИФА или ПЦР. Дополнительно для оценки состояния иммунной системы производят определение концентрации в слезной жидкости и в крови иммуноглобулинов IgM, IgG, IgA (записаться). Если заболевание протекает с осложнениями и плохо поддается терапии, то дополнительно может назначаться биопсия и парацентез (прокол) передней камеры глаза.
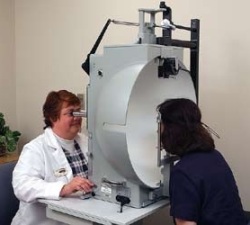
- Визометрия (определение остроты зрения);
- Периметрия (определение полей зрения);
- Реакция зрачка на свет;
- Тонометрия (измерение внутриглазного давления);
- Биомикроскопия (осмотр глаз через щелевую лампу с увеличивающими линзами);
- Гониоскопия (выявление скопления мутной жидкости в передней камере глаза);
- Осмотр глазного дна или УЗИ глаза (УЗИ назначается при невозможности осмотра глазного дна);
- Ангиография (записаться) сосудов сетчатки глаза;
- Томография сетчатки и макулы.
Если по результатам вышеуказанных обследований заподозрена инфекционная природа хориоидита, то дополнительно назначается проба Манту, RPR-тест, определение антител к микоплазме (записаться), уреаплазме (записаться), хламидиям, токсоплазме (записаться), цитомегаловирусу (записаться), герпесу в крови, а также определение уровня циркулирующих иммунных комплексов, С-реактивного белка и ревматоидного фактора в крови. Если же была заподозрена аллергическая природа хориоидита, то производятся аллергологические пробы.
В некоторых случаях в качестве методов дополнительного обследования с целью получения необходимой информации могут назначаться реоофтальмография, электроретинография, парацентез передней камеры и биопсия.
Если человека беспокоит сильная боль в глазном яблоке, отек и покраснение конъюнктивы и век, сильное снижение остроты зрения и скопление мутной жидкости в глазу (гипопион), то подозревается эндофтальмит. В таком случае врач назначает визометрию (определение остроты зрения), периметрию (определение полей зрения), биомикроскопию (осмотр через щелевую лампу), диафаноскопию (просвечивание тканей глаза источником проходящего света), офтальмоскопию (осмотр глазного дна), тонометрию (измерение внутриглазного давления), УЗИ глаза и электроретинографию.
Когда человека беспокоит боль в глазнице, распространяющаяся на лоб и надбровные дуги, усиливающаяся при движении глаз, сочетающаяся с выпученностью глаз, отеком век и конъюнктивы – врач подозревает тенонит, и в таком случае назначает следующие анализы и обследования:
- Компьютерная томография глаза, орбиты и лобных носовых пазух (записаться);
- УЗИ глаза, орбиты, пазух носа и лба;
- Визометрия (определение остроты зрения);
- Биомикроскопия (осмотр через щелевую лампу с увеличивающими линзами);
- Тонометрия (измерение внутриглазного давления);
- Экзофтальмометрия (измерение степени выраженность выпученности глаз прибором Людде).
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как правило, симптомы простуды проходят сами, без лечения. Но если ваш организм атаковали осложнения простуды, ситуация очень скоро может ухудшиться. Как различить симптомы осложнений простуды и что делать, если ваше состояние ухудшилось?

Синусит — это воспаление слизистых оболочек, выстилающих пазухи носа. Это воспаление вызывает слизь в пазухах носа, железы которых теперь будут выделять больше слизи. Тогда у вас в носу может развиться повышенное давление из-за жидкости в пазухах носа — и может болеть голова.
Если простуда задерживается более чем на неделю, и вы начинаете испытывать боль в области пазух носа, головную боль, зубную боль, заложенность носа, кашель, густые желтые или зеленые выделения из носа, обязательно обратитесь к врачу. У вас может быть инфекция носовых ходов. Это довольно опасное состояние, при котором нужно обязательно обратиться к врачу.

Такие симптомы, как насморк, боль в горле, усталость при простуде уходят сами по себе. А вот при гриппе придется лечиться. Если у вас есть серьезные мышечные и головные боли или температура выше 38 градусов Цельсия, возможно, это все-таки грипп. Тогда нужно будет проверить с помощью врача, чем именно вы больны. Лекарства, назначенные им, могут сократить продолжительность симптомов гриппа, если вы обратитесь к врачу сразу же после появления симптомов.
Но иногда даже легкая простуда может привести к серьезным медицинским осложнениям, в том числе:
- Синусовые инфекции (синусит или гайморит)
- Приступы астмы
- Бронхит (с сухим кашлем)
- Ушные инфекции
Кроме того, если до простуды вы болели астмой, хроническим бронхитом или страдали от эмфиземы, у вас могут возникнуть респираторные симптомы уже через несколько недель – когда вы вздохнули свободно и решили, что простуда вас оставила. Давайте рассмотрим некоторые осложнения простуды.

Если у вас или у вашего ребенка есть любой из следующих симптомов, нужно обязательно обратиться за помощью к врачу:
- Боль в ухе
- Боль в пазухах носа (боль вокруг носа и глаз), которая длится больше недели
- Температура выше 39 градусов Цельсия, особенно если она у ребенка младше 12 недель.
- Кашель с мокротой, который не прекращается больше недели
- Одышка
- Ухудшение симптомов простуды в течение первых трех дней
- Симптомы простуды, которые длятся дольше 14 дней
Если у вас есть эти осложнения простуды, вам могут понадобиться антибиотики или другие лекарства. И, конечно же, консультация врача-терапевта.
Острый бронхит (также называемый простудой) — это воспаление и раздражение дыхательных путей, вызванных бактериальной или вирусной инфекцией. При бронхите у вас может быть кашель со слизью, которая может быть плотной и желтой, а иногда с кровавыми прожилками.
Большинство людей выздоравливают без лечения. Но если эти симптомы сохраняются в течение более недели или у вас развивается одышка, позвоните своему врачу, чтобы как можно скорее получить медицинскую помощь. Также обратитесь к врачу, если у вас хронические заболевания легких или астма или любой из этих симптомов.

Ушные инфекции — еще одно осложнение простуды. Вирусы вызывают до 80% инфекций уха, и, что прискорбно, антибиотики не оказывают влияния на них.
Для бактериальных инфекций, связанных со стрептококковой бактерией, которая вызывает более 7 миллионов случаев инфекции уха, у вас может развиваться боль в ушах, бессонница, проблемы со слухом, повышенная температура, частичная глухота.

Если у вас есть хронические заболевания, такие как астма, болезни сердца, диабет, эмфизема или ВИЧ / СПИД, простуда может привести к более серьезным проблемам со здоровьем. Вот почему так важно знать, какую профилактику и лечение следует предпринять, чтобы справиться с осложнениями простуды.

К ним относятся острый фарингит (стрептококковый фарингит), пневмония, бронхит у взрослых и бронхиолит у детей. Эти инфекции нужно лечить стационарно.
Одно из неприятных ощущений – это ломота в теле без температуры. Рассмотрим основные причины патологического самочувствия, симптомы, методы диагностики и лечения.
источник
Некоторые признаки могут свидетельствовать об осложнениях при простуде или даже быть симптомами других опасных заболеваний.
У большинства людей появление симптомов простуды связано с неопасной вирусной инфекцией, которая заканчивается полным выздоровлением в течение 7–10 дней.
В таких ситуациях пациенты не могут получить никакой пользы от обращения к врачу. Доктор может осмотреть больного и назначить обследования, но все эти действия не нужны. Они не ускорят выздоровление и не снизят вероятность осложнений. Единственное, что может помочь в таком случае — симптоматическое лечение, — пациенты могут применять и сами.
Обращение к врачу может быть целесообразным в относительно редких ситуациях:
- когда простудная инфекция протекает агрессивно;
- когда к вирусной инфекции присоединяется опасная бактериальная инфекция.
В таких ситуациях при помощи осмотра и дополнительной диагностики врач может подтвердить присутствие осложнений и на этом основании предложит специфическое лечение. В свою очередь, лечение может ускорить выздоровление и снизит риск дальнейших осложнений.
Случается также, что за проявления обычной простуды ошибочно принимаются симптомы других болезней, в том числе опасных. В подобных ситуациях врачебный осмотр повышает вероятность постановки правильного диагноза и того, что специальное лечение будет начато вовремя.
- сильный насморк (с выделением окрашенной слизи), заложенность носа или ощущение «давления» в лице сохраняются в течение 10 дней или больше после начала простуды, без признаков облегчения;
- насморк, заложенность носа или боли в лице сначала становились слабее, но потом снова начали усиливаться;
- одновременно с насморком у заболевшего человека появилась высокая температура (39 °С или выше), и эти симптомы сохраняются уже 3–4 дня без признаков облегчения.
В большинстве случаев описанные симптомы связаны с бактериальным синуситом (воспалением околоносовых пазух).
После диагностики врач может предложить пациенту Руководство для пациентов по вопросам, связанным с насморком, заложенностью носа, различными формами ринита и синусита либо понаблюдать за развитием болезни ещё несколько дней, либо сразу начать лечение антибиотиками, чтобы ускорить выздоровление и снизить риск осложнений.
Через 7–10 дней после начала простуды кашель проходит почти у половины заболевших людей. У второй половины детей и взрослых простудный кашель сохраняется в течение ещё нескольких дней или недель. Этот феномен называется постинфекционным кашлем и не требует никакого лечения.
Пациентам с симптомами простуды рекомендуется обратиться к врачу, если:
- кашель сопровождается учащённым дыханием* и/или учащённым пульсом**;
- кашель сопровождается шумным дыханием или ощущением нехватки воздуха;
- при дыхании заметно, как у заболевшего человека втягиваются межрёберные промежутки;
- у пациента появились боли в груди, в спине или в верхней части живота, которые усиливаются при кашле или глубоком вдохе;
- у пациента начались приступы очень сильного удушающего кашля;
- кашель постепенно нарастает в течение нескольких недель, без признаков улучшения состояния заболевшего;
- температура сначала прошла, но через несколько дней снова поднялась выше 38 °С;
- во время кашля происходит выделение мокроты с кровью.
*Когда следует считать дыхание учащённым
**Когда следует считать пульс учащённым
По отдельности или в разных комбинациях Кашель. Научно обоснованное руководство для пациентов перечисленные симптомы и признаки могут быть связаны с целым рядом состояний, при которых пациент может получить большую пользу от незамедлительного врачебного осмотра, более сложной диагностики и специального лечения.
В частности, кашель, сопровождаемый температурой, частым пульсом и частым дыханием может указывать на развитие пневмонии.
Постепенно нарастающий кашель может быть симптомом туберкулёза.
Приступы удушающего кашля могут указывать на коклюш — инфекцию, которая у некоторых людей может привести к серьёзным осложнениям.
Как и другие симптомы простуды, у большинства пациентов боли и воспаление в горле заметно облегчаются или проходят в течение 5–7 дней.
- одновременно с болью в горле появилась сильная боль в ухе;
- заболевшему человеку постепенно становится хуже (температура повышается до 40–41 °С, боли в горле усиливаются);
- в горле появилась «выпуклость»;
- пациенту стало трудно дышать или глотать слюну;
- пациенту больно поворачивать голову или открывать рот;
- у пациента появилась сильная головная боль или боль в области правой или левой щеки;
- заболевшему долго не становится лучше (температура выше 38 °С и сильные боли в горле сохраняются больше 10 дней после начала болезни);
- заболел ребёнок в возрасте от 3 до 15 лет и одновременно с болями в горле у него развилось очевидное гнойное воспаление миндалин (беловатые отложения на поверхности нёбных миндалин).
Перечисленные симптомы могут быть связаны с развитием гнойных осложнений ангины, при которых пациенту поможет операция и/или лечение антибиотиками.
Некоторые дети в возрасте 3–15 лет с гнойной ангиной, вызванной бета-гемолитическим стрептококком из группы А, могут получить пользу от лечения Научно обоснованное руководство для пациентов по вопросам, связанным с острыми болями и воспалением в горле антибиотиками. Такое лечение лишь немного уменьшает продолжительность болезни, однако значительно сокращает риск некоторых тяжёлых ревматологических осложнений.
Кроме уже перечисленных выше ситуаций, пациентам с симптомами простуды стоит обратиться к врачу в таких случаях:
- Одновременно с другими симптомами появилась сильная боль в ухе (или в обоих ушах). В таком случае может назначаться лечение антибиотиками, которые ускоряют выздоровление при среднем отите.
- Появилась необычайно выраженная слабость (например, если заболевший настолько ослаб, что ему трудно подняться с постели).
- Если болезнь началась с высокой температуры и выраженной слабости, а человек заболел в сезон гриппа и относится к группе повышенного риска развития осложнений этой инфекции. В такой ситуации при незамедлительном обращении к врачу пациенту может быть предложено раннее начало лечения противовирусными препаратами (осельтамивиром).
Согласно современным руководствам для специалистов CDC| People at High Risk of Developing Flu–Related Complications , к категории людей с повышенным риском осложнений гриппа относятся:
- дети младше 5 лет, в особенности младше 2 лет;
- люди старше 65 лет;
- беременные женщины, а также женщины в период первых двух недель после родов;
- пациенты с хроническими заболеваниями дыхательных путей (бронхиальной астмой, муковисцидозом, хронической обструктивной болезнью лёгких);
- взрослые со значительным избыточным весом;
- взрослые и дети с серьёзными сердечнососудистыми заболеваниями, почечной недостаточностью, циррозом печени, серповидноклеточной анемией или с другими значительными гематологическими нарушениями;
- взрослые и дети, которые принимают лекарства, подавляющие функцию иммунной системы;
- пациенты с воспалительными заболеваниями, которые нуждаются в продолжительном приёме аспирина (ацетилсалициловой кислоты);
- взрослые и дети с сахарным диабетом (пациенты с диабетом 1-го типа не только подвержены более высокому риску осложнений, но и могут нуждаться в коррекции лечения инсулином);
- пациенты с заболеваниями нервной системы и/или с умственными нарушениями (из-за риска скопления мокроты в дыхательных путях).
Пациентам из этих групп риска следует обратиться к врачу для консультации.
Наконец, обращение к врачу — верное решение для всех людей, которые не уверены в том, что могут правильно оценить своё состояние и характер развития болезни.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как правило, симптомы простуды проходят сами, без лечения. Но если ваш организм атаковали осложнения простуды, ситуация очень скоро может ухудшиться. Как различить симптомы осложнений простуды и что делать, если ваше состояние ухудшилось?

Синусит — это воспаление слизистых оболочек, выстилающих пазухи носа. Это воспаление вызывает слизь в пазухах носа, железы которых теперь будут выделять больше слизи. Тогда у вас в носу может развиться повышенное давление из-за жидкости в пазухах носа — и может болеть голова.
Если простуда задерживается более чем на неделю, и вы начинаете испытывать боль в области пазух носа, головную боль, зубную боль, заложенность носа, кашель, густые желтые или зеленые выделения из носа, обязательно обратитесь к врачу. У вас может быть инфекция носовых ходов. Это довольно опасное состояние, при котором нужно обязательно обратиться к врачу.

Такие симптомы, как насморк, боль в горле, усталость при простуде уходят сами по себе. А вот при гриппе придется лечиться. Если у вас есть серьезные мышечные и головные боли или температура выше 38 градусов Цельсия, возможно, это все-таки грипп. Тогда нужно будет проверить с помощью врача, чем именно вы больны. Лекарства, назначенные им, могут сократить продолжительность симптомов гриппа, если вы обратитесь к врачу сразу же после появления симптомов.
Но иногда даже легкая простуда может привести к серьезным медицинским осложнениям, в том числе:
- Синусовые инфекции (синусит или гайморит)
- Приступы астмы
- Бронхит (с сухим кашлем)
- Ушные инфекции
Кроме того, если до простуды вы болели астмой, хроническим бронхитом или страдали от эмфиземы, у вас могут возникнуть респираторные симптомы уже через несколько недель – когда вы вздохнули свободно и решили, что простуда вас оставила. Давайте рассмотрим некоторые осложнения простуды.

Если у вас или у вашего ребенка есть любой из следующих симптомов, нужно обязательно обратиться за помощью к врачу:
- Боль в ухе
- Боль в пазухах носа (боль вокруг носа и глаз), которая длится больше недели
- Температура выше 39 градусов Цельсия, особенно если она у ребенка младше 12 недель.
- Кашель с мокротой, который не прекращается больше недели
- Одышка
- Ухудшение симптомов простуды в течение первых трех дней
- Симптомы простуды, которые длятся дольше 14 дней
Если у вас есть эти осложнения простуды, вам могут понадобиться антибиотики или другие лекарства. И, конечно же, консультация врача-терапевта.
Острый бронхит (также называемый простудой) — это воспаление и раздражение дыхательных путей, вызванных бактериальной или вирусной инфекцией. При бронхите у вас может быть кашель со слизью, которая может быть плотной и желтой, а иногда с кровавыми прожилками.
Большинство людей выздоравливают без лечения. Но если эти симптомы сохраняются в течение более недели или у вас развивается одышка, позвоните своему врачу, чтобы как можно скорее получить медицинскую помощь. Также обратитесь к врачу, если у вас хронические заболевания легких или астма или любой из этих симптомов.

Ушные инфекции — еще одно осложнение простуды. Вирусы вызывают до 80% инфекций уха, и, что прискорбно, антибиотики не оказывают влияния на них.
Для бактериальных инфекций, связанных со стрептококковой бактерией, которая вызывает более 7 миллионов случаев инфекции уха, у вас может развиваться боль в ушах, бессонница, проблемы со слухом, повышенная температура, частичная глухота.

Если у вас есть хронические заболевания, такие как астма, болезни сердца, диабет, эмфизема или ВИЧ / СПИД, простуда может привести к более серьезным проблемам со здоровьем. Вот почему так важно знать, какую профилактику и лечение следует предпринять, чтобы справиться с осложнениями простуды.

К ним относятся острый фарингит (стрептококковый фарингит), пневмония, бронхит у взрослых и бронхиолит у детей. Эти инфекции нужно лечить стационарно.
Одно из неприятных ощущений – это ломота в теле без температуры. Рассмотрим основные причины патологического самочувствия, симптомы, методы диагностики и лечения.
источник

В сегодняшней статье мы рассмотрим с вами заболевание, которое имеет свою осенне-зимне-весеннюю сезонность – простуду.
Простуда (разг.) – заболевание, развитие которого провоцирует переохлаждение организма.
Сразу же отметим, что термин «простуда» является разговорным, тогда как под ним скрываются инфекционные заболевания – ОРВИ (острые респираторные вирусные инфекции), редко – ОРЗ (острые респираторные заболевания). Иногда правда можно и услышать, что у человека появилась простуда на губе, но и здесь, это является герпес на губе. В медицинской же практике такого диагноза, как «простуда» или «простудные заболевания» – не существует.
Исходя из всего вышесказанного, в данной статье мы будем рассматривать простуду, как синоним ОРВИ, и в меньшей мере ОРЗ заболеваний. Итак…
Характерными симптомами простуды является чихание, заложенность носа и насморк, воспаление слизистых носовой полости и горла, общая слабость, небольшое повышение температуры тела и озноб.
Основной же причиной простуды является воздействие на организм патогенных микроорганизмов (инфекции) на фоне ослабленной иммунной системы, что вызывается чаще всего переохлаждением организма или же недостаточностью витаминов и макро- и микроэлементов (гиповитаминозы). Практически, с осени по весну, промокшие ноги или все тело, во многих случаях заканчивается именно простудным заболеванием.
Для заражения простудным заболеванием, или ОРВИ, необходимо выполнения двух основных правил – ослабленный иммунитет и попадание внутрь инфекции. Рассмотрим их чуть подробнее.
Ослабленный иммунитет. В прохладное время года, человек подвержен переохлаждению, что вызвано осенним снижением температуры тела, дождями, сыростью. Кроме того, в период с осени по весну, на прилавках уже нет тех богатых на витамины продуктов – ягоды, фрукты, зелень. Не нужно забывать и то, что после летних отпусков, внедряясь в рабочую обстановку, а дети в учебную, человек испытывает перестройку организма, или же стресс. Эти факторы приводят к снижению функциональности иммунной системы, и организм становится уязвимым для различных инфекций.
Распространение инфекции. Влажная и умеренно теплая погода, является благотворной средой для обильного размножения патогенных микроорганизмов – инфекции, количество которой в воздухе повышается до неимоверно большого уровня. При дыхании, эти микроорганизмы оседают у человека на слизистых верхних дыхательных путей – носовой и ротовой полости. Если иммунная система здоровая, укреплена, она уничтожает инфекцию со слизистых и не дает ей распространиться на весь организм. Если же она ослаблена, инфекция попадает внутрь человека и начинает провоцировать развитие первых симптомов простуды.
Инкубационный период простуды (от попадания инфекции на слизистую и до появления первых признаков заболевания) составляет около 2 суток.
Результат. Далее, простуженный человек идет на работу или в школу, детский сад. При чиханье и кашле, он буквально выбрасывает инфекцию в месте своего пребывания, только разница состоит в том, что в мокроте такого человека концентрация болезнетворной микрофлоры намного больше, чем в воздухе.
Таким образом, основными мерами профилактики простудных заболеваний является укрепление иммунной системы и избегание пребывания в местах, где присутствует большое количество людей – общественный транспорт, праздничные мероприятия, офисы, школа, рынки.

Основными признаками простуды являются:
Простуда у маленьких детей может также сопровождаться беспокойством и частым плачем, поносом (диареей) и потерей веса.
Если первым признакам простуды не уделить должного внимания и не предпринять никаких лечебных мероприятий, появляется риск развития более сложных заболеваний: синусит, отит, менингит, конъюнктивит, ячмень на глазу, ларингит, трахеит, бронхит, пневмония, неврит, заболевания сердца и других органов.
Механизм заражения инфекцией и развития простуды мы подробно рассмотрели в пункте «о заражении простудой». Теперь давайте коротко рассмотрим причины и факторы, которые приводят к развитию простудных заболеваний:
- Ослабленная иммунная система;
- Переохлаждение организма;
- Недостаточность поступления витаминов и микроэлементов (гиповитаминоз);
- Стрессы;
- Бесконтрольное употребление медицинских препаратов;
- Малоподвижный образ жизни;
- Работа или частое пребывание в местах с большим скоплением людей;
- Неблагоприятная экологическая обстановка в местах проживания или пребывания человека;
- Совместное использование средств личной гигиены и кухонной посуды с больным человеком;
- Наличие хронических заболеваний;
- Вредные привычки – курение.
Среди наиболее частых возбудителей простудных заболеваний являются вирусы – риновирусы, аденовирусы, респираторно-синцитиальный вирус (РСВ), реовирусы, энтеровирусы (Коксаки), вирусы гриппа и парагриппа.
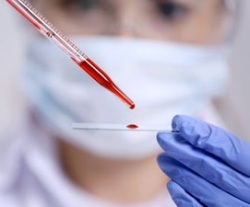
Диагностика простудных заболеваний включает в себя:
- Осмотр пациента;
- Иммуннофлюоресцентную экспресс-диагностику;
- Бактериологическое исследование.
Дополнительно могут назначить рентген придаточных пазух носа (синусов) и грудной клетки.

1. Постельный и полупостельным режим. Это необходимо для аккумулирования организмом сил для борьбы с инфекцией, а также для недопущения присоединения к человеку вторичной инфекции. Также это является профилактическим мероприятием по нераспространению болезнетворной микрофлоры в местах частого пребывания больного.
2. Обильное питье. Выпивайте ежедневно около 3х литров жидкости. Это позволит организму быстрее выводить из себя патогенные микроорганизмы и их продукты жизнедеятельности, которые являются токсинами для человека. В питье отдавайте предпочтение напиткам с повышенным содержанием в них витамина С (аскорбиновой кислоты) который укрепляет иммунную системы и помогает организму в целом бороться с болезнью. Отлично себя зарекомендовали отвар из шиповника, чай с малиной, лимоном и мёдом, чай с калиной, соки из апельсина, брусники, клюквы.
3. Прогревание носа. Эта процедура помогает снять отечность и улучшить отхождения из носовой полости инфицированной мокроты.
4. Промывание носа. Промывайте нос, чтобы дезинфицировать его от патогенных микроорганизмов и продуктов их жизнедеятельности. Для промывания хорошо зарекомендовали себя слабые солевые растворы и различные медикаментозные «промывачки» из аптеки.
5. Полоскание горла. Это нужно делать с той же целью, что и промывание носа – для дезинфекции и выведения из носоглотки болезнетворной микрофлоры. Кроме того, некоторые отвары, например – из шалфея, ромашки и календулы способствую облегчению кашля и перевод его из сухой во влажную (продуктивную) форму. Также нужно напомнить, что влажный кашель является защитной функцией организма, который в случае наличия в дыхательных путях болезнетворной микрофлоры выталкивает ее из себя, самоочищаясь.
6. Ингаляции. Необходимы для облегчения кашля, перевод его из сухой во влажную форму и скорейшего выведения инфекции из организма.
7. Диета. При респираторных заболеваниях верхних дыхательных путей не загружайте себя в питании тяжелой для переработки организмом пищей. Откажитесь от жаренного, острого, жирного, копченостей. Отдайте предпочтение овощам и другой обогащенной витаминами пище. Продукты лучше готовить на пару или варить.
8. Витамины. При простудных заболеваниях благоприятно на организм воздействует дополнительный прием витаминных комплексов.
9. Проветривание помещения. Это необходимо делать для снижения концентрации болезнетворной микрофлоры в воздухе, где находиться больной.
10. Симптоматическое лечение. Направлено на подавление симптомов простуды, чтобы облегчить ее течение.
Противовирусные препараты. Противовирусные средства от простуды купируют жизнедеятельность вирусной инфекции в организме и дальнейшее ее распространение, а также способствуют быстрейшему выздоровлению больного.
Среди противовирусных препаратов при простуде (ОРВИ) можно выделить — «Амиксин», «Арбидол», «Ремантадин», «Циклоферон».
Температура при простуде. Повышенная температура при простуде не сбивается. Это связано с тем, что повышение температуры является защитным механизмом иммунной системы в ответ на инфекцию, которая в этих условиях погибает. Температуру тела необходимо понижать в случае, если она не протяжении 5 дней превышает порог в 39 °С — у взрослых, 38 °С — у детей.
Против температуры при простуде принимают жаропонижающие средства и анальгетики: «Парацетамол», «Ибупрофен».
Заложенность носа. Для облегчения дыхания применяют сосудосуживающие средства: «Нафтизин», «Нокспрей», «Фармазолин».
Кашель. При сильном сухом кашле применяют: «Коделак», «Синекод». Для разжижения мокроты – «Аскорил», «АЦЦ» (АСС). Для вывода из дыхательных путей мокроты – сироп подорожника, «Туссин».
Головная боль. При головной боли можно выпить: «Аскофен», «Аспирин».
Бессонница. Если человека беспокоит бессонница, можно принять седативные препараты: «Барбамил», «Люминал» или выпить седативный сбор.
Антибиотики при простуде. Антибиотики при простуде может назначить только лечащий врач. Как правило, это делается после личного осмотра пациента, или бактериологического исследования, если подтверждается наличие у больного бактериальной инфекции. Если же применить антибиотики при вирусной инфекции, результатом может быть только осложнившаяся клиническая картина простудного заболевания, поскольку антибиотик может лишь дополнительно ослабить иммунную систему и весь организм в целом. Также, антибиотики целесообразно применять в том случае, если к первичной, вирусной инфекции присоединилась бактериальная, и начались осложнения – ларингиты, бронхиты, пневмония, менингит и другие инфекционные заболевания.
При подозрении на ОРЗ бактериальной природы, обычно назначают антибиотики широкого спектра действия — пенициллины, цефалоспорины, а также макролиды.

- не допускайте переохлаждения организма, промокания ног и тела в целом;
- старайтесь употреблять в пищу продукты, богатые на витамины и минералы, особенно витамин С. Кушайте лук, чеснок.
- с осени до весны принимайте дополнительно витаминные комплексы;
- ведите активный образ жизни;
- соблюдайте правила личной гигиены;
- не оставляйте на самотек хронические заболевания;
- избегайте стресса;
- при оглашении эпидемии ОРЗ, носите в общественных местах защитную маску, а также избегайте мест большого скопления людей; После прихода домой, промывайте нос и ротовую полость слабым солевым раствором, прополощите горло;
- откажитесь от курения;
- если в доме живет больной с симптомами ОРВИ или ОРЗ отделите ему для личного использования столовые приборы (вилку, ложку, чашку, тарелку) и постельное белье, полотенце.
- проветривайте помещение;
- делайте не менее 2 раз в неделю влажную в доме уборку.
источник
- Локализация воспаления в глазах
- Классификация воспаления глаз по типам
- Воспаления глаза различной локализации
- Причины воспаления глаз
- Конъюнктивиты – причины, виды, симптомы, лечение
- Конъюнктивит у детей. Бленнорея
- Воспаления век – ячмень, абсцесс, флегмона, мейбомит, фурункул, блефарит, контагиозный моллюск
- Воспаление в слезных органах: дакриоцист, каналикулит, дакриоаденит
- Воспаления роговицы (кератиты) – виды, причины, симптомы, лечение
- Воспаления сосудистой оболочки глаза – виды, причины, симптомы, лечение
- Воспаления сетчатки глаза – причины, симптомы, лечение
- Эндофтальмит и панофтальмит – причины, симптомы, лечение
- Воспаление глазного нерва – причины, симптомы, лечение
- Воспаление глаз у детей
- Воспаления глазницы – абсцесс, флегмона, тенонит
- Воспаление глаза при беременности
- К какому врачу обращаться при воспалении глаза?
- Какие анализы и обследования может назначить врач при воспалении глаза?
К какому врачу обращаться при воспалении глаза?
Если у человека появляются признаки воспаления любой структуры глаза (век, конъюнктивы, слезного канала или железы, роговицы, глазницы и т.д.), то всегда следует обращаться к
врачу-офтальмологу (записаться) . Если речь идет о взрослом человеке, то к взрослому врачу-офтальмологу (окулисту), а если о ребенке – то к детскому офтальмологу (окулисту).
Причем, если воспаление глаза появилось вследствие травмы (например, удара в область глаза или рядом с ним), попадания в глаз токсических веществ (кислоты, щелочи, едкого дыма и т.д.), то следует обращаться к врачу незамедлительно, так как необходима срочная квалифицированная медицинская помощь для спасения органа зрения и предотвращения слепоты в будущем. При этом желательно вызвать «Скорую помощь» или самостоятельно добраться до ближайшей больницы, где имеется глазное (офтальмологическое) отделение, и госпитализироваться в него.
Во всех остальных случаях при данном симптоме необходимо обращаться к врачу в кратчайшие сроки, то есть в тот же или на следующий день после развития воспалительного процесса. Если воспаление глаза появилось в выходные дни, когда поликлиники не работают, то следует прийти в офтальмологическое отделение городской или районной больницы в порядке самообращения.
Какие анализы и обследования может назначить врач при воспалении глаза? В зависимости от того, какое именно воспалительное заболевание глаза подозревает врач в каждом конкретном случае, назначаются различные перечни анализов и обследований, позволяющие уточнить и отличить друг от друга похожие воспалительные патологии. Выбор перечня анализов и обследований осуществляется врачом на основании осмотра глаза и выявления характерных клинических признаков, которые указывают на ту или иную конкретную патологию. Рассмотрим, какие именно анализы и обследования может назначить врач при подозрении на воспаление различных частей глаза.
При подозрении на ячмень или фурункул на веке врач производит осмотр с выворотом века и просматриванием его в проходящем, боковом свете. Других анализов обычно не назначается, так как подобного осмотра вполне достаточно для постановки диагноза. Если же человека часто беспокоят ячмени или фурункулы на веках, то для выяснения причины постоянных рецидивов инфекции врач может назначить анализ крови и мочи на концентрацию сахара, глюкозотолерантный тест (записаться), анализ ресниц на наличие клеща-Демодекса, анализ кала на яйца глист, мазок со слизистой оболочки глаза с исследованием под микроскопом, посев крови на стерильность. Анализы крови на сахар и глюкозотолерантный тест необходимы для выявления сахарного диабета, при наличии которого инфекционно-воспалительные процессы в глазах могут быть частым явлением из-за сниженного иммунитета. Анализ ресниц на демодекс, анализ кала на яйца глист, мазок со слизистой оболочки глаза с исследованием под микроскопом и посев крови на стерильность необходимы для выявления микроба, ставшего возбудителем инфекционно-воспалительного процесса на веке глаза.
При подозрении на флегмону глазницы (пульсирующая боль в глазу, выпученные, выдающиеся вперед глаза, резкое снижение остроты зрения, двоение в глазах, покраснение и отек век, ограничение подвижности глаза, сильный отек слизистой оболочки глаза, тяжелое общее состояние с повышенной температурой, головной болью, тошнотой и т.д.), врач в первую очередь производит осмотр с помощью векоподъемника и ощупывает воспаленные ткани. Кроме того, назначается УЗИ (записаться) и рентген (записаться) орбиты глаза для выяснения степени поражения тканей и распространенности патологического процесса. Для выявления того, связана ли инфекция с имеющимся инфекционным очагом в пазухах носа или корнях зубов, назначается рентген и УЗИ носовых пазух (записаться) и ортопантограмма (томография зубного ряда) (записаться). Указанные обследования используются в обязательном порядке. Но, помимо них, в качестве дополнительных (но необязательных) методов обследования для выявления состояния различных структур глаза могут назначаться диафаноскопия, офтальмоскопия (записаться), экзофтальмометрия, биомикроскопия, томография орбит. А для выявления возможного возбудителя инфекции может дополнительно назначаться посев крови на стерильность.
Когда врач подозревает абсцесс глаза (высокая температура тела, плохое общее самочувствие, отек кожи вокруг глаза, сильный отек слизистой глаза, двоение в глазах, ухудшение остроты зрения, ограничение подвижности глаза, боль в глазу, наличие выбухающего гнойника), назначает, в первую очередь, для выявления точной локализации гнойника рентген носовых пазух (записаться) и орбиты. Далее для оценки состояния тканей глаза назначается УЗИ глаза (записаться) и орбиты, визометрия (проверка остроты зрения) (записаться), биомикроскопия (осмотр глаза под микроскопом), тонометрия (измерение внутриглазного давления) и периметрия (определение полей зрения). Кроме того, в обязательном порядке для выявления микроба, ставшего возбудителем инфекции в глазу, производится бактериологический посев отделяемого гнойника.
Когда на участке века в области роста ресниц имеется небольшое болезненное припухшее уплотнение красного цвета, из которого выделяется пенистое содержимое сероватого или желтоватого цвета, после чего образуются сухие корочки – врач подозревает мейбомит, и для его подтверждения производит осмотр и биомикроскопию глаза, тонометрию (измерение внутриглазного давления), а также определяет остроту зрения и поля зрения. Для выявления возбудителя инфекционного процесса назначает бактериологический посев выделений и анализ ресниц на клещ Демодекс. Бактериологический посев выделений при наличии технической возможности заменяется на ПЦР-исследование (записаться).
Когда подозревается рожистое воспаление век (высокая температура тела, сильный отек и покраснение век, ограничение их подвижности, боль в глазнице, иногда язвы, зуд и жжение век), врач для уточнения диагноза, оценки степени и глубины поражения тканей глаза в обязательном порядке назначает УЗИ и биомикроскопию. Далее, для контроля эффективности терапии и подбора оптимальных лекарственных препаратов назначается общий анализ крови (записаться), коагулограмма (фибриноген, ПТИ, МНО, АЧТВ, ТВ) (записаться) и антибиотикограмма (определение чувствительности микроба к антибиотикам) (записаться).
Если на ресничной кромке век имеется отечность, покраснение, зуд, а также ощущается тяжесть век, сильная чувствительность глаз к яркому свету, быстрая утомляемость глаз и наблюдается выпадение ресниц, то подозревается блефарит. В таком случае врач назначает, в первую очередь, биомикроскопию для оценки состояния глазных тканей. Затем для выявления возбудителя блефарита производится анализ ресниц на наличие клеща Демодекс, а также бактериологический посев мазка со слизистой глаза. Дополнительно в рамках общего обследования врач может определить остроту зрения, рефракцию и аккомодацию. Если блефарит упорно не проходит, несмотря на проводимое лечение, то назначается биопсия (записаться) с исследованием тканей под микроскопом для исключения злокачественного новообразования.
Если на веках и/или на других участках кожи лица появляются безболезненные высыпания в виде узелка с давлением в центре, из которых выдавливается творожистое содержимое, то подозревается контагиозный моллюск. В этом случае врач назначает только осмотр, так как его достаточно для постановки диагноза. Однако если имеются сомнения, то забирается биопсия с последующим изучением тканей под микроскопом.
Если врач подозревает конъюнктивит или паратрахому (покраснение и отек слизистой глаза, светобоязнь, слезотечение, жжение и зуд в глазах, слизистой или гнойное отделяемое из глаза), то врач, в первую очередь, производит наружный осмотр, а затем назначает биомикроскопию глаза и флюоресцеиновую инстилляционную пробу для оценки степени повреждения глазных структур. Далее, для определения возбудителя конъюнктивита назначают соскоб или мазок-отпечаток со слизистой глаза с изучением его под микроскопом, бактериологический посев мазка с конъюнктивы, определение хламидий (записаться) в отделяемом глаза методом ПЦР, ИФА или МФА (метод флюоресцирующих антител), а также анализ ресниц на клещ Демодекс. Если подозревается аллергический конъюнктивит, то производятся аллергологические кожные, назальные, конъюнктивальные и подъязычные пробы (записаться) для выявления, на какое именно вещество у человека аллергическая реакция. При конъюнктивитах дополнительно для комплексной оценки состояния органа зрения врач может назначить определение остроты зрения (визометрию), осмотр глазного дна (офтальмоскопию), УЗИ глаза, измерение внутриглазного давления (тонометрию). Дополнительные методы обследования не обязательны, а потому могут и не назначаться, так как не несут информации непосредственно о заболевании.
Если человека беспокоит боль, покраснение и отек в наружной части верхнего века, сочетающиеся с опущением века, косоглазием внутри и книзу, затруднением движения глаза, краснотой на части конъюнктивы, сухостью в глазу, а также повышенной температурой тела, головной болью и слабостью, то подозревается воспаление слезной железы (дакриоаденит), и врач назначает биомикроскопию, визометрию, тонометрию, УЗИ глазного яблока. Если подозревается опухоль, то дополнительно назначается томография. Для выявления причины воспалительного процесса в слезной железе назначают рентген грудной клетки (записаться), пробу Манту (записаться), анализы на сифилис (записаться).
Когда человека беспокоит слезотечение, слизисто-гнойное отделяемое из глаза, отек и покраснение внутреннего угла и конъюнктивы глаза, сужение глазной щели и болезненность в области воспаленных тканей – подозревается дакриоцистит (воспаление слезного мешка). В таком случае врач производит осмотр и назначает пробу Веста (для определения проходимости слезных путей). Если выявлено нарушение проходимости слезных путей, то производится зондирование слезных каналов (записаться) для определения протяженности поражения. Зондирование может быть заменено рентгеном слезных путей с контрастным веществом. Кроме того, для оценки состояния тканей глаза назначают флюоресцеиновую инстилляционную пробу и биомикроскопию. С целью выявления возбудителя, спровоцировавшего воспаление в слезном мешке, назначают бактериологический посев отделяемого слезных точек.
Когда у человека имеется покраснение и отек кожи в области слезного канальца (ресничная кромка внутреннего угла нижнего века) в сочетании с болезненностью при надавливании, слезотечением и выделением слизи или гноя – подозревается каналикулит (воспаление слезного канальца). В таком случае врач в первую очередь производит внешний осмотр и диафаноскопию, которые позволяют уточнить диагноз. Далее, для выявления возбудителя воспалительного процесса, назначается мазок с области отверстия канальца и конъюнктивы с его последующим изучением под микроскопом и бактериологическим посевом (записаться). При подозрении на сифилитический характер каналикулита дополнительно назначается анализ крови на выявление бледных трепонем методом ИФА или ПЦР. Также в случае сомнений в диагнозе дополнительно может назначаться рентген с контрастным веществом.
Если у человека имеется роговичный синдром (помутнение роговицы, выраженное снижение зрения, режущая сильная боль в глазу, слезотечение, светобоязнь, рефлекторное закрывание глаз со спазмом век, ощущение инородного тела в глазу), то подозревается кератит (воспаление роговицы) или язва роговицы. В таком случае врач, в первую очередь, производит биомикроскопию (осмотр глаза через щелевую лампу). Эти исследования позволяют выявить характер и глубину поражения роговицы. Затем для выявления повреждений (язв) роговицы производится инстилляционная проба с флюоресцеином. После этого врач назначает следующие исследования для определения состояния роговицы – пахиметрия (измеряется толщина роговицы), кератометрия (измерение кривизны роговицы), кератотопография (измерение рефракции), эстезиометрия (определение корнеального рефлекса). Далее для определения причины, спровоцировавшей кератит или язву роговицы, назначается соскоб с конъюнктивы, роговицы и язвы с последующим бактериологическим посевом полученного мазка или изучением его под микроскопом. Кроме того, для определения причины и возбудителя кератита или язвы роговицы дополнительно может назначаться анализ крови и слезной жидкости на наличие патогенных микробов методами ИФА и ПЦР. Для оценки степени повреждения более глубоких структур глаза в качестве дополнительных методов обследования может назначаться диафаноскопия, измерение внутриглазного давления (записаться), осмотр глазного дна и УЗИ глаза.
Если человека беспокоит отек, покраснение и боль в глазу, затуманивание зрения, ухудшение остроты зрения, изменение цвета радужки, деформация зрачка и, возможно, скопление гноя на радужной оболочке, то подозревается заболевание группы передних увеитов (ирит, иридоциклит, циклит, кератоувеит). В таком случае врач для оценки состояния тканей глаза и глубины поражения назначает следующие анализы и обследования:
- Гониоскопия (выявление скопления мутной жидкости в передней камере глаза) (записаться);
- Клеточная реакция (выявление активности воспалительного процесса);
- Биомикроскопия глаза (осмотр при помощи щелевой лампы с увеличивающими линзами);
- Исследование реакции зрачка на свет;
- Визометрия (определение остроты зрения);
- Периметрия (определение полей зрения) (записаться);
- Тонометрия (измерение внутриглазного давления);
- УЗИ глаза.
После оценки состояния тканей глаза и глубины поражения врач для выявления возбудителя воспалительного процесса назначает общий и биохимический анализы крови (записаться), коагулограмму (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.), анализ крови на С-реактивный белок и ревматоидный фактор (записаться), аллергопробы, а также анализы крови на наличие патогенных микробов (вирус герпеса (записаться), хламидии, микобактерии туберкулеза, трепонемы сифилиса и т.д.) методами ИФА или ПЦР. Дополнительно для оценки состояния иммунной системы производят определение концентрации в слезной жидкости и в крови иммуноглобулинов IgM, IgG, IgA (записаться). Если заболевание протекает с осложнениями и плохо поддается терапии, то дополнительно может назначаться биопсия и парацентез (прокол) передней камеры глаза.
Когда у человека наблюдается покраснение, раздражение, боли в глазах, светочувствительность, слезотечение и плавающие пятна перед глазами – подозревается хориоидит. В таком случае врач назначает следующие анализы и обследования:
- Визометрия (определение остроты зрения);
- Периметрия (определение полей зрения);
- Реакция зрачка на свет;
- Тонометрия (измерение внутриглазного давления);
- Биомикроскопия (осмотр глаз через щелевую лампу с увеличивающими линзами);
- Гониоскопия (выявление скопления мутной жидкости в передней камере глаза);
- Осмотр глазного дна или УЗИ глаза (УЗИ назначается при невозможности осмотра глазного дна);
- Ангиография (записаться) сосудов сетчатки глаза;
- Томография сетчатки и макулы.
Если по результатам вышеуказанных обследований заподозрена инфекционная природа хориоидита, то дополнительно назначается проба Манту, RPR-тест, определение антител к микоплазме (записаться), уреаплазме (записаться), хламидиям, токсоплазме (записаться), цитомегаловирусу (записаться), герпесу в крови, а также определение уровня циркулирующих иммунных комплексов, С-реактивного белка и ревматоидного фактора в крови. Если же была заподозрена аллергическая природа хориоидита, то производятся аллергологические пробы.
В некоторых случаях в качестве методов дополнительного обследования с целью получения необходимой информации могут назначаться реоофтальмография, электроретинография, парацентез передней камеры и биопсия.
Если человека беспокоит сильная боль в глазном яблоке, отек и покраснение конъюнктивы и век, сильное снижение остроты зрения и скопление мутной жидкости в глазу (гипопион), то подозревается эндофтальмит. В таком случае врач назначает визометрию (определение остроты зрения), периметрию (определение полей зрения), биомикроскопию (осмотр через щелевую лампу), диафаноскопию (просвечивание тканей глаза источником проходящего света), офтальмоскопию (осмотр глазного дна), тонометрию (измерение внутриглазного давления), УЗИ глаза и электроретинографию.
Когда человека беспокоит боль в глазнице, распространяющаяся на лоб и надбровные дуги, усиливающаяся при движении глаз, сочетающаяся с выпученностью глаз, отеком век и конъюнктивы – врач подозревает тенонит, и в таком случае назначает следующие анализы и обследования:
- Компьютерная томография глаза, орбиты и лобных носовых пазух (записаться);
- УЗИ глаза, орбиты, пазух носа и лба;
- Визометрия (определение остроты зрения);
- Биомикроскопия (осмотр через щелевую лампу с увеличивающими линзами);
- Тонометрия (измерение внутриглазного давления);
- Экзофтальмометрия (измерение степени выраженность выпученности глаз прибором Людде).
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
ВНИМАНИЕ! Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется широкому кругу читателей для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
Когда болезненные ощущения в голове редкие и быстро проходят, им не уделяют особого внимания. Обычно человек серьезно задумывается, к какому врачу обращаться при головных болях, если приступы регулярные, не проходящие несколько дней. Ведь всем известно, что своевременно выявленная болезнь и правильно подобранная терапия – залог успешного выздоровления. Особенно опасно терпеть боли в голове, сопровождающиеся рвотой, нарушением координации, головокружением.
Симптоматика головной боли
Любой болезненный дискомфорт в черепе принято считать головной болью (или цефалгией). Но патологические процессы, вызывающие подобные ощущения, обычно разные. Боль является следствием раздражения мозговых рецепторов, мелких или крупных сосудов и нервов. Болят мышцы, нервные окончания и сами нервы. Различные нарушения в организме проявляются разными симптомами.
Многие люди не знают, к какому врачу обращаться с головной болью, когда она носит:
Боли сосредотачиваются в глазницах, у лба, в височной области, в затылочной части черепа, в переносице. Болевой синдром ощущается:
Периодичность и продолжительность цефалгии бывает разная. Нередко она сопровождается дополнительными признаками:
- Тошнота.
- Рвотный рефлекс.
- Ухудшение зрения.
- Невнятная речь.
- Судороги.
- Кружение головы.
- Онемение конечностей.
- Падение или повышение кровяного давления.
Все эти симптомы (если они имеются) нужно описать доктору на приеме. Это облегчит постановку диагноза, что ускорит начало лечения.
Цефалгия бывает первичной и вторичной. Прежде чем выяснять, к какому врачу обратиться при головных болях, следует разобраться, имеется ли здесь заболевание или неприятные ощущения возникли из-за банального недосыпания или перегрева.
Первичная цефалгия считается расстройством, не вызванным другим заболеванием. Здесь требуется купировать ее проявления. К ней относят:
- Боли напряжения.
- Мигрень.
- Кластерные боли.
Вторичная цефалгия является признаком другой болезни. Она может быть тревожным сигналом инфекционного заражения, вызвавшего серьезную интоксикацию. Провокаторами головных болей могут выступать:
- Стрессовые ситуации.
- Резкая перемена погоды.
- Перегрев или переохлаждение.
- Недосыпание, переутомление, истощение.
- Алкогольное или пищевое отравление.
- Переедание.
Вторичные боли повторяются снова и снова, каждый раз становясь интенсивней и невыносимей. За подобной симптоматикой может скрываться серьезное расстройство. Врачи отмечают, что головные боли как отдельное заболевание встречаются крайне редко. В основном они сигнализируют о развитии какой-либо патологии.
Первичные головные боли начинаются на фоне нарушенной циркуляции крови в мозге, из-за чего главный орган нервной системы недополучает кислород и другие питательные вещества. Часто пациенты не задумываются, купируя анальгетиками такие головные боли, к какому врачу обратиться. Но когда приступы возвращаются, здесь без медицинской помощи не обойтись.
Она может начаться внезапно и мучить человека от получаса до нескольких дней. Подвержены данному заболеванию люди, ведущие неактивный образ жизни, работающие сидя или в местах, требующих повышенного внимания. В сидячем положении мышцы шеи перенапрягаются, и возникают болезненные ощущения. К «вредным» профессиям, угрожающим головными болями напряжения, относят:
- Водителей.
- Операторов видеонаблюдения.
- Бухгалтеров.
- Вышивальщиц.
- Художников.
- Программистов.
Зачастую, если у них болит голова, к какому врачу обратиться, они не думают. Обезболивающие лекарства снимают неприятные симптомы. Исключением являются приступы, носящие хронический характер. Расстройство приводит к нервозности, вспыльчивости, быстрой утомляемости, потере концентрации внимания. Здесь уже нужна помощь специалиста.
Кластерные (пучковые) боли и мигрень
Кластерные боли характеризуются пронизывающим ощущением, локализующимся с одной стороны. Их интенсивность нарастает за несколько минут, и не стихает до 3 часов. Неприятные ощущения испытывают в глазницах, при этом глаз может краснеть или слезиться.
Повторные приступы формируют кластер (следующие друг за другом боли), продолжительность которого составляет 2-3 месяца. С такой проблемой чаще встречаются мужчины, и причины ее возникновения до сих пор до конца не исследованы. Известно, что курящие и пьющие пациенты чаще страдают подобным расстройством.
Мигрень также является первичной цефалгией. Она сопровождается:
- Тошнотой.
- Ознобом.
- Кружением головы.
- Вялостью.
- Свето- и шумобоязнью.
Болезненные ощущения пациенты испытывают от нескольких часов до 2-3 дней. Приступы бывают:
Мигрень иногда начинается с ауры. В глазах больного появляются круги, вспышки, звездочки перед глазами. Тело, начиная от пальцев, немеет. В основном причиной болезни являются патологические процессы в мозговых отделах, ответственных за чувство боли. Известно, что болезнь чаще поражает женщин, и передается по наследству.
К какому врачу обращаться при головных болях, вызванных мигренью, скажет терапевт. Сначала он выяснит:
- Как давно возникли боли.
- Как часто, и как долго они проявляются.
- Какой характер носят.
- Где локализуются.
- Есть ли сопутствующие симптомы.
- После чего возникают.
- Чем устраняются.
- Страдают ли родственники подобными расстройствами.
После полученных ответов, доктор направит пациента к узкому специалисту. Скорее всего, это будет невролог, занимающийся патологиями нервной системы.
Такие приступы провоцируют следующие болезни:
- Нарушение работы нервной системы.
- Сахарный диабет.
- Повышенное давление.
- Инсульт.
- Травмирование головы или шеи.
- Менингит, проявляющийся высокой температурой, острой головной болью, ознобом, одышкой, тахикардией, потерей аппетита.
- Высокое глазное давление может выступать грозным признаком развивающейся глаукомы, провоцирующей цефалгию.
- Обостренные хронические лор-заболевания переохлаждением или попаданием в организм болезнетворных инфекций.
- Энцефалит, вызванный укусом энцефалитного клеща. Иногда заболевание возникает в виде осложнения после перенесенного гриппа или герпеса.
- Заболевания почек.
- Онкоболезни.
Если болит голова, к какому врачу обращаться скажет терапевт. Все будет зависеть от диагностических исследований и типа заболевания.
Когда требуется консультация врача
Большинство заболевших людей не придают головным болям особого значения, и стараются устранить дискомфорт болеутоляющими препаратами. Их в аптеках достаточно. Но бездумно принимая сильнодействующие медикаменты, можно навредить своему здоровью и ухудшить состояние.
Врачи советуют обращаться в больницу если:
- Человек впервые столкнулся с головной болью после 50 лет.
- Приступы невыносимые и интенсивные.
- Боль долгое время не стихает.
- Давящие, пронизывающие, стучащие ощущения нарастают.
- Боль усиливается при смене позы или при повороте головы.
- Замечены случаи забывчивости, обмороков, неадекватного поведения.
- Цефалгия не исчезает после приема анальгетиков и жаропонижающих.
Многие долго раздумывают, испытывая подобные головные боли, к какому врачу обращаться. Сначала нужно проконсультироваться у терапевта. Он может направить к невропатологу, отоларингологу, нейрохирургу, стоматологу или онкологу, если проблема будет не в терапевтических патологиях (скачки артериального давления, анемия).
Для диагностики возможных патологий проводят:
- Анализов крови и мочи.
- УЗИ.
- Рентгенографию.
- Электроэнцефалографи..
- Электромиографию.
- МРТ или КТ головы и шейного отдела.
После получения результатов, пациента осматривает:
- Отоларинголог. Он выявляет наличие лор-заболеваний (синусит, гайморит, тонзиллит, отит), которые вызывают острую цефалгию.
- Невропатолог исключит заболевания позвоночника, выступающие частым провокатором головных болей.
- Осмотр хирурга покажет, нет ли травмы головы.
- Окулист измеряет глазное давление.
- Инфекционист занимается лечением попавших в организм инфекций, поражающих оболочки мозга.
Лечение головной боли будет зависеть от ее вида – первичная или вторичная. Для лечения первичных болей назначаются болеутоляющие (Аспирин, Цитрамон) и спазмолитические препараты (Но-Шпа, Дротаверин, Папаверин).
Вторичные боли лечат узкие специалисты, применяя терапию в зависимости от основного заболевания.
Цефалгию терпеть нельзя. Если человек переутомился или перенес стресс, можно спастись таблетками. Но когда приступы не утихают, появляются вторичные симптомы, нужно обращаться за помощью, и не затягивать с походом в больницу. Первичный осмотр всегда проводит терапевт, он скажет, к какому врачу обратиться с головными болями определенного типа. Лучше своевременно провести диагностику организма, чем долго лечиться от серьезной запущенной болезни.
Головная боль (далее ГБ) — это один из самых широко распространенных неспецифических симптомов, обнаруживаемых в любом возрасте. Также для обозначения болевого синдрома в области головы применяются термины «цефалгия» или «краниалгия». Цефалгия может быть симптомом 45-50 заболеваний.
Если у вас часто и интенсивно болит голова, то необходимо в срочном порядке обращаться к доктору. В зависимости от характера болевого синдрома лечением недуга занимаются несколько специалистов.
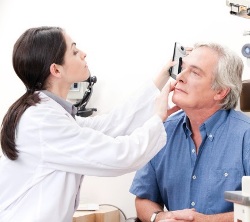
- Терапевт (семейный врач). Специалист с широким профилем, он после проведения базового опроса сможет направить к необходимому, узкопрофильному, специалисту (например, офтальмологу, ЛОРу).
- Невропатолог. Является тем специалистом, к которому вас направит терапевт, если причина боли связана с неврологическими нарушениями. Он наиболее квалифицированный специалист в лечении цефалгий. Смело можете обращаться за помощью к этому врачу, если болевой синдром отличается интенсивностью и длительностью, беспокоит всерьез.
- Психотерапевт. Этот доктор займется вашим лечением в том случае, если головные боли сопровождаются подавленным настроением, депрессивными синдромами и очевидным психическим напряжением. Самостоятельно можете идти к нему в том случае, если страдаете мигренями (регулярные, сильные мучительные боли, не вызванные травмами, зачастую сконцентрированные в одной половине головы).
- Рефлексотерапевт. Рефлексотерапия оптимальна в качестве профилактики приступов ГБ, при этом специалист воздействует иглами или кончиками пальцев, магнитами на биологические точки тела. Обращаться к нему рекомендуется после консультации терапевта или невролога.
По статистике, регулярно головными болями страдает 80% населения. У 30% недомогание вызывает снижение трудоспособности, внимания и концентрации.
Классификация и частота встречаемости разных видов ГБ
| Виды цефалгий | Частота встречаемости |
| Мигрень | 10-15% женщин, до 10% мужчин (Межрегиональное общество по изучению боли, РФ) |
| Головная боль напряжения | Примерно от 30 до 78% |
| Кластерная головная боль | Менее 1:1000 (соотношение М:Ж = 6:1) (данные ВОЗ) |
| Абузусная головная боль | Около 1% в популяции и до 60% у пациентов с хроническими головными болями |
| Вторичные ГБ (частота встречаемости суммарно до 20%) | |
| ГБ, связанные с сосудистыми поражениями черепа и шейного отдела позвоночника | |
| Связанные с несосудистыми внутричерепными поражениями | |
| Обусловленные психическими заболеваниями | |
| ГБ, возникшие из-за употребления определенных веществ или отказа от них | |
| Травма головы и/или шеи | |
| Обусловлены нарушением гомеостаза | |
| Головные и лицевые боли, связанные с нарушением структур черепа, шеи, глаз, ушей, носовой полости, пазух, зубов, ротовой полости или других структур черепа и лица | |
| Цефалгия, связанная с инфекцией | |
| Краниальные невралгии, центральные и первичные лицевые боли и другие головные боли | Редко |
| Неклассифицируемые ГБ | Редко |
Прежде чем выбрать, к какому специалисту для лечения вам необходимо обратиться, следует хотя бы предположить, головными болями какого характера страдаете именно вы.
- Головные боли напряжения. Ими время от времени страдают все. Симптомы этого вида боли описываются так: давящее, сжимающее ощущение в области висков. Боль как бы обхватывает голову обручем. Зачастую беспокоит с обоих сторон, распространяется вверх от затылка или наоборот. Обладает умеренной или средней интенсивностью.
- Мигрень. Протекает в форме приступов, локализуется только с одной стороны головы в области лба и висков, супраорбитальной области. Сопровождается свето- и звукобоязнью, может иметь ауру. Обычно такой болевой синдром усиливается при физической нагрузке. Не несет угрозы для функционирования мозга, но снижает трудоспособность, переносится тяжело.
- Абузусная головная боль. Этот вид ГБ вызван приемом различных лекарственных обезболивающих препаратов (анальгетики, производные эрготамина и т. д.). Изначально боль схожа с приступами типичной мигрени, но со временем, по мере увеличения количества принимаемых препаратов, перерастает в хроническую форму. Сопровождает человека целый день, с момента пробуждения. Характеризуется как тупая, умеренная, двухсторонняя, диффузная и лобно-затылочная. Увеличивается при физической и умственной нагрузке.
-
- Боконжич Р. Головная боль / Пер. с сербскохорв. – М.: Медицина, 1984.
- Шток В. Н. Головная боль. – М.:Медицина, 1987.
- Д. Хайер Головная боль. Неврология. Под редакцией М.Самуэльса. Практика, 1997.
- Джерри Адлер, Адам Роджерс «С больной головы…». Итоги 16.02.1999
- Неврология / Под ред. М. Самуэльса; Пер. с англ. – М.: Практика, 1997.
Многие задаются вопросом, к какому врачу обращаться при головных болях.
Необходима своевременная помощь специалиста, так как постоянные неприятные ощущения в голове являются довольно опасным сигналом, который не следует игнорировать либо глушить обезболивающими препаратами.
Обращаться к врачу нужно без промедлений.
К какому врачу обращаться при головных болях
Проблема появления боли в области головы бывает крайне опасной и может быть скрыта значительно глубже.
В подобной ситуации в обязательном порядке требуется высококвалифицированная помощь профильного специалиста. Многие задаются вопросом, к какому врачу обратиться при головных болях.
Головными болями являются неприятные ощущения в голове, появляющиеся из-за различных факторов. Это крайне популярное явление у многих людей.
В соответствии со статистикой больше 65% пациентов высказывают жалобы на незначительные либо интенсивные головные боли. Они характеризуются периодичностью и постоянством.
В основном, люди устраняют боль своими силами посредством обезболивающих препаратов.
Однако часты случаи, что употребление популярных медикаментов ведет к тому, что головная боль лишь притупится, исчезнет на время, а после снова появится.
Чтобы знать, какой врач поможет устранить боль в области головы, необходимо выяснить причины, вызвавшие ее.
к содержанию ↑Врач-диагност
Когда болит голова, прежде всего следует идти к врачу-диагносту. Он без ошибок определит, симптомом какой болезни стала головная боль. К методам диагностики относят:
Подобные методы считаются наиболее эффективными и обнаруживают причины возникновения боли уже на предварительной стадии формирования.
Большое количество инфекционных болезней сопряжено с головной болью. Однако когда некоторые заболевания не характеризуются неприятными ощущениями, то во время других боли становятся постоянными.
К какому врачу идти в данной ситуации? Когда диагност установил вирус внутри организма, нужно без промедлений обратиться к инфекционисту, так как боль бывает вызвана довольно опасными болезнями.
- Менингит. Воспалительный процесс в оболочках головного мозга. Формируется при наличии вирусных, бактериальных инфекций. Свойственны интенсивные неприятные ощущения, повышенная температура, бледность кожных покровов, мышечный дискомфорт, одышка, пониженное АД, утрата аппетита. Характерная черта — пациент не способен опустить подбородок ввиду головной боли. Помимо того, постоянно болит вся голова, а не конкретные участки. Во время такой симптоматики следует обратиться к специалисту по инфекциям. Крайне часто недуг вызывает смертельный исход.
- Энцефалит. Повреждение головного мозга, которое ведет к воспалениям. Считается результатом вирусных, аллергических и токсических обстоятельств. Зачастую спровоцирован попавшими внутрь организма нейроинфекциями ввиду укуса энцефалитных клещей.
Симптомы: острая и интенсивная головная боль, онемение кожи в шейном отделе, лице, повышенная температура, тошнота, рвотный рефлекс, бессонница, хронические боли в руках и ногах.
Недуг нуждается в незамедлительной госпитализации, так как в связи с несвоевременной терапией возрастает риск летального исхода.
к содержанию ↑Отоларинголог
В некоторых случаях необходимо обращаться к данному специалисту:
- Синусит. Является воспалительным процессом слизистой оболочки носовой пазухи. Появляется в процессе проникновения внутрь организма инфекции в качестве осложнения после ОРВИ и ринита. Симптоматика: все время болит голова во время движений, обильные носовые выделения, повышение температуры.
- Гайморит. Воспалительный процесс в слизистой оболочке. Крайне часто заболевание формируется в качестве осложнения после ОРВИ. Несвоевременная терапия способна перейти в хроническую форму.
Назначить соответствующую терапию болезней способен ЛОР-врач. При своевременном посещении специалиста возможно исключить появление неприятных последствий.
Определенные офтальмологические болезни провоцируют хроническую боль в голове, потому в данной ситуации необходимо обращаться к окулисту.
- Глаукома. Тяжелый патологический процесс зрительных органов. Возникает вследствие сбоев выведения жидкости внутри глаз. В это время увеличивается давление, в результате формируется глаукома. Известны опасные разновидности патологии, протекающие без симптомов. Утрата зрения в подобной ситуации медленная и продолжается в течение 3-5 лет. Симптоматика: зрительные расстройства, головная боль в висках и над бровями (регулярный и ноющий характер). В некоторых случаях вероятно внезапное увеличение давления в глазах. Иногда наблюдается тошнота. Лишь вовремя оказанная помощь врача помогает предотвратить слепоту.
- Астигматизм. Болезнь, во время которой луч света не может фокусироваться на глазной сетчатке. Причины — ненадлежащая форма роговицы, аномалии в строении хрусталика.
Симптомы выражены искажением, размытостью изображения, высокой утомляемостью, головной болью, прищуриванием.
Частые головные боли ноющего характера, все время сопровождающие пациента, являются проявлением злокачественных и доброкачественных наростов.
Рак в головном мозге практически неизлечим. Потому диагносты советуют пройти всестороннее обследование 3-4 раза в течение года.
Доброкачественное новообразование проявляет себя головной болью, бессознательным состоянием, сдавленностью в голове. Когда нарост злокачественный, он может дать метастазы.
Непосредственно вовремя проведенная диагностика дает возможность предупредить подобный процесс.
Раковые клетки продуцируются в огромном количестве внутри организма. Однако лишь сильный иммунитет способен их разрушать.
Потому, когда головная боль имеет неизвестное происхождение, сопряжено с внезапной тошнотой, скачками настроения, периодическими зрительными расстройствами, нарушениями координации, необходимо обращаться к онкологу.
к содержанию ↑Невропатолог
Хронические головные боли часто становятся провоцирующим фактором неврологических болезней, терапией которых занимается специалист.
- Хроническая ишемия в головном мозге. Ей считается цереброваскулярная недостаточность. Во время этого ухудшится кровоток ткани мозга. Симптоматика: хронические головные боли, кружится голова, понижены когнитивные функции, расстройства в координации. Диагностика проводится с учетом признаков и заключений МРТ сосудов в головном мозге. Проявляется болезнь при патологических процессах в сердце и сосудах, во время аритмии, аномальном строении сосудов, венозных патологиях, сахарном диабете.
- Инфаркт головного мозга. Тяжелый патологический процесс, подразумевающий продолжительное лечение. Болезнь негативным образом может отразиться на жизнедеятельности пациента. Провоцирует ее появление сбои в кровотоке мозга. Сопутствующий признак — боли в области головы. Подобный патологический процесс очень опасен, так как многочисленные поражения ведут к сбоям в функционировании органа. Осложнения после заболевания крайне тяжелые. Невропатологи утверждают, что проще предотвратить инфаркт, чем устранять его последствия.
- Невралгия черепных нервов. Во время данного заболевания обязательно болит голова. Боли являются эпизодическими, схваткообразными. Кроме того они очень сильные, колющие, «стреляющие». Часто приступ вызван диалогом, глотанием, жеванием, чисткой зубов, психоэмоциональными потрясениями. Боль настолько сильна, что человек не способен разговаривать и есть.
- ВСД. Для нее характерно возникновение головной боли, к которой добавляется головокружение, тошнота, расстройства ЦНС, перепады АД. Обостряется патологический процесс во время изменения климатических условий, нервном напряжении.
- Мигрень. Наследственное заболевание, проявляющееся в любом возрасте. Симптоматика: боли пульсирующего характера, которые охватывают определенную часть головы.
Зачастую к подобным ощущениям может добавиться тошнота, головокружение, чувствительность к громкому шуму и яркому свету.
Когда все время болит голова человек жалуется на раздражимость, подавленность.
Обострение и стремительное формирование заболевания вызывают стрессы, несбалансированный рацион питания, расстройства сна, внезапная смена климата.
Пульсирующая головная боль при менструациях также относится к мигреням.
На данный момент появляются специализированные медицинские учреждения, которые исследуют боль в области головы, факторы ее формирования и все что с ними взаимосвязано.
Так как причин головной боли большое количество и характер их бывает разнообразным, оптимально не осуществлять самостоятельное лечение посредством обезболивающих медикаментов.
Нужно непосредственно обратиться за рекомендациями к врачу. Установив первопричину патологии, специалист поможет устранить неприятные боли в области головы.
к содержанию ↑Полезное видео
Частые головные боли, а также постоянная или сильная головная боль – повод обратиться к врачу, особенно если одновременно наблюдаются такие симптомы как тошнота, головокружение, слабость. Если ребенок часто жалуется на головную боль, это не должно оставаться без внимания родителей: необходимо разобраться в причинах головной боли и исключить наиболее опасные заболевания.
Головной болью мы называем любую боль в области головы, но механизм её появления бывает различным. Её вызывает раздражение болевых рецепторов твердой мозговой оболочки, а также – сосудов, нервов – тройничного, языкоглоточного, блуждающего, нервов кожи, мышц головы, шейных спинномозговых корешков. Проявляться она может также по-разному: может быть тупой, пульсирующей, сдавливающей, распирающей; может концентрироваться в области лба, висков (с одной или двух сторон), затылка, темени. Приступы могут быть сильными, средними или слабыми, различаться по продолжительности и частоте. Боль может сопровождаться другими симптомами (тошнотой, рвотой, зрительными нарушениями, головокружением, повышением или понижением артериального давления и т.д.). Все эти характеристики имеют значение для постановки диагноза.
Различают первичную и вторичную головную боль. Первичной считается такая боль, которая не является сопутствующим симптомом, а представляет собой самостоятельное заболевание. В этом случае, именно головная боль является основной проблемой. Вторичная головная боль – это одно из проявлений заболевания, не сводящегося к головной боли. Сильной головной болью могут сопровождаться инфекционные заболевания, отравления различной природы (как ядовитыми веществами, поступившими в организм извне, так и выработанные внутри организма, – например токсинами, которые образуются в результате деятельности в организме вирусов и патогенных микробов). Голова может разболеться в результате стресса, изменения погоды, переохлаждения или перегрева организма, при недостатке сна, голоде, переедании, при недостатке кислорода, — причиной может стать всё, что ведёт к нарушению необходимого для деятельности мозга обмена веществ.
Таким образом, если у Вас заболела голова, это не обязательно означает, что Вы больны: возможно, это просто результат воздействия случайного фактора. Однако если головная боль возникает периодически или сохраняется достаточно долго, то, скорее всего, имеет место какое-то заболевание. В 95% подобных случаев встречается первичная головная боль, и только в 5% случаев – вторичная.
Наиболее часто встречаются такие формы первичной головной боли как «боль напряжения» и мигрень, более редко – кластерная головная боль и другие формы.
Головная боль напряжения (ГБН) может возникнуть у каждого человека. Это самая распространённая форма головной боли, её часто характеризуют как «нормальную» или «обычную» головную боль. Приступы могут продолжаться от 30 минут до нескольких дней. Частота приступов у разных людей различна, она также может варьироваться и у одного человека в различные периоды его жизни. Боль описывается как сдавливающая, сжимающая голову по типу обруча или тесной шапки, как правило, двусторонняя, умеренная. У некоторой части людей она может стать хронической (хроническая боль диагностируется в том случае, если дней с головной болью больше, чем без неё). Человек, испытывающий хроническую головную боль, становится раздражительным. Могут наблюдаться слабость, высокая утомляемость, снижение аппетита, нарушения сна. Причиной ГБН является физическое напряжение мышц и связок головы и шеи — так называемый «мышечный стресс», который может быть следствием, например, работы в неудобной позе. ГБН часто возникает у тех, кто работает за компьютером или чья работа связана с необходимостью вглядываться в детали (ювелиры, часовщики, сборщики электронной аппаратуры, мастера художественной вышивки и т.п.). Значение имеет и эмоциональный фактор: эмоциональное напряжение, вызванное стрессом или состоянием повышенной тревожности, также может привести к возникновению боли.
Мигрень характеризуется сильными и мучительными приступами головной боли, которые часто сопровождаются тошнотой (а в некоторых случаях – рвотой), а также непереносимостью света и звуков. Меняется восприятие запахов, нарушаются тепловые ощущения. Приступы мигрени длятся от 4-х часов до 3-х суток и могут повторяться с частотой от 1-2 раз в год до нескольких раз в месяц. В течение приступа могут наблюдаться так называемые «предвестники» – раздражительность, подавленность, усталость, возникающие за несколько часов или даже дней до начала боли. В трети случаев боли предшествуют явления, получившие название «ауры»: за 10-30 минут до приступа могут быть зрительные нарушения (слепые пятна, вспышки, зигзагообразные линии перед глазами), покалывание и онемение, начинающееся с кончиков пальцев и распространяющееся вверх по телу и др.
Предрасположенность к мигрени является врожденной и связана с нарушениями в структурах головного мозга, отвечающих за проведение боли и других ощущений. Мигренью страдает каждый седьмой взрослый, при этом женщины – в три раза чаще мужчин. У девочек мигрень начинается, как правило, в период полового созревания.
Факторы, способствующие развитию приступов мигрени: хроническая усталость, состояние тревоги или стресс, у женщин – менструация, беременность и менопауза.
Но предрасположенность к приступам ещё не означает, что приступ обязательно случится. Есть факторы, которые выступают «спусковым механизмом» приступа. Спровоцировать приступ могут: пропуск приема пищи, недостаточный объём потребляемой жидкости, некоторые продукты, нарушения режима сна, физические нагрузки, перемена погоды, резкая смена эмоций.
Кластерная (или пучковая) головная боль характеризуется односторонней резкой («кинжальной» или «сверлящей») болью. Интенсивность боли стремительно нарастает в течение 5-10 минут, а сам приступ длится от 15 минут до 3-х часов, в течение которых больной не может найти себе места. Боль, как правило, локализуется в области глаза, при этом глаз может покраснеть и слезиться. Повторяющиеся приступы образуют кластер (то есть следуют друг за другом), продолжительность кластера составляет от 6 до 12 недель. Такая форма боли встречается у мужчин в пять раз чаще, чем у женщин. При этом ей более подвержены те, кто много курит или курил в прошлом.
В целом, первичная головная боль, хотя и нарушает нормальное течение жизни в период приступов, серьёзных последствий для общего состояния здоровья человека не несёт. А вторичная боль, несмотря на то, что встречается гораздо реже (в 5 % случаев), может быть следствием опасного заболевания.
Головная боль обязательно присутствует среди симптомов следующих заболеваний:
- вегето-сосудистая дистония (головные боли могут сочетаться с головокружением, тошнотой, колебаниями артериального давления);
- гипертоническая болезнь (боль в основном локализируется в затылочной области, могут быть головокружения, шум в голове, «мушки» перед глазами, ощущаться жар в голове, боль в сердце);
- инсульт;
- черепно-мозговых травмы;
- менингит;
- энцефалит;
- глазные заболевания (например, глаукома);
- заболевания уха и носоглотки (отит, синуситы);
- невралгия;
- сахарный диабет;
- почечная недостаточность;
- онкологические заболевания.
Многие предпочитают просто принимать популярные болеутоляющие средства и не обращаться к врачу. Однако самолечение может привести к чрезмерному применению таких препаратов, что может стать причиной гастрита, язвенной болезни, а также хронической абузусной головной боли, вызванной именно приёмом лекарств. К тому же, не пройдя медицинского обследования, можно упустить развитие опасного заболевания. А сиюминутный эффект, полученный с помощью случайного препарата, всё равно не станет решением Вашей проблемы.
Обязательно следует обратиться к врачу:
- если боль возникла впервые в жизни (особенно важно для лиц старше 50 лет);
- при очень сильных головных болях;
- если боль продолжается значительное время (более недели);
- если интенсивность боли со временем нарастает;
- при возникновении или усилении головной боли после изменения положения или резкого движения головы;
- если наблюдаются случаи потери сознания, нарушения памяти, изменения личностных качеств;
- если боль не проходит после приёма жаропонижающих и обезболивающих средств.
С жалобой на головную боль следует обращаться, прежде всего, к терапевту. Чтобы врачу было легче разобраться в Вашем заболевании, желательно перед визитом к врачу подготовить ответы на следующие вопросы:
- давно ли появилась боль?
- С какой периодичностью повторяются приступы?
- Как долго они длятся?
- Насколько сильная Ваша боль (слабая, средняя, сильная, нетерпимая)?
- Каков её характер (давящий, распирающий, пульсирующий)?
- В какой части головы сосредоточена боль?
- Есть ли и каковы сопутствующие симптомы?
- В какой момент возникает боль (что способствует её возникновению)?
- Удаётся ли Вам снимать боль (предотвращать приступы) и как Вы это делаете?
- Есть ли у Ваших родственников сходные жалобы?
При малейших признаках проблем с печенью стоит безотлагательно заняться своим обследованием, чтобы понять…
Источники:
- http://www.tiensmed.ru/news/eyeinflam-ab1.html
- http://ilive.com.ua/health/oslozhneniya-prostudy-kogda-obrashchatsya-k-vrachu_112052i16108.html
- http://lifehacker.ru/prostuda/
- http://ilive.com.ua/health/oslozhneniya-prostudy-kogda-obrashchatsya-k-vrachu_112052i16108.html
- http://medicina.dobro-est.com/prostuda-opisanie-simptomyi-prichinyi-i-lechenie-prostudyi.html
- http://lechenie-glaza.ru/k-kakomu-vrachu-idti-esli-bolit-glaz.html

