Светобоязнь (фотофобия) у детей проявляется сильной чувствительностью глаз к дневному освещению или искусственному свету. При попадании света на сетчатку глаз возникает неприятное чувство жжения, что приводит к защитной реакции – частому морганию и прищуриванию. Это нормальная реакция любого человека, при выходе из тёмного помещения на свет, или при резком включении электроэнергии. Но если ребенок постоянно испытывает неприятные ощущения при дневном свете, то стоит насторожиться.
- Психологические перенапряжения, стрессы, усталость, недосыпание;
- Патологии приобретённого и врождённого характера;
- Приём лекарственных средств, часто провокаторами являются антибиотики – доксициклин, тетрациклин и диуретики – фуросемид;
- Большие нагрузки на глаза, когда ребенок долго и часто сидит за компьютером;
- Ношение контактных линз, которые неправильно подобраны;
- Опухоли, травматические повреждения глаз, попадание инородных тел.
Первостепенной причиной светобоязни будет врожденность. У ребенка с такой патологией отсутствует или содержится в малом количестве меланин – заболевание носит название альбинизм. Светобоязнь может развиться при различных заболеваниях глаз – конъюнктивит, кератит, ирит.
Если у ребёнка акродиния, то симптомы светобоязни будут выражены. Акродиния – заболевание нервной системы при которой появляются такая симптоматика: розовеют и становятся липкими стопы и кисти рук из-за обильного потоотделения. Ребенок становится чувствителен к яркому свету. Следующее заболевание, при котором мы наблюдаем симптомы светобоязни – офтальмопатия эндокринного характера. Заболевание аутоиммунного типа.
Причины болезни – патологии щитовидной железы. У ребенка наблюдается покраснение глаз, он жалуется на мнимое инородное тело, которое мешает смотреть, он боится смотреть на свет.
При травмах или перенесённых инфекционных болезнях может развиться паралич двигательного нерва. Симптомы этой болезни легко узнать: верхнее веко опущено, и глаз смотрит в сторону, зрачок при этом расширен и не реагирует на свет, поэтому наступает реакция на свет.
Если светобоязнь беспокоит с двух сторон, то можно констатировать факт причины общих заболеваний, например, корь или краснуха, к тому же при этих болезнях повышается температура. Если нет других видимых симптомов, то насторожитесь, потому что у детей такие болезни могут начинаться именно с этих симптомов.
Конъюнктивиты у детей случаются часто. Заболевание может быть вирусным, бактериального характера или аллергического.
Зуд, жжение, слезоточивость, отделяемое из глаз и светобоязнь – симптоматика болезни. При конъюнктивите температура тела может не повышаться, но чаще, если это осложнение вирусного характера, то температура будет. В некоторых случаях светобоязнь возникает от того, что ребенок долго смотрел на солнце, яркий солнечный свет поражает оболочку глаз, в результате чего возникает этот недуг. Существует снежная офтальмия, когда снег отражает ультрафиолетовые лучи в глаза и провоцирует развитие светобоязни. В северных странах, где снег, много детей которые страдают этой болезнью.
Выделяют симптомы светобоязни:
- Боль в глазах;
- Слезоточивость;
- Вынужденное прищуривание;
- Головная боль.
Если ребёнок жалуется на дискомфорт при свете, нужна обязательная консультация с врачом. Не ждите развития заболевания, нужно выявить причины и провести диагностику, назначить лечение. Диагностировать болезнь вам помогут офтальмолог и невролог. Они обследуют глазное дно ребёнка, возьмут соскоб с роговицы глаза, сделают офтальмоскопию, исследуют ликвор. Невролог назначит КТ или МРТ, УЗИ щитовидки. После того как болезнь диагностировали, выявили причины заболевания, назначается лечение.
Суть лечения будет в устранении того заболевания, что вызвало светобоязнь.
Если это конъюнктивит, врач определит какой вид – аллергический, вирусный или аденовирусный. В зависимости от того какой тип болезни, назначают капли, противовирусные или иммуностимулирующие препараты.
Если это акродиния, то доктор назначит в первую очередь витамины группы В, холинолитические препараты, седативные и антигистаминные средства. Если светобоязнь связана с приёмом каких-либо лекарств, то доктор подберёт их аналоги, которые не будут давать реакцию на чувствительность к свету. Если заболевание окажется врожденного характера, то специалист назначит носить линзы, они будут смягчать реакцию на свет.
Болезнь светобоязни у ребенка устраняется тогда, когда устраниться основное заболевание.
Считается, что светобоязнь приводит к слепоте. Это не так! Болезнь может вызвать снижение зрения, в редких случаях, но ослепнуть вследствие светобоязни нельзя. Говорят, что при остром недостатке пигмента, глаза не пострадают. При врожденной болезни альбинизм, страдают именно глаза и у таких людей развивается светобоязнь. Они носят темные очки.
Меры профилактики, которые помогут предупредить заболевания, что вызывают фобию света у детей, а некоторые меры снизят дискомфорт и уберут причины реакции на свет:
- Детям не рекомендуется подолгу сидеть за компьютером, это отражается на здоровье глаз, памяти и внимании. Отдых и нормальный сон поможет избежать напряжения глаз;
- Прием посезонно комплекс витамин, предупредит респираторные заболевания;
- Рациональное питание и ежедневные прогулки на свежем воздухе – повысят сопротивляемость организма к инфекциям, укрепят иммунитет;
- Научить ребенка соблюдать личную гигиену, пользоваться отдельным полотенцем, отдельной посудой – это предупредит конъюнктивит и острые респираторные инфекции
- Научить выполнять зарядку для глаз при чтении книги, письме, вышивании или рисовании.
Малыш, который помнит о профилактике, не будет бояться света и сможет оставаться здоровым.
источник
Евгения Васильевна Голубева,
зам.главного врача ОПТИК СИТИ,
детский офтальмолог
Дети страдают конъюнктивитами намного чаще, чем взрослые, ведь они активно изучают окружающий мир, а глаз — едва ли не самый первый и нужный орган для освоения пространства. Глаз подвержен действию массы неблагоприятных факторов, таких как пыль, ветер, инфекционные агенты. На чувствительность к инфекции могут влиять переохлаждение или перегрев организма, авитаминозы, общая ослабленность организма, частые простудные заболевания, нарушения зрения, нарушения обмена веществ. Воспаление конъюнктивы у детей имеет наибольшую распространенность (до 30%) среди всех обращений к офтальмологам.
Конъюнктива – это наружная соединительная оболочка глазного яблока, которая выполняет защитную, барьерную, увлажняющую, питательную функции. Конъюнктива покрывает видимую белочную оболочку и выстилает внутреннюю поверхность век. Детская конъюнктива очень тонка и нежна. Чувствительность ее еще не высока, поэтому маленькие дети часто не жалуются на боль в глазах и есть опасность «пропустить» развитие инфекции, не заметить ее ранних признаков, а значит, не начать своевременное лечение.
Конъюнктивиты – это большая группа воспалительных заболеваний глазного яблока, имеющая инфекционное или аллергическое происхождение.
Начало заболевания бывает острым, появляется покраснение глаз, отек, боль в глазах. Дети старшего возраста жалуются на чувство инородного тела, «песка» в глазах. После сна слипаются веки, появляется отделяемое из глаза, на ресницах засыхают корочки. Утром ребенку трудно открыть глаза, что часто пугает и детей и их родителей. Ребенок младшего возраста становится раздражительным, плохо спит, трет глаза, отказывается от еды. В некоторых случаях может подняться температура.
По виду возбудителя, который вызывает конъюнктивит, можно выделить группы, объединенные общими характерными признаками:
Причиной являются вирусы, поэтому заразиться ребенок может воздушно-капельным путем. Распространяется такой конъюнктивит очень быстро, особенно в детских коллективах. Да и дома, вирусной инфекцией может переболеть вся семья. Начало острое, часто заболевает сначала один глаз, затем присоединяется второй. Появляется жидкое водянистое отделяемое (глаза «текут», говорят пациенты). Глаз становится красным, отекает, болит. У ребенка поднимается температура, что бывает на фоне катаральных (простудных) явлений.
Конъюнктивит на фоне детских инфекций:
- Коревой конъюнктивит. Поражение глаз бывает иногда первым признаком заболевания ребенка корью. Начало процесса характеризуется светобоязнью, невозможностью широко открыть глаза, покраснением конъюнктивы. Иногда на 2-3 день болезни на конъюнктиве век появляется сыпь, которой еще нет на теле.
- Оспенный конъюнктивит. При заболевании ветряной оспой у ребенка может поражаться и конъюнктива глазного яблока. На ней появляются оспенные пустулы, после вскрытия которых остаются рубчики. Для предотвращения расчесывания глаз и попадания в них инфекции необходимо строго следить за ребенком, так как вторичная инфекция ведет к тяжелым последствиям.
При попадании в глаз микроорганизмов возникают бактериальные конъюнктивиты. Ребенок может заразиться через грязные руки, игрушки, предметы обихода. Даже мелкие соринки, пыль, песок проникшие в конъюнктивальную полость, могут вызвать микроскопические травмы конъюнктивы. В них-то и попадают бактерии, вызывающие заболевание.
Начало бывает как острым, в случае травмы глаза, так и постепенным, Покрасневшим может быть один глаз или сразу оба, иногда второй глаз вовлекается в инфекционный процесс при несоблюдении правил гигиены. Появляется чувство «песка» в глазах, отек, вязкое желто-зеленое отделяемое, по утрам веки склеены и на ресничках засыхают желтоватые корочки.
Нередко воспалительные заболевания уха (отиты), носа (риниты) и придаточных пазух (гайморит, этмоидит) могут приводить к распространению инфекции на глаза. У детей младшего возраста, испытывающих трудности с освобождением носовых ходов от скапливающегося отделяемого, возникает заброс содержимого носа в глаз через носослезный канал. Поэтому педиатры рекомендуют освобождать носовые ходы ребенку без «сморкательных» действий и обязательно проводить ежедневный туалет глаз заболевшему ребенку для профилактики распространения инфекции.
Грибковые коньюнктивиты развиваются реже других форм, часто как осложнение при грибковой инфекции век и кожи вокруг глаз, при иммунодефицитных состояниях. Характеризуется тяжелым течением с вовлечением глубоких сред глаза и плохо поддается лечению.
Причиной является действие всевозможных аллергенов, все больше и больше окружающих нас и наших детей. К аллергенам можно отнести домашнюю пыль и шерсть животных, сигаретный дым, бытовую химию и лекарственные препараты, продукты питания, пыльцу растений в весеннее-летний период. Отдельный вид аллергической реакции развивается при инфекционных заболеваниях, когда организм отвечает аллергией на проникновение инфекционного агента.
Заболевание имеет двусторонний характер, развивается остро или постепенно, часто встречаются хронические формы, текущие длительное время и плохо поддающиеся лечению. Основным проявлением является отек, сильный зуд, жжение. Отек часто распространяется и на кожу век.
Острый лекарственный конъюнктивит развивается в среднем в течение 6 часов после введения лекарственного средства, проявляется резким нарастанием отека слизистой, сильным зудом, жжением. При длительном использовании лекарств также может развиваться аллергический процесс, но он имеет подострое течение, часто с развитием сухости слизистой, чувством «засоренности» глаз, непостоянным зудом.
При весеннем аллергическом конъюнктивите, так называемом весеннем катаре, выходя на яркое солнышко, дети жалуются на светобоязнь и слезотечение. Это связано с повышенной чувствительностью организма к УФ лучам.
Поллиноз — конъюнктивит связанный с повышенной чувствительностью к пыльце, протекает на фоне других проявлений сезонной аллергии, например, заложенности носа, чихания, кашля, которые вызывает все та же пыльца растений. Поллинозы имеют четкую «сезонность» и повторяемость.
Отдельно нужно обратить внимание на гонококковые и хламидийные коньюнктивиты, развивающиеся у новорожденных детей. Заражение происходит при прохождении через родовые пути матерей, страдающих гонореей или хламидиозом.
Гонобленнорея — заболевание двустороннее, проявления начинаются на 2-3 день жизни в виде тяжелого отека, кровянистых выделений, часто вовлекаются глубокие среды глаза, что приводит к тяжелым инвалидизирующим осложнениям.
Хламидийный конъюнктивит (паратрахома) развивается на 5-12 сутки жизни ребенка, проявляется острым началом, слизистым или гнойным отделяемым, возникает часто на фоне врожденных пневмоний.
В настоящее время все женщины должны проходить обязательное обследование в женской консультации и при выявлении инфицирования активно лечить заболевание. Всем новорожденным детям проводят профилактический туалет глаз с использованием раствора борной кислоты и закапывают 1% раствор нитрата серебра.
Такие коньюнктивиты новорожденных, как гоннобленнорея и паратрахома лечатся сначала в родильных домах, а в тяжелых случаях, ребенка могут перевести в специализированное отделение для проведения дальнейшего лечения.
Распознать конъюнктивит у ребенка может каждый родитель, воспитатель или учитель. Важно своевременно принять меры по уточнению диагноза для правильного выбора лекарственной терапии. Быстрое распространение конъюнктивита в коллективе диктует необходимость изоляции заболевшего ребенка и проведения мер по обработке предметов обихода, которыми пользовался ребенок.
Поставить диагноз конъюнктивита может только квалифицированный врач-офтальмолог на основании жалоб, клинической картины, инструментального обследования и лабораторных методов диагностики. Для выделения возбудителя и определения его чувствительности к лекарственным препаратам проводят посев отделяемого из глаза. Анализ крови позволит определить наличие аллергической предрасположенности у ребенка. Кожные пробы и иммунологическое исследование позволяет выявить аллергены, к которым у ребенка есть аллергия.
Но еще до обращения к врачу родители должны знать, как помочь ребенку, как облегчить его состояние. Важно уметь оказать первую помощь ребенку при попадании в глаз песка, грязи, пыли. Эти мероприятия могут предотвратить развитие бактериального конъюнктивита у ребенка. Важно знать меры профилактики и ухода за глазами ребенка во время вирусных инфекционных заболеваний.
Общие принципы лечения конъюнктивитов у детей:
- При возникновении подозрения на конъюнктивит у ребенка проконсультируйтесь с врачом, он поможет правильно истолковать характер жалоб и клинические проявления, а значит, сможет выбрать правильную тактику лечения ребенка.
- В случае, если ребенок лечится дома, самостоятельное лечение не должно проводиться более 2-3 дней без улучшения. Если симптомы не проходят, обязательно обратитесь в лечебное учреждение.
- Если конъюнктивит начинается на одном глазу, то закапывать капли нужно в оба глаза, но сначала в здоровый, потом в заболевший. Для закапывания желательно использовать разные флаконы с лекарством и разные пипетки.
- При попадании пыли, песка, грязи нельзя тереть глаз, а следует обильно промыть глаз водой и закапать 20% раствор сульфацил-натрия.
- Наложение повязок противопоказано, так как под повязкой создаются условия для интенсивного размножения микроорганизмов, что ухудшает состояние глаза.
- По-возможности, необходимо изолировать заболевшего ребенка, а лицам, ухаживающим за пациентом следует неукоснительно соблюдать правила личной гигиены и с профоилактической целью рекомендуется закапывать 20% раствор Сульфацил-натрия(Альбуцид) или Офтальмоферон (при вирусных конъюнктивитах)
- Меняйте наволочку и личное полотенце заболевшего ребенка ежедневно. Мойте игрушки, в которые играет ребенок, не давайте играть теми игрушками, которые нельзя обработать.
Туалет глаз необходимо проводить ватными тампонами с использованием настоя ромашки, крепкого чая, фурациллина или раствора борной кислоты. Каждый глаз обрабатывается отдельно в направлении от наружного угла глаз к внутреннему. Необходимо следить за тем, чтобы отделяемое из одного глаза не попало в другой. Целью обработки является удаление выделений из глаза и предотвращение распространения инфекции. Засохшие корочки нужно удалять очень аккуратно, сначала наложив примочку на несколько минут, чтобы корочки стали мягче и не травмировали края век. Проводить очистку следует несколько раз в день в зависимости от интенсивности выделений и тяжести состояния глаз. В среднем рекомендуемая частота процедур от 6-8 раз в день в начале заболевания до 3-4 раза в день при стихании процесса
При бактериальных конъюнктивитах начинают лечение с закапывания антибактериальных капель. До получения результатов посева с чувствительностью к различным препаратам обычно назначают антибиотики широкого спектра действия. Пока возбудитель неизвестен используют 0,01% раствор Мирамистина, 20% раствор Сульфацил-натрия, 0,25% раствор Левомицетина.
При подозрении на вирусный конъюнктивит рекомендуется использовать противовирусные препараты. Издавна применяют раствор Интерферона лейкоцитарного человеческого по 4000Ед/мл или Полудана каждые 2 часа. В виде мазей рекомендуется использовать, например, 0,25% Оксолиновую мазь. В этом случае антибиотики не только не дают эффекта, но и могут ухудшить состояние глаз, вызвав аллергическую реакцию. Их назначают только в случае присоединения вторичной бактериальной инфекции.
После уточнения причины и получения результатов посева врач может изменить лечение, назначив те лекарственные средства, к которым чувствителен данный возбудитель. Арсенал таких средств в настоящее время достаточно велик.
Выявление аллергии требует всестороннего обследования ребенка, включающего общие анализы крови, иммунологические исследования, выявление дисбактериоза, хронических очагов инфекции, паразитарных инвазий. В случае появления у ребенка аллергического конъюнктивита следует провести кожные аллергические пробы, которые позволят определить, какой аллерген вызывает у ребенка реакцию. Лучший способ лечения аллергий – исключение контакта пациента с аллергеном.
Детям с повышенной чувствительностью к УФ лучам следует использовать солнцезащитные очки, сократить время пребывания на ярком солнце, ограничить время воздействия прямыми солнечными лучами. В весеннее-летнее время применяют десенсибилизирующие препараты 2% раствор Лекролин, 0,1% раствор Аломид. На ночь можно закладывать мазь, например, Гидрокортизон 0,5%. Препараты, содержащие гормональные компоненты применяют с большой осторожностью, так как они снижают сопротивляемость к инфекции, вызывают привыкание и могут привести к ухудшению состояния в случае резкой отмены лечения. Для снижения риска присоединения вторичной инфекции желательно использовать комбинированные препараты, например, Максидекс. Учитывая высокий риск побочных эффектов, лечение глюкокортикоидными средствами проводится строго по назначению врача.
Наиболее эффективным способом лечения поллинозов является проведение специфической гипосенсибилизации. В период полного отсутствия проявлений заболевания пациенту предлагается провести введение пыльцевых аллергенов в низких дозах. Это позволяет «подготовить» организм к следующей «встрече» с аллергеном. В период обострения используют антигистаминные средства местного и общего действия. Начинать терапию необходимо не менее чем за 2 недели до начала цветения предполагаемого аллергена, продолжать весь период цветения и еще, как минимум 2 недели после окончания цветения.
В случае развития острой лекарственной аллергии следует немедленно отменить лекарственный препарат, вызвавший реакцию. Назначаются противоотечные и десенсибилизирующие средства (тавегил, кларитин) В тяжелых случаях в глаза закапываются кортикостероидные растворы.
«Конъюнктивитов бояться — в люди не выходить!» Не стоит страшиться этого заболевания. Научите Вашего малыша мыть регулярно руки, не тереть глазки, не трогать незнакомых животных. Давайте ребенку витамины в возрастных дозах, закаливайте его, не перегревайте и не переохлаждайте. Чаще проветривайте помещение, где находится маленький человечек, проводите регулярно влажную уборку. При соблюдении правил личной гигиены, знании причин возникновения конъюнктивитов и мер борьбы с ними, можно смело отпускать детей навстречу новым впечатлениям, знаниям и умениям!
Если все же с малышом случилась беда, и он заболел конъюнктивитом, обязательно проконсультируйтесь с врачом. Выполняйте назначения и обратитесь за повторной консультацией для того, чтобы быть уверенным, что заболевание прошло бесследно!
источник
Яркий свет воздействует на роговицу глаз, и из-за этого часто глаза болят. От света может повреждаться защитная оболочка, и повышаться чувствительность, вследствие чего и возникает ощущение боли. Очень важно проследить характер проявления признаков, чтобы вовремя обратиться к врачу и избежать негативных последствий. Предпосылками к появлению симптоматики, при которой глаза болели бы от света, являются многие факторы. Очень важно учесть их перед тем, как проводить диагностику и назначать лечение.
Причины данного дефекта могут крыться совершенно в разных вещах. Дело в том, что сетчатка глаз является органом нервной системы, она открыта для прямого светового воздействия. Если в организме происходят сбои, которые затрагивают зрительные органы, сетчатка реагирует моментально, и это может выражаться в повышенной светочувствительности. С одной стороны, свет является обязательным условием для успешного функционирования глаз, а с другой – он может оказывать повреждающее воздействие.
Прежде чем диагностировать какое-либо заболевание, следует разобраться в причинах, по которым произошел сбой. Среди них выделяют такие факторы, как:
- провождение долгого времени за компьютером, телевизором;
- побочные эффекты на фоне принятия определенных лечебных препаратов;
- высокий уровень радиации;
- мигрень;
- простудные заболевания;
- анатомические особенности глаз.
Таким образом, внешние условия окружающей среды оказывают непосредственное влияние на работу органов зрения. Кроме того, у каждого человека разное строение органов и соответственно разная чувствительность к свету. Существует такое понятие, как врожденная светобоязнь. Это происходит по причине того, что у человека от природы недостаточно меланина или вовсе его нет.
Не стоит недооценивать и воздействие компьютера. Глаза тех, кто много времени проводить за монитором, наиболее подвержены повышенной светочувствительности. Из-за длительного напряжения глазное яблоко высыхает и болезненно реагирует не только на свет, но еще и на ветер. Повышенная светочувствительность может сигнализировать о наличии каких-либо заболеваний. Это может признаком таких болезней:
- воспаление роговицы глаз;
- глаукома;
- конъюнктивит;
- воспалению радужки;
- опухоль глаз;
- проблемы с зубами и ротовой полостью;
- гайморит;
- глаукома.
Боль в глазах может быть абсолютно нормальной реакцией на слишком яркие вспышки света. Например, когда человек смотрит на сварочные работы, на солнце, на чистый белый свежий снег. В таком случае нельзя говорить о патологии. Это больше напоминает естественную защитную реакцию организма, когда нервная система сигнализирует об опасности.
Бить тревогу стоит тогда, когда светочувствительность глаз возрастает и не проходит более трех часов. Если при этом боль усиливается, и вокруг предметов виден венчик света, то это уже может свидетельствовать о серьезных заболеваниях глаз. Поэтому при проявлении таких признаков стоит немедленно обратиться к врачу. Но в большинстве случаев все-таки светочувствительность – это нормальное проявление и реакция организма. Если человек долго находился в темном помещении и глаза не привыкли к свету, то при попадании яркого света в глаза вполне оправдано возникает ощущение боли. Но если такое ощущение не пропадает в течение длительного времени, и даже дневной свет приносит дискомфорт, то это явные поводы для беспокойства.
Повышенная чувствительность к свету очень часто свидетельствует о наличии инфекционных заболеваний или болезней носа.
Поэтому не стоит сразу воспринимать такие проявления, как нечто угрожающее здоровью. Это нормальная реакция организма на воспалительные процессы и пониженный иммунитет. При частом ношении солнцезащитных очков глаза привыкают к постоянному затемнению от света, поэтому их чувствительность повышается. Но это не является слишком серьезной проблемой, так как глаза все равно со временем адаптируются к любым условиям.
При попадании инородных тел на роговицу, при механическом повреждении яблока или век тоже болят глаза. От яркого света эта боль усиливается. Если такие ощущения не проходят в ближайшее время, то это становится причиной визита к офтальмологу. Кроме того, эти проявления могут быть естественным процессом старения хрусталика. Обычно такие изменения происходят после 40 лет. Поэтому среди людей пожилого возраста очень распространены жалобы о том, что при ярком свете их глаза болят.
Любую терапию нужно начинать с посещения врача. Очень важно поставить правильный диагноз и назначить адекватное лечение, а это должен делать только доктор. Особенно серьезно нужно подходить к лечению серьезных заболеваний, таких как глаукома. Чем быстрее будет назначено лечение, тем больше шансов сохранить здоровье глаза и хорошее зрение.
Если никаких конкретных нарушений и патологий не обнаружено, то здесь нужно говорить о профилактике. Она нужна, чтобы предупредить появление неприятных ощущений и дискомфорта. Если повышенная чувствительность к свету является реакцией организма на нехватку меланина, то нужно соблюдать некоторые рекомендации, чтобы максимально облегчить симптомы этой особенности организма. Одной из рекомендаций является приобретение качественных солнцезащитных очков. Они должны предотвращать не менее, чем 90% прямых лучей солнца. Также следует обратить внимание на качественное стекло линз и зеркальное покрытие. Таким образом, солнечное излучение будет практически нейтрализовано.
Очки против солнца нужно носить, когда назначаются специфические препараты, которые влияют на уровень чувствительности глаз. К таким лекарствам относятся антибиотики, антигистаминные препараты, средства для понижения кровяного давления. В любом случае не стоит заниматься самолечением. При возникновении первых тревожных симптомов лучше сразу пойти к врачу и получить грамотную адекватную консультацию.

Если у ребенка болят глаза, это может быть признаком самых разных недугов. Диагностика обычно проводится, исходя из комплексного анализа всех наблюдающихся симптомов (наличия слезотечения или гнойного отделяемого, покраснения склеры и век, зуда, повышенной температуры тела, головной боли, рвоты и т. д.). В зависимости от причины возникновения, заболевания глаз у детей можно условно разделить на следующие группы:
- Врожденные патологии;
- Травматические поражения;
- Болезни, имеющие инфекционную природу;
- Новообразования глазного яблока и окружающих тканей;
- Патологические процессы, которые развиваются на фоне нарушений работы других органов и систем.
Наиболее распространенными врожденными болезнями глаз у детей являются глаукома, катаракта, пороки сетчатки и зрительного нерва, дефекты строения век, аномалии развития роговицы. Опасность этих недугов состоит в том, что их диагностика часто запаздывает. Например, врожденную глаукому доктора и родители малыша в возрасте до полутра-двух лет могут просто не заметить, в то время как квалифицированная помощь требуется крохе гораздо раньше. В большинстве случаев врожденные патологии сильно снижают остроту зрения и ведут к серьезному нарушению качества жизни.
С травматическими поражениями глаз ребятишки сталкиваются гораздо чаще, чем взрослые. Наибольший процент неприятностей такого рода приходится на случаи попадания на роговицу инородного тела. Если у ребенка болит глаз, наблюдается покраснение века и склеры, весьма вероятно, что случилось именно такое событие. Это никак не отразится на здоровье крохи, если соринку удастся быстро удалить. Родители могут попытаться сделать это сами, но в случае неудачи они должны показать малыша офтальмологу. Гораздо реже у детей бывают термические и химические ожоги органа зрения. Лечатся такие травмы сложно и долго, и даже после полного выздоровления маленьким пациентам требуется постоянное наблюдение специалиста, поскольку последствия поражений могут проявиться с большим опозданием.
Очень часто случаются у детей и заболевания глаз, связанные с проникновением инфекции. Это конъюнктивиты, блефариты, кератиты и другие недуги, имеющие вирусное, грибковое или бактериальное происхождение. Обычно в таком случае у ребенка болят глаза, наблюдается усиленное слезотечение, краснеют и опухают определенные участки век. Начинается отделение гноя, у самых маленьких могут склеиваться веки. Почти все подобные недуги острозаразны, поэтому назначенные доктором местные средства (мази, капли) применяются на обоих глазках, даже если поражен один. Ребятишкам постарше рекомендуют отменить посещение детских учреждений.
Из онкологических глазных болезней у детей чаще всего встречается ретинобластома («болезнь кошачьего глаза»). Около 70% случаев имеют спорадическое (случайное) происхождение. Процесс роста опухоли носит односторонний характер, в одинаковой степени поражая и мальчиков, и девочек. При ранней диагностике прогноз излечения весьма благоприятен. Наследственная форма ретинобластомы у мальчиков бывает вдвое чаще, чем у девочек. Это тяжелое двустроннее поражение, развивающееся в самом раннем возрасте (иногда внутриутробно).
Наконец, на состоянии органов зрения могут сказываться патологии внутренних органов. Когда у ребенка болят глаза, это может быть следствием гипертонической болезни, тяжелой почечной или печеночной недостаточности, сахарного диабета и других нарушений обмена веществ. Аллергические реакции, сопровождающиеся покраснением век и склеры, слезотечением и зудом в глазах, тоже можно отнести к этой категории.
Очень важно, чтобы взрослые помнили: сохранение зрения их детей прямо зависит от того, насколько быстро будут диагностированы глазные заболевания. Тянуть время и заниматься самолечением в таких случаях крайне безответственно.
Когда у ребенка болят глаза, помощь родителей окажется очень существенной, если есть возможность устранить непосредственную причину недомогания (как, например, это бывает при возникновении аллергического конъюнктивита). Если неприятные ощущения у крохи проявляются на фоне простуды, специальное лечение глазок тоже не требуется: боль проходит по мере выздоровления от основного недуга. Во всех остальных случаях помочь малышу может только врач.
Бывает и так, что глаза у ребенка болят, но никаких патологий доктора не находят. Это может свидетельствовать о чрезмерных зрительных нагрузках. Такому малышу необходимо ограничить доступ к компьютеру и телевизору, сократить время учебы. Соблюдение нормального режима дня, прогулки на свежем воздухе и активные занятия спортом быстро помогут решить проблему.
Светобоязнь – состояние, которое может быть врожденным или приобретенным. При обнаружении врожденного случая глаз начинает реагировать на искусственный/дневной свет по причине того, что в организме практически или полностью отсутствует меланин.
Некоторые группы лекарственных препаратов могут негативно сказываться на текущем состоянии ребенка. Среди противопоказаний нередко можно увидеть склонность к развитию светобоязни.
Длительное пребывание переде экраном ПК в перспективе может приводить к развивающейся светобоязни. Причины этого процесса – постоянная концентрация и перенапряжение оболочки глаза, как следствие пересыхание и повышение чувствительности к ветру или свету.
Целесообразно отметить, что обостренная реакция перед ярким цветом может быть вызвана рядом заболеваний:
- Конъюнктивит – протекающий воспалительный процесс слизистой оболочки глаза, который имеет временный или хронический характер.
- Ирит – заболевание, при котором диагностируется воспаление радужки глаза.
- Диагностирование новообразований на роговице.
- Кератит – заболевание, протекающее в роговой оболочке.
При попадании в глаза чрезмерно яркого света (сварочные работы без специальной защиты, взгляд на солнце, отраженные лучи от снега) можно ожидать появления головных болей. В некоторых случаях отмечалось, что реакция ребенка на яркий свет может быть обусловлена глаукомой или мигренью.
При попадании яркого света в глаза возникающий дискомфорт может быть естественным процессом адаптации к внешним изменениям. Когда человек выходит из темного помещения в условия сильной освещенности, то в этом случае он начинает щуриться или даже загораживаться от поступающего света.
Если Вы глушите головную боль таблетками, через время она возвращается вновь. Еще сильнее и как всегда невовремя. Не принимая должных мер, боль переходит в хроническую и мешает жизни. Узнайте, как читатели сайта справляются с головными болями и мигренями с помощью копеечного средства.
В подавляющем большинстве случаев повышенная чувствительность считается вполне нормальным явлением.
Если была диагностирована простуда, легкое инфекционное заболевание или даже банальное попадание инородных тел, может происходить локальное раздражение нервов, которые отходят от глаза к мозгу. Они посылают специальные сигналы, и в результате человек начинает щуриться даже в условиях обычного дневного освещения.
Некоторые антибиотические и антигистаминные препараты могут вызвать кратковременное изменение чувствительности глаза к поступающему свету. Подобные расстройства можно наблюдать при протекающих инфекционных процессах глаза.
Если в помещении у пациента наблюдаются дискомфортные ощущения при виде яркого солнечного/искусственного света, то можно говорить о том, что глаза имеют повышенную склонность к поступающему свету. При постоянном ношении солнцезащитных очков или линз может снижаться естественная восприимчивость к яркому свету. Это не является опасностью для пациента и со временем первоначальный уровень восстановится.
Непереносимость света может обуславливаться прогрессирующим старением. В возрастной группе 40+ , наблюдаются существенные изменения в работе глаза. Этот процесс можно объяснить изнашиванием хрусталика, который с возрастом истончается и становится мутным. Получаемый свет начинает неправильно рассеиваться и вызывать дискомфортные ощущения.
В отдельных случаях можно встретить дегенерацию желтого пятна – расстройство светочувствительных клеток, которые в нормальных условиях могут адаптироваться к поступающему свету. Подобные изменения наблюдаются у людей пожилого возраста.
При обнаружении проблемы надо сразу же обратиться за помощью к врачу, который сможет установить истинную причину заболевания. Самолечение и самодиагностика может привести к ухудшению текущего состояния.
Удивительное средство помогает многим людям устранить мигрени и головные боли
- Вас мучают эпизодические или регулярные мучительные приступы головной боли?
- Приступы мигрени часто сопровождаются чувствительностью к звукам, свету, запахам?
- Иногда при головной боли вас тошнит и кружится голова?
- А окружающие жалуются на вашу раздражительность, плохое настроение, вялость?
Прекратите это терпеть, вам нельзя больше ждать, затягивая с лечением. Перейдите по ссылке и узнайте как избавиться от этих проблем.
Источники: http://zdorovyeglaza.ru/raznoe/glaza-bolyat-ot-sveta.html, http://lady7.net/pochemu-boljat-glaza-u-rebenka.html, http://saymigren.net/headache/eye/bolyat-glaza-ot-sveta.html
Контагиозный моллюск у детей – лечение Контагиозный далее.
Сироп от кашля для детей до года – какой далее.
Можно ли детям малину? Основной компонент малины далее.
Сопли в горле Без причин не далее.
КАЛЬЦИУМ-Д ИНСТРУКЦИЯ Кальциум-Д – комбинированный препарат, регулирующий далее.
Как правильно носить грудничка Достаточно часто новоиспечённые мамы далее.
Аугментин суспензия для детей. Инструкция по применению Аугментик является комбинированным далее.
Кашель по утрам у ребенка Кашель далее.
Наверное, ни одному взрослому человеку не удастся похвастаться далее.
источник
Хотя небольшая светобоязнь довольно распространена среди здоровых детей младшего возраста, к ней нужно отнестись серьезно, поскольку существует большое количество состояний, таких как глаукома новорожденных или опухоль передних зрительных проводящих путей (до коленчатого тела), которые могут дебютировать фотофобией.
а) Проявления светобоязни. Разнообразные модели поведения могут говорить о том, что ребенок чувствителен к свету. Младенцы и маленькие дети могут расстраиваться и закрывать глаза на улице, в машине или в условиях флуоресцентного освещения, но с удовольствием играть при естественном освещении в помещении. Детей со светобоязнью часто принимают за застенчивых или грустных, поскольку они имеют тенденцию смотреть сверху вниз, морщить брови и закатывать глаза. Характерно частое моргание, слезотечение и натирание глаз. Дети могут жаловаться на боли в глазах, затуманенное зрение и головные боли, особенно при ярком свете.
б) Подход к ребенку со светобоязнью. Очень важно построить хорошие отношения с ребенком и получить как можно больше информации, прежде чем приступать к внешнему осмотру. Освещение в комнате для осмотра должно быть приглушено, чтобы обеспечить ребенку комфорт. Дифференциальная диагностика при фотофобии довольно обширная. Приняв во внимание возраст ребенка и тщательно собрав анамнез, легче направить обследование в нужном для постановки диагноза направлении.
Во время обследования лучше, чтобы тесты, которые могут быть проведены при низком уровне освещения, выполнялись в первую очередь. Следует выполнить оценку остроты зрения, тест с закрытым глазом для выявления скрытого косоглазия и обследование на предмет нистагма. Портативная щелевая лампа, местная анестезия и окрашивание флуоресцеином помогут при обследовании переднего сегмента. При возможности, у маленьких детей должны быть измерены диаметр роговицы и внутриглазное давление. Помутнение роговицы может быть не очевидным, когда ребенок уже поступает с глаукомой.
В диагностике альбинизма помогает осмотр на щелевой лампе на предмет трансиллюминации радужной оболочки. Немаловажным является исследование глазного дна при расширенном зрачке. Для подтверждения или исключения некоторых диагнозов могут потребоваться электрофизиологические (электроре-тинография и зрительные вызванные потенциалы), а также лучевая визуализация.
Иногда, лечение заподозренного состояния может быть начато при невозможности проведения детального осмотра. В такой ситуации вести пациента нужно очень тщательно. Если ребенок не реагирует на лечение или в случаях, когда постановка диагноза и обследование невозможны, следует незамедлительно предпринять осмотр под наркозом или седацией.
в) Патофизиология светобоязни у ребенка. Понимание механизмов, лежащих в основе фотофобии, помогает при обследовании. Самыми распространенными причинами светобоязни со стороны глаза являются повреждение эпителиальной поверхности роговицы, с или без вовлечения стромы, и передний увеит. Эти состояния приводят к активации ноцицепторов глаза, которые посредством тройничного нерва активируют его ядро.
Предполагается, что свет, через проводящие пути, с участием претектальных ядер, вызывает высвобождение парасимпатических нейропептидов, и это приводит к внутриглазной вазодилатации и нейрогенному воспалению, что и активирует ноцицепторы глаза.
Потенциально опасные для сетчатки волны видимого света с меньшей длиной вызывают более сильную светобоязнь, чем волны с большей длинной, это предполагает, что фотофобия защищает сетчатку. Пигмент желтого пятна также выполняет функцию защиты сетчатки и усиление светобоязни у людей со слабо пигментированной макулой согласуется с этим исследованием. Отсутствие функционирующих колбочек, как при ахроматопсии, также связано со светобоязнью.
Светобоязнь может возникать даже при низком уровне освещенности, в случаях, когда зрачок патологически расширен или отсутствует пигментация радужной оболочки, и свет беспрепятственно проходит через радужку. Рассеивание поступающего света при помутнении роговицы или хрусталика иногда тоже вызывает светобоязнь, хотя точный механизм этого не известен.
Головные боли по типу мигреней очевидно усугубляются на свету за счет недавно открытого ретино-таламо-кортикального пути, несущего сигналы от сетчатки к тригеминоваскулярным нейронам таламуса и далее к областям коры, отвечающим за соматосенсорное и зрительное восприятие. Светобоязнь, которая может сопровождать мигрени, связана с несколькими механизмами: нейроваскулярным, корковой депрессией распространения, вазоактивными веществами, нейротрансмиттерами или активацией ствола головного мозга.
Описана светобоязнь, связанная с патологическими состояниями центральной нервной системы (ЦНС), возникающими вследствие растяжения чувствительных к боли структур в мозговых оболочках или кровеносных сосудах в основании мозга в результате передачи по тригеминальным афферентным путям или путем прямого повреждения таламуса.
г) Заболевания, вызывающие светобоязнь:
1. Конъюнктивит. Конъюнктивит вызывает фотофобию, когда имеется сопутствующее поражение поверхности роговицы, такое как острый фолликулярный кератоконъюнктивит или синдром Stevens-Johnson.
2. Заболевания роговицы. Поражения роговицы являются наиболее распространенной причиной светобоязни.
Со слезотечением, гиперемией конъюнктивы и вовлечением век, включая отек и гиперемию, ассоциированы следующие состояния:
(а) Приобретенные повреждения роговицы, такие как ссадины на роговице и инородные тела.
(б) Блефарокератоконъюнктивит и весенний кератоконъюнктивит.
(в) Кератит, вызванный вирусом простого герпеса или бактериальный кератит, который обычно развивается при скомпрометированном эпителии роговицы.
Следующие причины вызывают фотофобию и эпифору, но обычно с незначительной гиперемией конъюнктивы или века:
• Наследственные состояния, влияющие на целостность эпителия, такие как тирозинемия типа II, пигментная ксеродерма и эпителиальная дистрофия роговицы Месманна.
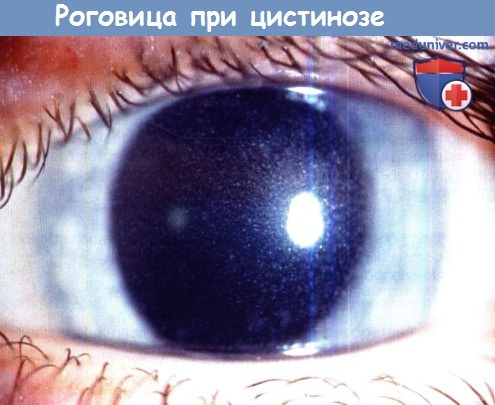
• Наследственные состояния, влияющие на прозрачность роговицы, такие как накопление кристаллических отложений в роговице при цистинозе, мукополисахаридозы, и отек роговицы, вторичный по отношению к врожденной наследственной эндотелиальной дистрофии (CHED).
3. Глаукома. Глаукома у детей классически начинается со светобоязни, слезотечения и блефароспазма. Об этом всегда следует помнить, когда у маленького ребенка проявляются признаки фотофобии.
4. Сосудистая оболочка глаза:
(а) Аниридия приводит к светобоязни вследствие утери зрачком своей функции, ухудшению состояния глазной поверхности и катаракте.
(б) Трансиллюминация радужной оболочки, фовеальная гипоплазия и нистагм — классические находки при глазном и глазокожном альбинизме.
(в) Передний увеит обычно начинает проявляться светобоязнью и покраснением глаза у детей старшего возраста, обычно связан с HLA-B27 или тупой травмой. Передний увеит, ассоциированный с ювенильным идиопатическим артритом обычно не вызывает светобоязнь.
5. Хрусталик. Неполная (незрелая) катаракта, особенно задняя субкапсулярная, зонулярная (слоистая) катаракта и эктопия хрусталика могут вызвать светобоязнь.
6. Сетчатка. Хронические, стабильные заболевания, ассоциированные с колбочками, включая ахроматопсию, обычно проявляются уже у маленьких детей с выраженной светобоязнью, снижением зрения и нистагмом. Функция зрения часто заметно снижается в условиях яркого освещения. Прогрессирующая дистрофия колбочек обычно проявляется у детей старшего возраста или у молодых взрослых светобоязнью и постепенным снижением остроты зрения и цветового зрения.
7. Центральная нервная система. Выраженная светобоязнь может отмечаться при энцефалите, менингите, субарахноидальном кровоизлиянии, невралгии тройничного нерва и мигрени. Постоянная светобоязнь, обычно не сильно выраженная, отмечается у одной трети детей с повреждением зрительной коры. При врожденных формах, светобоязнь проявляется с первого дня жизни, приобретенные же формы возникают сразу после инсульта головного мозга, с выраженной тенденцией к уменьшению с течением времени.
Прогрессирующая светобоязнь может стать первой жалобой при различных образованиях, сдавливающих зрительный перекрест, включая аденомы гипофиза, краниофарингиомы, хордомы ската и аневризмы передней коммуникантной артерии, сочетаясь лишь с незначительным снижением остроты зрения и уменьшением полей зрения. Опухоль задней черепной ямки у маленьких детей может манифестировать фотофобией, эпифорой, кривошеей при сохранной функции зрения.
В большинстве таких случаев диагноз устанавливается с большой задержкой. Острое начало светобоязни может быть вызвано невритом зрительного нерва и демиелинизацией ретрохиазмальных зрительных проводящих путей.
Патологию ЦНС следует подозревать у детей с персистирующей и особенно прогрессирующей светобоязнью, если она не может быть объяснена заболеваниями глаз.
8. Косоглазие. Светобоязнь от незначительной до средней степени выраженности распространена у пациентов с латентными или диссоциированными девиациями; однако даже у пациентов с выраженным косоглазием могут отмечаться характерные модели поведения, включая закрывание одного глаза при ярком свете. Классическим примером является интермиттирующая экзотропия.
9. Физиологическая или функциональная светобоязнь. Некоторые дети со светлой кожей и физиологически низким уровнем глазного пигмента жалуются на светобоязнь. С возрастом отмечается тенденция к улучшению. Для детей характерны большие зрачки, чем для взрослых, что может усугублять состояние. Если симптом сохраняется, следует исключить другие заболевания.
д) Лечение светобоязни у ребенка. Ведение пациентов должно быть направлено на выявление и лечение основного заболевания. Поддерживающие мероприятия играют большое значение в оказании помощи детям с выраженной светобоязнью для повышения качества их жизни. Они должны быть проинформированы о важности головного убора, защищающего глаза от солнца и обеспечены затемненными или фотохромными очками. В школу должны быть направлены письма с описанием проблемы, которые позволят детям садится на места в классе, где нет прямого солнечного света, а также использовать головные уборы или солнцезащитные очки в течение учебного дня.
Помощь учителей для детей с нарушениями зрения неоценима.
источник
Под светобоязнью принято понимать заболевание, при котором наблюдается повышенная восприимчивость глаз к ослепляющему свету. Данная аномалия проявляется в виде болезненного чувства в области глаз, слезотечении и прищуривании.
Зачастую светобоязнь глаз называют солнечной боязнью или фотофобией.
В некоторых случаях при диагностировании заболевание путают с патологическим ужасом пребывать на солнце. Данную аномалию называют гелиофобией, что подразумевает под собой психологическую болезнь, которая никак не связана с нарушением зрительной функции.
Причины светобоязни могут быть абсолютно разными и свидетельствовать о наличии других заболеваний. К самым основным принято относить следующие факторы.
- Проявление конъюнктивита, характеризующийся слезотечением и режущими болями в глазах.
- Возникновение ирита. Данное заболевание относится к процессам воспалительного характера, которое происходит на радужке глаза.
- Микротравмирование роговицы, появление язвы или опухолевидных образований в глазах.
- Аномалии в строении глаз. К одним из таких недугов принято относить альбинизм, при котором солнечные лучи попадают не только на зрачок, но и на радужную оболочку, которая лишена пигмента.
- Наличие других заболеваний.
- Воздействие неблагоприятных условий. Сюда принято относить избыток ультрафиолетового излучения.
- Наличие патологии врожденного характера. В данном случае у пациента наблюдается недостаток такого пигмента, как меланин.
- Применение лекарственных средств.
- Развитие заболевания из-за долгого сидения за монитором.
- Поражение глаз ослепляющим светом.
- Приступ глаукомы или глазной мигрени.
- Проявление отслойки сетчатки из-за ожога ли после хирургического вмешательства.
Светобоязнь глаз может сопровождаться такими симптомами, как:
- боли в голове или в глазу;
- появление тошноты и рвоты;
- возникновение нечеткого зрения;
- покраснение глаз;
- отечность;
- зуд или жжение;
- головокружение и потеря сознания;
- ухудшение слуха или звон в ушах;
- ощущение покалывания на других участках тела.
Чтобы диагностировать светобоязнь глаза, необходимо обратиться к доктору при появлении первых симптомов. Основываясь на жалобах больного, доктор проведет осмотр и назначит исследование. Оно включает следующие мероприятия.
- Анализ на соскоб с роговицы.
- Осмотр глазного яблока с применением щелевой лампы.
- Пункцию поясничного отдела.
- Ультразвуковую диагностику глаз.
- Компьютерную томографию головного мозга.
- Электроэнцефалографию.
Больному срочно стоит обратиться к доктору при наличии следующих симптомов.
- Испытывание глазной боли при пониженной освещенности помещения.
- Повышенная чувствительность к свету, из-за чего пациент вынуждает себя носить солнцезащитные очки.
- Боли в голове, покраснение глаз.
- Затуманенное зрение больше двух суток.
Чтобы вылечить светобоязнь глаз, необходимо найти истинную причину проявления данного недуга. При устранении первичного заболевания пациент должен внести небольшие изменения в свою жизнь. К примеру, при выходе на улицу стоит обязательно брать с собой солнцезащитные очки, чтобы уберечь глаза.
Если светобоязнь глаза носит временный характер и произошла по причине воспалительного процесса, то доктор назначит лечение в виде использования глазных капель, которые имеют увлажняющее, антисептическое и противовоспалительное свойство, а также содержат нужные витамины и минералы. Лечение каплями поможет избавиться от данного заболевания за три-четыре дня.
Когда причиной светобоязни стало применение лекарственных средств, то с этой проблемой стоит обратиться к окулисту, чтобы он заменил медикаменты на другие.
При возникновении светобоязни из-за постоянного нахождения за компьютером, пациенту необходимо затемнить свой рабочий угол, а яркость у монитора немного уменьшить.
Данный симптом может развиваться у ребенка. К основным причинам проявления данного недуга принято относить проблемы.
- Нехватку меланина в радужной оболочке.
- Снежную офтальмию.
- Повышенное потоотделение на ладошках и стопах, бессоницу и потерю аппетита.
- Паралич глазного нерва.
- Конъюнктивит воспалительного или аллергического характера.
- Заболевания глаз из-за нарушений в работе щитовидной железы.
Чтобы диагностировать данное заболевание, педиатр назначает ребенку обследование, куда входит:
- офтальмоскопия;
- сдача крови на тиреотропный гормон;
- ультразвуковая диагностика щитовидной железы;
- доплерография сосудистых канальцев мозга;
- пункция спинномозгового канала для выявления воспалений в мозге.
Светобоязнь глаза можно вылечить при помощи народных средств, которые приготовлены из лекарственных растений.
- К первому способу относят промывание глаз при помощи льняных семян. Для приготовления раствора нужно взять пять ложек семян и залить кружкой кипяченной воды. Дать настояться около пятнадцати минут. Обрабатывать глазки следует каждое утро после сна.
- Вторым народным средством для лечения глазных заболеваний является применение облепихового масла. Достаточно закапывать в глазки по несколько капель масла через каждые три часа. Данный рецепт не вызывает аллергических реакций, поэтому его использовать для лечения глаз у ребенка.
Профилактические меры помогут понизить дискомфорт, а в некоторых ситуациях предостерегут от развития различных глазных заболеваний. Для этого необходимо выполнять следующие вещи.
- Носить солнцезащитные очки с ультрафиолетовым фильтром.
- Делать зарядку для глаз.
- При возникновении синдрома сухих глаз применять капли искусственной слезы.
- При сварочных работах защищать глаза специальной маской.
- Соблюдать правила по гигиенической обработке.
источник
Доброго времени суток, дорогие родители. В этой статье мы рассмотрим ситуацию, когда у ребенка болят глаза. Вы узнаете, по каким причинам это может происходить. Вам станут известны сопутствующие симптомы различных заболеваний. Выясните, что нужно делать при появлении жалоб.
Родители должны знать, что может провоцировать развитие состояний, вызывающих боль:
- бактерии или вирусы, в частности золотистый стафилококк, который попадает в органы зрения из-за грязных рук ребенка;
- воспалительные процессы в организме;
- развитие болевых ощущений на фоне простудных заболеваний;
- инфекция в ротовой полости, а также ЛОР-органов;
- переутомление — частая причина возникновения глазной боли у детей, последствия чрезмерной нагрузки на глаза у школьников (может снижаться острота зрения) — вот почему так важно контролировать время, которое ребенок проводит за экраном телевизора;
- результат серьезного переохлаждения;
- проникновение в глаз инородного объекта;
- аллергическая реакция в организме;
- наследственная предрасположенность;
- особенности органа зрения врожденного характера;
- аутоиммунное заболевание;
- травмирование роговицы — характерно при проникновении соринки в глазное яблоко, особенно если малыш начинает при этом тереть глазки.
Давайте рассмотрим, почему возникает боль в глазах, по причине каких заболеваний.
- Конъюнктивит. Воспалительный процесс слизистой глаза характеризуется возникновением красноты, со временем появляются выделения гнойного характера.
- Нарушение процесса слезоотделения. При этом могут возникнуть гнойные выделения из глаз.
- Спазм сосудов головного мозга. Боль носит давящий характер. Ребенок будет постоянно закрывать глазки, тереть их.
- Миопия. Кроме боли в глазах, наблюдается снижение остроты зрения, ребенку будет сложно рассмотреть предметы, находящиеся на дальнем расстоянии. Может возникнуть вследствие долгого нахождения перед экраном телевизора, малоподвижного образа жизни, также является наследственным проявлением.
- Синусит. Боль в глазах возникает по причине воспалительного процесса в носовых пазухах. Также может присутствовать воспалительный процесс в других ЛОР-органах.
- Дистрофия желтого пятна. У ребенка возникнет дискомфорт при взгляде на источник света, при этом зрение усиливается в сумерках.
- Халязион. Слизистая глаза краснеет, отекает, присутствует чувство жжения и зуда в области века. Спустя несколько дней может возникнуть образование уплотненного характера внутри века.
- Грипп или другой вирусное заболевание. При этом боль глазах будет сопровождаться высокой температурой. Болезненные ощущения исчезнут по мере выздоровления ребенка.
- Иридоциклит. Характеризуется наличием боли в глазах, возможно в голове. Снижается острота зрения, появляется светобоязнь, сужение зрачка и слезотечение. Это может говорить о прогрессировании данного заболевания.
- Ячмень. Характерно наличие гиперемии в области глаза, затем появляется легкая припухлость, на которой будет формироваться нарыв. Не исключено повышение температуры тела. Часто возникает при сниженном иммунитете, возникновении паразитов, хронических инфекционных заболеваниях, а также нарушении функционирования органов ЖКТ.
- Дальнозоркость. При этом заболевании ребенок не видит предметы, которые находятся вблизи от него. Может развиться по причине аномалии в строении глаз, вследствие длительного переутомления, наследственной предрасположенности, недостаточно развитой роговице.
- Астигматизм. Развивается, как врожденное нарушение формы роговицы, а также появляется в результате гипоплазии зрительного нерва или является наследственным заболеванием.
- Если болезненные ощущения сопровождаются зудом, это может указывать на наличие аллергической реакции в организме или попадание инородного предмета, в частности реснички или ворсинки.
- Когда боль ощущается при наличии дневного или искусственного освещения, это может быть признаком того, что в организме есть нехватка меланина (врожденное состояние). Также светобоязнь может развиваться вследствие приема некоторых медикаментов, длительного просмотра телевизора (происходит пересушивание слизистой оболочки). Может являться симптомом таких заболеваний, как кератит, конъюнктивит, ирит и менингит.
- Если глазная боль сопровождается тошнотой, это может быть реакцией организма на изменение погоды, сильное переутомление, низкое артериальное давление, мигрень. Если также присутствует головокружение и рвота, то не исключены заболевания, которые затрагивают головной мозг.
- Если у ребенка температура и болят глаза, то, скорее всего, болезненные ощущения возникают исключительно на фоне высокого роста температурного показателя, у малыша началась вирусная инфекция. При этом, не исключено возникновение гнойного выделения из органов зрения, что может являться признаком ячменя и требовать врачебного вмешательства.
- Глазная боль сочетается с головной. В такой ситуации может иметь место высокое внутричерепное давление, сосудистый спазм, внутричерепная гематома. Если в глазах наблюдаются ноющая болезненность, то это может быть признаком менингита или энцефалита. Если пульсирующая, не исключена аневризма сосудов головного мозга.
- После перенесенной простуды может развиваться синусит, который будет оказывать давление на глазное яблоко, тем самым вызывать боль. Также после перенесенного ОРВИ может развиться конъюнктивит. Иногда боль в глазах может сигнализировать о наличии гайморита, аденоидита или тонзиллита.
- Окулист пообщается с пациентом, узнает, какие жалобы присутствуют.
- Проверит остроту зрения.
- Измерит при помощи рефрактометра рефракцию глаз.
- Проведет анализ роговичного рефлекса.
- Измерит межзрачковое расстояние и диаметр зрачка.
- Определит координаты взора.
При необходимости будут назначены дополнительные исследования, если подозревается наличие заболеваний, не связанных с органом зрения.
Если ребенок жалуется на боль в глазах, необходимо на это отреагировать и отправиться на прием к офтальмологу. Если по какой-то причине нет возможности попасть к специалисту, то при отсутствии других тревожных симптомов, можно предпринять меры в домашних условиях.
- Если есть воспалительный процесс и покраснение, можно сделать примочки или промывание:
- используют ватные диски, промывают раствором фурацилина, детскими глазными каплями или травяным настоем календулы, ромашки или чистотела;
- промывать нужно оба глаза, даже если беспокоит только один;
- в первый день обрабатывают каждые два часа, потом раз в восемь часов;
- для каждого глазика нужно использовать новый ватный диск;
- глаз не нужно протирать, движения должны быть плавными, ведите рукой от внешнего к внутреннему уголку.
- Необходимо обеспечить рацион карапуза продуктами, богатыми бета-каротином, в частности морковью, шпинатом, облепихой и шиповником.
- Важно, чтоб малыш не касался руками глаз и не тер их.
- Если родители знают, что ребенок слишком много времени проводит перед телевизором, то, скорее всего, причина боли в переутомление. Значит, нужно ограничить ему просмотр мультфильмов, найти малышу новое занятие, поиграть вместе с ним.
Нужно понимать, что боль в глазах может быть признаком одного из множества заболеваний, связанных с органами зрения, при которых воспалительный процесс может возникать в разных структурах глаза, в слезном аппарате, на веках. Причина возникновения, а также характер воспаления будут влиять на выбор соответствующей терапии.
- Могут использоваться противовирусные или антибактериальные препараты в виде мази или капель, комбинированные средства, противоаллергические препараты при наличии аллергической реакции.
- Если имеет место заболевание, которое сопровождается ухудшением остроты зрения, то необходимо идти на обследование, а также начать носить очки для коррекции зрения.
- Если боль в глазах является симптомом каких-то серьезных патологий, то лечение направляется на первопричину.
- При наличии серьезных заболеваний может возникнуть необходимость в оперативном вмешательстве.
Мой сын, когда ему было 8 лет, начал жаловаться на боль в глазах, которая иногда сопровождалась и головной болью. Как оказалось, у него миопия и требуется прием витаминов, применение глазных капель, а также ношение очков для коррекции зрения.
- Важно следить за гигиеной малыша, чтобы он тщательно мыл руки.
- Важно позаботиться об укреплении иммунной системы ребенка.
- При наличии каких-либо заболеваний, в том числе, хронических, своевременно занимайтесь их лечением.
- Чтобы предупредить развитие дефектов зрения, необходимо обогащать рацион ребенка едой, содержащей большое количество микроэлементов и витаминов.
- Важно соблюдать дневной распорядок, ограничить время просмотра телевизора и компьютера.
- Для профилактики заболеваний глаз необходимо делать специальные упражнения, гимнастику.
Теперь вы знаете, если болят глаза у ребенка, причины этого состояния. Как видите, иногда всему виной может быть длительный просмотр телевизора, а иногда и наличие серьезного заболевания. Поэтому не стоит откладывать посещение окулиста, особенно, если боль в глазах сопровождается наличием каких-либо тревожных симптомов. Помните о том, что ранняя диагностика позволяет своевременно начать лечение и избежать возможных последствий.
источник
- http://www.optic-city.ru/blog/blogcat_detskaya_oftalmologiya/blog_konyuktivit_u_detey/
- http://nakipelo.by/rebenka-boljat-glaza-sveta-rebenok-zhaluetsja-na-svet/
- http://meduniver.com/Medical/ophtalmologia/svetoboiazn_u_rebenka.html
- http://moeoko.ru/zabolevaniya/svetoboyazn.html
- http://zdorovyemalisha.ru/zdorovye/u-rebenka-bolyat-glaza.html


