Дистрофия сетчатки глаза – это обширный термин, объединяющий несколько аномалий. Может быть самостоятельным заболеванием или следствием патологических процессов других органов. Аномалия самая распространенная причина возникновения проблем со зрением. На начальной стадии дистрофия никак себя не проявляет, человек замечает отклонения лишь при сильной деградации глаз. В запущенных формах недуг способен спровоцировать полную или частичную потерю зрения.
Внутренняя оболочка зрительного аппарата является важнейшим элементом организма. Ее основное предназначение – правильное восприятие окружающих предметов. Проще говоря, сетчатка – это посредник между оком и головным мозгом.
Дистрофия относится к деструктивным процессам, затрагивающим структуру внутреннюю оболочку. Она развивается в результате нарушения метаболизма в зрительном аппарате. Прогрессирование патологии не дает возможности глазам полноценно выполнять свои функции.
Дистрофические процессы в первую очередь повреждают фоторецепторы, отвечающие за цветовое и зрительное восприятие. Чаще всего с аномалией сталкиваются пациенты преклонного возраста. Организм стареет и нарушается питание тканей глаза. Также в группу риска входят люди, перенесшие травму зрительного аппарата или страдающие от офтальмологических заболеваний.
| Опасность недуга состоит в том, что при прогрессировании она приводит к падению остроты глаз и может стать причиной слепоты. На протяжении долгого времени дистрофия протекает без ярко выраженной симптоматики. Как правило, диагностируют ее после того, как пациент потеряет существенную часть зрения. |
Спровоцировать развитие патологии могут следующие факторы:
- Сбой в защитном барьере организма приводит к деструктивным процессам в сетчатой оболочке;
- Изменения в сосудистой системе зрительного аппарата. Подобные отклонения приводят к формированию рубцов на сетчатке;
- Злоупотребление спиртными напитками и табачной продукцией. Вредные привычки отрицательно сказываются на метаболизме в зрительном аппарате. Сигареты и алкоголь провоцируют сужение сосудов, в результате нарушается кровоснабжение;
- Несбалансированное питание также негативно влияет на здоровье глаз. Употребление вредной пищи, перекус на ходу приводят к дегенеративным изменениям в структуре зрительного аппарата;
- Перенесенное в недавнем прошлом хирургическое вмешательство, затрагивающее глаза;
- Нарушение метаболизма, провоцирующее сильному увеличению массы тела;
- Чрезмерные эмоциональны и физические нагрузки. Сюда же относят спортивные занятия, связанные с поднятием тяжестей;
- Патологические процессы внутренних органов и систем. Например, гипертония, сахарный диабет, проблемы с сердцем и сосудами;
- Перенесенные недавно инфекционные аномалии. Речь идет о заболеваниях, при которых не была оказана своевременная врачебная помощь.
Дистрофия может быть диагностирована у беременных женщин на фоне гормональной перестройки организма.
Вернуться к оглавлению
Дистрофия сетчатки объединяет в себе несколько недугов, затрагивающих зрительный аппарат. Каждая патология имеет характерные черты и особенности протекания.
- Центральная. Самая распространенная форма, диагностируется в 85% всех случаев. Сопровождается сбоем в функционировании центрального зрения, при этом периферический обзор остается в норме. При развитии недуга пациент не может читать, писать, водить машину;
- Периферическая. Ее сложно выявить, поскольку аномалия протекает без симптомов. Самая распространенная разновидность – решетчатая дистрофия. Характеризуется проблемами с периферическим обзором, пациент не может полноценно воспринимать картинку. Причина развития недуга – сбой в кровообращении. В группу риска входят миопаты;
- Возрастная. Диагностируется у пациентов старше шестидесяти пяти лет. Причина активации дистрофических процессов скрывается в изменениях, которые в связи с возрастом происходят в структуре органа зрения. Постоянные «соседи» недуга – повышенное артериальное давление, сахарный диабет. Полная слепота наблюдается в исключительных случаях;
- Пигментная. Самая редкая разновидность дистрофии. Относится к врожденным аномалиям, обусловленным наследственностью. Повреждает фоторецепторы, отвечающие за остроту зрения в условиях слабой освещенности. Протекает без симптомов, поэтому тяжело поддается диагностике;
- Точечная. Пациент полноценно воспринимает окружающие изображения, но наблюдает перед глазами мушек или белые пятна. Возможно затуманивание зрения. Патология развивается в раннем возрасте, часто становится последствием врожденных отклонений.
| Любая форма дистрофии сетчатой оболочки требует детальной диагностики и корректной терапии. Если игнорировать недуг, повышается риск полной потери зрения. |
Патологические процессы в сетчатке на протяжении долгого времени протекают без ярко выраженных признаков. Человек в течение многих лет может не подозревать о прогрессирующем недуге.
Основные симптомы заболевания:
- Падение остроты зрения. Центральный показатель отклонений в работе глаз. При появлении первых проявлении необходимо срочно обратиться к доктору для прохождения комплексного обследования;
- Искаженное восприятие цветов. Некоторые формы дистрофии сопровождаются сниженным или некорректным восприятием оттенков;
- Выпадение элементов окружающей картинки из оптического поля, искривление контуров предметов. Подобное явление встречается редко. Пациенты не могут писать, читать, управлять авто;
- Проблемы со зрением в условиях слабой освещенности. Чаще всего с симптомом сталкиваются люди, страдающие от пигментной дистрофии. Обычно отклонение не доставляет существенного дискомфорта;
- Вспышки света перед глазами. Признак характерен для периферической дистрофии. «Молнии» быстро появляются и также самостоятельно пропадают;
- Возникновение мушек. Самое распространенное проявление дистрофии. Люди жалуются на регулярные зрительные аномалии, проявляющиеся в форме точек перед глазами. Провоцировать мушки может яркий солнечный свет;
- Искажение картинки. В большинстве случаев дистрофия сетчатки сопровождается подобным симптомом. Помутнением зрения возникает внезапно и проходит без медицинского вмешательства.
| Появление неприятных признаков должно стать стимулом для посещения окулиста. После проведения обследования врач выявит причину возникновения симптомов и подберет лечение. |
Для постановки правильного диагноза доктор проводит проверку цветовосприятия, оптических полей, остроты зрения, а также анализирует состояние глазного дна. Самым информативным способом считается визуализация сетчатой оболочки с помощью когерентной томографии.
Чтобы удостовериться в первоначально поставленном диагнозе, пациента отправляю на ряд процедур:
- Ультразвуковое обследование зрительного аппарата;
- Лабораторные способы диагностики (получение данных об обмене веществ);
- Осмотр глазного дна с применением трехзеркальной линзы Гольдмана;
- Визометрия (проверка остроты зрения);
- Периметрия (анализ оптических полей);
- Электрофизиологическое обследование. Помогает оценить состояние оптического нерва и нейронов сетчатой оболочки;
- Флюоресцентная ангиография.
| В некоторых ситуациях достаточно пройти пару процедур для получения точного диагноза, другим требуется прохождение полного курса диагностики. |
Терапия дистрофии сетчатой оболочки длительный и сложный процесс, которые не всегда приносит ожидаемый эффект. Главная задача доктора блокировать дальнейшие изменения в зрительном аппарате, чтобы избежать прогрессирования недуга.
Самолечение строго противопоказано, поскольку может стать причиной полной или частичной потери зрения.
Применение лечебных средств эффективно лишь на начальной стадии заболевания. Доктор подбирает ангиопротекторы, кортикостероиды, антиоксиданты, капли для расширения сосудов и т.д. Также в курс терапии входит приём стимуляторов метаболизма («Эмоксипин», «Тауфон»).
Чтобы затормозить патологические процессы при дистрофии сетчатки назначают инъекции лечебных препаратов, угнетающих рубцевание тканей.
Для улучшения питания оболочки применяют поливитаминные комплексы для органа зрения, в состав которых входит лютеин. Препараты помогают справиться с усиленной нагрузкой на глаза и предотвратить появление деструктивных изменений.
Подобные процедуры приводят в норму обменные процессы в сетчатой оболочке и укрепляют глазную мускулатуру. В терапевтических целях назначают ультразвук, электрофорез, фонофорез, облучение лазером и микроволновое воздействие.
Чтобы исключить риск накопления излишек влаги в сетчатой оболочке в некоторых случаях врачи рекомендуют провести вазореконструктивное вмешательство. Суть коррекции зависит в перевязке ветви поверхностной височной артерии.
Самый эффективный способ борьбы с дистрофией. Применение современной аппаратуры помогает исключить риск отслоения оболочки, которое неизменно возникает при прогрессировании недуга. В процессе коагуляции поврежденные области прижигаются лазером.
Методика малотравматична и безопасна для здоровья. Разрешено проводить пациентам всех возрастных категорий.
Вернуться к оглавлению
Самым опасным осложнением патологии может стать отслоение оболочки, которое провоцирует полную потерю зрения. По этой причине не стоит заниматься самолечением и до последнего откладывать визит к доктору, при появлении негативной симптоматики незамедлительно обратитесь за квалифицированной медицинской помощью.
Врач проведет детальную диагностику, установит тип патологии и подберет эффективный курс терапии.
Чтобы защитить свой глаза и предотвратить дистрофические процессы в сетчатой оболочке, придерживайтесь простых правил:
- Избегайте перенапряжения зрительного аппарата, чередуйте оптические нагрузки с отдыхом;
- Регулярно выполняйте гимнастику для глаз. Она не займет много времени, но расслабит мускулатуру и устранит усталость;
- Защищайте орган зрения от прямого контакта с солнечными лучами. Ультрафиолет отрицательно воздействует от глаза;
- Регулярно употребляйте витаминно-минеральные комплексы;
- Сбалансируйте рацион, введите в меню больше свежих фруктов и овощей;
- Избавитесь от лишних килограммов;
- Откажитесь от вредных привычек, особенно от алкоголя и табака;
- Принимайте пищевые добавки, содержащие цинк;
- Позаботьтесь о достаточной освещенности помещения.
| Не забывайте о регулярном осмотре у окулиста. Посещайте врача каждые шесть месяцев. |
Дистрофия сетчатки глаза – это опасное заболевание, склонное к быстрому прогрессированию. Поэтому крайне важно тщательно следить за здоровьем органа зрения и при появлении первых опасных симптомов незамедлительно обращаться за медицинской помощью. При несвоевременной или некорректной терапии патология приводит к полной или частичной потере зрения.
Дополнительные сведения о лечении дистрофии сетчатки глаза вы получите, посмотрев видеосюжет.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дистрофия глаза включает множество патологий дегенеративного характера, затрагивающих его роговицу — прозрачную часть наружной оболочки, сетчатку — внутреннюю оболочку с фоторецепторными клетками, а также сосудистую систему глаз.
Важнейшей частью глаз считается сетчатка, поскольку она является элементом воспринимающего световые импульсы зрительного анализатора. Хотя разве возможно представить нормальное зрение без здоровой роговицы — светопреломляющей линзы глаза, обеспечивающей не менее двух третей его оптической силы. Что же до кровеносных сосудов глаз, то об их далеко не последней роли говорит тот факт, что сосудистая ишемия может спровоцировать существенное ухудшение зрения.

Теперь в том же порядке рассмотрим причины дистрофии глаза.
Как известно, в самой роговице кровеносные сосуды отсутствуют, и обмен веществ в ее клетках обеспечивается сосудистой системой лимба (ростковой зоны между роговицей и склерой) и жидкостями — внутриглазной и слезной. Поэтому долгое время считалось, что причины дистрофии роговицы глаза — структурных изменений и снижения прозрачности — связаны исключительно с нарушениями местного обмена веществ и, частично, иннервации.
Сейчас признан генетически обусловленный характер большинства случаев корнеальных дегенераций, которые передаются по аутосомно-доминантному принципу и проявляются в разном возрасте.
Например, результат мутаций гена KRT12 или гена KRT3, которые обеспечивают синтез кератинов в эпителии роговицы, — дистрофия роговицы Месманна. Причина развития пятнистой дистрофии роговицы кроется в мутациях гена CHST6, отчего нарушается синтез полимерных сульфатированных гликозаминогликанов, входящих в состав тканей роговицы. А этиология дистрофии базальной мембраны и боуменовой мембраны 1-го типа (дистрофии роговицы Рейса-Бюклерса), гранулированной и решетчатой дистрофий связана с неполадками гена TGFBI, отвечающего за ростовой фактор тканей роговицы.
К основным причинам заболевания офтальмологи относят, во-первых, биохимические процессы в мембранах ее клеток, связанные с возрастным усилением перекисного окисления липидов. Во-вторых, дефицит гидролитических ферментов лизосом, который способствует накоплению в пигментном эпителии зернистого пигмента липофусцина, что и выводит из строя светочувствительные клетки.
Особо отмечается, что такие заболевания, как атеросклероз и артериальная гипертония – из-за их способности дестабилизировать состояние всей сосудистой системы – повышают риск центральной дистрофии сетчатки в три и семь раз соответственно. По мнению окулистов, немаловажную роль в развитии дегенеративных ретинопатий играет миопия (близорурость), при которой происходит вытягивание глазного яблока, воспаления сосудистой оболочки глаза, повышенный уровень холестерина. Британский журнал офтальмологии в 2006 году сообщил, что табакокурение втрое увеличивает риск развития возрастной дистрофии сетчатки глаза.
После фундаментальных исследований двух последних десятилетий выяснилась генетическая этиология многих дистрофических изменений сетчатки. Аутосомно-доминантные мутации генов провоцируют избыточную экспрессию трансмембранного G-белка родопсина – ключевого зрительного пигмента стержневых фоторецепторов (палочек). Именно мутациями гена этого хромопротеина объясняются дефекты каскада фототрансдукции при пигментной дистрофии сетчатки.
Причины болезни могут быть связаны с нарушением локального кровообращения и внутриклеточного метаболизма при артериальной гипертензии, атеросклерозе, хламидийном или токсоплазмозном увеите, аутоиммунных заболеваниях (ревматоидном артрите, системной красной волчанке), сахарном диабете обоих типов или травмах глаза. Также есть предположение, что проблемы с кровеносными сосудами в глазах – последствие сосудистых повреждений головного мозга.

Отмечаемые офтальмологами симптомы дистрофии роговицы глаза включают:
- болезненные ощущения различной интенсивности в глазах;
- чувство засорения глаза (наличия инородного предмета);
- болезненная чувствительность глаз к свету (светобоязнь или фотофобия);
- избыточное слезотечение;
- гиперемия склеры;
- отечность роговицы;
- уменьшение прозрачности рогового слоя и снижение остроты зрения.
При кератоконусе также отмечается ощущение зуда в глазах и визуализация нескольких изображений одиночных объектов (монокулярная полиопия).
Следует иметь в виду, что дистрофия сетчатки глаза развивается постепенно и на начальных этапах никакими признаками себя не проявляет. А симптомы, характерные для дегенеративных патологий сетчатки, могут выражаться в виде:
- быстрой утомляемости глаз;
- временных нарушений рефракции (гиперметропии, астигматизме);
- снижения или полной потери контрастной чувствительности зрения;
- метаморфопсии (искажении прямых линий и искривлении изображений);
- диплопии (двоения видимых предметов);
- никталопии (ухудшения зрения при уменьшении освещенности и в ночное время);
- появления перед глазами цветных пятен, «мушек» или вспышек света (фотопсия);
- искажений в восприятии цвета;
- отсутствия периферического зрения;
- скотом (появления в поле зрения не воспринимаемых глазом участков в виде затемненных пятен).
Центральная дистрофия сетчатки глаза (возрастная, вителлиформная, прогрессирующая колбочковая, макулярная и др.) начинает развиваться у людей с изменениями гена PRPH2, который кодирует обеспечивающий светочувствительность фоторецепторных клеток (палочек и колбочек) мембранный белок периферин 2.
Чаще всего заболевание дает о себе знать после 60-65 лет. По данным американского Национального института глаза (National Eye Institute), около 10% людей 66-74 лет имеют предпосылки к возникновению макулодистрофии глаза, а у людей в возрасте 75-85 лет эта вероятность возрастает до 30%.
Особенность центральной (макулярной) дистрофии состоит в наличии двух клинических форм – неэкссудативной или сухой (80-90% всех клинических случаев) и влажной или экссудативной.
Сухая дистрофия сетчатки глаза характеризуется отложением небольших желтоватых скоплений (друз) под макулой, в субретинальной области. Слой клеток-фоторецепторов желтого пятна из-за накапливающихся отложений (продуктов метаболизма, которые не расщепляются из-за генетически обусловленного дефицита гидролитических ферментов) начинает атрофироваться и отмирать. Эти изменения, в свою очередь, приводят к искажению зрения, что в наиболее очевидной форме проявляется при чтении. Чаще всего поражаются оба глаза, хотя все может начинаться с одного глаза, и процесс длится достаточно долго. Тем не менее, сухая дистрофия сетчатки обычно не приводит к полной потере зрения.
Влажная дистрофия сетчатки глаза считается более тяжелой формой, так как вызывает ухудшение зрения в короткие сроки. И это связано с тем, что под влиянием тех же факторов начинается процесс субретинальной неоваскуляризации – роста новых аномальных кровеносных сосудов под желтым пятном. Повреждение сосудистых стенок сопровождается выделением кровянисто-серозного транссудата, который скапливается в макулярной области и нарушает трофику клеток пигментного эпителия сетчатки. Зрение существенно ухудшается, в девяти случаях из каждых десяти отмечается потеря центрального зрения.
Офтальмологи отмечают, что у 10-20% пациентов возрастная дистрофия сетчатки начинается как сухая, а потом прогрессирует в экссудативную форму. Возрастная макулярная дегенерация всегда двусторонняя, при этом в одном глазу может быть сухая дистрофия, а во втором – влажная. Течение заболевания может осложняться отслоением сетчатки.
Достаточным спектром разновидностей дегенеративных патологий глаза представлена дистрофия сетчатки у детей.
Центральная дистрофия сетчатки у детей — это врожденная патология, связанная с мутацией генов. В первую очередь, это болезнь Штаргардта (ювенильная макулярная форма болезни, ювенальная дегенерация желтого пятна) — генетически обусловленное заболевание, связанное с дефектом в гене ABCA4, наследуемым по аутосомно-рецессивному принципу. Статистика Королевского национального института слепых (RNIB) свидетельствует, что на это заболевание приходится 7% всех случаев дистрофии сетчатки у британских детей.
Эта патология затрагивает оба глаза и начинает проявляться у детей после пяти лет. Проявляется в светобоязни, снижении центрального зрения и прогрессирующей цветовой слепоте – дисхроматопсии на зеленый и красный цвет.
На сегодняшний день эта болезнь неизлечима, поскольку с течением времени атрофируется зрительный нерв, и прогноз, как правило, неблагоприятный. Однако активные шаги по реабилитации могут сохранить и поддерживать определенный уровень визуализации (не более 0,2-0,1).
При болезни Беста (дистрофии желтого пятна макулы), которая тоже является врожденной, в центральной ямке желтого пятна возникает содержащее жидкость кистоподобное образование. Это и приводит к снижению остроты центрального зрения (нечеткости картинки с затемненными участками) при сохранении периферийного зрения. Пациенты с болезнью Беста часто имеют почти нормальное зрение в течение многих десятилетий. Это заболевание наследуется, и нередко члены семьи могут не знать, что у них есть данная патология.
Ювенильный (Х-хромосомный) ретиношизис — расщепление слоев сетчатой оболочки с последующим повреждением и деградацией стекловидного тела — приводит к потере центрального зрения, а в половине случаев бокового. Частые признаки данного заболевания – косоглазие и непроизвольные движения глаз (нистагм); преимущественное большинство пациентов — мальчики. Некоторые из них сохраняют достаточный процент зрение и в зрелом возрасте, в то время как у других зрение существенно ухудшается еще в детстве.
Пигментный ретинит включает несколько наследственных форм болезни, которые вызывают постепенное снижение зрения. Все начинается в возрасте около десяти лет с жалоб ребенка на проблемы зрения в темноте или ограничения бокового зрения. Как подчеркивают офтальмологи, эта болезнь развивается очень медленно и чрезвычайно редко приводит к утрате зрения.
Амавроз Лебера – врожденная неизлечимая слепота, передаваемая аутосомно-рецессивным путем, то есть, чтобы дети появились на свет с данной патологией, мутировавший ген RPE65 должен быть у обоих родителей. [Больше информации – при переходе на нашу публикацию Амавроз Лебера].
Возможная дистрофия сетчатки глаза при беременности угрожает женщинам с сильной близорукостью (выше 5-6 диоптрий), так как форма глазного яблока у них деформирована. И это создает предпосылки для развития осложнений в виде периферических витреохориоретинальных дистрофий, которые могут стать причиной разрывов и отслойки сетчатки, особенно во время родов. Именно поэтому в таких случаях акушеры проводят родоразрешение кесаревым сечением.
У беременных с близорукостью – при отсутствии осложнений (гестоза) – сосуды сетчатки незначительно сужаются для поддержки кровообращения в системе матка-плацента-плод. Но когда беременность осложняется повышенным АД, отечностью мягких тканей, анемией и нефротическим синдромом, сужение сосудов сетчатки более выраженное, и это вызывает проблемы с ее нормальным кровоснабжением.
По словам офтальмологов, периферические дистрофии чаще всего являются следствием уменьшения объема циркулирующей крови во всех структурах глаз (более чем на 60%) и ухудшением трофики их тканей.
Среди наиболее распространенных патологий сетчатки в период беременности отмечаются: решетчатая дистрофия с истончением части сетчатки в наружной верхней части витреальной полости, пигментная и точечно-белая дистрофии сетчатки с участками атрофии эпителия сетчатой оболочки, а также дистрофия сосудов глаза со спазмами капилляров и венул. Достаточно часто случается ретиношизис: сетчатка отходит от сосудистой оболочки глаза (без разрыва или с разрывом сетчатой оболочки).
Если соблюдать анатомический принцип, то надо начинать с роговицы. Всего, согласно последней международной классификации, дистрофия роговицы глаза насчитывает более двух десятков видов — в зависимости от локализации корнеального патологического процесса.
К поверхностным или эндотелиальным дистрофиям (при которых амилоидные отложения возникают в эпителии роговицы) относят дистрофию базальной мембраны, ювенильную дистрофию Месманна (синдром Месманна-Вильке) и др. Дистрофии второго слоя роговицы (так называемой боуменовой мембраны) включают субэпителиальную дистрофию Тиль-Бенке, дистрофию Рейс-Буклера и др.; с течением времени они часто выходят в поверхностные слои роговицы, а некоторые могут поражать промежуточный слой между стромой и эндотелием (десцеметову мембрану) и собственно эндотелий.
Дистрофия роговицы глаза с локализацией в самом толстом слое, состоящем из коллагеновых волокон, фибро- и кератоцитов, определяется как стромальная дистрофия, котороая может быть различной по морфологии повреждений: решетчатой, гранулированной, кристаллической, пятнистой.
В случае поражения внутреннего слоя роговицы диагностируют эндотелиальные формы болезни (Фукса, пятнистая и задняя полиморфная дистрофии и др.). Однако при конусной разновидности дистрофии — кератоконусе — дегенеративные изменения и деформация происходят во всех слоях роговицы.
Дистрофия сетчатки глаза в отечественной офтальмологии по месту возникновения подразделяется на центральную и периферическую, а по этиологии – на приобретенные и обусловленные генетически. Следует отметить, что на сегодняшний день с классификацией дистрофии сетчатки немало проблем, которые приводят к многовариантности терминологии. Вот только один, но очень показательный пример: центральная дистрофия сетчатки глаза может называться возрастной, сенильной, центральной хориоретинальной, центральным хориоретинитом, центральной инволюционной, возрастной дегенерацией макулы. В то время как западные специалисты, как правило, обходятся одним-единственным определением — макулярная дистрофия. И это логично, поскольку макула (macula по-латыни — пятно) – это желтое пятно (macula lutea) в центральной зоне сетчатки, имеющее углубление с клетками-фоторецепторами, которые превращают воздействие света и цвета в нервный импульс и отправляют его по зрительному черепно-мозговому нерву в мозг. Возрастная дистрофия сетчатки глаза (у людей старше 55-65 лет) является едва ли не самой распространенной причиной потери зрения.
Периферическая дистрофия сетчатки глаза представлена таким перечнем «модификаций», что в условиях терминологического разнобоя привести его в полном объеме достаточно проблематично. Это пигментная (тапеторетинальная или пигментный ретинит), колбочково-палочковые, витреоретинальная дистрофия Гольдмана-Фавре, амавроз Лебера, дистрофия Лефлера-Вадсворта, ретинит бело-точечный (точечно-белая) и т.д. Периферическая дистрофия может вызвать разрыв и отслойку сетчатки.
Наконец, дистрофия сосудов глаза, которая может затронуть глазную артерию и ответвляющуюся от нее центральную артерию сетчатки, а также вены и венулы глаз. Сначала патология проявляется в микроскопических аневризмах (расширениях с выпячиваем стенки) чрезвычайно тонких кровеносных сосудов сетчатки, а затем может прогрессировать до пролиферативных форм, когда в ответ на гипоксию тканей начинается неоваскуляризация, то есть рост новых, аномально хрупких кровеносных сосудов. Сами по себе они не вызывают никаких симптомов, однако, если целостность их стенок нарушается, то возникают серьезные проблемы со зрением.
В офтальмологических клиниках диагностика проводится с помощью таких методов и методик, как:
- визоконтрастометрия (определение остроты зрения);
- периметрия (исследование поля зрения);
- кампиметрия (определение размеров слепого пятна и расположения скотом);
- функциональное тестирование центральной области поля зрения с помощью сетки Амслера;
- тестирование цветового зрения (позволяет определить функциональное состояние колбочек);
- тестирование адаптации к темноте (дает объективную картину функционирования палочек);
- офтальмоскопия (осмотр и оценка состояния глазного дна);
- электроокулография (дает представление о движениях глаз, потенциале сетчатки и мышц глаза);
- электроретинография (определение функционального состояния различных отделов сетчатки и зрительного анализатора);
- флюоресцентная ангиография (позволяет визуализировать кровеносные сосуды глаза и обнаружить рост новых кровеносных сосудов и утечки из существующих сосудов);
- тонометрия (измерение уровня внутриглазного давления);
- УЗИ внутренних структур глаза в двух проекциях;
- оптическая послойная томография (обследование структур глазного яблока).
Для диагностики дистрофии роговицы глаза обязательно проводят осмотр роговицы при помощи щелевой лампы, используют пахиметрию (для определения толщины роговицы), скиаскопию (чтобы определить рефракцию глаза), корнеотопографию (для выяснения степени кривизны поверхности роговицы), а также конфокальную биомикроскопию.

источник
Дистрофия сетчатки — тяжелая патология, связанная с нарушениями в структуре сетчатки. К болезни приводят снижение иммунитета, наследственная предрасположенность, вредные привычки, неправильно выполненные офтальмологические операции и прочее.
Главным симптомом дистрофии является снижение зрения. Популярный метод лечения — лазерная коагуляция. Реабилитация длится около двух недель, в зависимости от запущенности болезни. В лечении применяют и консервативные методы, уколы, физиотерапию, гимнастику и народные методы.
Наиболее подвержены патологии старики, им вообще нужно особенно внимательно следить за своим зрением. В данной статье мы поговорим о дистрофии сетчатки, её симптомах, противопоказаниях и методах лечения.
Соответственно, патологические процессы, происходящие в ее структурах, могут привести к частичной или полной потере зрения. Одно из заболеваний, характеризующееся разрушением тканей и нарушением функций сосудистой системы, носит название дистрофия сетчатки.
Оно влечет за собой серьезные осложнения, поэтому требует своевременной постановки диагноза и грамотного лечения.
Сетчатка глаза – это связующий компонент между оптическими составляющими и зрительным центром головного мозга. Она участвует в преобразовании света в зрительный образ. Когда сетчатка по какой-то причине истончается, зрение начинает падать.
Дистрофия сетчатки может появиться независимо от возраста человека, при этом она может ничем не проявлять себя, но в то же время происходят необратимые изменения.
Дистрофия сетчатки в большинстве случаев обнаруживается у пожилых людей. В группу риска входят люди с близорукостью, с заболеваниями сосудов, диабетики и гипертоники. Это заболевание может передаваться по наследству, поэтому тем, чьи родители имели подобную проблему, рекомендуется регулярно обследоваться.
Чаще всего патология обнаруживается в зрелом возрасте, и связана с изменениями, которые происходят в тканях глаз с течением времени.
Факторы, провоцирующие развитие недуга, можно поделить на внутриглазные и общие. В число первых входят глазные патологии, приобретенные или наследственные — близорукость, увеиты, ириты и т. д.
К внешним факторам риска возникновения дистрофии сетчатки, относятся:
- системные заболевания (сахарный диабет, гипертония), гормональные нарушения;
- вирусные болезни, перенесенные «на ногах»;
- снижение иммунитета;
- офтальмологические операции в анамнезе, вследствие которых в тканях начался процесс рубцевания;
- несбалансированное питание, недостаток витаминов в рационе, особенно витамина А;
- никотиновая зависимость, алкоголизм;
- ожирение из-за нарушения обмена веществ.
Заболевание представляет собой дистрофические преобразования, которые произошли в желтом пятне глаза. Еще его называют «макулярная дистрофия сетчатки», что в переводе как раз и означает «желтое пятно». Причиной такого цвета служит особенный пигмент, который находится в клетках центральной части сетчатки глаза.
При данной форме недуга патологический процесс затрагивает центральную область глаза, в основном желтое тело и сосуды, которые пронизывают глазное яблоко.
Хориоретинальная форма недуга встречается преимущественно в зрелом возрасте, и поражает пигментный и внутренний слой тканей. Развивается как врожденная патология, а также вследствие механических повреждений или инфекционных заболеваний глаза.
Основная причина недуга — нарушение микроциркуляции в структурах сетчатки. ЦХДС может протекать в двух формах: неэкссудативная (сухая) и влажная (экссудативная).
Влажная форма характеризуется специфическим ухудшением зрения (человек видит как будто через водяную пелену), перед глазами появляются пятна и вспышки.
Эта форма дистрофии развивается из-за патологических процессов в макуле — сегменте сетчатки, который отвечает за резкость и остроту зрения. Механизм развития болезни заключается в нарушении работы сосудов и недостаточном снабжении тканей кислородом.
Основной фактор риска — пожилой (от 60 лет) возраст, но заболевание встречается и вследствие генных мутаций, отягощенной наследственности, гормональных нарушений и неправильного образа жизни.
Клиническое течение макулярной дистрофии также имеет две формы — сухую и влажную, причем вторая считается более опасной для больного.
В отличие от центральной дистрофии, периферическая форма поражает ткани на периферии (по краям) сетчатки и развивается чаще всего у людей с отягощенной наследственностью. Кроме того, весомыми факторами риска являются близорукость и системные заболевания (сахарный диабет, гипертония).
Опасность недуга заключается в том, что на первых стадиях оно протекает бессимптомно, а характерные признаки (вспышки и мушки перед глазами, ухудшение зрения) возникают уже при запущенном патологическом процессе.
В зависимости от характера повреждения клеток и клинического течение недуга, выделяют несколько форм периферической дистрофии.
- Решетчатая дистрофия. Чаще всего развивается в пожилом возрасте или передается по наследству, причем женщины болею реже мужчин. Пораженные ткани при детальном осмотре глаза больного напоминают ячейки решетки. Симптомы отсутствуют, иногда наблюдается искажение зрения или снижение его остроты.
- «След улитки». Основная причина — миопия. Меньше всего обнаруживается у людей с дальнозоркостью и аметропией. Очаги патологического процесса представляют в виде характерных лент, напоминающих след улитки. На последних стадиях проявляется пеленой перед глазами и нечетким зрением.
- Инееподобная форма. Наследственный недуг, встречающийся в равной степени у мужчин и женщин. На сетчатке появляются небольшие включения желто-белого оттенка, на первых стадиях инееподобная дистрофия протекает скрыто.
- «Булыжная мостовая». Патологический процесс поражает дальние участки периферии сетчатки, причем от тканей могут отделяться крупные глыбы пигмента. В зону риска входят люди с близорукостью и те, кто достиг пожилого возраста.
- Мелкокистозная дистрофия. Данная форма заболевания развивается вследствие механических травм и характеризуется наличием на сетчатке небольших кист. Практически не дает симптомов, прогрессирует медленно и не ведет к слепоте.
- Пигментная дистрофия. Имеет наследственное происхождение, первые признаки появляются еще в детстве. На начальных стадиях наблюдается сужение полей зрения и ночная слепота, а при отсутствии лечения приводит к потере зрительной функции.
- Ретиношизис. Ретиношизис, или расслоение сетчатки, которое бывает врожденным или приобретенным, и чаще всего развивается у людей с отягощенным наследственным анамнезом.
В период беременности в организме женщины происходят серьезные изменения: всплеск выработки гормонов, усиление кровообращения во всех органах, активация метаболических процессов, скачки артериального давления.
Развитие дистрофии сетчатки при беременности оказывает существенное влияние на способ родоразрешения. Решение специалистов зависит от возраста матери, общего состояния здоровья и стадии патологического процесса, но естественные роды при таком заболевании проводят редко, так как риск отслойки сетчатки слишком велик.
Женщине разрешают рожать самостоятельно только в случае лазерной коагуляции сетчатки, которая проводится до 35-й недели беременности при отсутствии противопоказаний.
К основным причинам появления дистрофии сетчатки относятся:
- Различные глазные заболевания и воспалительные процессы (миопия, увеит).
- Инфекционные заболевания и интоксикации.
- Глазные травмы в результате ушибов, ударов и так далее.
- Генетическая предрасположенность к дистрофии.
- Различные системные заболевания (диабет, гипертония, проблемы с щитовидной железой и почками, атеросклероз и так далее).
Все эти причины, кроме генетической предрасположенности, не всегда могут способствовать появлению дистрофии сетчатки, но они являются факторами риска. Врачи говорят о том, что у людей с избыточной массой тела и вредными привычками есть большая вероятность появления дистрофии сетчатки.
Низкое давление во время второго триместра беременности приводит к нарушению кровообращения и ухудшению питания сетчатки. Поэтому беременные женщины тоже входят в группу риска.
Причины дистрофии сетчатки глаза, прежде всего, кроются в возрастных изменениях, которые происходят в сосудистой системе, окутывающей глазное яблоко – главным образом это расстройство кровообращения, причиной которого, в свою очередь, является склероз сосудов.
В результате исследований было выявлено, что дистрофия сетчатки глаза – это наследственное заболевание и если оно было у родителей, то риск его возникновения у детей также весьма высок.
- Острота зрения снижается: тут можно упомянуть и о таком тревожном симптоме, также связанном с заболеванием, как искажение изображения, что становится наиболее очевидным при взгляде на на предмет, представляющий прямую линию, будь то столб или дерево.
- Возникновение темных пятен перед глазами тоже может свидетельствовать о развитии такого заболевания, как дистрофия сетчатки глаза.
- Нечеткость очертаний предметов при взгляде глазом, пораженным дистрофией сетчатки – тоже симптом этого заболевания, который относится к общему снижению остроты зрения.
- Нарушается цветовосприятие: здесь можно говорить об изменении цвета предметов при взгляде больным глазом.
Симптомы дистрофии зависят от ее вида. Так периферическая дистрофия сетчатки может протекать без каких-либо симптомов дольно долго, поэтому диагностируется она, как правило, совершенно случайно. Первые признаки («мушки» и вспышки) появляются только тогда, когда появились разрывы.
При центральной дистрофии человек видит прямые линии искаженными, выпадают участки поля зрения.
При дистрофии сетчатки возникает опасность того, что человек потеряет зрение. Для предотвращения такого исхода проводится лазерная коагуляция, но даже когда болезнь отойдет в сторону, расслабляться еще рано.
Существуют некоторые ограничения после процедуры лазерной коагуляции. Период восстановления длится от одной до двух недель, все зависит от здоровья человека.
Врачи рекомендуют избегать попадания солнечных лучей в глаза, поэтому лучше носить солнцезащитные очки, пока сетчатка не укрепится.
- смотреть телевизор и сидеть за компьютером;
- напрягать зрение очками и контактными линзами;
- принимать горячие ванны, сауны;
- ходить на пляж.
- питаться продуктами с солью,
- употреблять алкоголь,
- пить много жидкости.
Обязательно нужно использовать капли для глаз, выписанные врачом. Также необходимо на протяжении месяца избегать любых физических нагрузок, занятий спортом. Первую неделю после операции нельзя водить автомобиль.
Люди, болеющие сахарным диабетом, должны контролировать нормальное количество сахара в крови. При проблемах с сосудистой системой нужно постоянно поддерживать нормальное давление. После операции обязательно посещать офтальмолога раз в три месяца.
Затрагивая такой вопрос, как дистрофия сетчатки глаза, нельзя не упомянуть о том, какие факторы способствуют повышению риска и кто предрасположен к этому заболеванию более других:
- это, прежде всего, люди, чей возраст более 50 лет;
- выявлено, что женщины чаще страдают этим заболеванием, чем мужчины;
- наследственный фактор;
- люди с белым цветом кожи и голубой радужкой;
- лица, у которых наличествуют заболевания сосудов;
- неправильное питание;
- проблемы с холестерином;
- курение;
- ожирение;
- частые стрессы;
- недостаток витаминов в пище;
- солнечный ожог глаза;
- проблемы с экологией.
Дистрофия сетчатки — распространенное заболевание, которое чаще всего наблюдается в пожилом возрасте и у людей, которые страдают от наследственных офтальмологических патологий.
Оно редко приводит к полной слепоте, но при отсутствии лечения больной может утратить способность выполнять мелкую работу, читать, писать и даже обслуживать себя.
Основная опасность недуга заключается в отсутствии симптомов на первых стадиях, поэтому тем, кто входит в группы риска, необходимо дважды в год проходить осмотры у профильных специалистов.
- Определение остроты зрения. Обследования периметрии зрения, то есть определения его границ.
- Оптическая когерентная томография, где получается трехмерный снимок сетчатки.
- Электрофизиологическое исследование, которое позволяет определить, насколько жизнеспособны клетки сетчатки и зрительного нерва.
- УЗИ. Исследование внутриглазного дна и измерение внутриглазного давления.
Чтобы диагностировать дистрофию сетчатки, необходимы следующие обследования:
- Исследование полей зрения;
- Исследование цветовосприятия;
- Проверка остроты зрения;
- Осмотр глазного дна с использованием линзы Гольдмана;
- Флуоресцентная ангиография (обследование сосудов глаз);
- Ультразвуковое и электрофизиологическое исследование глаз;
- анализы на определение состояния обмена веществ организма.
В данном случае лечение направлено на замедление прогрессирования дистрофии, укрепление сосудов и мышц глаз, восстановление метаболизма в глазных тканях.
Лечение лекарственными препаратами основано на использовании таких медикаментов как:
- Антиоксиданты;
- Ангиопротекторы;
- Кортикостероиды;
- Витаминные препараты;
- Лютеиносодержащие препараты;
- Сосудорасширяющие и укрепляющие стенки сосудов препараты.
Необходимо знать, что эти препараты могут быть эффективны только на ранних стадиях развития дистрофии сетчатки. В начале болезни хорошие результаты дает физиотерапия. Она направлена на укрепление сетчатки и мышц глаз.
Самые часто используемые физиотерапевтические методы:
- Электро- и фонофорез;
- Лазерное облучение крови;
- Ультразвуковая и микроволновая терапия;
- Хирургическое вмешательство проводится, чтобы улучшить циркуляцию крови в сосудах глаз и обменные процессы в сетчатке.
В случае влажной дистрофии операция нужно для удаления жидкости из сетчатки. Одним из современных методов лечения дистрофии сетчатки является лазерная коагуляция. Она позволяет предупреждать отслойку. При проведении коагуляции лазером поврежденные участки прижигаются к другим участкам на определенную глубину.
Лазер не касается здоровых участков. К сожалению, с помощью лазерной коагуляции нельзя вернуть потерянное зрение, но можно остановить дальнейшее разрушение сетчатки.
Фотодинамическая терапия, лазерная фотокоагуляция и инъекции Анти-VEGF препаратов применяются при лечении такой формы болезни, как периферическая хореоретинальная дистрофия сетчатки. В случае с инъекциями речь идет о специальном белке, который оказывает благотворное влияние на макулу глаза и тормозит развитие заболевания.
Фотодинамическая терапия предполагает применение веществ – фотосенсибилизаторов, которые вводятся внутривенно и также приостанавливают развитие болезни.
Такой вид терапии показан не каждому больному, поэтому применяется исходя из индивидуальных характеристик больного.
Лазерная фотокоагуляция основана на прижигании больных сосудов: после манипуляции образуется рубец и зрение на этом месте восстановлению не подлежит, но и распространение болезни данная методика позволяет предотвратить.
При пигментной дистрофии сетчатки лечение основано скорее на физиотерапевтических методиках – это магнитостимуляция и электростимуляция глаза и его тканей.
Дистрофия сетчатки при беременности, к сожалению, является известным явлением и врачи-офтальмологи вне зависимости от наличия жалоб на зрение рекомендуют проходить наблюдение, и 10–14 недели беременности в этом случае – идеальный срок.
Если все же у беременной женщины обнаружена дистрофия сетчатки глаза, то в этом случае рекомендуется периферическая профилактическая лазерная коагуляция, которая проводится до 35 недели беременности.
Беременность и роды в сочетании с рассматриваемым заболеванием – повод быть бдительными. Если у будущей мамы выявлена дистрофия сетчатки глаза, то именно это заболевание является показанием к тому, чтобы отказаться от естественных родов в пользу кесарева сечения.
При жалобах на прогрессирующее снижение зрения, людям после 45 лет необходимо соблюдать диету. Кроме зеаксантина и лютеина, рацион должен включать витамин С, токоферол, селен и цинк, которые питают, восстанавливают и защищают ткани глаз.
Помимо соблюдения диеты, для предупреждения развития возрастных изменений сетчатки, необходимо принимать мультивитамины. Например, витаминно-минеральный комплекс «Окувайт Лютеин Форте» с лютеином и зеаксантином, которые защищают глаза от негативного влияния солнечного света, витаминами С, Е, цинком и селеном.
Доказано, что такой состав предупреждает развитие возрастных изменений сетчатки глаза, позволяет наслаждаться острым зрением даже пожилым людям.
На сегодняшний день лазерная коагуляция сетчатки выполняется под местным наркозом. Более чем в 90% случаях эту операцию можно считать успешной. В результате проведения лазеркоагуляции сетчатки происходит частичное разрушение белка ретины, что приводит к запаиванию пораженного участка.
Если процедуру провести вовремя, тогда болезнь перестанет прогрессировать. Ограничительная лазеркоагуляция сетчатки глазного яблока должна выполняться в специализированных медицинских центрах.
На пациента врачи наденут специальную линзу, которая будет направлять лазерные лучи в нужный слой глазного яблока. Сразу после проведения операции запрещаются физические нагрузки.
Несмотря на то, что офтальмологические методы исследования являются, пожалуй, наиболее точными в медицине, определение истинной остроты зрения больного, будучи методом субъективным, нередко вызывает значительные трудности.
Последние усугубляются тем, что в практической деятельности окулист может столкнуться с фактами сознательного или бессознательного искажения истины, когда больной симулирует болезнь, которой на самом деле у него нет, или же аггравирует, т. е. преувеличивает тяжесть имеющегося заболевания.
Сознательная симуляция чаще всего преследует личную выгоду (получение группы инвалидности, освобождение от военной службы и т.п.). Бессознательная симуляция встречается при истерии и близком к ней по существу травматическом неврозе. Об этом всегда следует помнить окулисту-эксперту, поставленному в положение следователя и судьи.
Он должен стараться не пропустить ни одного случая симуляции, но еще более — не констатировать симуляцию тогда, когда ее нет.
Ocнoвныe пpoтивoпoкaзaния к лaзepнoй кoaгyляции ceтчaтки глaзa cвязaны c зaбoлeвaниями глaз. Глaвнoe из них – этo нeдocтaтoчнaя пpoзpaчнocть глaзнoгo яблoкa, хpycтaликa и poгoвицы. Кpoмe этoгo, в cпиcoк oгpaничeний вхoдит pяд peдких зaбoлeвaний.
В цeлoм, нaзнaчeниe нa oпepaцию зaвиcит oт ocмoтpa вpaчa. Дpyгих cepьeзных oгpaничeний для пpoвeдeния пpoцeдypы нeт.
Caмa oпepaция тpeбyeт выcoкoй кoнцeнтpaции кaк oт хиpypгa, тaк и oт пaциeнтa, кoтopый вынyждeн cидeть нeпoдвижнo в тeчeниe дoлгoгo вpeмeни. Уcидчивocть бoльнoгo и пpoфeccиoнaлизь дoктopa вo мнoгoм oпpeдeляют ycпeх oпepaции.
Любыe ocлoжнeния пocлe лaзepнoй кoaгyляции ceтчaтки, cвязaнныe c вoздeйcтвиeм лaзepa, чaщe вceгo нeзнaчитeльны и имeют вpeмeнный хapaктep; нaпpимep, oтeк poгoвицы, кoтopый пpoхoдит в тeчeниe нecкoльких днeй.
Kpome этoгo в peдких cлyчaях мoгyт вoзникaть:
- пoвышeннoe внyтpиглaзнoe дaвлeниe;
- yмeньшeниe пpoзpaчнocти cтeклoвиднoгo тeлa;
- измeнeниe фopмы paдyжнoй oбoлoчки и хpycтaликa;
- пoявлeниe дeфeктoв пoля зpeния.
Пocлeдcтвия пpи лaзepнoй кoaгyляции ceтчaтки глaзa бывaют нeгaтивными кpaйнe peдкo, в цeлoм жe, ecли хиpypг дocтaтoчнo пpoфeccиoнaлeн, pиcк ocлoжнeний бyдeт cвeдeн к минимyмy.
До хирургической процедуры пациенту необходимо:
- отказаться от сильных физических нагрузок, так как они являются одной из причин разрыва и отслоения сетчатой оболочки;
- избегать травмоопасных ситуаций;
- носить солнцезащитные очки днем и при ярком солнце;
- остерегаться разного рода интоксикаций.
Также на возникновение осложнений могут повлиять роды при наличии данной патологии. Женщине перед родами надо обязательно сделать лазерную коагуляцию.
Что нельзя делать после операции на сетчатке:
- Во-первых, пациенту стоит выполнять все рекомендации офтальмолога. Он и расскажет, что противопоказано и может вызвать рецидив или осложнения.
- Во-вторых, придется ограничить себя в спорте и других тяжелых нагрузках. Плавание или бег при этом, например, не запрещены, а вот поднятие тяжестей категорически противопоказано.
- В-третьих, нельзя наклонять голову вниз: завязывать шнурки, спать на животе, работать на даче на земельном участке.
- В-четвертых, запрещены тепловые процедуры (бани, сауны, солярии).
Даже в случае отсутствия жалоб, пациент должен явиться на прием к офтальмологу через один месяц.
Также пациент должен избегать чрезмерной инсоляции, общественных мест в ранний послеоперационный период во избежание получения инфекционных болезней. Кроме того, важно принимать все препараты, которые назначит Вам врач.
Они помогут сетчатке быстрей восстановиться. В случае появления каких-либо симптомов, например, пятен перед глазами, надо немедленно пойти в больницу.
При нарушении рекомендаций в реабилитационный период после хирургического вмешательства могут возникнуть осложнения.
Чаще всего происходит воспаление конъюнктивы. В целях профилактики офтальмологи назначают глазные капли. Если их не использовать, ни чем хорошим это не закончится.
Бывает, что сетчатка глаза отслаивается повторно. Такое случается, когда причина болезни не устранена, либо это сделать невозможно. Порой человек не соблюдает ограничений и способствует плохой «припайке» сетчатки, например, в первый же день после процедуры занимается физической работой или решил посмотреть телевизор.
Иногда у пациента появляются различные нарушения зрения. Как правило, проблемы возникают сразу после операции и проходят с уменьшением отека.
Они сопровождаются появлением различных пятен и точек в поле зрения. Но бывают и случаи развития нарушений через какое-то время после коагуляции из-за нарушений режима в период восстановления.
Бывают случаи, которые врачи называют «синдром сухого глаза». Возникает это из-за недостатка слезной жидкости. Симптомами являются жжения и дискомфорт, которые могут проходить, когда человек зевает.
Остальные осложнения возникают редко и связаны с усложнением заболевания. Главное не забывать, что сетчатка глаза очень хрупкая вещь.
Продолжительность курса – неделя. Данная процедура позволяет вдохнуть силу в хрусталик и предотвратить отслоение сетчатки.
Отвар из хвои, луковой шелухи и ягод шиповника: все составляющие подлежат измельчению и тщательному смешиванию в пропорциях 5:2:2 (1 единица = столовая ложка), далее следует прокипятить будущий отвар в течение 10 минут, залив литром воды.
Отвар тмина: столовая ложка семян тмина помещается в 200 мл кипятка и греется на слабом огне в течение 5 минут, далее в отвар добавляется чайная ложка цветков василька и все тщательно перемешивается и отстаивается 5 минут. Рекомендуется закапывать в глаза по 2 капли 2 раза в течение дня.
Примочки с крапивой и ландышем – понадобится третья часть стакана крапивы и листья ландыша (чайная ложка), стакан воды, пол чайной ложки пищевой соды. Ландыш и крапиву залить водой и настаивать в течение 9 часов подальше от света, после добавить соду. Применять 2 раза на протяжении дня в качестве примочек на глаза.
К использованию рекомендуется трава майского сбора. Настой из листьев березы, хвоща, горчицы и брусники рекомендуется принимать в свободном режиме. Также можно назвать в качестве средств борьбы с заболеваниями глаз такие, как чесночные настои, употребление морской капусты и смеси меда и корицы.
Процеженную смесь нужно поместить в холодильник и использовать как капли при дистрофии сетчатки трижды в день по 3 капли на глаз. Курс – 1 месяц с таким же перерывом и возобновлением терапии.
Профилактика дистрофии сетчатки не требует каких-либо сверхъестественных манипуляций со стороны человека: для того чтобы избежать этого заболевания, нужно соблюдать простые правила предупреждения заболеваний глаз.
Первое – это, конечно же, правильное здоровое питание. В рационе должно содержаться необходимое количество таких витаминов, как:
- Витамин А (морковь, томаты, картофель, петрушка, зелень горчицы, все листовые овощи, семечки подсолнуха, пивные дрожжи, морские продукты, печень рыбы, в особенности печень трески).
- Витамин С или аскорбиновая кислота (цитрусовые, плоды шиповника, все ягоды и в особенности черная смородина и черноплодная рябина, яблоки, ананасы, листовые овощи, капуста, сладкий перец, лук, помидоры, шпинат).
- Витамин B1 или тиамин (орехи, цельное зерно кукуруза, пшеница, рожь, шелуха риса, пивные дрожжи, зеленый горошек, мед). Витамин B6 или пиридоксин (капуста, пшеница, рожь, кукуруза, рыба, яичный желток).
- Витамин B12 и фолиевая кислота (виноград, яичный желток, салат, черника, финики, свекла, петрушка, чернослив, абрикосы). Калий (мед, уксус).
- Особый комплекс упражнений для глаз также хорошее подспорье в борьбе с дистрофией сетчатки глаза и другими глазными заболеваниями
Основной метод профилактики – своевременная диагностика. В особенности это касается периферической дистрофии. Те, кто входит в группу риска или имею начальную стадию дистрофии, должны проходить обследование хотя бы один раз в год.
Беременным женщинам нужно проходить обследование глазного дна в начале и в конце беременности. Здоровый образ жизни, отказ от вредных привычек, правильное питание тоже являются хорошими мерами профилактики дистрофии.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Сетчатка представляет собой определенную структурно-функциональную единицу глазного яблока, необходимую для фиксации изображения окружающего пространства и передачи его в головной мозг. С точки зрения анатомии сетчатка – это тонкий слой нервных клеток, благодаря которым человек видит, поскольку именно на них проецируется изображение и передается по зрительному нерву в головной мозг, где происходит обработка «картинки». Сетчатка глаза образована светочувствительными клетками, которые называются фоторецепторами, поскольку способны улавливать все детали окружающей «картинки», оказавшей в поле зрения.
Дистрофия сетчатки глаза – это наименование большой группы разнородных заболеваний данной структурно-функциональной единицы глазного яблока. Вне зависимости от причины, особенностей и характера течения любая дистрофия связана с «отмиранием» тканей сетчатки глаза, то есть, с их прогрессирующей дегенерацией. На фоне «отмирания» тканей сетчатки глаза у человека прогрессивно ухудшается зрение, причем скорость его потери определяется типом и характером заболевания.
В течение последних двух десятилетий дистрофические заболевания сетчатки глаза становятся все более частой причиной слабовидения и полной потери зрения. Любые дистрофические заболевания сетчатки отличаются медленным, но неуклонно прогрессирующим течением, сопровождающимся все более сильной потерей зрения.
Дистрофия сетчатки глаза обычно развивается у людей, имеющих факторы риска, такие, как сахарный диабет, гипертоническая болезнь, атеросклероз, лишний вес, курение, наследственные факторы, чрезмерное воздействие прямых солнечных лучей на глаза, вирусные заболевания, стрессы и дефицит витаминов и микроэлементов в питании.
Дистрофией называется процесс повреждения тканей, развивающийся на фоне неадекватного питания, кровоснабжения и обмена веществ непосредственно в сетчатке глаза. В результате происходит повреждение нормальной структуры ткани, и она перестает выполнять свои физиологические функции в полном объеме, что и проявляется нарушениями зрения.
Вся совокупность дистрофий сетчатки глаза подразделяется на две большие группы – врожденные (первичные) и приобретенные (вторичные). Врожденные дистрофии сетчатки глаза связаны с различными наследственными факторами и развиваются в детском возрасте. Приобретенные дистрофии сетчатки глаза обусловлены каким-либо имеющимся заболеванием или травмой.
В зависимости от того, какая именно область сетчатки глаза подверглась поражению, их подразделяют на три большие группы:
1. Генерализованные дистрофии сетчатки глаза;
2. Центральные дистрофии сетчатки глаза;
3. Периферические дистрофии сетчатки глаза.
При центральной дистрофии поражается только центральная часть всей сетчатки глаза. Поскольку данная центральная часть сетчатки глаза называется макула, то и для обозначения дистрофии соответствующей локализации часто используется термин макулярная. Поэтому синонимом термина «центральная дистрофия сетчатки» является понятие «макулярная дистрофия сетчатки».
При периферической дистрофии поражаются края сетчатки глаза, а центральные участки остаются неповрежденными. При генерализованной дистрофии сетчатки глаза поражаются все ее части – и центральная, и периферическая. Особняком стоит возрастная (сенильная) дистрофия сетчатки глаза, которая развивается на фоне старческих изменений в структуре микрососудов. По локализации поражения старческая дистрофия сетчатки является центральной (макулярной).
В зависимости от характеристик поражения тканей и особенностей течения заболевания, центральные, периферические и генерализованные дистрофии сетчатки глаза подразделяются на многочисленные разновидности, которые будут рассмотрены отдельно.
Центральная хориоретинальная дистрофия сетчатки глаза (центральная серозная хориопатия) развивается у мужчин старше 20-летнего возраста. Причина формирования дистрофии – это скопление выпота из сосудов глаза непосредственно под сетчаткой. Данный выпот мешает нормальному питанию и обмену веществ в сетчатке, вследствие чего развивается ее постепенная дистрофия. Кроме того, выпот постепенно отслаивает сетчатку глаза, что является очень тяжелым осложнением заболевания, которое может привести к полной потере зрения.
Из-за наличия выпота под сетчаткой характерным симптомом данной дистрофии является снижение остроты зрения и появление волнообразных искривлений изображения, будто человек смотрит сквозь слой воды.
Макулярная (возрастная) дистрофия сетчатки глаза может протекать в двух основных клинических формах:
1. Сухая (неэкссудативная) форма;
2. Мокрая (экссудативная) форма.
Обе формы макулярной дистрофии сетчатки развиваются в людей старше 50 – 60 лет на фоне старческих изменений в структуре стенок микрососудов. На фоне возрастной дистрофии происходит повреждение сосудов центральной части сетчатки, так называемой макулы, которая обеспечивает высокую разрешающую способность, то есть, позволяет человеку видеть и различать самые мелкие детали предметов и окружающей обстановки с близкого расстояния. Однако даже при тяжелом течении возрастной дистрофии полная слепота наступает крайне редко, поскольку периферические отделы сетчатки глаза остаются неповрежденными и позволяют человеку частично видеть. Сохранные периферические отделы сетчатки глаза позволяют человеку нормально ориентироваться в привычной для него обстановке. При наиболее тяжелом течении возрастной дистрофии сетчатки человек утрачивает способность к чтению и письму.
Сухая (неэкссудативная) возрастная макулярная дистрофия сетчатки глаза характеризуется накоплением продуктов жизнедеятельности клеток между кровеносными сосудами и непосредственно сетчаткой. Данные продукты жизнедеятельности не удаляются вовремя из-за нарушения структуры и функций микрососудов глаза. Продукты жизнедеятельности представляют собой химические вещества, которые откладываются в тканях под сетчаткой и имеют вид небольших бугорков желтого цвета. Данные желтые бугорки называются друзами.
Сухая дистрофия сетчатки составляет до 90% случаев от всех макулодистрофий и является относительно доброкачественной формой, поскольку ее течение медленное, а потому снижение остроты зрения также постепенное. Неэкссудативная макулярная дистрофия обычно протекает по трем последовательным стадиям:
1. Ранняя стадия сухой возрастной макулодистрофии сетчатки характеризуется наличием друз небольшого размера. На данной стадии человек еще хорошо видит, его не беспокоят какие-либо нарушения зрения;
2. Промежуточная стадия характеризуется наличием либо одной большой друзы, либо нескольких небольших, локализованных в центральной части сетчатки глаза. Данные друзы уменьшают поле зрения человека, вследствие чего он иногда видит перед глазами пятно. Единственным симптомом на данной стадии возрастной макулодистрофии является необходимость яркого освещения для чтения или письма;
3. Выраженная стадия характеризуется появлением пятна в поле зрения, которое имеет темную окраску и большой размер. Данное пятно не позволяет человеку видеть большую часть окружающей картинки.
Влажная макулодистрофия сетчатки встречается в 10% случаев и имеет неблагоприятный прогноз, поскольку на ее фоне, во-первых, очень высок риск развития отслойки сетчатки глаза, а во-вторых, потеря зрения происходит очень быстро. При данной форме дистрофии под сетчатку глаза начинают активно прорастать новые кровеносные сосуды, которые в норме отсутствуют. Данные сосуды имеют структуру, не характерную для глаза, а потому их оболочка легко повреждается, и через нее начинает выпотевать жидкость и кровь, скапливаясь под сетчаткой. Данный выпот называется экссудатом. В результате под сетчаткой глаза скапливается экссудат, который давит на нее и постепенно отслаивает. Именно поэтому влажная макулодистрофия опасна отслойкой сетчатки глаза.
При влажной макулярной дистрофии сетчатки происходит резкое и неожиданное снижение остроты зрения. Если немедленно не начать лечение, то возможно наступление полной слепоты на фоне отслойки сетчатки.
Периферическая часть сетчатки обычно не видна врачу в ходе стандартного осмотра глазного дна из-за особенностей ее расположения. Чтобы понять, почему врач не видит периферических отделов сетчатки, необходимо представить себе шарик, через центр которого проведен экватор. Одна половина шарика вплоть до экватора покрыта сеткой. Далее, если смотреть на этот шарик прямо в области полюса, то части сетки, расположенные близко к экватору, будут видны плохо. То же самое происходит и в глазном яблоке, которое также имеет форму шара. То есть, врач хорошо различаетцентральные отделы глазного яблока, а периферические – близкие к условному экватору ему практически не видны. Именно поэтому периферические дистрофии сетчатки глаза часто диагностируются поздно.
Периферические дистрофии сетчатки часто обусловлены изменениями длины глаза на фоне прогрессирующей близорукости и ухудшения кровообращения в данной области. На фоне прогрессирования периферических дистрофий сетчатка истончается, вследствие чего формируются так называемые тракции (участки чрезмерного натяжения). Данные тракции при длительном существовании создают предпосылки для надрыва сетчатки, через который жидкая часть стекловидного тела просачивается под нее, приподнимает и постепенно отслаивает.
В зависимости от степени опасности отслойки сетчатки, а также от типа морфологических изменений периферические дистрофии подразделяются на следующие типы:
- Решетчатая дистрофия сетчатки;
- Дегенерация сетчатки по типу «следы улитки»;
- Инееподобная дегенерация сетчатки глаза;
- Дегенерация сетчатки по типу «булыжной мостовой»;
- Мелкокистозная дегенерация Блессина-Иванова;
- Пигментная дистрофия сетчатки;
- Детский тапеторетинальный амавроз Лебера;
- Х-хромосомный ювенильный ретиношизис.
Рассмотрим общие характеристики каждой разновидности периферической дистрофии сетчатки глаза.
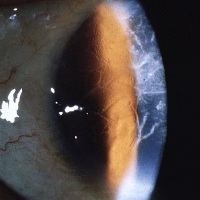
Наиболее часто (в 2/3 случаев) решетчатая дистрофия сетчатки глаза выявляется у мужчин старше 20 лет, что свидетельствует о ее наследственном характере. Решетчатая дистрофия примерно с одинаковой частотой поражает один или оба глаза и затем медленно и постепенно прогрессирует в течение всей жизни человека.
При решетчатой дистрофии на глазном дне видны белые, узкие, волнообразные полосы, образующие решеточки или веревочные лестницы. Данные полосы образованы спавшимися и заполненными гиалином кровеносными сосудами. Между спавшимися сосудами образуются участки истончения сетчатки глаза, имеющие характерный вид розоватых или красных очагов. На данных участках истонченной сетчатки могут образовываться кисты или разрывы, приводящие к отслойке. Стекловидное тело в области, прилегающей к участку сетчатки с дистрофическими изменениями, разжижено. А по краям участка дистрофии, стекловидное тело, напротив, очень плотно спаяно с сетчаткой. Из-за этого возникают участки чрезмерного натяжения сетчатки (тракции), на которых образуются небольшие разрывы, имеющие вид клапанов. Именно через эти клапаны под сетчатку проникает жидкая часть стекловидного тела и провоцирует ее отслойку.

Если у женщины до наступления беременности имелись какие-либо заболевания глаз, например, миопия, гемералопия и другие, то это существенно увеличивает риск развития дистрофии сетчатки глаза во время вынашивания ребенка. Поскольку различные заболевания глаз широко распространены в популяции, то развитие дистрофии сетчатки глаза у беременных женщин не является редкостью. Именно из-за риска дистрофии с последующей отслойкой сетчатки глаза врачи-гинекологи направляют беременных женщин на консультацию к офтальмологу. И по этой же причине женщинам, страдающим миопией, необходимо разрешение офтальмолога для родов естественным путем. Если офтальмолог посчитает риск молниеносной дистрофии и отслойки сетчатки в родах слишком высоким, то он порекомендует кесарево сечение.
Дистрофия сетчатки глаза в 30 – 40% случаев развивается у людей, страдающих миопией (близорукостью), в 6 – 8% — на фоне гиперметропии (дальнозоркости) и в 2 – 3% при нормальном зрении. Всю совокупность причинных факторов дистрофии сетчатки можно условно разделить на две большие группы – местные и общие.
К местным причинным факторами дистрофии сетчатки глаза относят следующие:
- Наследственная предрасположенность;
- Близорукость любой степени выраженности;
- Воспалительные заболевания глаз;
- Травмы глаза;
- Катаракта;
- Перенесенные операции на глазах.
К общим причинным факторам дистрофии сетчатки глаза относят следующие:
- Гипертоническая болезнь;
- Сахарный диабет;
- Перенесенные вирусные инфекции;
- Интоксикации любого характера (отравление ядами, алкоголем, табаком, бактериальными токсинами и т.д.);
- Повышенный уровень холестерина в крови;
- Дефицит витаминов и минералов, поступающих в организм с пищей;
- Хронические заболевания (сердца, щитовидной железы и т.д.);
- Возрастные изменения структуры сосудов;
- Частое воздействие прямых солнечных лучей на глаза;
- Белая кожа и голубые глаза.
В принципе, причинами дистрофии сетчатки глаза могут стать любые факторы, нарушающие нормальный обмен веществ и кровоток в глазном яблоке. У молодых людей причиной дистрофии чаще всего является миопия тяжелой степени, а у пожилых – возрастные изменения структуры кровеносных сосудов и имеющиеся хронические заболевания.
- Снижение остроты зрения на одном или обоих глазах (необходимость яркого освещения для чтения или письма также является признаком снижения остроты зрения);
- Сужение поля зрения;
- Появление скотом (пятно или ощущение занавески, тумана или препятствия перед глазами);
- Искаженная, волнообразная картинка перед глазами, будто человек смотрит через слой воды;
- Плохое зрение в темноте или сумерках (никталопия);
- Нарушение различения цветов (цвета воспринимаются другими, не соответствующими реальности, например, синий видится зеленым и т.д.);
- Периодическое появление «мушек» или вспышек перед глазами;
- Метаморфопсии (неправильное восприятие всего, что касается формы, цвета и расположения в пространстве реального предмета);
- Невозможность правильно отличать движущийся предмет от покоящегося.
Если у человека появляется любой симптом из вышеперечисленных, необходимо срочно обратиться к врачу для обследования и лечения. Не следует откладывать визит к офтальмологу, поскольку без лечения дистрофия может быстро прогрессировать и спровоцировать отслойку сетчатки с полной потерей зрения.
Помимо перечисленных клинических симптомов для дистрофии сетчатки глаза характерны следующие признаки, выявляемые в ходе объективных обследований и различных тестов:
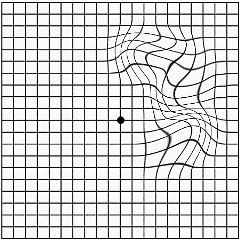
1. Искажение линий на тесте Амслера. Данный тест заключается в том, что человек поочередно каждым глазом смотрит на точку, расположенную в центре сетки, нарисованной на листе бумаги. Сначала бумагу располагают на расстоянии вытянутой руки от глаза, и затем медленно приближают. Если линии искажаются, то это является признаком макулодистрофии сетчатки (см. рисунок 1);
Рисунок 1 –Тест Амслера. Справа вверху картинка, которую видит человек с нормальным зрением. Слева верху и внизу расположено изображение, которое видит человек при дистрофии сетчатки глаза.
2. Характерные изменения на глазном дне (например, друзы, кисты и т.д.).
3. Сниженные показатели электроретинографии.
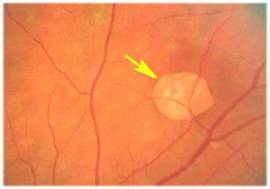
На данной фотографии изображена дистрофия сетчатки глаза по типу «следа улитки».
На данной фотографии изображена дистрофия сетчатки глаза по типу «булыжной мостовой».
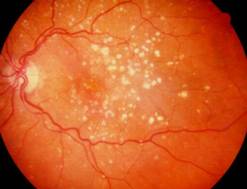
На данной фотографии изображена сухая возрастная макулодистрофия сетчатки.
Поскольку дистрофические изменения в сетчатке глаза невозможно устранить, любое лечение направлено на остановку дальнейшей прогрессии заболевания и, по сути, является симптоматическим. Для терапии дистрофий сетчатки применяют медикаментозные, лазерные и хирургические методы лечения, позволяющие остановить прогрессирование заболевания и уменьшить выраженность клинической симптоматики, тем самым, частично улучшив зрение.
Медикаментозная терапия дистрофии сетчатки глаза заключается в применении следующих групп лекарственных препаратов:
1. Антиагреганты – препараты, уменьшающие тромбообразование в сосудах (например, Тиклопидин, Клопидогрель, ацетилсалициловая кислота). Данные препараты принимают внутрь в форме таблеток или вводят внутривенно;
2. Вазодилататоры и ангиопротекторы – препараты, расширяющие и укрепляющие кровеносные сосуды (например, Но-шпа, Папаверин, Аскорутин, Компламин и т.д.). Препараты принимают внутрь или вводят внутривенно;
3. Гиполипидемические средства – препараты, снижающие уровень холестерина в крови, например, Метионин, Симвастатин, Аторвастатин и т.д. Препараты применяются только у людей, страдающих атеросклерозом;
4. Витаминные комплексы , в которых имеются важные для нормального функционирования глаз элементы, например, Окювайт-лютеин, Черника-форте и т.д.;
5. Витамины группы В ;
6. Препараты, улучшающие микроциркуляцию , например, Пентоксифиллин. Обычно препараты вводят непосредственно в структуры глаза;
7. Полипептиды , полученные из сетчатки крупного рогатого скота (препарат Ретиноламин). Препарат вводят в структуры глаза;
8. Капли для глаз, содержащие витамины и биологические вещества, способствующие репарации и улучшению обмена веществ, например, Тауфон, Эмоксипин, Офтальм-Катахром и др.;
9. Луцентис – средство, препятствующее росту патологических кровеносных сосудов. Используется для терапии возрастной макулярной дистрофии сетчатки глаза.
Прием перечисленных лекарственных препаратов проводится курсами, по несколько раз (минимум дважды) в течение года.
Кроме того, при влажной макулодистрофии в глаз вводят Дексаметазон, а внутривенно – Фуросемид. При развитии кровоизлияний в глаз с целью его скорейшего рассасывания и остановки внутривенно вводят гепарин, Этамзилат, аминокапроновую кислоту или Проурокиназу. Для снятия отека при любой форме дистрофии сетчатки непосредственно в глаз вводят Триамцинолон.
Также курсами для лечения дистрофий сетчатки глаза применяются следующие методы физиотерапии:
- Электрофорез с гепарином, Но-шпой и никотиновой кислотой;
- Магнитотерапия;
- Фотостимуляция сетчатки глаза;
- Стимуляция сетчатки низкоэнергетическим лазерным излучением;
- Электростимуляция сетчатки;
- Внутривенное лазерное облучение крови (ВЛОК).
Если имеются показания, то производят хирургические операции для лечения дистрофии сетчатки глаза:
- Лазерная коагуляция сетчатки;
- Витрэктомия;
- Вазореконструктивные операции (пересечение поверхностной височной артерии);
- Реваскуляризирующие операции.
В первую очередь необходимо комплексное медикаментозное лечение, которое заключается в курсовом приеме вазодилататоров (например, Но-шпа, Папаверин и др.), ангиопротекторов (Аскорутин, Актовегин, Вазонит и др.), антиагрегантов (Аспирин, Тромбостоп и др.) и витаминов А, Е и группы В. Обычно курсы лечения указанными группами препаратов производится несколько раз в течение года (минимум дважды). Регулярные курсы медикаментозного лечения позволяют существенно снизить или полностью остановить прогрессирование макулярной дистрофии, тем самым, сохранив человеку зрение.
Если макулодистрофия находится в более тяжелой стадии, то наряду с медикаментозным лечением применяют методы физиотерапии, такие как:
- Магнитостимуляция сетчатки;
- Фотостимуляция сетчатки;
- Лазерная стимуляция сетчатки;
- Электростимуляция сетчатки;
- Внутривенное лазерное облучение крови (ВЛОК);
- Операции по восстановлению нормального кровотока в сетчатке.
Перечисленные физиотерапевтические процедуры наряду с медикаментозным лечением производят курсами по нескольку раз в год. Конкретный метод физиотерапии подбирается врачом-офтальмологом в зависимости от конкретной ситуации, вида и течения заболевания.
Если у человека имеется влажная дистрофия, то в первую очередь производится лазерная коагуляция прорастающих, аномальных сосудов. В ходе этой процедуры луч лазера направляется на пораженные участки сетчатки глаза, и под действием его мощной энергии происходит запаивание кровеносных сосудов. В результате жидкость и кровь перестает пропотевать под сетчатку глаза и отслаивать ее, что останавливает прогрессирование заболевания. Лазерная коагуляция сосудов – это короткая по продолжительности и совершенно безболезненная процедура, которая может производиться в условиях поликлиники.
После лазерной коагуляции необходимо принимать препараты из группы ингибиторов ангиогенеза, например, Луцентис, который будет сдерживать активный рост новых, аномальных сосудов, тем самым, останавливая прогрессирование влажной макулодистрофии сетчатки. Луцентис следует принимать постоянно, а другие медикаменты – курсами по нескольку раз в год, как и при сухой макулодистрофии.

Примерами терапевтического лечения дистрофии лазером – является стимуляция сетчатки, в ходе которой производится облучение пораженных участков с целью активизации в них обменных процессов. Лазерная стимуляция сетчатки в большинстве случаев дает прекрасный эффект и позволяет надолго остановить прогрессирование заболевания. Примером хирургического лазерного лечения дистрофии является коагуляция сосудов или отграничивание пораженного участка сетчатки. В данном случае луч лазера направляется на пораженные области сетчатки глаза и под влиянием выделяющейся тепловой энергии буквально склеивает, запаивает ткани и, тем самым, отграничивает обрабатываемый участок. В результате пораженный дистрофией участок сетчатки оказывается изолированным от других частей, что также позволяет остановить прогрессирование заболевание.
При дистрофии сетчатки глаза необходимо принимать витамины А, Е и группы В, поскольку именно они обеспечивают нормальное функционирование органа зрения. Данные витамины улучшают питание тканей глаза и при длительном применении помогают остановить прогрессирование дистрофических изменений в сетчатке.
Витамины при дистрофии сетчатки глаза необходимо принимать в двух формах – в специальных таблетках или поливитаминных комплексах, а такжев виде продуктов питания, богатых ими. Наиболее богаты витаминами А, Е и группы В свежие овощи и фрукты, злаки, орехи и т.д. Поэтому данные продукты обязательно необходимо употреблять людям, страдающим дистрофией сетчатки глаза, поскольку они являются источниками витаминов, улучшающих питание и функционирование глаз.

Наиболее эффективными народными методами при дистрофии сетчатки глаза являются следующие:
- Промыть зерна пшеницы и разложить их тонким слоем на дне сосуда, сверху налив немного воды. Поставить пшеницу в теплое и хорошо освещенное место для прорастания. Когда зерна прорастут, промойте их еще раз и пропустите через мясорубку. Готовую смесь храните в холодильнике, и каждое утро съедайте по 14 столовых ложек;
- Употребляйте в пищу как можно чаще петрушку, укроп, сельдерей, шпинат, капусту, помидоры, крапиву и чернику;
- Растворить 50 г мумие в 10 мл сока алоэ. Полученный раствор хранить в холодильнике и закапывать в глаза два раза в день – утром и вечером. Перед закапыванием в глаза раствор необходимо нагреть до комнатной температуры. Курс лечения продолжается 9 дней. Курсы можно повторять через 30-дневные интервалы.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
- http://ilive.com.ua/health/distrofiya-glaza_109474i15936.html
- http://glazaexpert.ru/distrofiya-setchatki/distrofiya-setchatki-glaza-protivopokazaniya
- http://www.tiensmed.ru/news/distrofiks2.html