Различия между неспецифически «аномальным» диском и вдиспластичным» диском являются до некоторой степени произвольными. Достаточно часто появляются сообщения о новых типах дисплазий диска зрительного нерва, но по мере накопления информации о генетике и патогенезе этих состояний некоторые из них в последующем рассматриваются как отдельные нозологические формы. Например, при описании аномалии диска зрительного нерва термин «дисплазия» был использован M.Handmann (1929). Сейчас данная аномалия известна в литературе под названием синдром «вьюнка».
L.Barroso и соавт. (1991) описали троих детей с дисплазией диска зрительного нерва, характеризующейся уменьшением его диаметра, проминенцией и наличием множества секторальных цилиоретинальных артерий.
N.Mamalis и соавт. (1992) сообщили о троих пациентах из двух поколений одной семьи, у которых была выявлена своеобразная двусторонняя дисплазия диска зрительного нерва, характеризующаяся элевацией и нечеткостью его границ, изменениями формы, наличием незначительного количества эпипапиллярной глиальной ткани, экранирующей сосудистую воронку, и перипапиллярной атрофией (у одной пациентки). При ФАГ, эхографии и нейрорадиологических исследованиях друз диска зрительного нерва и интракраниальных изменений не обнаружено.
S.Hegab и S.M.Sheriff (1994) описали девочку с дисплазией зрительного нерва, наследуемой по аутосомно-доминантному типу. Диск зрительного нерва у пациентки имел овальную форму и был слегка вытянут в вертикальном направлении. Кроме того, отмечались инверсия центральных сосудов и гетеротопия макулы в носовую сторону.
Исходя из современных представлений, можно рассматривать в качестве вариантов дисплазии зрительного нерва такие состояния как расширение (увеличение) эксканации зрительного нерва (синдром расширенной экскавации), нередко наблюдаемое у детей с пренатальными поражениями постгеникулярных зрительных путей различной этиологии, а также изменения диска зрительного нерва при некоторых наследственных мультисистемных заболеваниях (синдром Эикарди, синдром Рубинштейна — Тейби, папиллоренальный синдром и др.).
Синдром расширенной экскавации — врожденная полиэтиологическая непрогрессирующая одно- или двусторонняя аномалия зрительного нерва, характеризующаяся значительным увеличением диаметра экскавации диска зрительного нерва (рис. 13.43). Нередко увеличение диаметра экскавации диска зрительного нерва сочетается с его деформацией и гетеротопией центральных сосудов сетчатки. Данная аномалия описана в литературе под названием «псевдоглаукоматозная экскавация», «псевдоглаукоматозная гипоплазия зрительного нерва».
Патогенез. У 48 % младенцев с пренатальными поражениями ЦНС, развившимися с 4-й по 33-ю неделю гестации на фоне гипоксически-ишемических, токсических или инфекционных осложнений беременности и вовлекающими постгеникулярные зрительные пути, наблюдается значительное углубление и увеличение диаметра экскавации диска зрительного нерва. Необходимо отметить, что у 7 % детей с пренатальными поражениями постгеникулярных зрительных путей выявляется гипоплазия зрительного нерва.
При НСГ, КТ и МРТ у 41 % детей с синдромом «расширенной экскавации» отмечается перивентрикулярная лейкомаляция (см. рис.13. 43, б, в), у 46 % — вентрикуломегалия, порэнцефалия или кистозная дегенерация вещества мозга в проекции задних зрительных путей и/или первичной зрительной коры, обусловленные внутриутробными энцефалитами различной этиологии, гипоксическими, геморрагическими и токсическими осложнениями, у 13 % — мальформации головного мозга (арахноидальные кисты, шизэнцефалия, голопрозэнцефалия, гидранэнцефалия).
Вероятно, расширение экскавации диска зрительного нерва, как и его гипоплазия, являются результатом ретроградной транссинаптической нейрональной дегенерации, обусловленной поражениями задних зрительных путей, развившимися на фоне пренатальных энцефалокластических процессов. В литературе описаны различные аномалии диска зрительного нерва (гипоплазия, колобома, синдром «вьюнка») у детей с пренатальными поражениями зрительных путей и мальформациями ЦНС различной этиологии (внутриутробные энцефалиты, компрессия супраселлярными новообразованиями и др.). Расширение экскавации диска зрительного нерва и гипоплазия зрительного нерва нередко определяют у пациентов с гвдранэнцефалией (рис. 13.44). Известно, что гидра нэн цефалия возможна у детей с пренатальним токсоплазмозом при инфицировании плода с 9-й по 28-ю неделю беременности вследствие инфаркта мозга в результате окклюзии супраклиноввдных отделов внутренних сонных артерий (см. рис. 13.44, б). Увеличение экскавации диска зрительного нерва отмечают также у детей с перивентрикулярной лейкомаляпией, синдромом Рубинштейна — Тейби, папиллоренальным синдромом.
При постнатнльных поражениях постгеникулярных зрительных путей изменений на глазном дне, как правило, не бывает, так как ретроградная транссинаптическая дегенерация ретиногеникулярных аксонов в постнатальном периоде не встречается. Таким образом, часто наблюдаемое у детей с пренатальной патологией ЦНС значительное увеличение (расширение) экскавации диска зрительного нерва может рассматриваться как вариант аномального развития переднего отрезка зрительного пути, индуцированный поражениями постгеникулярной локализации любой этиологии в пренатальном периоде.
Клинические проявления. Аномалия чаще двусторонняя. Односторонние изменения иногда встречаются у пациентов с монолатеральными поражениями головного мозга в проекции задних зрительных путей. Отношение горизонтального диаметра экскавации к диаметру диска зрительного нерва варьирует от 0,64 до 0,89 (в среднем 0,77 ± 0,13). У здоровых детей в раннем возрасте это соотношение составляет в среднем 0,38 ± 0,12. Значительное углубление и увеличение диаметра экскавации диска зрительного нерва выявляются уже при рождении ребенка. Расширение и углубление экскавации диска часто сочетаются с его деформацией, гетеротопией сосудистого пучка, штопорообразной извитостью артерий и вен, отсутствием дифференциации макулярного и фовеолярного рефлексов (см. рис. 13.44), что напоминает изменения, выявляемые у детей с гипоплазией зрительного нерва. При большом диаметре экскавации диск зрительного нерва выглядит диффузно бледным. При офтальмоскопии в бескрасном свете и оптической когерентной томографии могут определяться дефекты слоя нервных волокон сетчатки.
У большинства детей раннего возраста с синдромом расширенной экскавации выявляют косоглазие (приблизительно у 67 %), нистагм (у 22 %) и нарушения рефракции (у 47 %). Врожденные изменения переднего отрезка глаза, стекловидного тела или сетчатки встречаются у 10—12 % детей с синдромом расширенной экскавации.
У 80—85 % детей с синдромом расширенной экскавации отмечают неврологическую симптоматику.
Зрительные функции. Острота зрения у пациентов с синдромом расширенной экскавации варьирует от правильной светопроекции до 1,0.
При периметрии выявляются разнообразные изменения периферических границ поля зрения, тип которых определяется локализацией поражения по отношению к постгеникулярным зрительным путям (наружные коленчатые тела, зрительная лучистость, первичная зрительная кора): концентрическое сужение поля зрения с преимущественной депрессией нижнего полуполя, гомонимные гемианоптические и квадрантоптические дефекты, двусторонние гемианопсии с сохранением макулы и т.д.
Изменения пространственной контрастной чувствительности варьируют от незначительного снижения в области высоких пространственных частот до тотальной редукции во всем частотном диапазоне.
Электрофизиологические исследования. ЭРГ у детей с синдромом расширенной экскавации обычно нормальная. У пациентов с нистагмом или сочетаниями изменениями диска зрительного нерва и сетчатки может регистрироваться субнормальная ЭРГ. При регистрации ЗВП от затылочного электрода, расположенного в точке, в ответ на ас пышку амплитуда и/или латентность РЮО изменены у 65 % детей с синдромом расширенной экскавации и поражениями постгеникулярных зрительных путей, при регистрации паттерн-реверсивных ЗВП — у 94 % У детей с высокой остротой зрения и гемианоптическими дефектами и паче зрения амплитуд современные параметры ЗВП, регистрируемых от затылочного электрода, как правило, не изменены Для диагностики функциональных нарушений у этих пациентов используют метод регистрации ЗВП от двух латерально расположенных активных электродов или топографическое картирование ЗВП.
Нейрорадиологические исследования и НСГ. У детей с синдромом расширенной экскавации и поражениями ЦНС гигюксически-ишемической этиологии, родившихся до 34-й недели гестации, преобладают изменения, вовлекающие зрительную лучистость, — дилатация тел, нижних и/или затылочных рогов боковых желудочков, сочетающаяся в ряде случаев с порэнцефалическими кистами Эти изменения выявляют обычно у недоношенных детей Преимущественное поражение перивентрикулярных структур у недоношенных детей обусловлено частым развитием перивентрикулярной лейкомаляции (рис 13.43, б), а также субэпендимальными и перивентрикулярными кровоизлияниями, источником которых является герминтативный матрикс (рис 13.45).
Дифференциальная диагностика. Синдром расширенной экскавации необходимо дифференцировать от врожденной атрофии зрительного нерва, врожденной глаукомы, колобомы диска зрительного нерва. Кроме того, важно дифференцировать синдром расширенной экскавации у детей с внутриутробными поражениями ЦНС гипоксически-ишемической, токсической или инфекционной этиологии от похожих изменений диска зрительного нерва при наследственных мультисистемных заболеваниях (синдром Рубинштейна — Тейби, синдром Эикарди, папиллоренальный синдром.
Лечение. Синдром расширенной экскавации является в большинстве случаев признаком внутриутробного поражения постгеникулярных зрительных путей, поэтому при реабилитации детей с этой аномалией используют те же методы, что и при лечении детей с врожденными поражениями задних зрительных путей (см. соответствующую главу данной монографии). У 87 % детей раннего возраста с пренагальными поражениями постгеникулярных зрительных путей выявляют ассоциированную офтальмологическую патологию — косоглазие, нарушения рефракции (преимущественно миопический или гиперметропический астигматизм), нистагм и тд., что усложняет диагностику основного заболевания и отягощает его течение. В связи с высокой частотой рефракционных и глазодвигательных нарушений у детей с синдромом расширенной экскавации необходимо, наряду с медикаментозным и хирургическим лечением, с первых месяцев жизни назначать очковую коррекцию, дозированную окклюзию и плеоптику.
источник
Аномалии развития оболочек глаза выявляют сразу после рождения. Возникновение аномалий обусловливают мутация генов, хромосомные аномалии, воздействие экзогенных и эндогенных токсических факторов во внутриутробном периоде развития. Большую роль в возникновении аномалий играют инфекционные заболевания матери в период беременности и такие факторы окружающей среды, как лекарственные препараты, токсины, радиация и др., которые воздействуют на зародыш. Наиболее грубые изменения наблюдаются при воздействии вредных факторов на плод в первом триместре беременности. Из наиболее часто встречающихся инфекций отмечена краснуха, токсоплазмоз, сифилис, цитомегаловирусная инфекция, простой герпес и СПИД. К лекарственным средствам и веществам, являющимся причиной развития аномалий и врожденных заболеваний сетчатки, относят талидомид, кокаин, этанол (эмбриональный алкогольный синдром).
К аномалиям развития сетчатки относят колобому сетчатки, аплазию, дисплазию и гипоплазию сетчатки, альбинизм, врожденную гиперплазию пигментного эпителия, миелиновые нервные волокна, врожденные сосудистые аномалии, факоматозы.
Колобома сетчатки — отсутствие сетчатки на ограниченном участке. Обычно она ассоциируется с колобомой радужки и хориоидеи. Колобома сетчатки может располагаться в центре или на периферии в нижней половине глазного яблока. Ее возникновение связано с неполным закрытием эмбриональной щели. Офтальмоскопически колобома выглядит как ограниченная область белого цвета овальной или круглой формы с ровными краями, расположенная близко или прилежащая к диску зрительного нерва. Там, где отсутствует сетчатка и хориоидея, обнажена склера. Колобома может сочетаться с микрофтальмом, аномалиями скелета и другими дефектами.
Дисплазия (от греч. dis — нарушение, plasis — развитие) — аномалия развития сетчатки в ходе эмбриогенеза, выражающаяся в нарушении нормального соотношения клеточных элементов. К этой форме относят неприлегание сетчатки — редко наблюдающаяся аномалия, причина развития которой заключается в недостаточной инвагинации оптического везикула. Дисплазия сетчатки является характерным признаком трисомии 13 и синдрома Вокера — Варбурга, сочетается с другими пороками развития глаза, мозжечка, мышечной ткани.
Альбинизм — генетически детерминированное нарушение формирования зрительной системы, ассоциированное с изменением синтеза меланина.
Для больных с альбинизмом характерны нистагм, различные нарушения рефракции в сочетании с астигматизмом, снижение зрения, слабая пигментация глазного дна, дисплазия макулярной области и нарушение перекреста зрительного нерва. Описанным аномалиям соответствуют нарушения цветового зрения и яркостной чувствительности, а также супернормальная ЭРГ и межполушарная асимметрия ЗВП. Тирозиназоиегативный альбинизм обусловлен отсутствием синтеза фермента тирозиназы и пигмента меланина. У таких пациентов белые волосы и кожа, они не способны к загару. Радужка у них светлая, легко просвечиваемая, рефлекс с глазного дна ярко-розовый и виден на расстоянии. Другая форма этого заболевания — тирозиназопозитивный альбинизм, при котором, наоборот, сохраняется способность к синтезу меланина, но отсутствует его нормальное накопление. Кожа этих пациентов малопигментирована, но способна к загару, волосы светлые или с желтым оттенком, нарушения зрения выражены в меньшей степени.
Лечения альбинизма в настоящее время не существует. Оптимальный подход к оказанию помощи этим пациентам — очковая коррекция с применением светофильтров для защиты глаз от повреждающего действия яркого света.
Врожденная гиперплазия пигментного эпителия сетчатки проявляется очаговой гиперпигментацией. Сгруппированные пигментные пятна напоминают медвежий след. Очаги гиперпигментации могут быть единичными и множественными. Сетчатка вокруг них не изменена. Очаги пигментации редко увеличиваются и подвергаются малигнизации.
Миелиновые нервные волокна относят к аномалиям развития. В одних руководствах их описывают как аномалии развития сетчатки, в других — зрительного нерва.
В норме миелиновое покрытые волокон зрительного нерва обычно заканчивается на заднем крае решетчатой пластинки. Иногда оно распространяется дальше диска зрительного нерва и переходит на нервные волокна нейронов сетчатки второго порядка. Офтальмоскопически миелиновые нервные волокна выглядят как белые блестящие радиально расположенные полосы, идущие от диска зрительного нерва к периферии. Эти волокна могут быть не связаны с диском зрительного нерва. Обычно при их наличии не возникает никаких симптомов, но иногда в поле зрения могут возникать скотомы.
Врожденные сосудистые аномалии проявляются в виде гроздьевидной ангиомы, капиллярной гемангиомы Гиппеля-Линдау, болезни Коатса, ретинопатии недоношенных, кавернозной гемангиомы сетчатки, просовидных (милиарных) аневризм сетчатки Лебера, парафовеальных телеангиэктазий, капиллярной гемангиомы сетчатки и др.
Гроздьевидная ангиома — односторонняя аномалия, характерными офтальмоскопическими признаками которой являются значительное расширение и извитость артерий, вен и артериовенозных шунтов. Сочетание ее с церебральной сосудистой патологией носит название «синдром Вабурна-Мазона», при котором снижено центральное зрение. Как правило, болезнь не прогрессирует. Лечение не проводят.
Болезнь Коатса — врожденные аномалии сосудов, включающие те-леангиэктазии сетчатки, микро- и макроаневризмы, которые приводят к экссудации, а со временем — к отслойке сетчатки. Некоторые авторы относят болезнь Коатса к сосудистым заболеваниям сетчатки. Болезнь имеет также название «наружный геморрагический ретинит». Болезнь Коатса — одностороннее заболевание, проявляется в раннем детском возрасте, чаще (90 %) у мальчиков.
Отложения твердого экссудата ярко-желтого цвета обнаруживают в субретинальном пространстве в заднем полюсе глаза. В поздних стадиях заболевания развиваются катаракта, неоваскулярная глаукома, субатрофия глазного яблока. Формы средней тяжести представлены только телеагиэктазиями.
Дифференцируют от опухолевых и других процессов, которые могут маскироваться отслоенной сетчаткой и экссудатом, а также от ретинопатии недоношенных.
Целью лечения является облитерация аномальных сосудов для предотвращения экссудации: проводят лазерфотокоагуляцию и криотерапию.
При распространенной экссудативной отслойке сетчатки целесообразно хирургическое лечение.
Факоматозы относят к врожденным порокам развития. Они имеют характерные системные и глазные проявления: наличие гемангиомоподобных образований, гамартом или узлов. Факоматозы включают нейрофиброматоз Реклингаузена, туберозный склероз, болезнь Гиппеля-Линдау, характеризующиеся аутосомно-доминантным типом наследования, а также спорадически выявляемый синдром Стерджа-Вебера-Краббе. Причиной заболевания является мутация гена — супрессора опухоли, который идентифицирован при всех доминантных видах заболевания.
Нейрофиброматоз Реклингаузена (НФ-1) характеризуется наличием опухоли шванновских клеток, которая часто проявляется на коже как множественная фиброма (molluscum). Ген, ответственный за развитие нейрофиброматоза 1 типа, локализуется в 17-й хромосоме влокусе 17qll.2. Диффузная нейрофиброматозная инфильтрация является причиной развития деформирующей нейроматозной слоновости. Диагностическим критерием служит наличие на коже более 6 пятен цвета кофе с молоком (величиной более 1,5 см).
Глазные проявления нейрофиброматоза 1 типа многочисленны и включают в разных сочетаниях плексиформную нейрофиброму век и глазницы, S-образную глазную щель, врожденную глаукому (если верхнее веко имеет нейрофиброматозную ткань), меланоцитарные гамартомы на радужке (узелки Лиша), гамартомную инфильтрацию сосудистой оболочки глазного яблока с корпускулоподобными тельцами, глиому зрительного нерва, астроцитарную гамартому сетчатки, утолщение и проминирование роговичных нервов, конъюнктивальную нейрофиброму, пульсирующий экзофтальм, буфтальм.
Гамартома — опухоль, развивающаяся из эмбриональной ткани, дифференцировка которой задержалась по сравнению с дифференцировкой органа-носителя. Клетки, образующие гамартому, имеют нормальную структуру, но плотность клеточных популяций и их соотношение аномальны. Меланоцитарные гамартомы (узелки Лиша) развиваются до кожных проявлений, наблюдаются на радужке у всех взрослых больных и являются диагностическим критерием.
Плексиформная нейрофиброма представляет собой клубок переплетенных гипертрофированных нервов, которые выглядят бугристыми в связи с пролиферацией шванновских клеток и эндоневральных фибробластов в муциновом межклеточном веществе.
Частыми осложнениями нейрофиброматоза 1 типа являются такие сосудистые нарушения, как сужение просвета сосудов и их окклюзия. В дальнейшем развивается периваскулярная фиброглиальная пролиферация. Характерными признаками ишемии сетчатки при нейрофиброматозе 1 типа являются периферические аваскулярные зоны, артериовенозные шунты, преретинальные фиброглиальные мембраны, атрофия диска зрительного нерва.
Опухоли, приводящие к деформации окружающих тканей и функциональным нарушениям, подлежат удалению.
Нейрофиброматоз 2-го типа — редко наблюдаемое заболевание. Характерный симптом — двусторонняя шваннома восьмой пары (слуховой нерв) черепных нервов. Глазные проявления включают комбинированные гамартомы сетчатки и пигментного эпителия, глиому или менингиому зрительного нерва.
Болезнь Гиппеля — Линдау — наследственное заболевание с локализацией гена в хромосоме Зр25. Часто изменения обнаруживают случайно при обследовании детей по поводу косоглазия или диспансерном осмотре. Ангиомы сетчатки имеют вид черешни с большими извитыми питающими и дренирующими сосудами. Эти образования называют гемангиобластомами сетчатки, поскольку гистологически они сходны с гемангиобластомами, которые развиваются в мозжечке. В сетчатке гемангиобластомы имеют эндофитный или экзофитный рост, в процесс могут быть вовлечены диск зрительного нерва и зрительный нерв; часто гемангиобластомы сочетаются с макулопатиями. В патологический процесс вовлекаются другие органы. Наряду с ангиоматозом сетчатки выявляют кистоз почек или почечную карциному, феохромоцитому и др.
Вследствие нарушения проницаемости стенок капилляров в них может накапливаться суб- и интрарети-нальный экссудат, содержащий липиды. В поздних стадиях болезни развивается экссудативная отслойка сетчатки. В артериовенозной фазе ФАГ отмечается накопление контрастного вещества в ангиоме, в поздней фазе определяется повышенная проницаемость флюоресцеина, обусловленная неполноценностью сосудов опухоли.
Лечение: криотерапия, лазерная коагуляция, хирургическое удаление опухоли.
Туберозныи склероз (болезнь Бурне-вилля) — редко наблюдаемое заболевание с аутосомно-доминантным типом наследования, обусловленное двумя генами, локализующимися в 9-й и 16-й хромосомах. Классической триадой туберозного склероза являются эпилепсия, умственная отсталость и поражение кожи лица (ангиофибромы). На глазном дне возле диска зрительного нерва выявляют беловатые опухолевидные образования, напоминающие тутовую ягоду. Астроцитомы, образующиеся на диске зрительного нерва, называют гигантскими друзами зрительного нерва. Они могут быть ошибочно приняты за ретинобластому.
Лечение проводят, как правило, в неврологической клинике. При нарастании неврологической симптоматики больные умирают рано.

источник
Патологии развития глаз, в том числе сетчатки и других оболочек, обнаруживают себя сразу же после рождения ребенка. Причин отклонений в процессе формирования органов зрения может быть несколько: от нарушений в хромосомном ряде и мутировавших генов, до заражения токсическими веществами экзогенными и эндогенными способами.
На внутриутробное развитие плода могут влиять различные внешние факторы.
В частности, это воздействие токсических веществ и лекарственных препаратов, радиационное излучение, а также заражение матери различными инфекциями. Это далеко не полный перечень рисков.
Чаще всего встречаются такие возбудители инфекций, как: токсоплазмоз, краснуха, вирус простого герпеса, сифилис, цитомегаловирус, а также СПИД. Наиболее разрушительное воздействие на плод эти инфекции оказывают в первом триместре беременности женщины.
Отклонения в развитии глаз могут вызывать такие вещества и медикаменты как этанол, талидомид, а также кокаин. Этанол, являющийся основой медицинского спирта, может стать причиной синдрома алкогольной интоксикации эмбриона.
Разновидности патологий развития сетчатки глаз включают:
- альбинизм,
- аплазию,
- врожденную гиперплазию пигментного эпителия,
- гипоплазию,
- дисплазию глазной сетчатки,
- колобому,
- врожденные отклонения в строении сосудов,
- миелиновые нервные волокна,
- факоматозы.
Под колобомой глазной сетчатки обычно понимают участок, на котором отсутствует не только, собственно, радужная оболочка, но и сосудистая сетка. При этом наружная соединительная ткань – склера – остается обнаженной, ее защищает только тонкая мембрана. Расположена колобома обычно либо в центре глазного яблока, либо ближе к нижней его половине. Возникновение колобомы чаще всего вызвано тем, что эмбриональная щель остается закрытой не полностью.
Зрительно колобому можно выявить по внешнему виду. Она представляет собой круглое или овальное белое пятно, находящееся близко или непосредственно прилегающее к зрительному нерву. Параллельно с колобомой у младенца может быть диагностирован микрофтальм, а также нарушения опорно-двигательного аппарата и других систем.
Дисплазией сетчатки называют такое отклонение в нормальном развитии эмбриона в утробе, при котором пропорции клеточного строения глазного яблока нарушаются. Довольно редко, но встречается отслоение или неплотное прилегание сетчатки глаза, которое провоцируется недостаточной инвагинацией оптического везикула. Это отклонение обычно свидетельствует о трисомии 13 и синдроме Вокера-Варбурга. Кроме того, дисплазии могут сопутствовать иные аномалии в развитии глаз, мозжечка и мышц.
Элемент меланин, который защищает сетчатку глаз от ультрафиолета, вследствие генетических отклонений, при внутриутробном развитии может синтезироваться в недостаточном количестве. Связанное с недостатком меланина отклонение называют альбинизмом.
- дрожание глаз с высокой частотой;
- нарушения фокусировки глаз, часто сочетающиеся с астигматизмом;
- ухудшение остроты зрения;
- недостаточная пигментация глазного дна;
- недоразвитость желтого пятна – зоны максимальной остроты зрения;
- патологии перекреста зрительного нерва.
Все эти признаки проявляются также в недостаточной цветочувствительности, отклонении в яркостном восприятии; супернормальными показателями электроретинографии; асимметрия зрительных потенциалов между полушариями мозга. Альбинизм, причиной которого стало отсутствие синтезированного пигмента меланина и фермента тирозиназы, называется тирозиназонегативным. Таким людям, помимо всех описанных симптомов, присущи светлая кожа и белый цвет волос, они не могут находиться под влиянием прямых лучей солнца и загорать. Радужная оболочка глаз у альбиносов почти прозрачная, а ярко-розовый рефлекс глазного дна можно увидеть на расстоянии.
Вылечить альбинизм в настоящее время невозможно. Все, что можно сделать для таких пациентов – назначение защитных очков со светофильтрами, предотвращающими воздействие ультрафиолета на глаза.
Состояние сетчатки глаза, при котором она окрашена неравномерно, и присутствуют усиленно пигментированные пятна, называется врожденной гиперплазией пигментного эпителия. По форме эти очаги напоминают след медведя и могут быть как одиночными, так и множественными. Вокруг очагов гиперпигментации остальная сетчатка остается неповрежденной. Это нарушение, как правило, не доставляет существенных проблем. В очень редких случаях очаги гиперпигментированного эпителия видоизменяются в злокачественные образования и начинают увеличиваться в размерах.
Среди ученых нет единого мнения относительно того, к какому разделу отнести такое нарушение в развитии глаз, как миелиновые нервные волокна. Согласно одним источникам – это патология сетчатки, другим – нарушение в структуре зрительного нерва.
При нормальном развитии глаз, зрительный нерв оказывается покрытым миелиновыми волокнами до заднего края решетчатой пластинки. В некоторых случаях это покрытие может распространиться за пределы диска зрительного нерва и услать нейронные волокна в сетчатке второго порядка. Миелиновые волокна выглядят как расходящиеся в разные стороны от диска зрительного нерва блестящие белые полоски. Эти волокна не обязательно должны быть связаны с диском зрительного нерва и, как правило, никак себя не проявляют. В редких случаях в сетчатке образуются участки с низкой остротой зрения, называемые скотомами.
Аномалии в развитии сосудов, имеющие врожденный характер, выражаются такими заболеваниями, как:
- гроздевидная ангиома;
- болезнь Коатса;
- капиллярная гемангиома Гиппеля-Линдау;
- кавернозная гемангиома глазной сетчатки;
- ретинопатия недоношенных;
- парафовеальные телеангиэктазии;
- милиарные аневризмы сетчатки Лебера;
- капиллярная гемангиома глазной сетчатки и прочие.
Под гроздевидной ангиомой понимают одностороннюю патологию, выражающуюся в наличии чрезмерно извитых и увеличенных в размерах, венах, артериях и артериовенозных шунтах.
Если это отклонение сочетается с поражением сосудов головного мозга, это состояние называют синдромом Вабурна-Мазона, для которого характерна потеря центрального зрения. В большинстве случаев эта патология не развивается и в лечении не нуждается.
Болезнь Коатса, или внешний геморрагический ретинит – это полученные при внутриутробном развитии патологии сосудистой сетки в глазу, которые вызывают устойчивое расширение мелких сосудов (капилляров, артериол), микро- и макроаневризмы сосудов. Эти деформации со временем приводят к выделению экссудата и отслаиванию сетчатки. Классифицируют это заболевание как нарушение сосудистой системы сетчатки. Болезнь Коатса поражает в основном мальчиков раннего детского возраста, причем распространяется только на один глаз.
Плотный ярко-желтый экссудат накапливается в пространстве позади сетчатки в глазном яблоке. В запущенных формах, заболевание может вызывать такие поражения глаз, как субатрофия глазного яблока, заболевание катаракта, а также неоваскулярная глаукома. Телеангиэктазии, то есть расширение маленьких сосудов, сопровождают болезнь Коатса со средним уровнем тяжести.
Лечение заболевания направлено в первую очередь на устранение угрозы накапливания экссудата путем изоляции пораженных сосудов от общей системы кровоснабжения. Используются методы криотерапии, а также лазерная фотокоагуляция.
Хирургическое вмешательство оправдано только в тяжелых случаях отслоения сетчатки вследствие экссудации.
Среди множества патологий развития можно отметить факоматозы. Проявляется эта группа заболеваний в виде доброкачественных новообразований – гемангиом, гамартом и узлов.
К фиброматозам можно отнести:
- туберозный склероз;
- нейрофиброматоз Реклингаузена;
- наследуемая по аутосомно-доминантному типу болезнь Гиппеля-Линдау;
- синдром Стерджа-Вебера-Краббе, выявляемый далеко не всегда.
Все заболевания опухолевого типа вызваны мутациями особых генов, в обычных условиях выступающих супрессорами опухолей.
Характерным для нейрофиброматоза Реклингаузена, НФ-1, является опухолевый процесс клеток, образующих миелиновый слой на аксонах нервных волокон. На коже НФ-1 проявляет себя в виде множественной фибромы. Нейрофиброматоз-1 формируется вследствие мутации гена, находящегося в 17-й хромосоме локус 17qll.2. По причине прорастания опухоли у ребенка развивается нейроматозная слоновость. Обнаружить НФ-1 можно по характерным светло-коричневым пятнам на коже, если их более 6, локализованных в одном месте, размером более 150 мм.
Под гамартомой понимают такое доброкачественное образование, которое по своей клеточной структуре не отличается от органа-носителя. Развивается она из эмбриональной ткани. На определенном этапе часть клеточных популяций отклоняется от нормального процесса развития, изменяется их плотность и соотношение, образуя гамартому. Во взрослом возрасте у пациентов на радужке можно увидеть узелки Лиша, или меланоцитарные гамартомы, развитие которых обычно продолжается до появления признаков на кожных покровах.
Если нервные окончания сплетаются в комок и приобретают гипертрофированную форму из-за разросшихся в муциновом веществе эндоневральных фибробластов и шванновских клеток, устилающих нервные волокна, то можно утверждать, что речь идет о плексиформной нейрофиброме.
Нейрофиброматоз Реклингаузена может провоцировать осложнения в виде сужения и нарушения проводящей способности сосудов, что впоследствии приводит к периваскулярной фиброглиальной пролиферации. Выявить данные осложнения можно по характерным признакам, включающим: атрофию диска зрительного нерва, артериовенозные шунты, бессосудистые области на периферии, фиброглиальные мембраны в пространстве под ретиной.
Если опухолевый процесс вызывает нарушение функционирования и деформацию тканей, его необходимо устранить.
Нейрофиброматоз, развивающийся по 2-му типу, крайне редко встречается. Для него присуще двустороннее разрастание шванновских клеток на слуховом нерве. На глазах это заболевание проявляется в виде менингиомы или глиомы зрительного нерва, а также гамартом на сетчатке и пигментном эпителии.
Болезнь Гиппеля-Линдау – это вид патологии, который вызван мутацией гена хромосомы 3p25, и передается по наследству. Диагностируется это заболевание, зачастую, при лечении косоглазия у детей или при диспансерном обследовании. По внешнему виду ангиома сетчатки представляет собой круглое новообразование с развитой сосудистой сеткой, аномально разветвленной.
По гистологическим особенностям данные опухоли сходны с гемангиобластомами мозжечка, поэтому они названы гемангиобластомами сетчатки. Особенностью гемангиобластом сетчатки является их параллельный экзофитный и эндофитный рост, в котором может быть задействован как сам зрительный нерв, так и его диск. Данной опухолью также часто поражается желтое пятно. Поражаться гемангиобластомой могут и другие органы. В частности, параллельно с ангиоматозом сетчатки может диагностироваться кистоз или рак почек, феохромоцитома и другие патологии.
Способы лечения ангиоматоза могут включать хирургическое вмешательство по устранению опухолевого очага, а также лазерную коагуляцию и криотерапию.
Крайне тяжелое и весьма редкое поражение зрительной системы – заболевание Бурневилля или туберозный склероз. Возникает этот недуг по причине мутаций генов 9-й и 16-й хромосом, и передается по наследству по аутосомно-доминантному типу. В большинстве случаев туберозный склероз сопровождается эпилепсией, ангиофибромой на коже лица и умственной неполноценностью. Туберозный склероз вызван опухолевыми очагами белого цвета, находящимися возле диска зрительного нерва на глазном дне. На самом зрительном нерве могут располагаться астроцитомы, которые легко спутать с ретинобластомами.
Излечением данного заболевания занимаются неврологи, однако при прогрессировании болезни, срок жизни пациентов крайне недолог.
источник
Аномалии в развитии оболочек глазного яблока можно обнаружить сразу после рождения. Появление их связывают с мутацией генов, хромосомными аномалиями, а также с патологическим влиянием на внутриутробное развитие эндогенных и экзогенных факторов. Важная роль в этом случае принадлежит инфекциям матери, которые она перенесла во время беременности, употреблению в этот период некоторых лекарственных средств, токсинов, влиянию радиации. Наиболее грубые аномалии возникают при воздействии вредных факторов на протяжении первого триместра беременности. Среди прочих заболеваний к порокам развития чаще приводят простой герпес, цитомегаловирус, ВИЧ, токсоплазмоз, краснуха, сифилис. Лекарственные средства, которые чаще других неблагоприятно влияют на развитие зародыша, относят талидомид, этанол и кокаин.
Аномалии развития сетчатки включают колобому, дисплазию, аплазию, гипоплазию, альбинизм, гиперплазию пигментного слоя, сосудистые аномалии, миелиновые нервные волокна и факоматозы.
При колобоме сетчатки происходит отсутствие ее на определенном участке. Довольно часто эта аномалия сочетается с колобомой радужки и хориоидеи. Располагаться дефект может в центральной или периферической области в нижней половине глаза. Связано появление колобомы с неполным закрытием щели в эмбриональный период.
При офтальмоскопии колобома выглядит как зона с ровными краями белого цвета, форма которой может быть овальной или круглой. Обычно она располагается в непосредственной близости от диска зрительного нерва. В той зоне, где отсутствует сетчатка и хориоидея происходит обнажение склеры. Нередко колобома сочетается с другими аномалиями организма (дефекты строения скелета, микрофтальм).
При дисплазии происходит нарушение соотношения клеточных элементов сетчатки. К ней относят неприлегание сетчатой оболочки, которое связано с недостаточной инвагинацией оптического пузырька. Дисплазия сетчатки возникает при хромосомных патологиях (синдром Вокера-Варбурга, трисомия 13 хромосомы) и сочетается с другими аномалиями развития, которые вовлекают мышечную ткань, глаза, мозжечок.
При альбинизме, который генетически детерминирован, нарушается синтез меланина. При этом возникает также нистагм, нарушение рефракции, включая астигматизм, недостаточная пигментация структур глазного дна, нарушение строения хиазмы, дисплазия зоны макулы. В результате нарушается цветовое зрение, яркостная чувствительность.
При тирозиннегативном альбинизме отсутствует синтез меланина и тирозиназы. У пациентов при этом светлая кожа и волосы и они не могут загорать. Цвет радужки у них также очень светлый, поэтому просвечивает, а рефлекс с глазного дна заметен на расстоянии как ярко-розовое пятно.
Другим типом заболевания является тирозинпозитивный альбинизм, который сопровождается сохраненной способностью к синтезу меланина. При этом проблема заключается в невозможности нормального накопления меланина в тканях. Кожа у пациентов слабо пигментирована, но способна к загару, волосы обычно светлые или желтоватые, а патология зрительной системы выражена в меньшей степени.
Способов лечения альбинизма не разработано. Чтобы оказать помощь пациентам с альбинизмом, нужно использовать очковую коррекцию, защиту глаз с применением светофильтров.
При этом заболевании возникает очаговая гиперпигментация сетчатки. Эти пятна скопления пигмента напоминают медвежий след. Очаги гиперпигментации бывают одиночными и множественными. Окружающая сетчатка обычно не изменена. Очаги гиперпигментации довольно редко подвергаются малигнизации или увеличиваются в размере.
Такой тип нервных волокон может быть отнесен к аномалиям развития сетчатки или зрительного нерва. чаще всего миелиновая оболочка нервных волокон заканчивается на уровне заднего края решетчатой пластины. В ряже случаев миелиновая ткань переходит на нервные волокна второго порядка, расположенные в сетчатке . при офтальмоскопии миелиновые нервные волокна выглядят белыми и блестящими полосами, которые расходятся радиально от диска зрительного нерва. Иногда эти волокна не связаны с диском зрительного нерва. Обычно миелиновые нервные волокна не вызывают появления симптоматики, но в ряде случаев они приводят к формированию скотом.
Врожденные сосудистые аномалии сопровождаются появлением гроздьевидной ангиомы, болезни Коатса, капиллярной гемангиомы Гиппеля-Линдау, ретиопатии недоношенных, кавернозной гемангиомы сетчатки, милиарных аневризм сетчатки Лебера, капиллярной гемангиомы сетчатки, парафовеальных телеангиэктазий.
Гроздьевидная ангиома является односторонним образованием, которое при офтальмоскопии проявляется расширением и повышенной извитостью вен, артерий и артериовенозных шунтов. При одновременной церебральной сосудистой патологией заболевание называют синдромом Вабуна-Мазона. При этом отмечается также снижение центрального зрения. Чаще всего прогрессирования заболевания не происходит, в связи с чем лечение не выполняют.
При болезни Коатса имеются врожденные аномалии в строении сосудов, на фоне которых возникают микро- или макроанвризмы, телеангиэктазии сетчатки. В резульатте таких изменений возникают экссудации, а затем и отслойка сетчатки. Иногда болезнь Коатса относят к сосудистым патологиям сетчатки и называют ее наружным геморрагическим ретинитом. При болезни Коатса имеется одностороннее поражение, которое чаще диагностируют у мальчиков (около 90% случаев).
В заднем полюсе глазного яблока в субретинальном пространстве происходит отложение твердого экссудата, имеющего ярко-желтую окраску. На поздних стадиях заболевания может развиваться катаракта, субатрофия глаза, неоваскулярная глаукома. При средней тяжести заболевания изменения заключаются только в формировании телеангиэктазий. Заболевание следует отличать от других процессов, в том числе и опухолевых, которые проявляются отслоением сетчатки и формированием экссудата, кроме того, заболевание нужно дифференцировать с ретинопатией недоношенных.
Лечение направлено на облитерацию сосудов, чтобы предотвратить формирование экссудаций. Для этого можно использовать криотерапию и лазерфотокоагуляцию. Если имеется распространенная экссудативная отслойка сетчатой оболочки, то лучше выполнять хирургическое лечение.
При факоматозах, которые также являются врожденными пороками развития, возникают характерные изменения, включая гемангиомоподобных образований, узлов и гамартом. К факоматозам относят нейрофиброматоз Реклингаузена, болезнь Гиппеля-Линдау, туберозный склероз, синдром Стерджа-Вебера-Краббе. Причиной патологии является мутация гена, который является супрессором опухоли.
При нейрофиброматозе Реклингаузена имеется опухоль шванновских клеток. Внешним проявлением заболевания является кожная множественная фиброма. За развитие заболевания отвечает мутация в 17 хромосоме. Диффузная нейрофиброматозная инфильтрация приводит к формированию деформирующей нейрофиброматозной слоновости. Для постановки диагноза нужно обнаружить на коже не менее шести пятен кофейного цвета, размер которых составляет более 1,5 см.
Офтальмологические проявления этого типа нейрофиброматоза заключаются в формировании S-образной глазной щели, плексиформной нейрофибромы глазницы и век, врожденной глаукомы, меланоцитарных гамартом на радужке, гамартомной инфильтрации в зоне сосудистой оболочки, глиомы зрительного нерва, утолщенияроговичных нервов, астроцитарной гамартомы сетчатки, пульсирующего экзофтальма, конъюнктивальной нейрофибромы, буфтальма.
Гамартома представляет собой опухолевое образование, которое формируется из эмбриональной ткани. Связано его формирование с задержкой процессов дифференцировки по сравнению с органом-носителем. Клетки, их которых образуется гамартома, имеют нормальную структуру, однако плотность и соотношение популяций аномальны. Узелки Пиша формируются до того, как возникли кожные проявления. Их можно обнаружить на радужке у всех пациентов с этим заболеванием, поэтому они являются надежным диагностическим критерием.
При плексиформной нейрофиброме имеется клубок гипертрофированных нервных волокон, которые имеют бугристую поверхность в результате пролиферации эндоневральных фибробластов и шванновских клеток.
Нередко нейрофиброматоз осложняется сужением просвета сосудов вплоть до их окклюзии. Далее формируется периваскулярная фиброглиальная пролиферация. При нйрофиброматозе ишемия сетчатки проявляется формированием аваскулярных зон в периферической области, артериовенозных шунтов, атрофией диска зрительного нерва, а также появлением преретинальных фиброглиальных мембран.
Опухолевые узлы, которые вызывают деформацию окружающих тканей, а также приводят к нарушению функции, следует удалять.
Нейрофиброматоз второго типа является редким заболеванием. Симптоматика, характерная для этого заболевания, включает формирование двусторонней шванномы слухового нерва. Офтальмологические симптомы включают глиому и менингиому зрительного нерва, а также комбинированные гамартомы пигментного эпителия и сетчатки.
Эта болезнь носит наследственный характер. Нередко его выявляют случайно в ходе обследования детей с косоглазием или во время обычной диспансеризации. Внешний вид ангиом напоминает черешню, к которой подходят извитые и крупные дренирующие и питающие сосуды. Их называют гемангиобластомами, потому что по гистологическому строению они напоминают образования, которые развиваются в ткани мозжечка. В зоне сетчатки гемангиобластомы могут иметь экзофитный или эндофитный рост. В патологический процесс могут вовлекаться зрительный нерв и его диск. Нередко гемангиобластомы обнаруживают вместе с макулопатиями. При этом имеется поражение и других органов, включая почечную карциному, кистоз почек, феохромоцитому и т.д.
Из-за того, что нарушается проницаемость капиллярной стенки, в них нередко происходит накопление экссудата с высоким содержанием липидов. На поздних стадиях заболевания происходит отслойка сетчатки. При ангиографии можно обнаружить признаки заболевания: накопление контраста в ангиоме во время артериовенозной фазы, а также повышенная проницаемость флуоресцеина в поздней фазе.
Для лечения можно применять лазерную коагуляцию или криотерапию. В некоторых случаях прибегают к хирургическому удалению опухоли.
Туберозный склероз
Болезнь Бурне-Вилля встречается довольно редко. Это заболевание передается по наследству (аутосомно-доминантный путь) и связано с мутацией генов в 9 и 16 хромосомах. Триада туберозного склероза включает умственную отсталость, наличие ангиофибром на коже, эпилепсию. На глазном дне в непосредственной близости от диска зрительного нерва можно обнаружить опухолевые образования беловатого цвета, которые по внешнему виду напоминают тутовую ягоду. Гигантские друзы, которые образуются на диске зрительного нерва, представляют собой астроцитомы. Нередко их ошибочно принимают за ретинобластому. Лечение проводят в неврологическом отделении, а при нарастании неврологической симптоматики довольно быстро наступает летальный исход.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Сетчатка представляет собой определенную структурно-функциональную единицу глазного яблока, необходимую для фиксации изображения окружающего пространства и передачи его в головной мозг. С точки зрения анатомии сетчатка – это тонкий слой нервных клеток, благодаря которым человек видит, поскольку именно на них проецируется изображение и передается по зрительному нерву в головной мозг, где происходит обработка «картинки». Сетчатка глаза образована светочувствительными клетками, которые называются фоторецепторами, поскольку способны улавливать все детали окружающей «картинки», оказавшей в поле зрения.
Дистрофия сетчатки глаза – это наименование большой группы разнородных заболеваний данной структурно-функциональной единицы глазного яблока. Вне зависимости от причины, особенностей и характера течения любая дистрофия связана с «отмиранием» тканей сетчатки глаза, то есть, с их прогрессирующей дегенерацией. На фоне «отмирания» тканей сетчатки глаза у человека прогрессивно ухудшается зрение, причем скорость его потери определяется типом и характером заболевания.
В течение последних двух десятилетий дистрофические заболевания сетчатки глаза становятся все более частой причиной слабовидения и полной потери зрения. Любые дистрофические заболевания сетчатки отличаются медленным, но неуклонно прогрессирующим течением, сопровождающимся все более сильной потерей зрения.
Дистрофия сетчатки глаза обычно развивается у людей, имеющих факторы риска, такие, как сахарный диабет, гипертоническая болезнь, атеросклероз, лишний вес, курение, наследственные факторы, чрезмерное воздействие прямых солнечных лучей на глаза, вирусные заболевания, стрессы и дефицит витаминов и микроэлементов в питании.
Дистрофией называется процесс повреждения тканей, развивающийся на фоне неадекватного питания, кровоснабжения и обмена веществ непосредственно в сетчатке глаза. В результате происходит повреждение нормальной структуры ткани, и она перестает выполнять свои физиологические функции в полном объеме, что и проявляется нарушениями зрения.
Вся совокупность дистрофий сетчатки глаза подразделяется на две большие группы – врожденные (первичные) и приобретенные (вторичные). Врожденные дистрофии сетчатки глаза связаны с различными наследственными факторами и развиваются в детском возрасте. Приобретенные дистрофии сетчатки глаза обусловлены каким-либо имеющимся заболеванием или травмой.
В зависимости от того, какая именно область сетчатки глаза подверглась поражению, их подразделяют на три большие группы:
1. Генерализованные дистрофии сетчатки глаза;
2. Центральные дистрофии сетчатки глаза;
3. Периферические дистрофии сетчатки глаза.
При центральной дистрофии поражается только центральная часть всей сетчатки глаза. Поскольку данная центральная часть сетчатки глаза называется макула, то и для обозначения дистрофии соответствующей локализации часто используется термин макулярная. Поэтому синонимом термина «центральная дистрофия сетчатки» является понятие «макулярная дистрофия сетчатки».
При периферической дистрофии поражаются края сетчатки глаза, а центральные участки остаются неповрежденными. При генерализованной дистрофии сетчатки глаза поражаются все ее части – и центральная, и периферическая. Особняком стоит возрастная (сенильная) дистрофия сетчатки глаза, которая развивается на фоне старческих изменений в структуре микрососудов. По локализации поражения старческая дистрофия сетчатки является центральной (макулярной).
В зависимости от характеристик поражения тканей и особенностей течения заболевания, центральные, периферические и генерализованные дистрофии сетчатки глаза подразделяются на многочисленные разновидности, которые будут рассмотрены отдельно.
Центральная хориоретинальная дистрофия сетчатки глаза (центральная серозная хориопатия) развивается у мужчин старше 20-летнего возраста. Причина формирования дистрофии – это скопление выпота из сосудов глаза непосредственно под сетчаткой. Данный выпот мешает нормальному питанию и обмену веществ в сетчатке, вследствие чего развивается ее постепенная дистрофия. Кроме того, выпот постепенно отслаивает сетчатку глаза, что является очень тяжелым осложнением заболевания, которое может привести к полной потере зрения.
Из-за наличия выпота под сетчаткой характерным симптомом данной дистрофии является снижение остроты зрения и появление волнообразных искривлений изображения, будто человек смотрит сквозь слой воды.
Макулярная (возрастная) дистрофия сетчатки глаза может протекать в двух основных клинических формах:
1. Сухая (неэкссудативная) форма;
2. Мокрая (экссудативная) форма.
Обе формы макулярной дистрофии сетчатки развиваются в людей старше 50 – 60 лет на фоне старческих изменений в структуре стенок микрососудов. На фоне возрастной дистрофии происходит повреждение сосудов центральной части сетчатки, так называемой макулы, которая обеспечивает высокую разрешающую способность, то есть, позволяет человеку видеть и различать самые мелкие детали предметов и окружающей обстановки с близкого расстояния. Однако даже при тяжелом течении возрастной дистрофии полная слепота наступает крайне редко, поскольку периферические отделы сетчатки глаза остаются неповрежденными и позволяют человеку частично видеть. Сохранные периферические отделы сетчатки глаза позволяют человеку нормально ориентироваться в привычной для него обстановке. При наиболее тяжелом течении возрастной дистрофии сетчатки человек утрачивает способность к чтению и письму.
Сухая (неэкссудативная) возрастная макулярная дистрофия сетчатки глаза характеризуется накоплением продуктов жизнедеятельности клеток между кровеносными сосудами и непосредственно сетчаткой. Данные продукты жизнедеятельности не удаляются вовремя из-за нарушения структуры и функций микрососудов глаза. Продукты жизнедеятельности представляют собой химические вещества, которые откладываются в тканях под сетчаткой и имеют вид небольших бугорков желтого цвета. Данные желтые бугорки называются друзами.
Сухая дистрофия сетчатки составляет до 90% случаев от всех макулодистрофий и является относительно доброкачественной формой, поскольку ее течение медленное, а потому снижение остроты зрения также постепенное. Неэкссудативная макулярная дистрофия обычно протекает по трем последовательным стадиям:
1. Ранняя стадия сухой возрастной макулодистрофии сетчатки характеризуется наличием друз небольшого размера. На данной стадии человек еще хорошо видит, его не беспокоят какие-либо нарушения зрения;
2. Промежуточная стадия характеризуется наличием либо одной большой друзы, либо нескольких небольших, локализованных в центральной части сетчатки глаза. Данные друзы уменьшают поле зрения человека, вследствие чего он иногда видит перед глазами пятно. Единственным симптомом на данной стадии возрастной макулодистрофии является необходимость яркого освещения для чтения или письма;
3. Выраженная стадия характеризуется появлением пятна в поле зрения, которое имеет темную окраску и большой размер. Данное пятно не позволяет человеку видеть большую часть окружающей картинки.
Влажная макулодистрофия сетчатки встречается в 10% случаев и имеет неблагоприятный прогноз, поскольку на ее фоне, во-первых, очень высок риск развития отслойки сетчатки глаза, а во-вторых, потеря зрения происходит очень быстро. При данной форме дистрофии под сетчатку глаза начинают активно прорастать новые кровеносные сосуды, которые в норме отсутствуют. Данные сосуды имеют структуру, не характерную для глаза, а потому их оболочка легко повреждается, и через нее начинает выпотевать жидкость и кровь, скапливаясь под сетчаткой. Данный выпот называется экссудатом. В результате под сетчаткой глаза скапливается экссудат, который давит на нее и постепенно отслаивает. Именно поэтому влажная макулодистрофия опасна отслойкой сетчатки глаза.
При влажной макулярной дистрофии сетчатки происходит резкое и неожиданное снижение остроты зрения. Если немедленно не начать лечение, то возможно наступление полной слепоты на фоне отслойки сетчатки.
Периферическая часть сетчатки обычно не видна врачу в ходе стандартного осмотра глазного дна из-за особенностей ее расположения. Чтобы понять, почему врач не видит периферических отделов сетчатки, необходимо представить себе шарик, через центр которого проведен экватор. Одна половина шарика вплоть до экватора покрыта сеткой. Далее, если смотреть на этот шарик прямо в области полюса, то части сетки, расположенные близко к экватору, будут видны плохо. То же самое происходит и в глазном яблоке, которое также имеет форму шара. То есть, врач хорошо различаетцентральные отделы глазного яблока, а периферические – близкие к условному экватору ему практически не видны. Именно поэтому периферические дистрофии сетчатки глаза часто диагностируются поздно.
Периферические дистрофии сетчатки часто обусловлены изменениями длины глаза на фоне прогрессирующей близорукости и ухудшения кровообращения в данной области. На фоне прогрессирования периферических дистрофий сетчатка истончается, вследствие чего формируются так называемые тракции (участки чрезмерного натяжения). Данные тракции при длительном существовании создают предпосылки для надрыва сетчатки, через который жидкая часть стекловидного тела просачивается под нее, приподнимает и постепенно отслаивает.
В зависимости от степени опасности отслойки сетчатки, а также от типа морфологических изменений периферические дистрофии подразделяются на следующие типы:
- Решетчатая дистрофия сетчатки;
- Дегенерация сетчатки по типу «следы улитки»;
- Инееподобная дегенерация сетчатки глаза;
- Дегенерация сетчатки по типу «булыжной мостовой»;
- Мелкокистозная дегенерация Блессина-Иванова;
- Пигментная дистрофия сетчатки;
- Детский тапеторетинальный амавроз Лебера;
- Х-хромосомный ювенильный ретиношизис.
Рассмотрим общие характеристики каждой разновидности периферической дистрофии сетчатки глаза.
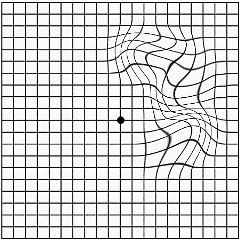
Наиболее часто (в 2/3 случаев) решетчатая дистрофия сетчатки глаза выявляется у мужчин старше 20 лет, что свидетельствует о ее наследственном характере. Решетчатая дистрофия примерно с одинаковой частотой поражает один или оба глаза и затем медленно и постепенно прогрессирует в течение всей жизни человека.
При решетчатой дистрофии на глазном дне видны белые, узкие, волнообразные полосы, образующие решеточки или веревочные лестницы. Данные полосы образованы спавшимися и заполненными гиалином кровеносными сосудами. Между спавшимися сосудами образуются участки истончения сетчатки глаза, имеющие характерный вид розоватых или красных очагов. На данных участках истонченной сетчатки могут образовываться кисты или разрывы, приводящие к отслойке. Стекловидное тело в области, прилегающей к участку сетчатки с дистрофическими изменениями, разжижено. А по краям участка дистрофии, стекловидное тело, напротив, очень плотно спаяно с сетчаткой. Из-за этого возникают участки чрезмерного натяжения сетчатки (тракции), на которых образуются небольшие разрывы, имеющие вид клапанов. Именно через эти клапаны под сетчатку проникает жидкая часть стекловидного тела и провоцирует ее отслойку.

Если у женщины до наступления беременности имелись какие-либо заболевания глаз, например, миопия, гемералопия и другие, то это существенно увеличивает риск развития дистрофии сетчатки глаза во время вынашивания ребенка. Поскольку различные заболевания глаз широко распространены в популяции, то развитие дистрофии сетчатки глаза у беременных женщин не является редкостью. Именно из-за риска дистрофии с последующей отслойкой сетчатки глаза врачи-гинекологи направляют беременных женщин на консультацию к офтальмологу. И по этой же причине женщинам, страдающим миопией, необходимо разрешение офтальмолога для родов естественным путем. Если офтальмолог посчитает риск молниеносной дистрофии и отслойки сетчатки в родах слишком высоким, то он порекомендует кесарево сечение.
Дистрофия сетчатки глаза в 30 – 40% случаев развивается у людей, страдающих миопией (близорукостью), в 6 – 8% — на фоне гиперметропии (дальнозоркости) и в 2 – 3% при нормальном зрении. Всю совокупность причинных факторов дистрофии сетчатки можно условно разделить на две большие группы – местные и общие.
К местным причинным факторами дистрофии сетчатки глаза относят следующие:
- Наследственная предрасположенность;
- Близорукость любой степени выраженности;
- Воспалительные заболевания глаз;
- Травмы глаза;
- Катаракта;
- Перенесенные операции на глазах.
К общим причинным факторам дистрофии сетчатки глаза относят следующие:
- Гипертоническая болезнь;
- Сахарный диабет;
- Перенесенные вирусные инфекции;
- Интоксикации любого характера (отравление ядами, алкоголем, табаком, бактериальными токсинами и т.д.);
- Повышенный уровень холестерина в крови;
- Дефицит витаминов и минералов, поступающих в организм с пищей;
- Хронические заболевания (сердца, щитовидной железы и т.д.);
- Возрастные изменения структуры сосудов;
- Частое воздействие прямых солнечных лучей на глаза;
- Белая кожа и голубые глаза.
В принципе, причинами дистрофии сетчатки глаза могут стать любые факторы, нарушающие нормальный обмен веществ и кровоток в глазном яблоке. У молодых людей причиной дистрофии чаще всего является миопия тяжелой степени, а у пожилых – возрастные изменения структуры кровеносных сосудов и имеющиеся хронические заболевания.
- Снижение остроты зрения на одном или обоих глазах (необходимость яркого освещения для чтения или письма также является признаком снижения остроты зрения);
- Сужение поля зрения;
- Появление скотом (пятно или ощущение занавески, тумана или препятствия перед глазами);
- Искаженная, волнообразная картинка перед глазами, будто человек смотрит через слой воды;
- Плохое зрение в темноте или сумерках (никталопия);
- Нарушение различения цветов (цвета воспринимаются другими, не соответствующими реальности, например, синий видится зеленым и т.д.);
- Периодическое появление «мушек» или вспышек перед глазами;
- Метаморфопсии (неправильное восприятие всего, что касается формы, цвета и расположения в пространстве реального предмета);
- Невозможность правильно отличать движущийся предмет от покоящегося.
Если у человека появляется любой симптом из вышеперечисленных, необходимо срочно обратиться к врачу для обследования и лечения. Не следует откладывать визит к офтальмологу, поскольку без лечения дистрофия может быстро прогрессировать и спровоцировать отслойку сетчатки с полной потерей зрения.
Помимо перечисленных клинических симптомов для дистрофии сетчатки глаза характерны следующие признаки, выявляемые в ходе объективных обследований и различных тестов:
1. Искажение линий на тесте Амслера. Данный тест заключается в том, что человек поочередно каждым глазом смотрит на точку, расположенную в центре сетки, нарисованной на листе бумаги. Сначала бумагу располагают на расстоянии вытянутой руки от глаза, и затем медленно приближают. Если линии искажаются, то это является признаком макулодистрофии сетчатки (см. рисунок 1);
Рисунок 1 –Тест Амслера. Справа вверху картинка, которую видит человек с нормальным зрением. Слева верху и внизу расположено изображение, которое видит человек при дистрофии сетчатки глаза.
2. Характерные изменения на глазном дне (например, друзы, кисты и т.д.).
3. Сниженные показатели электроретинографии.
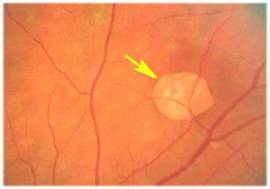
На данной фотографии изображена дистрофия сетчатки глаза по типу «следа улитки».
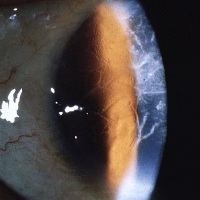
На данной фотографии изображена дистрофия сетчатки глаза по типу «булыжной мостовой».
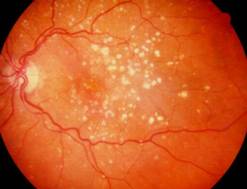
На данной фотографии изображена сухая возрастная макулодистрофия сетчатки.
Поскольку дистрофические изменения в сетчатке глаза невозможно устранить, любое лечение направлено на остановку дальнейшей прогрессии заболевания и, по сути, является симптоматическим. Для терапии дистрофий сетчатки применяют медикаментозные, лазерные и хирургические методы лечения, позволяющие остановить прогрессирование заболевания и уменьшить выраженность клинической симптоматики, тем самым, частично улучшив зрение.
Медикаментозная терапия дистрофии сетчатки глаза заключается в применении следующих групп лекарственных препаратов:
1. Антиагреганты – препараты, уменьшающие тромбообразование в сосудах (например, Тиклопидин, Клопидогрель, ацетилсалициловая кислота). Данные препараты принимают внутрь в форме таблеток или вводят внутривенно;
2. Вазодилататоры и ангиопротекторы – препараты, расширяющие и укрепляющие кровеносные сосуды (например, Но-шпа, Папаверин, Аскорутин, Компламин и т.д.). Препараты принимают внутрь или вводят внутривенно;
3. Гиполипидемические средства – препараты, снижающие уровень холестерина в крови, например, Метионин, Симвастатин, Аторвастатин и т.д. Препараты применяются только у людей, страдающих атеросклерозом;
4. Витаминные комплексы , в которых имеются важные для нормального функционирования глаз элементы, например, Окювайт-лютеин, Черника-форте и т.д.;
5. Витамины группы В ;
6. Препараты, улучшающие микроциркуляцию , например, Пентоксифиллин. Обычно препараты вводят непосредственно в структуры глаза;
7. Полипептиды , полученные из сетчатки крупного рогатого скота (препарат Ретиноламин). Препарат вводят в структуры глаза;
8. Капли для глаз, содержащие витамины и биологические вещества, способствующие репарации и улучшению обмена веществ, например, Тауфон, Эмоксипин, Офтальм-Катахром и др.;
9. Луцентис – средство, препятствующее росту патологических кровеносных сосудов. Используется для терапии возрастной макулярной дистрофии сетчатки глаза.
Прием перечисленных лекарственных препаратов проводится курсами, по несколько раз (минимум дважды) в течение года.
Кроме того, при влажной макулодистрофии в глаз вводят Дексаметазон, а внутривенно – Фуросемид. При развитии кровоизлияний в глаз с целью его скорейшего рассасывания и остановки внутривенно вводят гепарин, Этамзилат, аминокапроновую кислоту или Проурокиназу. Для снятия отека при любой форме дистрофии сетчатки непосредственно в глаз вводят Триамцинолон.
Также курсами для лечения дистрофий сетчатки глаза применяются следующие методы физиотерапии:
- Электрофорез с гепарином, Но-шпой и никотиновой кислотой;
- Магнитотерапия;
- Фотостимуляция сетчатки глаза;
- Стимуляция сетчатки низкоэнергетическим лазерным излучением;
- Электростимуляция сетчатки;
- Внутривенное лазерное облучение крови (ВЛОК).
Если имеются показания, то производят хирургические операции для лечения дистрофии сетчатки глаза:
- Лазерная коагуляция сетчатки;
- Витрэктомия;
- Вазореконструктивные операции (пересечение поверхностной височной артерии);
- Реваскуляризирующие операции.
В первую очередь необходимо комплексное медикаментозное лечение, которое заключается в курсовом приеме вазодилататоров (например, Но-шпа, Папаверин и др.), ангиопротекторов (Аскорутин, Актовегин, Вазонит и др.), антиагрегантов (Аспирин, Тромбостоп и др.) и витаминов А, Е и группы В. Обычно курсы лечения указанными группами препаратов производится несколько раз в течение года (минимум дважды). Регулярные курсы медикаментозного лечения позволяют существенно снизить или полностью остановить прогрессирование макулярной дистрофии, тем самым, сохранив человеку зрение.
Если макулодистрофия находится в более тяжелой стадии, то наряду с медикаментозным лечением применяют методы физиотерапии, такие как:
- Магнитостимуляция сетчатки;
- Фотостимуляция сетчатки;
- Лазерная стимуляция сетчатки;
- Электростимуляция сетчатки;
- Внутривенное лазерное облучение крови (ВЛОК);
- Операции по восстановлению нормального кровотока в сетчатке.
Перечисленные физиотерапевтические процедуры наряду с медикаментозным лечением производят курсами по нескольку раз в год. Конкретный метод физиотерапии подбирается врачом-офтальмологом в зависимости от конкретной ситуации, вида и течения заболевания.
Если у человека имеется влажная дистрофия, то в первую очередь производится лазерная коагуляция прорастающих, аномальных сосудов. В ходе этой процедуры луч лазера направляется на пораженные участки сетчатки глаза, и под действием его мощной энергии происходит запаивание кровеносных сосудов. В результате жидкость и кровь перестает пропотевать под сетчатку глаза и отслаивать ее, что останавливает прогрессирование заболевания. Лазерная коагуляция сосудов – это короткая по продолжительности и совершенно безболезненная процедура, которая может производиться в условиях поликлиники.
После лазерной коагуляции необходимо принимать препараты из группы ингибиторов ангиогенеза, например, Луцентис, который будет сдерживать активный рост новых, аномальных сосудов, тем самым, останавливая прогрессирование влажной макулодистрофии сетчатки. Луцентис следует принимать постоянно, а другие медикаменты – курсами по нескольку раз в год, как и при сухой макулодистрофии.

Примерами терапевтического лечения дистрофии лазером – является стимуляция сетчатки, в ходе которой производится облучение пораженных участков с целью активизации в них обменных процессов. Лазерная стимуляция сетчатки в большинстве случаев дает прекрасный эффект и позволяет надолго остановить прогрессирование заболевания. Примером хирургического лазерного лечения дистрофии является коагуляция сосудов или отграничивание пораженного участка сетчатки. В данном случае луч лазера направляется на пораженные области сетчатки глаза и под влиянием выделяющейся тепловой энергии буквально склеивает, запаивает ткани и, тем самым, отграничивает обрабатываемый участок. В результате пораженный дистрофией участок сетчатки оказывается изолированным от других частей, что также позволяет остановить прогрессирование заболевание.
При дистрофии сетчатки глаза необходимо принимать витамины А, Е и группы В, поскольку именно они обеспечивают нормальное функционирование органа зрения. Данные витамины улучшают питание тканей глаза и при длительном применении помогают остановить прогрессирование дистрофических изменений в сетчатке.
Витамины при дистрофии сетчатки глаза необходимо принимать в двух формах – в специальных таблетках или поливитаминных комплексах, а такжев виде продуктов питания, богатых ими. Наиболее богаты витаминами А, Е и группы В свежие овощи и фрукты, злаки, орехи и т.д. Поэтому данные продукты обязательно необходимо употреблять людям, страдающим дистрофией сетчатки глаза, поскольку они являются источниками витаминов, улучшающих питание и функционирование глаз.

Наиболее эффективными народными методами при дистрофии сетчатки глаза являются следующие:
- Промыть зерна пшеницы и разложить их тонким слоем на дне сосуда, сверху налив немного воды. Поставить пшеницу в теплое и хорошо освещенное место для прорастания. Когда зерна прорастут, промойте их еще раз и пропустите через мясорубку. Готовую смесь храните в холодильнике, и каждое утро съедайте по 14 столовых ложек;
- Употребляйте в пищу как можно чаще петрушку, укроп, сельдерей, шпинат, капусту, помидоры, крапиву и чернику;
- Растворить 50 г мумие в 10 мл сока алоэ. Полученный раствор хранить в холодильнике и закапывать в глаза два раза в день – утром и вечером. Перед закапыванием в глаза раствор необходимо нагреть до комнатной температуры. Курс лечения продолжается 9 дней. Курсы можно повторять через 30-дневные интервалы.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
- http://m.ilive.com.ua/health/anomalii-razvitiya-setchatki-prichiny-simptomy-diagnostika-lechenie_78251i15936.html
- http://nmedicine.net/anomalii-razvitiya-setchatki/
- http://setchatkaglaza.ru/anomalii-setchatki
- http://www.tiensmed.ru/news/distrofiks2.html